Las eventraciones lumbares son un defecto de la pared abdominal poco frecuente, representando aproximadamente el 3,5% de todos los casos1. No existe una recomendación clara sobre cuál es la mejor estrategia quirúrgica para su tratamiento. En casos de eventraciones de hasta 8cm, algunos grupos2 han propuesto la vía laparoscópica como técnica de elección, con buenos resultados y baja recidiva; sin embargo, en las eventraciones gigantes, no parece factible.
La Guía Clínica de Cirugía de la Pared Abdominal de la Asociación Española de Cirujanos propone cuál es el tratamiento óptimo de las herniaciones lumbares en función de las características del defecto de la pared abdominal (tamaño, localización, contenido, origen, existencia o no de atrofia muscular y presencia o no de recidiva previa). El abordaje clásico vía anterior (cirugía abierta) es bastante traumático, pero tiene la ventaja de poder realizar una completa reconstrucción de la pared abdominal. El abordaje laparoscópico tiene las ventajas de la cirugía mínimamente invasiva, pero no permite reconstruir la pared ni consigue una plastia bajo una tensión controlada. Así pues, se aconseja una eventroplastia vía anterior en los defectos de menos de 5cm con contenido extraperitoneal. La vía laparoscópica transabdominal se emplea en defectos moderados de 5 a 15cm con herniaciones intraperitoneales. En los casos recidivados o en defectos de la pared abdominal con tamaño superior a 10-15cm se recomienda una plastia anterior con doble malla. Por último, en los casos de atrofia muscular asociada, o con gran deformidad, es necesaria una reparación bajo cierta tensión para garantizar un resultado estético y funcional adecuado, objetivo que no se puede alcanzar por laparoscopia, por lo que se aconseja una técnica de doble reparación protésica preperitoneal3.
Describimos el caso de un paciente con una eventración lumbar gigante. No se pudo reparar mediante la técnica oportuna, que sería una plastia anterior con doble malla preperitoneal, ya que no había suficiente espacio para fijar la malla con garantías y se optó por una reparación con malla de doble cara intraperitoneal, tipo sándwich. La técnica sándwich (reparación mediante una malla intraperitoneal asociada a una de polipropileno supraaponeurótica), presenta un 3,9% de recidiva a los 20 meses en las eventraciones de laparotomía media4 (en este trabajo emplean una malla intraperitoneal biológica).
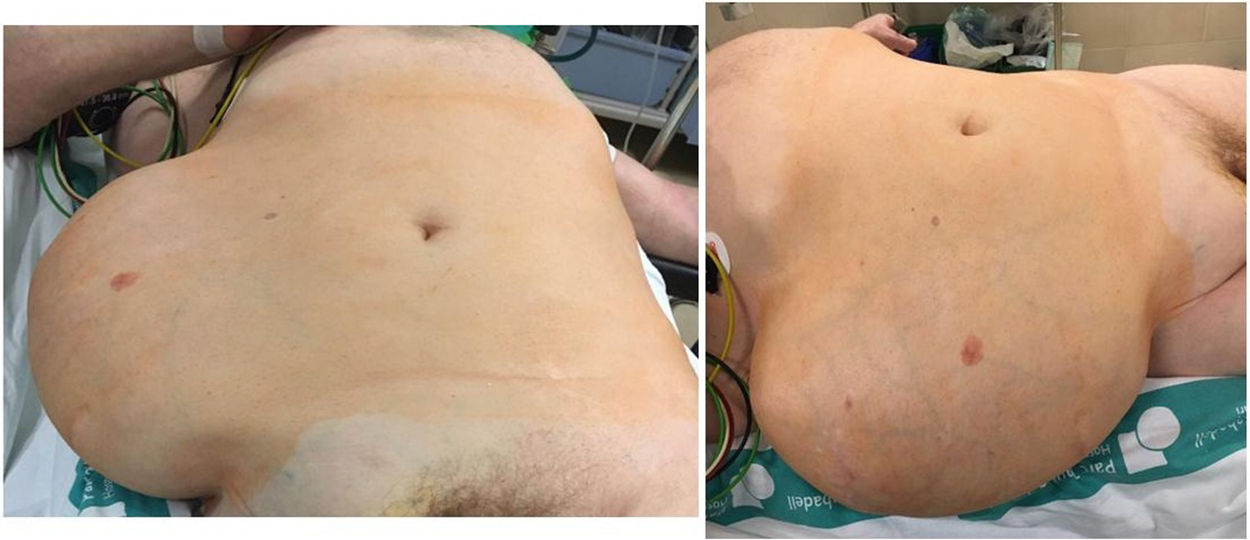
Varón de 72 años pluripatológico (exfumador, IMC 28,7, con antecedente de hipertensión arterial, fibrilación auricular, bronquitis crónica, osteomielitis crónica, vasculopatía periférica y accidente vascular cerebral isquémico protuberancial con hemiparesia braquiocrural derecha como secuela), que presenta una eventración gigante en flanco derecho de 2 años de evolución. A la exploración física se observa y palpa un defecto de la pared abdominal desde 2cm por debajo de la última costilla hasta la cresta ilíaca y desde el borde lateral de los músculos rectos del abdomen hasta la zona lumbar, que comprende una superficie aproximada de 20×15cm, y se reduce en decúbito lateral izquierdo (fig. 1). Clasificación de Chevrel5: L1-2-3-4, W4 y R1.
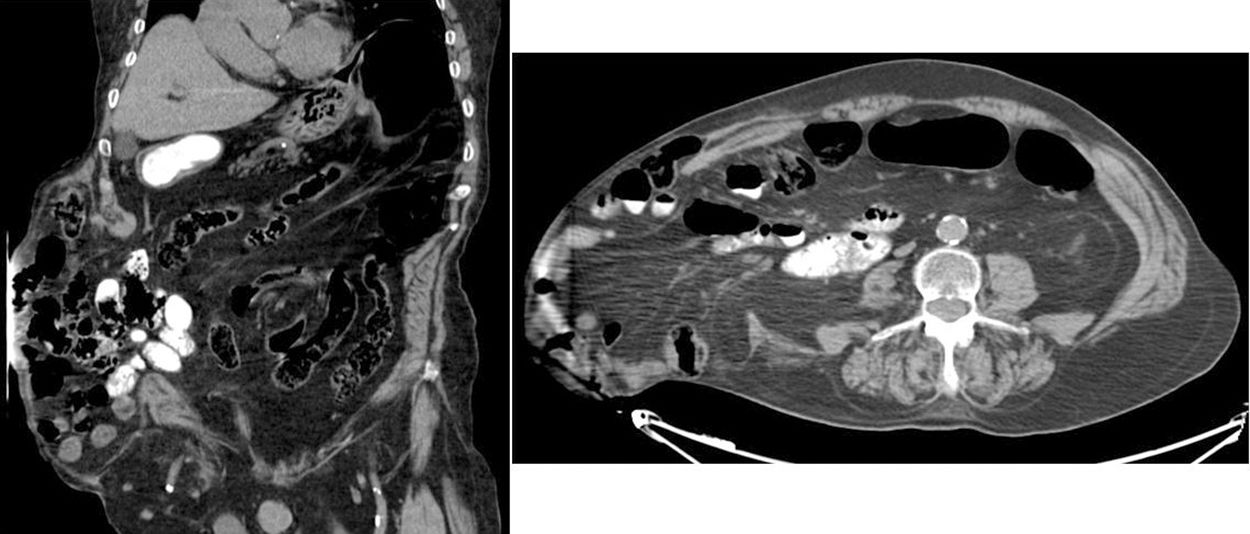
Se realiza una TC abdominal donde se evidencia la voluminosa eventración lumbar derecha que contiene el ciego, parte proximal del colon derecho y asas de intestino delgado sin signos de complicación (fig. 2). La eventración tiene un volumen aproximado de 6,2l, representando el 16,7% de todo el abdomen (volumen abdominal total de unos 37,2l). Es decir, se trata de una eventración sin pérdida de domicilio, ya que esta se define por presentar más del 50% del contenido de la cavidad abdominal fuera de la misma.
Se realiza cirugía programada vía abierta, con abordaje sobre el flanco derecho, identificándose un gran saco herniario que contiene colon derecho y asas de intestino delgado. Se procede a la reparación de la eventración con colocación de una malla intraperitoneal de polipropileno y ácido hialurónico de 13,8×17,8cm que se fija a bordes musculares mediante puntos de PDS, intentando evitar desgarros y tensiones, y otra malla de refuerzo de polipropileno supraaponeurótica de 26×36cm que se fija con puntos de Vicryl. Se dejan dos drenajes aspirativos de baja presión en el plano subcutáneo.
El paciente evoluciona de manera satisfactoria y sin evidencia de persistencia de la eventración en el postoperatorio inmediato, por lo que es dado de alta a los 11 días. En el control postoperatorio a los 3 meses no se evidencia recidiva en la TC.
En las eventraciones de gran tamaño es necesario el uso de material protésico para puentear el defecto de la pared abdominal y así lograr un cierre sin tensión6. La técnica sándwich permite reparar la pared abdominal con muy buenos resultados, reduciendo el riesgo de desarrollar un síndrome compartimental intraabdominal y reduciendo el riesgo de recidiva. Son necesarios estudios para determinar cuáles son los resultados a largo plazo y qué tasa de recidiva presenta esta técnica cuando se emplea en eventraciones lumbares gigantes.