Introducción
El prolapso de recto es una enfermedad poco frecuente que altera de forma importante la calidad de vida del paciente, sobre todo cuando se asocia a incontinencia. Afecta a los pacientes en ambos extremos de la vida y las mujeres suponen entre el 80 y el 90% del total1. Las primeras referencias sobre el prolapso de recto están descritas en los papiros de Ebers2, alrededor de 1500 a. C. Consiste en una invaginación del recto3 y se denomina completo o verdadero cuando todas las capas de la pared rectal protruyen fuera del ano; mucoso si sólo es esta capa la que se prolapsa, e interno si la invaginación no va mas allá del canal anal1.
La fisiopatología exacta se desconoce, pero para que pueda producirse el prolapso, el recto tiene que perder su estabilidad. Ésta depende de la combinación de varios factores: el músculo puborrectal, el tejido conectivo que lo ancla al sacro y las curvas de la columna vertebral que distribuyen las presiones de manera uniforme4. Entre ellos, el músculo puborrectal es el que se considera más importante. Es razonable suponer que algunos esfuerzos de presión puedan tolerarse en presencia de alguna deficiencia en las estructuras de soporte; sin embargo, si los esfuerzos son excesivos y continuos o si el sistema de estabilidad falla acusadamente, pueden darse las circunstancias favorables para la aparición del prolapso.
Entre los antecedentes que pueden tener un papel en la génesis del prolapso hay que considerar un hábito intestinal inadecuado, especialmente el estreñimiento, antecedentes de traumatismo obstétrico, histerectomía o cirugía anorrectal previa, espina bífida y operaciones o traumatismos sobre la columna vertebral, enfermedades psiquiátricas, vejez, y sexo femenino. La nuliparidad es muy acusada en alguna serie5. El prolapso puede aparecer como un proceso aislado o manifestarse junto con otros problemas del suelo pelviano, como el rectocele, el enterocele, el cistocele y el prolapso uterino o vaginal6. Existen una serie de anomalías anatómicas que acompañan al prolapso y que se consideran prerrequisitos de éste3,7: a) diástasis con debilidad de la musculatura del suelo pelviano y del canal anal; b) fallo de la fijación del recto, con mesorrecto y ligamentos laterales laxos, con pérdida de su horizontalidad; c) fondo de saco de Douglas profundo; d) sigma redundante, y e) fallo tanto del esfínter externo como del interno, con frecuente neuropatía pudenda.
Con estas anomalías, el intestino delgado, colocado en el fondo de saco de Douglas profundo, puede empujar la pared anterior del recto hacia abajo y producirse el primer paso para la aparición de una invaginación circular8. Ésta sucede a unos 6-8 cm del margen anal, como demostraron Broden y Snellman mediante cinerradiografia9. El recto va desplazándose hacia abajo hasta llegar a protruir fuera del ano. Muchos autores piensan que el prolapso interno es el precursor del prolapso completo10; sin embargo, la invaginación interna es un hallazgo muy frecuente en pacientes asintomáticos11, y probablemente sólo una minoría llegará a desarrollar un prolapso verdadero12.
Junto con las anomalías anatómicas, el prolapso se acompaña de 2 problemas funcionales importantes: la incontinencia fecal, que afecta a entre el 38 y el 80% de los pacientes13, y el estreñimiento, que se asocia al prolapso en el 15 al 65% de los casos3,14. La etiología de la incontinencia no es bien comprendida y probablemente sea multifactorial. Se ha pensado que podría deberse a la dilatación crónica del aparato esfinteriano por la masa prolapsada12. También podría estar en relación con la activación del reflejo rectoanal inhibitorio15 y la pérdida de la sensación rectal12. Así, la corrección quirúrgica puede mejorar la incontinencia al actuar indirectamente sobre el esfínter interno, evitando la dilatación esfinteriana o la distensión rectal que produce la inhibición funcional16. Otro factor implicado es la denervación del suelo pelviano por lesión de los nervios pudendos, ya sea en partos difíciles o múltiples o secundario a esfuerzos defecatorios crónicos17. La continencia se recupera aproximadamente en un 66%18 tras la reparación del prolapso rectal. Las presiones esfinterianas se elevan de forma discreta, aunque continúan bajas, similares a los de pacientes incontinentes sin historia de prolapso, lo que sugiere que la mejoría de la incontinencia se debe, sobre todo, al cese de las altas presiones rectales que se asocian al mismo19. Ello crearía, a pesar de presiones basales bajas, un gradiente favorable al esfínter interno, que volvería a recuperar su papel de barrera contra la incontinencia. No se han encontrado parámetros fisiológicos que sean predictivos de la mejoría o no de la continencia20,21.
El estreñimiento afecta del 15 al 65% de los pacientes con prolapso rectal14,22. En ocasiones, la coexistencia de rectocele, enterocele y sigmoideocele, así como otros trastornos como anismo, inercia colónica o volvulación sigmoidea, puede desempeñar un papel importante en el estreñimiento3. El esfuerzo defecatorio realizado puede forzar a la parte alta de la pared anterior del recto hacia el conducto anal, y dar lugar a una úlcera rectal que puede acompañar al prolapso de recto23.
Tratamiento quirúrgico
El objetivo del tratamiento es controlar el prolapso, restaurar la continencia y prevenir el estreñimiento o mejorar la evacuación3,24. Se han descrito numerosos procedimientos para el tratamiento de prolapso de recto, y aunque, en general, con casi todas las técnicas se obtienen buenos resultados en cuanto al control del prolapso, la mejoría de los síntomas acompañantes es muy variable. De forma general, las opciones quirúrgicas se clasifican en función de la vía de abordaje empleada (abdominal o perineal) y pueden incluir fijación, resección intestinal o plicatura.
Reparaciones abdominales
Las reparaciones efectuadas por vía abdominal permiten restaurar la anatomía normal25,26, así como solucionar otras enfermedades asociadas, como rectoceles, enteroceles y cistoceles3. En general, las reparaciones abdominales tienen una baja recurrencia y una mejoría notable de la continencia, pero los resultados en cuanto al estreñimiento son muy dispares25-28. Sin embargo, la morbilidad temprana y tardía son altas, y probablemente se ha infravalorado en muchos estudios en que el seguimiento ha sido limitado27.
Rectopexias
Las rectopexias tienen como objetivo crear nuevas y firmes adherencias que se habían perdido entre el recto y el sacro, fijándolo y dificultando su descenso e invaginación29. Se han descrito muchas técnicas diferentes y la discusión se centra generalmente en cuánto recto debe ser movilizado, qué material debe ser empleado para fijarlo y cómo debe procederse para su fijación.
Rectopexia anterior. Las 2 técnicas de rectopexia anterior son las descritas por Ripstein30 y Loygue et al31.
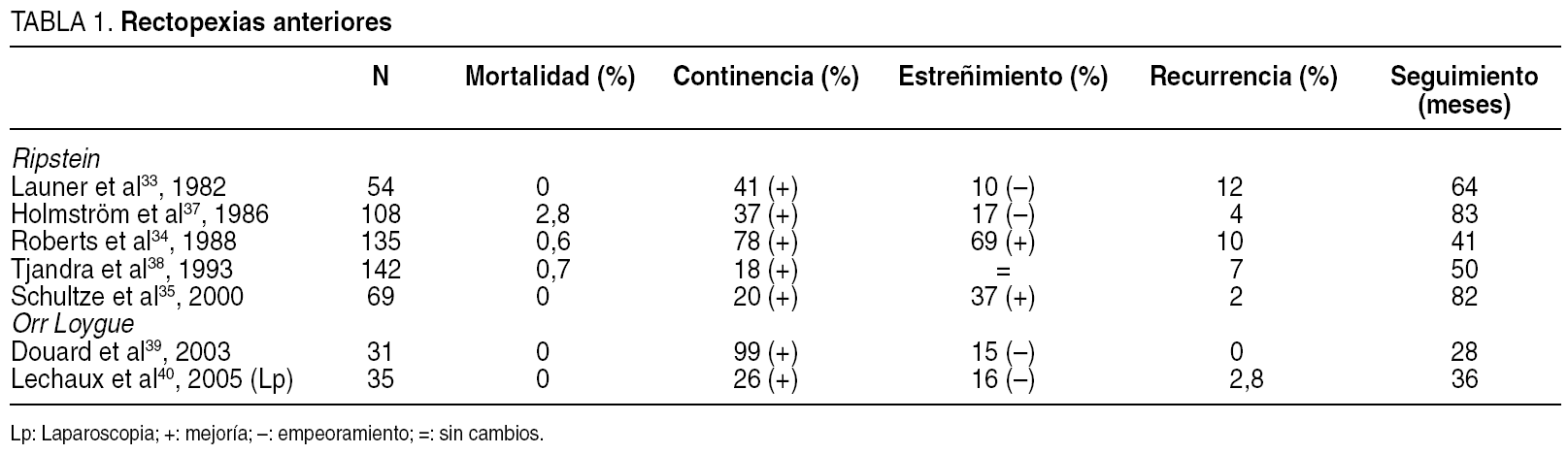
1. Rectopexia de Ripstein. Ripstein describió su técnica original en 195232, en la que realizaba una reparación del suelo pelviano, modificándola posteriormente en 196530. La levatorplastia fue abandonada y se utilizaron mallas de teflón que se fijaban a la cara anterior del recto y al sacro a unos 5 cm por debajo del promontorio. Se recreaba así la curvatura sacra que distribuía las presiones sobre el recto de manera uniforme. En una serie de autores escogidos (tabla 1)33-35 (Ripstein), la mortalidad descrita está entre el 0 y el 2,8%. La recurrencia oscila entre el 2 y el 12%. La continencia mejora en todas las series, aunque en alguna de manera discreta, mientras que el efecto sobre el estreñimiento es contradictorio. Launer et al33 refirieron obstrucción intestinal en el 18% de los pacientes. En la serie de la Clínica Lahey34 las complicaciones, tras 22 años de experiencia, alcanzaron el 52%. Se registró una recurrencia del 10%, que fue 3 veces superior en los varones, y que se atribuyó a una liberación rectal incompleta por mayor dificultad en la disección pelviana masculina. Aunque la obstrucción producida en el lugar de la abrazadera es un riesgo evidente, disminuye con la experiencia del cirujano, según demostraron Gordon y Hoexter36. Esta técnica ha tenido una gran implantación en Estados Unidos durante muchos años, aunque su utilización actual es mucho menor3.
2. Rectopexia de Orr-Loygue. Loygue, en 197531, modificó la operación descrita por Orr, en 1947, incluyendo la disección del recto en caras anterior y posterior hasta el plano de los elevadores, respetando los ligamentos laterales. El recto es fijado mediante la utilización de 2 tiras de nailon o Marlex®, que se suturan muy bajas a ambos lados de la cara anterior del recto, y se fijan al promontorio lo más lateralmente posible. Los autores publicaron una morbilidad del 1,4% con una recurrencia del 4,3% en 257 pacientes operados con un seguimiento de 5 años41. En las series de la tabla 1 (Orr-Loygue), la mortalidad referida es del 0% con una recurrencia de entre el 0 y el 2,8%39,40. La mejoría de la continencia llega a alcanzar el 99%39. El estreñimiento empeoró y es comparable a lo reseñado en otros estudios42-45. Douard et al39 publicaron una morbilidad muy alta, del 42%, y la más frecuente fue la persistencia del dolor abdominal.
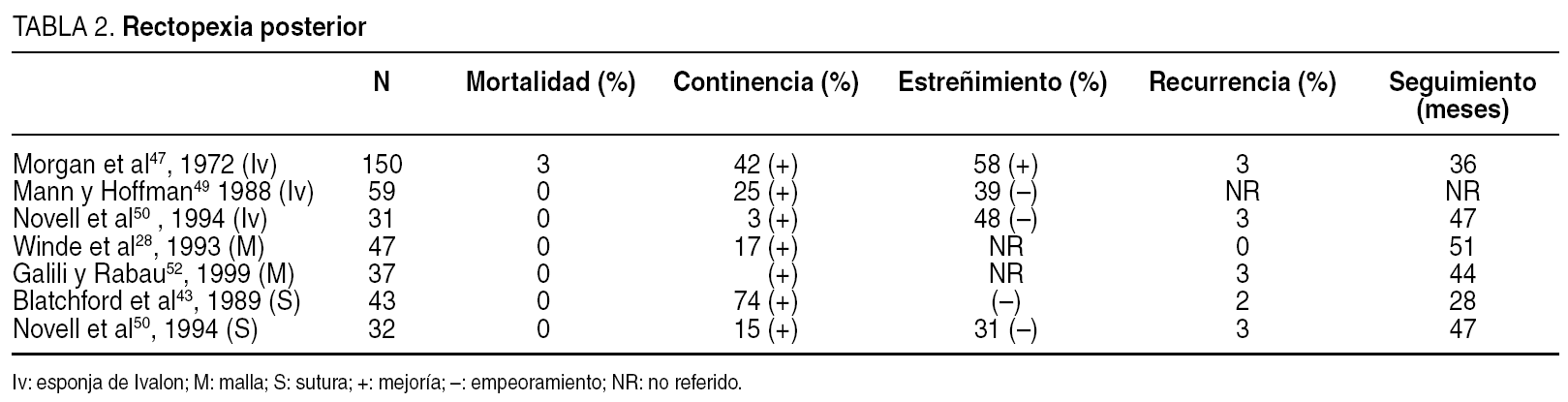
Rectopexia posterior. Fue descrita por Wells en 195946. Una lámina de Ivalon se sutura al sacro y al recto tras elevarlo, dejando libre parte de su cara anterior para prevenir la obstrucción. Este procedimiento (tabla 2) (rectopexia posterior con diferentes materiales de fijación) presenta una tasa de mortalidad de hasta el 3%47. Es eficaz en el control del prolapso, con una tasa de recurrencia de hasta el 3%47. Esta técnica, sin embargo, provoca una intensa fibrosis48 con disminución de la distensibilidad y puede afectar adversamente a la continencia con una mejoría discreta del 3 al 42%47,49,50. El estreñimiento empeora en la mayoría de las series con tasas de hasta el 48%. Allen-Mersh et al42 lo atribuyen al aumento del espesor de la pared inducido por el Ivalon. La tasa de infección y extrusión está sobre el 1%48. Dado el alto riesgo de complicaciones, la utilización actual de la esponja de Ivalon es cuestionada y no debe recomendarse su uso7,19.
Debido al elevado numero de obstrucciones observadas con la rectopexia anterior, Ripstein, junto con McMahan51, optó por la utilización de la rectopexia de Wells, pero empleando prótesis de teflón o Goretex. Se han utilizado también otros tipos de malla intentando mejorar los resultados. Winde et al28 compararon las de ácido poliglicólico y poliglactin, y Galili y Rabau52 las de ácido poliglicólico y polipropileno, con idénticos resultados entre las mallas reabsorbibles y no reabsorbibles. Pero ¿es necesaria la utilización de mallas para fijar el recto? Pemberton y Stalker, en 193953, describieron la rectopexia con sutura, y realizaron una movilización del recto hasta el plano de los elevadores. Los ligamentos laterales fueron preservados y fijados a la fascia presacra mediante puntos de material no reabsorbible. La creación de una fibrosis intensa fija el recto al sacro3. La rectopexia con sutura probablemente sea la forma más sencilla de tratar el prolapso de recto por vía abdominal, evitando además el implante de un cuerpo extraño. Su utilización ha aumentado desde la introducción de la cirugía laparoscópica. La recurrencia descrita está entre el 2 y el 3%43,50 que es una tasa comparable a los procedimientos estándares de suspensión54. En la revisión realizada por Madiba et al, en 20057, no hay referida mortalidad, y la recurrencia es muy baja en la mayoría de las publicaciones, del 2 al 3%43,50. En general, se observa una elevada tasa de mejoría de la continencia43,55; sin embargo, el estreñimiento, como en el resto de las rectopexias, sólo mejora discretamente, no varía o se deteriora27,50,55. La causa exacta del estreñimiento no es conocida. Algunos autores lo atribuyen a la denervación del recto y del colon sigmoide provocada por la lesión parasimpática retrógrada, que les llega a través de los ligamentos laterales. Siproudis et al45 observaron un aumento del tiempo de tránsito colónico y pensaron que el origen del problema podría deberse a un trastorno funcional y no a una causa anatómica. Madden et al56 apreciaron que la sección de los ligamentos laterales podría provocar denervación, con cambios en la motilidad y en la sensación rectal. Speakman et al57 realizaron un estudio prospectivo comparativo de rectopexia, con y sin sección de los ligamentos laterales. Cuando fueron conservados, el estreñimiento no varió, mientras que cuando se seccionaron, el estreñimiento aumentó de forma significativa, así como la necesidad de utilizar laxantes y digitación. El umbral de sensación eléctrica aumentó también de forma significativa en este grupo y puede ser la evidencia de que se ha producido un daño neurológico. Es difícil valorar la lesión de la inervación retrógada parasimpática, al seccionar las aletas, pero los hallazgos son similares a los descritos en los pacientes con lesión espinal58. Otras posibles explicaciones incluyen la existencia de un sigma redundante que puede volvularse por encima de un recto fijo59. La fibrosis e inmovilización rectal y el aumento del grosor de su pared dificultan la contracción rectal durante la defecación, aumentando el estreñimiento57. También se ha barajado como posible causa una motilidad anormal preexistente. El estreñimiento empeoró siendo comparable al reseñado en otros estudios60. Si estas alteraciones mejoran o empeoran tras la cirugía se desconoce; sin embargo, la presencia de un segmento con dismotilidad explicaría los buenos resultados obtenidos con la resección-rectopexia de Frykman-Goldbeg61.
Resecciones
Resección del colon sigmoide. Fue utilizada por Von Eiselsberg, en 190262, para tratar el prolapso de recto. Se pensó que un acortamiento del colon junto a la fibrosis creada a la altura de la línea de sutura impediría su descenso63. La ventaja de esta técnica es que elimina el sigma redundante que puede provocar volvulación, obstrucción63 y estreñimiento27. Aunque se ha utilizado durante muchos años, en la actualidad no se emplea de forma aislada.
Resección anterior. Fue propuesta por Muir, en 195564. La resección anterior, aunque es eficaz en términos de baja recurrencia14,65, extirpa áreas que empeoran la distensibilidad y la sensación rectal, con la posible afectación de la continencia, dejando por otra parte una longitud de intestino, que en sí misma no previene necesariamente la recidiva del prolapso66, por lo que en la actualidad no se utiliza.
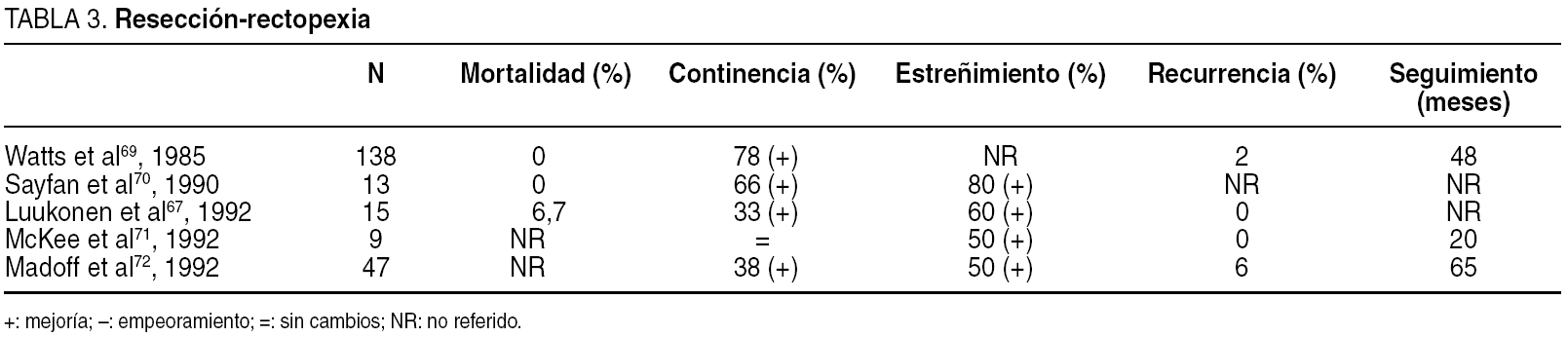
Resección-rectopexia de Frykman-Goldberg. Descrita por sus autores en 196961, el objetivo era impedir el descenso del recto tras su disección, para realizar una extirpación completa de un colon izquierdo laxo y móvil. Se asociaba una sutura de las aletas rectales al sacro, por debajo de la línea anastomótica (tabla 3) (resección-rectopexia). No se ha comprobado morbilidad referida a la asociación de la resección a la rectopexia67,68, la tasa de mortalidad está entre el 0 y el 6,7%, y la tasa de recurrencia es similar a la de la rectopexia67,69-72. La resección de un colon sigmoide redundante disminuye el riesgo de estreñimiento grave, cuando no lo mejora de forma notable67,70, pero los efectos sobre la continencia son conflictivos. Se han realizado pocos estudios prospectivos en que se valoren los resultados de la rectopexia frente a la resección-rectopexia. Sayfan et al70 compararon la rectopexia posterior con la resección-rectopexia con sutura, con sección de ligamentos en ambos grupos. La mejoría de la continencia fue similar (el 75 frente al 66%, respectivamente), sin deterioro en el postoperatorio. El estreñimiento postoperatorio se duplicó tras la rectopexia; sin embargo, en el grupo de resección mejoró en hasta un 80% y no apareció ninguno nuevo tras la cirugía. Mckee et al, 199271, en un estudio prospectivo y aleatorizado, observaron que el grupo de rectopexia se acompañó de una alta tasa de estreñimiento postoperatorio, y postularon la realización de una sigmoidectomía para aliviar el estreñimiento. Luukkonen et al, 199267, en un trabajo prospectivo comparativo entre rectopexia y resección- rectopexia refirieron con la resección una mejoría discreta en la continencia sólo del 33%, sin aumentar la morbilidad, pero con una mejoría del 60% en el estreñimiento. Dada la mejoría del estreñimiento publicada en los trabajos referidos anteriormente, la Asociación de Coloproctología del Reino Unido e Irlanda ha propuesto un estudio multicéntrico aleatorizado que compare la sutura-rectopexia con la resección-rectopexia39.
Cirugía laparoscópica
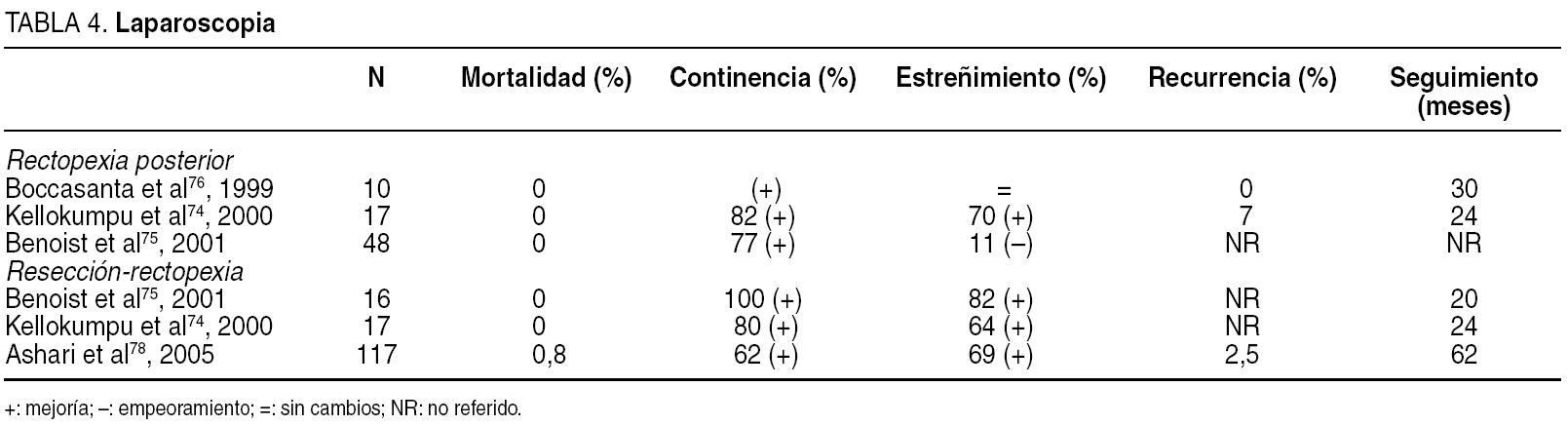
Berman et al, en 199273, publicaron el primer trabajo sobre la rectopexia laparoscópica para el tratamiento del prolapso de recto. Desde entonces, la rectopexia, ya sea realizada mediante sutura74,75 o con malla75,76 (tabla 4), ha conseguido gran popularidad entre los cirujanos que utilizan habitualmente la cirugía laparoscópica. Las ventajas sobre la cirugía abierta son menor dolor postoperatorio, recuperación más rápida del peristaltismo, menor estancia hospitalaria, mejor resultado cosmético y una reintegración más temprana al trabajo74. La mortalidad es del 0% en la mayoría de las publicaciones, la recurrencia está entre el 0 y el 7% para los diversos tipos de rectopexia74,76.
Boccasanta et al, en 199976, compararon los resultados entre cirugía abierta y laparoscópica en la rectopexia. Aunque el coste inicial fue superior en el grupo de laparoscopia, por un mayor tiempo operatorio y material más caro, se compensó con una menor estancia hospitalaria. No hubo diferencia en la recurrencia, la continencia y el estreñimiento. En 2002, Solomon et al77 publicaron un estudio controlado y aleatorizado sobre 2 grupos de pacientes que recibieron rectopexia abierta o laparoscópica, comprobando en ésta menor morbilidad, un inicio más temprano de la dieta y una menor estancia hospitalaria.
Se han referido buenos resultados con la resección- rectopexia asistida en el tratamiento del prolapso rectal, aunque el número de trabajos publicados es escaso74,75. En 2005, Ashari et al78 publicaron una morbilidad del 9%, la tasa de recurrencia fue del 2,5% a los 62 meses de seguimiento medio, la continencia mejoró en el 62%, y el tiempo operatorio se redujo de 180 a 110 min al final de la curva de aprendizaje.
Reparaciones perineales
La cirugía abdominal no es adecuada para tratar a personas mayores o con enfermedades severas asociadas, ya que su alta tasa de morbilidad puede influir de manera adversa en el resultado final de la cirugía. Es importante poderles ofrecer otra vía como la perineal mucho menos agresiva, y que puede practicarse con anestesia espinal o incluso local con sedación en régimen de corta estancia79. Se recomienda además en varones jóvenes ante el riesgo de disfunción sexual por lesión del nervio hipogástrico pélvico durante la cirugía abdominal80. También en pacientes psiquiátricos institucionalizados que toleran muy bien las técnicas perineales por el escaso dolor que despiertan.
Cerclaje de Thiersch
Es una técnica que retiene el prolapso por estrechamiento del canal anal pero no lo trata. Presenta una alta tasa de infección, extrusión del material protésico e impactación fecal. La recurrencia llega a alcanzar hasta el 80% y es un procedimiento obsoleto en la actualidad3.
Técnica de Delorme
Fue descrita por Delorme, en 190081, y consiste en la disección y extirpación del manguito mucoso que recubre el prolapso, la plicatura de la pared muscular y una anastomosis mucosa. El núcleo muscular quedaría situado, como un pesario, en el espacio supraelevador82. En los últimos años esta técnica ha ganado en popularidad por su sencillez y escasa morbilidad. Es el procedimiento más adecuado para tratar prolapsos de pequeño tamaño, y en aquellos en que el espesor total no afecta por completo a toda la circunferencia83. La morbilidad, aunque generalmente baja, está referida entre el 6% y el 20%79,80,82,84,85 (tabla 5). La mortalidad se considera alta, entre el 0 y el 5%82,86, debido a que la vía perineal es utilizada generalmente en pacientes de mayor riesgo. La recurrencia con la técnica original de Delorme es alta, entre el 12,5 y el 26%. Algunos autores5,85,87, con el objetivo de mejorar la continencia y la recurrencia, han utilizado con éxito la reparación total o parcial del suelo pelviano de forma sincrónica. Así, Lechaux et al85 consiguieron una disminución significativa de la tasa de recurrencia desde el 21% con la técnica original hasta el 5% cuando se reparó el suelo pélvico. La recurrencia se asoció también a la edad de los pacientes, con independencia de la técnica, y en el grupo de jóvenes fue sólo del 5% frente a la del 22,5% en pacientes mayores, motivo por el que este autor aconseja su utilización a cualquier edad. Los fallos de esta técnica están asociados a factores perineales como la ausencia de tono esfinteriano, un descenso perineal severo o una lesión esfinteriana previa y a factores colónicos como una enfermedad diverticular extensa, que impide realizar una mucosectomía proximal completa. En este caso, se aconseja optar por otro procedimiento, como la rectosigmoidectomía perineal79. La repetición de la técnica en caso de recidiva tiene una tasa de fracaso entre el 25 y el 50%82,84, lo que sugiere que el prolapso recurre en pacientes con una condición perniciosa83, y en esta situación deberían ser manejados por otro método alternativo88. A pesar de que la técnica de Delorme conlleva una disminución de la distensibilidad rectal, que incide negativamente sobre la continencia83, ésta aunque no desaparece sí mejora, y ello se debe a un aumento significativo de la sensación rectal, que puede ser motivada por la extirpación de la mucosa redundante89. Una mejor sensación rectal puede ayudar a la evacuación por vía refleja rectocólica, mejorando la motilidad colónica afectada, con una disminución marcada del estreñimiento80,82,85-87, lo que supone una importante ventaja sobre la rectopexia abdominal. Oliver et al79 sugieren que la plicatura de la pared muscular con un canal anal más estrecho y largo ofrece un efecto barrera para las heces sólidas, aumentando su control.
Rectosigmoidectomía perineal
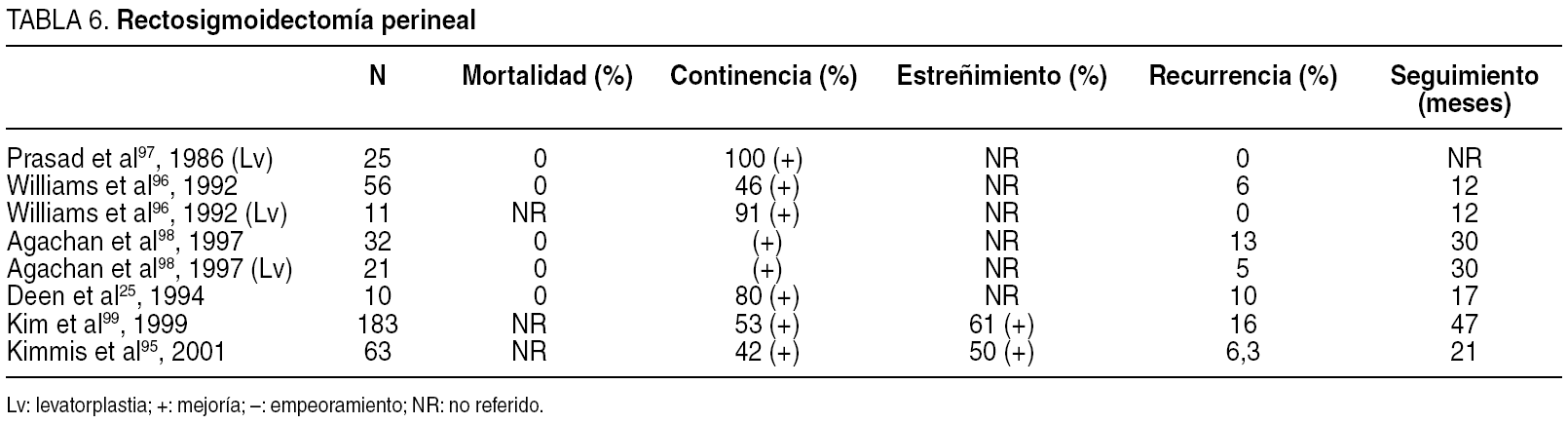
Fue descrita por Mickulicz, en 188990, y defendida en Europa por cirujanos tan prestigiosos como Miles91 o Gabriel92 , y fue prácticamente olvidada a raíz de la alta tasa de recurrencia referida por Hughes et al, en 194993. La rectosigmoidectomía se ha popularizado gracias a los excelentes resultados publicados por el cirujano norteamericano Williams Altemeier, en 197194, de quien ha tomado el nombre. Puede ser practicada bajo anestesia general, raquídea o incluso local con sedación en régimen de corta estancia95. La incisión en la pared rectal deberá hacerse a unos 2 cm de la línea pectinada para respetar en lo posible el esfínter interno. La identificación de la grasa del meso del recto, en su cara posterior, facilita la disección en el plano adecuado; una vez abierto el fondo de saco de Douglas, se libera el recto y todo el sigma redundante hasta que éste no descienda más, considerando este gesto como fundamental para evitar la recidiva. De hecho, cuando ésta se produce, una nueva cantidad de sigma redundante puede ser todavía eliminada por la misma vía96. Algunos autores96-98 (tabla 6) aconsejan la reparación total o parcial del suelo pelviano de forma sincrónica, que mejora no sólo la continencia sino también la recidiva respecto a otros pacientes en quienes no la utilizaron96,98. La ventaja más importante sobre la rectopexia abdominal es la de asociarse con una incidencia muy baja de estreñimiento postoperatorio25,99-101, y aunque tiene un riesgo de fallo anastomótico3, es muy bajo o no se registra en series muy amplias94,101,102. La mortalidad referida en la mayoría de los trabajos es del 0%. La morbilidad descrita está sobre el 12% y la recurrencia entre el 0% y el 16%95,96,99. La eliminación del reservorio rectal supone el principal problema de la técnica, ya que puede alterar la continencia25, y para intentar paliar sus efectos, Yhosioka et al103 describieron la utilización de un reservorio colónico en "J", que refirió un menor manchado y urgencia defecatoria; la ausencia de recidiva fue achacada a la colopexia del reservorio al sacro. Cuando se comparan varias opciones perineales entre sí98, la rectosigmoidectomía con levatorplastia alcanza un mayor intervalo libre de recurrencia, una menor tasa de recurrencia y unos mejores efectos sobre la continencia y el estreñimiento que la rectosigmoidectomía, sin reparación del suelo pelviano, y los peores resultados comparativos se han obtenido con la técnica de Delorme.
Buscar la operación ideal
La operación ideal debe ser, por una parte, mínimamente invasiva, e incluir una baja morbilidad sin mortalidad y, por otra, conseguir unos resultados funcionales óptimos, sin recurrencia, mejorando la continencia y evitando el estreñimiento104. En su búsqueda, es necesario valorar los resultados de cada vía de acceso y de cada técnica. Brazzelli et al105 han realizado un metaanálisis y encontraron sólo 10 trabajos aleatorizados pero con limitaciones desde un punto de vista metodológico, y aunque de ellos podemos obtener una serie de datos validos, no son definitivos. Existe alguna evidencia de que la resección-rectopexia abdominal muestra mayor morbilidad que la rectosigmoidectomía perineal, pero mejores resultados funcionales y fisiológicos25. La esponja de Ivalon produce más estreñimiento, morbilidad e infección que la sutura simple y se desaconseja su utilización50. El empleo de mallas alternativas reabsorbibles o no28,52 son igualmente válidas, sin encontrar diferencias ni en el estreñimiento ni en las complicaciones; existe alguna evidencia de que cuando se seccionan los ligamentos laterales, el estreñimiento aumenta significativamente aunque la recurrencia es menor que cuando se preservan57. La resección del colon sigmoide añadida a la rectopexia disminuye el estreñimiento de forma significativa sin aumentar las complicaciones67,71. La cirugía laparoscópica es igual de eficaz que la abierta, con menores morbilidad y estancia hospitalaria, pero con tiempo operatorio mayor77.
La escasez de trabajos aleatorizados y sus fallos metodológicos limitan gravemente la utilidad de este metaanálisis, sin existir una clara evidencia para recomendar una vía o una técnica concreta105. Ante esta falta de evidencia, es preciso tener en cuenta los resultados de centros que han tenido gran interés en el estudio de este problema, con una dilatada experiencia y un elevado número de pacientes intervenidos.
Benoist et al, en 200175, valoran la rectopexia laparoscópica utilizando una malla, una sutura y una resección sin diferencia entre los tres grupos, y la laparoscopia es segura y eficaz.
Madbouly et al, en 2002106, publican el primer trabajo comparativo de técnicas laparoscópicas basado en síntomas clínicos; los pacientes con historia de estreñimiento o con tránsito o continencia normal recibieron resección- rectopexia, mientras que los pacientes con diarrea o incontinencia anal recibieron una rectopexia; no hubo recurrencia en un período de seguimiento medio de 18 meses. Diez de 11 pacientes corrigieron su estreñimiento en el grupo de resección-rectopexia y 4 de 5 pacientes incontinentes en el grupo de rectopexia mejoraron; ambos procedimientos ofrecen buenos resultados funcionales con estancia hospitalaria corta. Los autores concluyen que la valoración clínica preoperatoria de la función intestinal y de la continencia permite una selección adecuada de la técnica laparoscópica sin necesidad de añadir valoración de tests fisiológicos.
Raftopoulos et al, en 2005107, publicaron el resultado del Grupo de Estudio de Recurrencia del Prolapso Rectal, y la conclusión es que la recurrencia fue similar entre las diversas técnicas quirúrgicas abdominales empleadas; así, la simple movilización rectal sería suficiente para controlar el prolapso en pacientes seleccionados; sin embargo, el número de este grupo de pacientes fue bastante menor que el de otras técnicas, y el poder del estudio realizado puede ser bajo para sacar conclusiones definitivas.
Kim et al, en 199999, revisaron la experiencia de la Universidad de Minnesota sobre 372 pacientes operados en el transcurso de 19 años. La rectosigmoidectomía perineal se acompañó de escasa morbilidad y estancia hospitalaria corta, sin embargo, la tasa de recurrencia del 16%, fue mucho mayor que la registrada con la resección-rectopexia abdominal que no superó el 5%. Los resultados indican que la rectosigmoidectomía perineal no es la operación ideal para pacientes sanos debido a su relativamente alta tasa de recurrencia108.
Agachan et al, en 199798, compararon las técnicas de Delorme, la rectosigmoidectomía y la rectosigmoidectomía con levatorplastia. La recurrencia fue del 38% con la técnica de Delorme, del 13% en la rectosigmoidectomía y del 5% en la rectosigmoidectomía con levatorplastia. La puntuación de la continencia fue más baja en la rectosigmoidectomía con levatorplastia, demostrando que la reparación del suelo pélvico no sólo mejora la continencia sino también la recurrencia, que se compara en este punto favorablemente con procedimientos abdominales pero con menos morbilidad severa. La técnica de Delorme mejora, asimismo, sus resultados anatómicos y funcionales cuando se asocia de forma sincrónica la reparación parcial o total del suelo pélvico85,87. Cuando el prolapso es corto, con un fondo de saco de Douglas alto, o cuando el prolapso completo no es circunferencial, la rectosigmoidectomía perineal es difícil o imposible de realizar, y es la técnica de Delorme la opción más recomendable109,110.
Conclusiones
A pesar del gran interés que los cirujanos han prestado a este tema, los trabajos prospectivos y aleatorizados son muy escasos. No existe evidencia sobre qué técnica quirúrgica es la más adecuada. Una valoración clínica es primordial para su elección. La vía abdominal es la ideal en pacientes jóvenes sanos que soportan bien su mayor morbilidad, mientras que la perineal es la de elección en pacientes mayores o con enfermedades asociadas. La rectopexia es la técnica preferida por muchos cirujanos. La fijación mediante sutura ofrece la misma seguridad que las mallas con menos complicaciones, y su empleo en la laparoscopia la convierte en el método más sencillo para tratar el prolapso por esta vía. La resección asociada no aumenta la morbilidad. La resección anterior baja y la exéresis del colon sigmoide como único gesto se han abandonado. La rectosigmoidectomía perineal ofrece mejores resultados que el procedimiento de Delorme, aunque éste es más sencillo de realizar. La reparación del suelo pelviano puede mejorar el resultado de ambas técnicas.
Correspondencia: Dr. F. Muñoz Jiménez.
Jazmín, 62 4.° A. 28033 Madrid. España.
Correo electrónico: fmunozjimenez@hotmail.com