El tromboembolismo venoso (TEV) representa una complicación postoperatoria grave, pero evitable con una profilaxis adecuada. Las encuestas aportan información útil acerca de las actitudes y preferencias respecto a la prevención del TEV.
MétodosEstudio transversal descriptivo, basado en una encuesta, remitida a los cirujanos generales miembros de la Asociación Española de Cirujanos (AEC), y que incluye 31 preguntas acerca del TEV postoperatorio y su prevención, así como 3 casos clínicos.
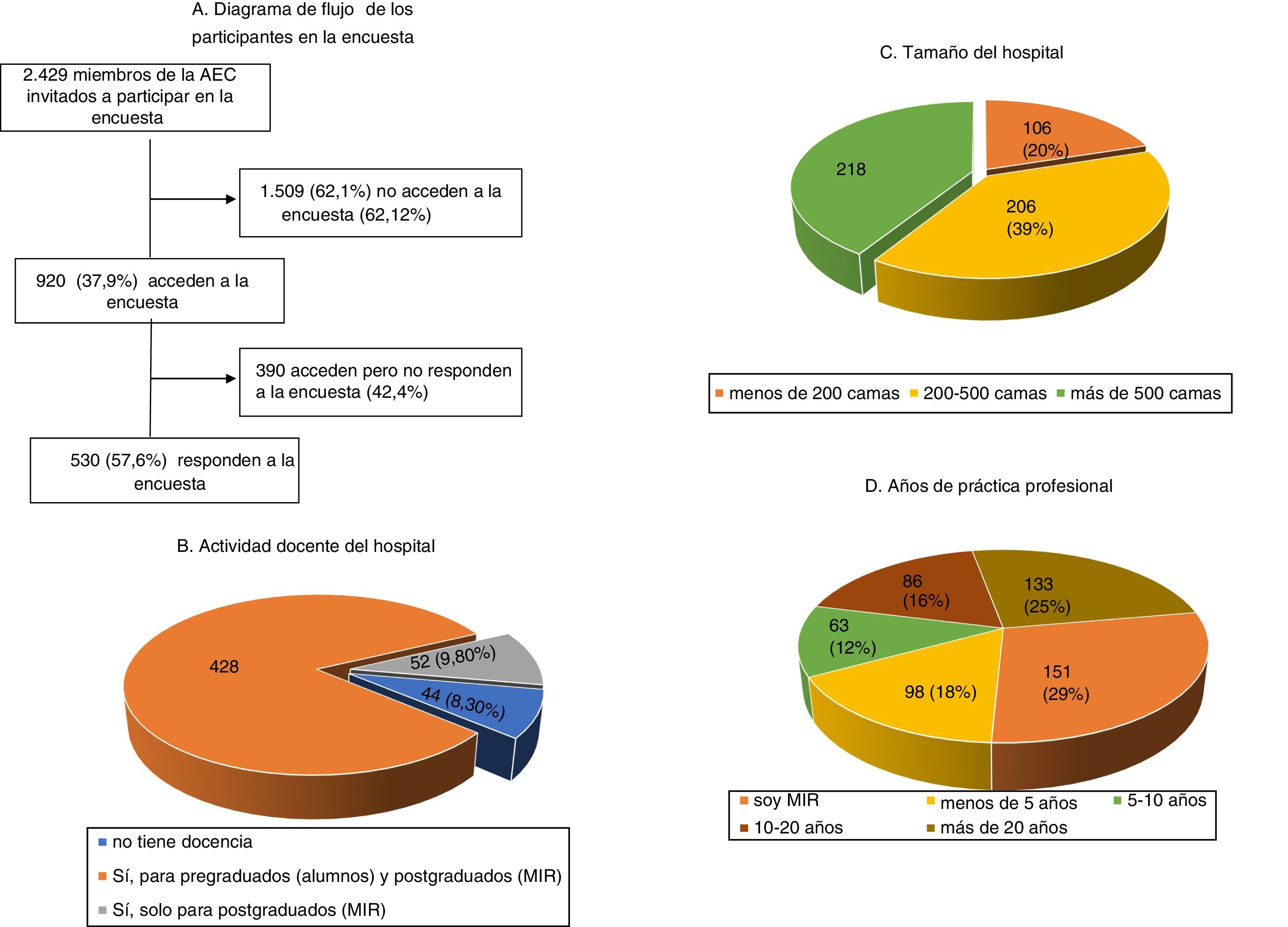
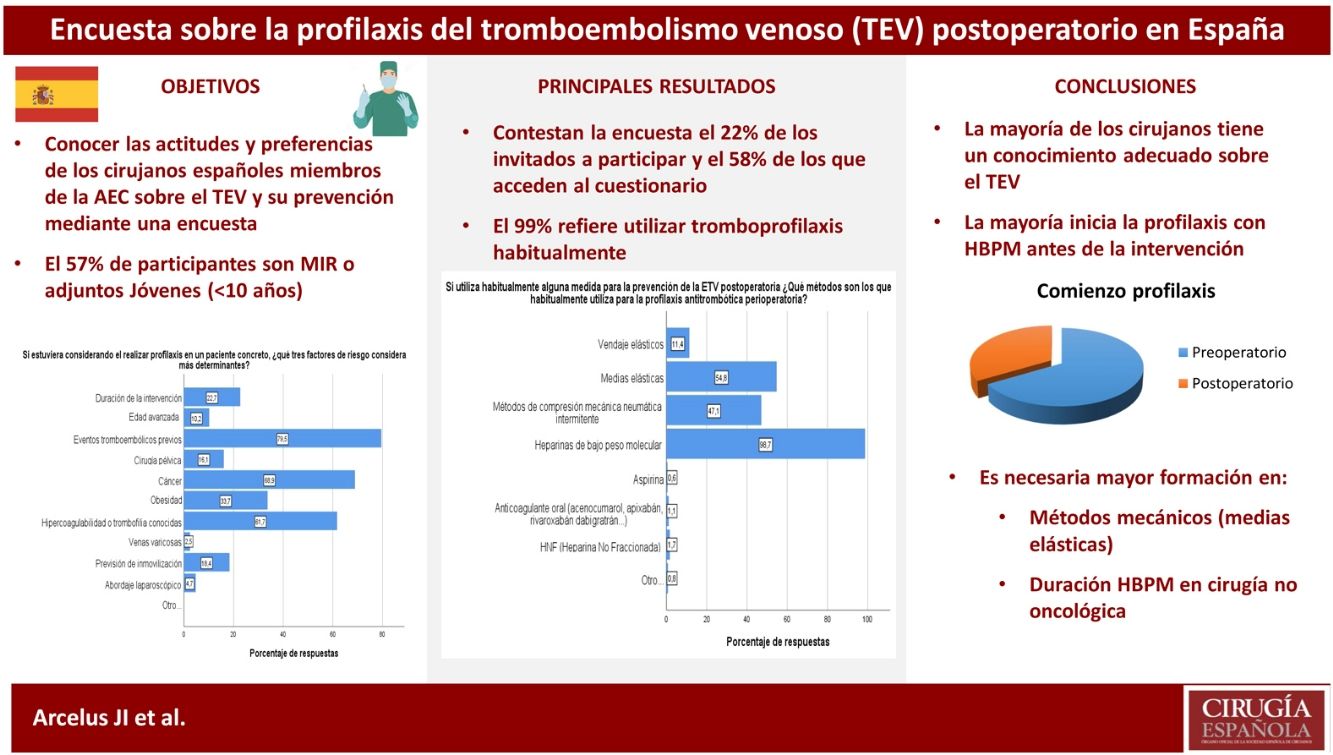
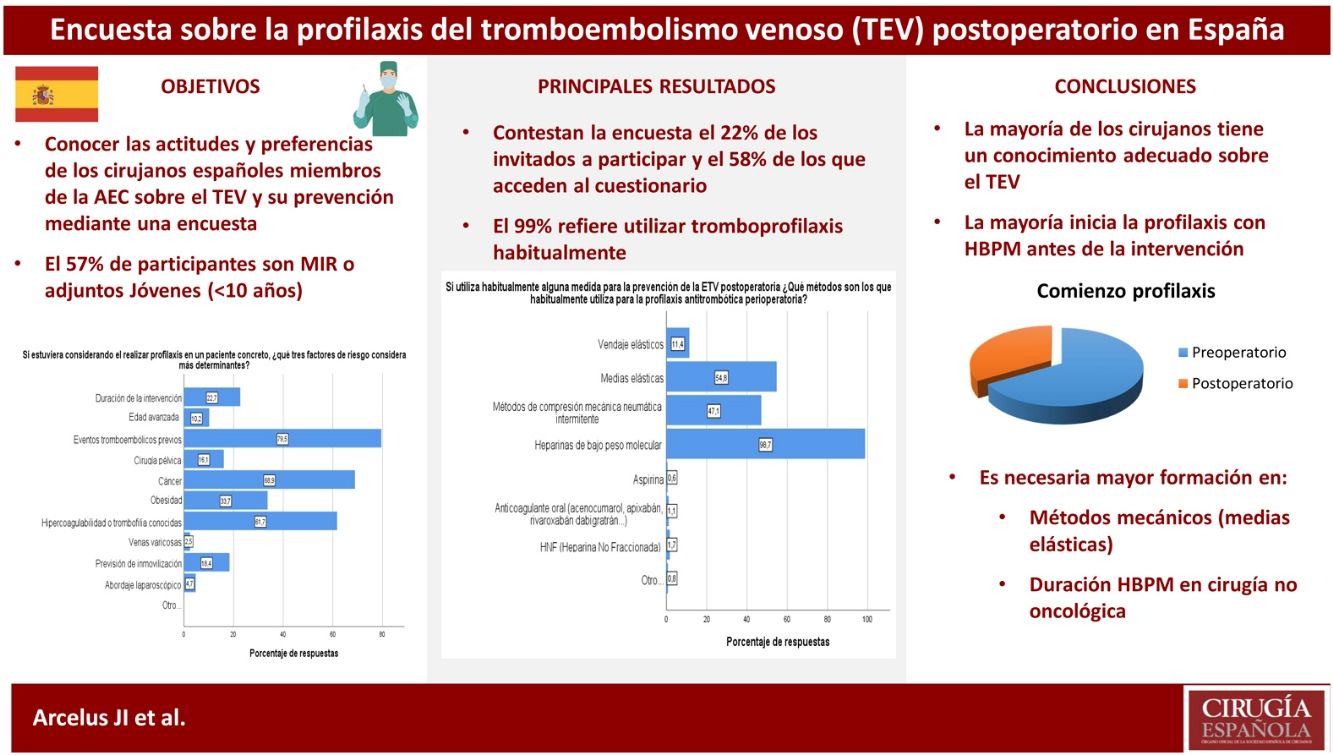
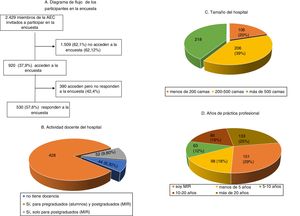
ResultadosLa encuesta fue contestada por 530 cirujanos, lo que representa el 21,8% de los 2.429 miembros invitados a participar por correo electrónico. La mayoría de los cirujanos participantes trabajan en hospitales docentes grandes, siendo el 28,5% médicos residentes. Para el 28% el TEV representa un problema importante. Aunque el 81% considera que tiene un conocimiento adecuado sobre la prevención del TEV postoperatorio, un porcentaje similar reconoce necesitar más formación. La mayoría (98,7%) utiliza las heparinas de bajo peso molecular, consideradas la modalidad más eficaz y segura, seguida de los métodos mecánicos. El método de estratificación de riesgo más utilizado es el de Caprini (81%). La mayoría comienza la profilaxis farmacológica preoperatoriamente, pero existe bastante variación en las dosis utilizadas, así como en las pautas de inicio y duración, sobre todo en cirugía no oncológica.
ConclusionesExiste interés y, en general, un adecuado conocimiento acerca de la prevención del TEV entre los cirujanos españoles. Sin embargo, creemos necesaria mayor formación sobre aspectos prácticos de la profilaxis, adaptando las recomendaciones de las guías recientes a protocolos locales.
Venous thromboembolism (VTE) represents a serious postoperative complication that can be prevented by adequate thromboprophylaxis. Surveys provide relevant information about clinician's attitudes and preferences regarding VTE prophylaxis.
MethodsTransversal, descriptive study based on a survey sent to general surgeons members of the Spanish Association of Surgeons (AEC), that included 31 questions regarding postoperative VTE and its prevention, as well as three clinical scenarios.
Results530 surgeons, 21.8% of the 2,429 invited by electronic mail to participate, completed the survey. Most of the answering clinicians work on in big teaching hospitals, and 28.5% are residents. VTE represents a serious problem for 28% of participants. Although 81% consider that their knowledge on the prevention of postoperative VTE is adequate, a similar percentage recognizes the need for further education. The vast majority (98.7%) use low molecular weight heparins, which are considered the most effective and safe modality, followed by mechanical methods. The Caprini risk assessment score is used by 81% of surgeons, who usually start pharmacological prophylaxis preoperatively. However, there are remarkable differences in the dosing of heparins, timing of initiation, and duration, especially in non-oncologic surgical patients.
ConclusionsMost Spanish surgeons are interested in the prevention of postoperative VTE. Overall, the level of knowledge on thromboprophylaxis is adequate. However, our results indicate that there is a need for better education on relevant practical aspects of prophylaxis that could be achieved by incorporating recommendations from recent guidelines to local hospital-based protocols.
El tromboembolismo venoso (TEV) representa un problema frecuente y potencialmente grave en cirugía, considerándose una de las principales causas de mortalidad evitable. En un estudio realizado en Suecia, se documentó que el 29% de los pacientes fallecidos durante el postoperatorio presentaban embolia pulmonar en la autopsia1. Otro estudio llevado a cabo en Estados Unidos demostró que la probabilidad de fallecer tras cirugía oncológica aumenta 5 veces si se desarrolla un TEV postoperatorio2. En más de 700 pacientes que sufrieron TEV sintomático tras cirugía por cáncer abdominal, incluidos en un registro internacional, un tercio de los casos tuvo mala evolución en los 3 primeros meses tras sufrir dicha complicación3.
Existe abundante evidencia de que el TEV postoperatorio se puede prevenir de forma eficaz y segura utilizando métodos farmacológicos y mecánicos. En el ámbito de la cirugía general existen varias guías de práctica clínica internacionales4–6 y españolas7,8 para la prevención de esta complicación. Sin embargo, varios estudios de cohortes han demostrado que la tromboprofilaxis en la práctica clínica real es insuficientemente utilizada y de calidad subóptima9–11.
Para intentar comprender mejor las diferencias existentes entre las recomendaciones de las guías y lo que se hace en la realidad, las encuestas –a pesar de los sesgos y limitaciones que conllevan– pueden aportar información relevante sobre la actitud de los cirujanos respecto al TEV postoperatorio y su prevención12–17. En España, la última encuesta publicada sobre prevención de la ETV en cirugía general y digestiva se remonta a 198818.
El objetivo de este estudio es analizar la actitud y preferencias de los cirujanos generales españoles respecto al TEV postoperatorio, mediante una encuesta remitida a los miembros de la Asociación Española de Cirujanos (AEC), que incluye algunos escenarios clínicos con cuestiones sobre aspectos prácticos de la tromboprofilaxis.
MétodosEstudio transversal descriptivo, basado en la realización de una encuesta dirigida a cirujanos generales españoles. Para ello, el 1 de mayo de 2017 se remitió un mensaje por correo electrónico a los 2.429 miembros activos de la AEC, invitándoles a contestar un cuestionario sobre la ETV y su prevención. Los cirujanos podían acceder a la encuesta mediante un enlace incluido en la página web de la AEC (https://www.aecirujanos.es). Se enviaron 3 recordatorios, reiterando la invitación a participar en la encuesta, que se mantuvo accesible hasta el 31 de julio de 2017.
El cuestionario constaba de 31 preguntas de respuesta múltiple, que contemplaban diversos aspectos sobre el TEV postoperatorio y su prevención (véase anexo en material adicional). La encuesta también incluía 3 casos clínicos con preguntas referidas a la dosis de los fármacos anticoagulantes, su inicio y duración, así como la utilización de métodos mecánicos. El análisis de las encuestas cumplimentadas lo llevó a cabo la empresa Im3dia Comunicación S.L., seleccionada por la AEC.
Análisis estadísticoSe realizó un análisis descriptivo de los ítems del cuestionario, calculando frecuencias absolutas y relativas. Para estudiar la posible asociación entre el grado de conocimiento y la calidad de la tromboprofilaxis con otras variables, se aplicó el test de la Chi-cuadrado de Pearson. Se consideró un nivel de significación de 0,05. Todos los análisis se llevaron a cabo utilizando el programa SPSS versión 19 (IBM Corp. Armonk, NY, Estados Unidos).
ResultadosDurante los 3 meses que estuvo la encuesta disponible en la página web de la AEC fue visitada por 920 (37,9%) de los 2.429 cirujanos invitados a participar, siendo contestada por más de la mitad (fig. 1). Las características de los cirujanos participantes en la encuesta, así como su experiencia profesional se muestran en la figura 1. En este sentido, 151 (28,5%) eran médicos residentes y más de la mitad especialistas con más de 10 años de práctica. Las intervenciones más frecuentemente practicadas se detallan en la tabla 1.
Percepción sobre el TEV postoperatorio, sus factores de riesgo y prevención, e intervenciones quirúrgicas más frecuentemente practicadas
| Nivel de conocimiento acerca de la prevención del TEV | |||
|---|---|---|---|
| Conocimiento personal | Conocimiento adecuado en la especialidad | ||
| Bajo | 46 (8,7%) | Sí | 382 (72,9%) |
| Adecuado | 429 (81,1%) | No | 148 (27,1%) |
| Alto | 54 (10,2%) | - | - |
| Necesidad de formación | |
|---|---|
| Sí | 420 (79,4%) |
| No | 109 (20,6%) |
| ¿Quién decide la profilaxis antitrombótica en su hospital? | |
|---|---|
| Cirugía | 487 (92,1%) |
| Anestesia | 110 (20,8%) |
| Hematología | 88 (16,6%) |
| Una comisión creada al respecto | 49 (9,3%) |
| Otro… | 5 (0,9%) |
| En su práctica clínica, ¿cuáles son las 3 intervenciones quirúrgicas más comunes? | |
|---|---|
| Cirugía digestiva en general | 291 (20,8%) |
| Cirugía de pared | 252 (18,0%) |
| Cirugía colorrectal | 321 (22,9%) |
| Cirugía laparoscópica | 373 (26,6%) |
| Cirugía bariátrica | 64 (4,6%) |
| Cirugía endocrina | 51 (3,6%) |
| Otros | 48 (3,4%) |
| Edad avanzada | 54 (10,2%) |
| Abordaje laparoscópico | 25 (4,7%) |
| Venas varicosas | 13 (2,5%) |
| Métodos de prevención del TEV más utilizados | |
|---|---|
| Heparinas de bajo peso molecular | 519 (98,7%) |
| Medias elásticas | 288 (54,8%) |
| Compresión neumática intermitente | 248 (47,1% |
| Vendajes elásticos | 60 (11,4%) |
| Heparina no fraccionada) | 9 (1,7%) |
| Anticoagulante oral (como apixabán) | 6 (1,1%) |
| Otro… | 4 (0,8%) |
| Aspirina | 3 (0,6%) |
| En su práctica clínica, ¿cuáles son las 3 intervenciones quirúrgicas más comunes? | |
|---|---|
| Cirugía digestiva en general | 291 (20,8%) |
| Cirugía de pared | 252 (18,0%) |
| Cirugía colorrectal | 321 (22,9%) |
| Cirugía laparoscópica | 373 (26,6%) |
| Cirugía bariátrica | 64 (4,6%) |
| Cirugía endocrina | 51 (3,6%) |
| Otros | 48 (3,4%) |
TEV: tromboembolismo venoso.
Con respecto al nivel de conocimiento sobre la prevención del TEV postoperatorio (tabla 1), si bien la mayoría consideró que es adecuado, un 79% reconoció necesitar mayor formación al respecto. En cuanto al impacto del TEV postoperatorio, juzgaron que representa un problema mínimo, moderado o importante, 110 (20,8%), 271 (51,2%) y 148 (28%), respectivamente.
Declararon conocer o utilizar las guías antitrombóticas de la AEC7, 376 (74,5%), 122 (24%) las guías de la Sociedad Española de Cirugía de la Obesidad (SECO) para cirugía bariátrica (www.seco.org), y 90 (18%) las de la Asociación Española de Cirugía Mayor Ambulatoria (ASECMA) para este tipo de cirugía8.
La mayoría de los encuestados (487 [2%]) reflejó que la decisión acerca de la tromboprofilaxis la decide el servicio de cirugía, 110 (21%) el de anestesiología y 49 (9,3%) una comisión hospitalaria. El 57,7% indicaron que existe en su servicio un protocolo definido para la prevención de la ETV (305 [57,7%] y 211 (39,9%) desconocían la existencia de una comisión de trombosis en su hospital.
La tabla 1 detalla los principales factores de riesgo trombótico tenidos en cuenta por los cirujanos para la utilización de profilaxis. En este sentido, 324 (81%) utilizan el modelo de estratificación de riesgo trombótico de Caprini19 y 73 (18,3%) el modelo de las guías de la ASECMA para cirugía mayor ambulatoria8. Utilizan una aplicación para dispositivo móvil de dichas guías 202 (53,2%), y 113 (29%) un documento impreso.
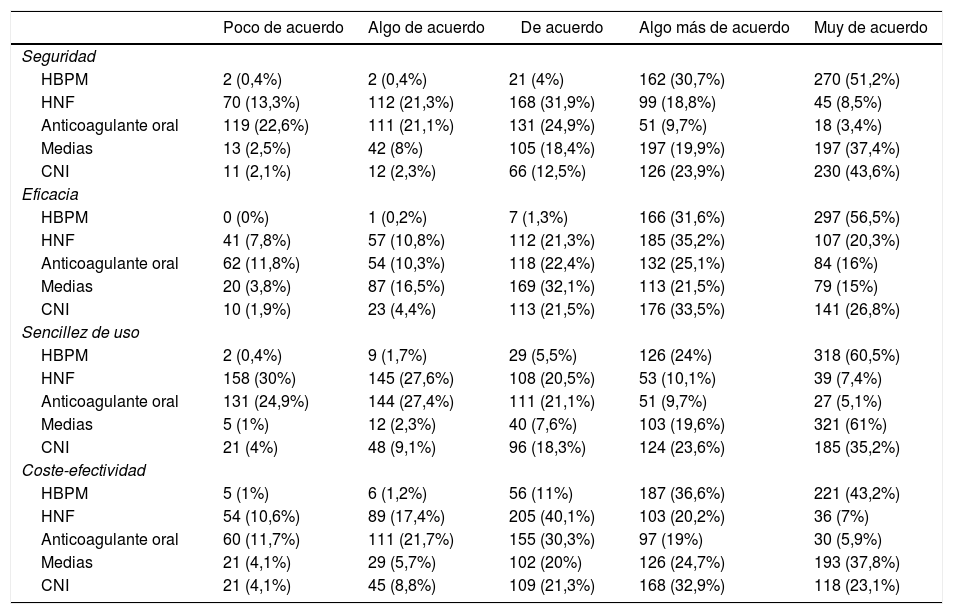
Acerca de la prevención del TEV, 522 (99,1%) cirujanos refirieron practicarla habitualmente. De los 46 (8,7%) que no lo hacen, 27 (58,7%) argumentaron el temor a las complicaciones hemorrágicas, y 15 (32,6%) la escasa incidencia de ETV. Los métodos de tromboprofilaxis preferidos se detallan en la tabla 1, siendo de destacar que las heparinas de bajo peso molecular (HBPM) son utilizadas por cerca del 99% de los cirujanos. Por su parte, más de la mitad añadirían métodos mecánicos, fundamentalmente medias elásticas. Con respecto a la percepción de los encuestados sobre la seguridad, eficacia, sencillez de uso y coste-efectividad de los métodos más utilizados (tabla 2), la mayoría consideró que las HBPM representan la opción más eficaz y segura, tan sencillas de utilizar como las medias elásticas. Los métodos considerados menos coste-efectivos fueron la compresión neumática intermitente (CNI) y los anticoagulantes orales, siendo estos utilizados por el 1% de los cirujanos.
Percepción de los cirujanos participantes en la encuesta sobre los diferentes métodos de prevención del TEV en cuanto a seguridad, eficacia, sencillez de uso y coste-efectividad
| Poco de acuerdo | Algo de acuerdo | De acuerdo | Algo más de acuerdo | Muy de acuerdo | |
|---|---|---|---|---|---|
| Seguridad | |||||
| HBPM | 2 (0,4%) | 2 (0,4%) | 21 (4%) | 162 (30,7%) | 270 (51,2%) |
| HNF | 70 (13,3%) | 112 (21,3%) | 168 (31,9%) | 99 (18,8%) | 45 (8,5%) |
| Anticoagulante oral | 119 (22,6%) | 111 (21,1%) | 131 (24,9%) | 51 (9,7%) | 18 (3,4%) |
| Medias | 13 (2,5%) | 42 (8%) | 105 (18,4%) | 197 (19,9%) | 197 (37,4%) |
| CNI | 11 (2,1%) | 12 (2,3%) | 66 (12,5%) | 126 (23,9%) | 230 (43,6%) |
| Eficacia | |||||
| HBPM | 0 (0%) | 1 (0,2%) | 7 (1,3%) | 166 (31,6%) | 297 (56,5%) |
| HNF | 41 (7,8%) | 57 (10,8%) | 112 (21,3%) | 185 (35,2%) | 107 (20,3%) |
| Anticoagulante oral | 62 (11,8%) | 54 (10,3%) | 118 (22,4%) | 132 (25,1%) | 84 (16%) |
| Medias | 20 (3,8%) | 87 (16,5%) | 169 (32,1%) | 113 (21,5%) | 79 (15%) |
| CNI | 10 (1,9%) | 23 (4,4%) | 113 (21,5%) | 176 (33,5%) | 141 (26,8%) |
| Sencillez de uso | |||||
| HBPM | 2 (0,4%) | 9 (1,7%) | 29 (5,5%) | 126 (24%) | 318 (60,5%) |
| HNF | 158 (30%) | 145 (27,6%) | 108 (20,5%) | 53 (10,1%) | 39 (7,4%) |
| Anticoagulante oral | 131 (24,9%) | 144 (27,4%) | 111 (21,1%) | 51 (9,7%) | 27 (5,1%) |
| Medias | 5 (1%) | 12 (2,3%) | 40 (7,6%) | 103 (19,6%) | 321 (61%) |
| CNI | 21 (4%) | 48 (9,1%) | 96 (18,3%) | 124 (23,6%) | 185 (35,2%) |
| Coste-efectividad | |||||
| HBPM | 5 (1%) | 6 (1,2%) | 56 (11%) | 187 (36,6%) | 221 (43,2%) |
| HNF | 54 (10,6%) | 89 (17,4%) | 205 (40,1%) | 103 (20,2%) | 36 (7%) |
| Anticoagulante oral | 60 (11,7%) | 111 (21,7%) | 155 (30,3%) | 97 (19%) | 30 (5,9%) |
| Medias | 21 (4,1%) | 29 (5,7%) | 102 (20%) | 126 (24,7%) | 193 (37,8%) |
| CNI | 21 (4,1%) | 45 (8,8%) | 109 (21,3%) | 168 (32,9%) | 118 (23,1%) |
CNI: compresión neumática intermitente; HBPM: heparinas de bajo peso molecular; HNF: heparina no fraccionada; TEV: tromboembolismo venoso.
En el caso de una paciente de 57 años, con sobrepeso, programada para colecistectomía laparoscópica por colelitiasis (tabla 3), más de la mitad de los encuestados comenzaría la profilaxis con HBPM preoperatoriamente, la mayoría con dosis de riesgo moderado. En esta paciente refieren utilizar métodos mecánicos en combinación con la HBPM la mitad de los encuestados. Con respecto a la duración de la profilaxis, más de un tercio la mantendrían hasta el alta, que se produjo en el primer día postoperatorio, mientras que el 47% la mantendría una semana, sobre todo los cirujanos más jóvenes, como MIR (51%) y especialistas de hasta 10 años de experiencia (56%) (p=0,003).
Pautas de prevención preferidas para la prevención del TEV en paciente sometida a colecistectomía por colelitiasis sintomática
| Mujer de 57 años con IMC de 28kg/m2 que se somete a colecistectomía laparoscópica programada | |
|---|---|
| ¿Qué pauta usaría para prevenir el TEV?a | |
| HBPM a dosis de riesgo moderadob, empezando tras la intervención | 227 (43,7%) |
| HBPM a dosis de riesgo moderadob, empezando, 10-12h antes de la intervención | 196 (37,7%) |
| HBPM a dosis de riesgo moderadob, empezando 2h antes de la intervención | 45 (8,7%) |
| HBPM a dosis de alto riesgoc empezando 10-12h antes de la intervención | 25 (4,8%) |
| HBPM a dosis de alto riesgoc, empezando tras la intervención | 23 (4,4%) |
| HBPM a dosis de alto riesgoc, comenzando 2h antes de la intervención | 4 (0,8%) |
| ¿Utilizaría algún método mecánico además de la HBPM?d | |
| No creo indicado ningún método mecánico | 236 (45,0%) |
| Medias elásticas profilácticas (15-25mm Hg en el tobillo) | 164 (31,2%) |
| Compresión neumática intermitente | 64 (12,2%) |
| Medias elásticas terapéuticas (30-40mm Hg en el tobillo) | 32 (6,1%) |
| Vendaje elástico | 29 (5,5%) |
| ¿Cuánto tiempo mantendría la profilaxis farmacológica en este caso?e | |
| Hasta el día del alta | 198 (38%) |
| Durante una semana tras la intervención | 247 (47,4%) |
| Durante 2 semanas tras la intervenciónDurante 4 semanas tras la intervención | 61 (11,7%)15 (2,9%) |
HBPM: heparina de bajo peso molecular; IMC: índice de masa corporal; TEV: tromboembolismo venoso.
Las guías recomiendan iniciar las dosis de alto riesgo 10-12h antes de la intervención para la mayoría de las HBPM4,7,8. En el caso de la bemiparina se puede comenzar pasadas 6-8h de la intervención. No se recomiendan dosis de alto riesgo 2-4h antes de la intervención.
Las guías recomiendan mantener la profilaxis farmacológica al menos una semana tras la intervención en este tipo de cirugía7,8.
Ante una paciente de edad media con obesidad mórbida sometida a cirugía bariátrica (tabla 4), un tercio administraría HBPM a dosis de alto riesgo (3.500-4.000UI 2 veces al día), mientras cerca del 40% de los cirujanos recurriría a dosis más elevadas de HBPM (5.000-8.000UI). La mayoría de los cirujanos refiere que añadiría métodos mecánicos, fundamentalmente CNI. Respecto a la duración de la profilaxis, más de la mitad la mantendría 4 semanas. No hubo diferencias significativas en relación con las opciones manifestadas y la experiencia de los cirujanos.
Pautas de prevención preferidas para la prevención del TEV en paciente sometida a cirugía bariátrica
| Mujer de 49 años, con IMC de 42kg/m2, diabetes e insuficiencia venosa crónica en miembros inferiores que se va a someter a tubulización gástrica por vía laparoscópica | |
|---|---|
| ¿Qué protocolo de HBPM usaría?a | |
| HBPM 3.500-4.000UI/24h | 188 (35,8%) |
| HBPM 3.500-4.000 UI/12h | 61 (11,6%) |
| HBPM 5.000-8.000 UI/24h | 209 (39,8%) |
| HBPM 5.000-8.000 UI/12h | 67 (12,8%) |
| ¿Utilizaría algún método mecánico además de la HBPM?b | |
| Compresión neumática intermitente | 369 (70,3%) |
| Medias elásticas terapéuticas (30-40mm Hg en el tobillo) | 77 (14,7%) |
| Medias elásticas profilácticas (15-25mm Hg en el tobillo) | 64 (12,2%) |
| Vendaje elástico | 12 (2,3%) |
| No creo indicado ningún método físico de uso | 3 (0,6%) |
| La paciente puede irse de alta en el tercer día postoperatorio. ¿Cuánto tiempo mantendría la profilaxis farmacológica?c | |
| Durante 4 semanas tras la intervención | 266 (50,8%) |
| Durante 2 semanas tras la intervención | 147 (28,1%) |
| Durante una semana tras la intervención | 96 (18,3%) |
| Hasta el día del alta | 15 (2,9%) |
HBPM: heparina de bajo peso molecular; IMC: índice de masa corporal; TEV: tromboembolismo venoso.
No hay unanimidad en las guías en cuanto a la dosis de HBPM a utilizar en cirugía bariátrica, aunque las últimas guías europeas recomiendan en una paciente de estas características administrar de 3.000-4.000UI/12h24, mientras que las guías de la Sociedad Española de Cirugía de la Obesidad (SECO) recomiendan 3.000UI/12h o 6.000UI/24h.
La mayoría de las guías recomiendan añadir métodos mecánicos a la HBPM, sobre todo la compresión neumática intermitente, en pacientes sometidos a cirugía bariátrica de alto riesgo trombótico24.
En el supuesto de un varón de 70 años, obeso, intervenido por presentar carcinoma de sigma (tabla 5), el 71% de los encuestados prescribiría HBPM a dosis de alto riesgo. En conjunto, una mayoría considerable (81%) comenzaría preoperatoriamente, de los que el 90% lo haría 10-12h antes de la intervención. Más del 90% indicaría métodos mecánicos, predominantemente CNI (52%). La mayoría de los cirujanos (86%) mantendrían la HBPM durante 4 semanas y solo 14 durante una semana. Los cirujanos que optaron por 4 semanas son más jóvenes (MIR o especialistas con menos de 10 años de experiencia) (p=0,018) y ejercen más frecuentemente en hospitales docentes (p=0,025) o de más 500 camas (p=0,001).
Pautas de prevención preferidas para la prevención del TEV en paciente operado por sufrir cáncer de colon
| Varón de 74 años, con IMC de 32kg/m2 que va a ser intervenido por vía laparoscópica por sufrir un adenocarcinoma de sigma | |
|---|---|
| ¿Qué pauta usaría para prevenir el TEV?a | |
| HBPM a dosis de alto riesgob, empezando 10-12h antes de la intervenciónb | 279 (53,3%) |
| HBPM a dosis de riesgo moderadoc, empezando 10-12h antes de la intervención | 100 (19,1%) |
| HBPM a dosis de alto riesgob, empezando después de la intervención | 64 (12,2%) |
| HBPM a dosis de riesgo moderadoc, empezando después de la intervención | 37 (7,1%) |
| HBPM a dosis de alto riesgob, empezando 2h antes de la intervención | 29 (5,5%) |
| HBPM a dosis de riesgo moderado, empezando 2h antes de la intervención | 14 (2,7%) |
| ¿Utilizaría algún método mecánico además de la HBPM?d | |
| Compresión neumática intermitente | 276 (52,9%) |
| Medias elásticas terapéuticas (15-25mm Hg en el tobillo) | 132 (25,3%) |
| Medias elásticas terapéuticas (30-40mm Hg en el tobillo) | 66 (12,6%) |
| Vendaje elástico | 24 (4,6%) |
| No creo indicado ningún método físico en este caso | 24 (4,6%) |
| El paciente evoluciona favorablemente y puede irse de alta en el cuarto día postoperatorio. ¿Cuánto tiempo mantendría la profilaxis con HBPM?e | |
| Durante 4 semana tras la intervención | 451 (86,2%) |
| Durante 2 semanas tras la intervención | 50 (9,6%) |
| Durante una semana tras la intervención | 14 (2,7%) |
| Hasta el día del alta | 8 (1,5%) |
CNI: compresión neumática intermitente; HBPM: heparina de bajo peso molecular; IMC: índice de masa corporal; TEV: tromboembolismo venoso.
Las guías sugieren añadir métodos mecánicos a la profilaxis farmacológica en casos de alto riesgo oncológicos, especialmente la CNI5,6. Las medias profilácticas deben ejercer una presión en el tobillo entre 15 y 25mm Hg. Las medias terapéuticas (30-40mm Hg) no se recomiendan para la prevención primaria del TEV por el riesgo de isquemia7.
En cirugía por cáncer abdominal por vía abierta o laparoscópica, la mayoría de las guías recomiendan prolongar la profilaxis 4 semanas tras la intervención5,6.
Los resultados de este estudio ponen de manifiesto que la mayoría de los cirujanos que participan en la encuesta consideran que el TEV postoperatorio representa un problema moderado o importante, y la práctica totalidad refiere llevar a cabo tromboprofilaxis, fundamentalmente con HBPM. Entre la minoría que no utiliza profilaxis habitualmente, las razones principales son el temor a las complicaciones hemorrágicas, y considerar que la incidencia del TEV es baja. Estos resultados son similares a los de otras encuestas realizadas en Estados Unidos16,20.
Aunque el 80% de los encuestados considera que tienen un nivel de conocimiento adecuado acerca de la tromboprofilaxis, un porcentaje similar reconoce que necesita mayor formación. Es destacable que la mayoría de los participantes son residentes o especialistas con menos de 10 años de experiencia, que trabajan en hospitales docentes de tamaño medio y grande. La decisión acerca de la profilaxis del TEV la deciden fundamentalmente cirujanos y anestesistas, y más de un 40% de los servicios no dispone de un protocolo específico al respecto. Tan solo un 24% conoce la existencia de un Comité de Trombosis en su centro. Esto justificaría, en parte, la variabilidad observada en las medidas de profilaxis antitrombótica.
Con relación a los factores de riesgo trombótico más frecuentemente valorados a la hora de realizar profilaxis del TEV, llama la atención que la edad avanzada solo sea mencionada por el 10% y la inmovilización por el 18%, mientras que en otras encuestas estos porcentajes ascienden al 25% y al 44% en cirugía general13 o al 46% y al 68% en cirugía cervical20, respectivamente. Estas diferencias podrían reducirse incorporando modelos de estratificación de riesgo validados19.
El análisis de la percepción acerca de las características de las modalidades de tromboprofilaxis parece explicar que las HBPM sean las preferidas, al ser consideradas las más eficaces, seguras y coste-efectivas, así como las más sencillas de utilizar. En este sentido, la mayoría de las encuestas y estudios de cohortes muestran resultados similares, sobre todo en Europa10,11,21, Canadá17, e Israel22. Por su parte, los métodos mecánicos son más populares en Estados Unidos13,14,16,17,23. Es llamativo que la mitad de los cirujanos en nuestro estudio refieran utilizar con cierta frecuencia las medias y la CNI ya que, en estudios de cohortes, su utilización fue muy escasa. Así, en el estudio de Vallano et al.11, aunque el 10% de los pacientes presentaba contraindicaciones para el uso de anticoagulantes, tan solo el 2,5% recibió medias elásticas. Algo parecido ocurrió en el estudio ENDORSE, en el que en España recibieron estos métodos apenas un 1% de los pacientes quirúrgicos9. Estas discrepancias posiblemente se deban a que muchos de los cirujanos que optarían por los métodos mecánicos no lo puedan hacer en su práctica real, probablemente por no disponer de los mismos. Consideramos preocupante que entre los cirujanos que optaron por las medias elásticas en los casos planteados hasta un 50% optara por el perfil de compresión terapéutica (30-40mm Hg en tobillo), presión superior a la recomendada para la profilaxis primaria del TEV (15-25mm Hg). Dicho perfil podría provocar complicaciones isquémicas en pacientes con arteriopatía periférica.
La mayoría de los participantes optaron por el inicio preoperatorio de las HBPM, al igual que en otros estudios similares17,21,22, y que es lo aconsejado para la mayoría de las HBPM en cirugía general, salvo el caso de la bemiparina, que se puede iniciar pasadas 6h después. Aunque las dosis de riesgo moderado se pueden administrar 2-4h antes de la intervención, las dosis de alto riesgo –con objeto de reducir el riesgo hemorrágico– deberían administrarse 10-12h antes, como refieren hacer la mayoría de los encuestados en este y en otros estudios21,22.
Con respecto a la duración de la profilaxis con HBPM, la mayoría de las guías recomiendan 7-10 días tras cirugía general no oncológica y CMA7,8. Sin embargo, en el caso de una paciente obesa sometida a colecistectomía laparoscópica, nos parece preocupante que más de un tercio de los cirujanos solo la mantuvieran hasta el alta, es decir un día. En cambio, en cirugía bariátrica, la mitad extenderían la profilaxis 4 semanas, al igual que en una reciente encuesta francesa15, si bien el 28% lo haría 2 semanas, que es lo recomendado en las guías europeas24. En un paciente mayor operado por vía laparoscópica por cáncer de colon, más del 80% optan por la pauta de 4 semanas, recomendada por las guías más recientes para cáncer abdominal y pélvico5,6.
Las diferencias observadas entre la práctica clínica basada en las preferencias manifestadas en la encuesta y las recomendaciones de las guías de práctica clínica disponibles, sobre todo en cuanto a dosis de las HBPM, momento de inicio y duración, se pueden atribuir a diferentes causas, como la falta de seguimiento de dichas guías, que además no coinciden en algunas recomendaciones, como es el caso de la cirugía bariátrica. También es necesaria más información sobre el perfil de presión de las medias elásticas, aspecto no bien detallado en muchas guías. Entendemos que el disponer de protocolos locales multidisciplinares que adapten las recomendaciones a las necesidades de cada centro reduciría la variabilidad observada en esta encuesta y mejoraría la calidad de la tromboprofilaxis.
Nuestro análisis presenta las limitaciones inherentes a una encuesta, como el posible sesgo de selección de los participantes, respondiendo los cirujanos más interesados en el problema. Por otra parte, la tasa de respuestas obtenida, próxima al 58% de los que accedieron a la encuesta y del 22% del total, es aceptable y supera la de otras encuestas similares dirigidas de forma individual a los cirujanos y que oscilan entre el 11% y el 21%13,20,25,26, mientras que las encuestas dirigidas a los servicios consiguen porcentajes más elevados, entre el 45% y 80%17,21,22. En nuestra opinión, es más realista obtener la opinión individual de los clínicos que la del servicio, habitualmente expresada por sus responsable.
Entendemos que los resultados de esta encuesta aportan información actualizada sobre la situación de la profilaxis del TEV en cirugía general en nuestro país, y que su análisis permitirá adoptar las medidas comentadas para corregir los aspectos en los que se observa mayor desviación entre la práctica real y las recomendaciones.
Como conclusiones, podemos decir que esta encuesta refleja la actitud y preferencias de un número importante de cirujanos españoles, siendo de destacar la juventud de los participantes. En términos generales se percibe que la mayoría de los encuestados considera que el TEV representa un problema relevante, y adoptan mayoritariamente medidas para su prevención. Sin embargo, hemos detectado en nuestro estudio ciertos aspectos en los que las preferencias de muchos participantes no seguían las recomendaciones de las principales guías, sobre todo en lo que se refiere a aspectos prácticos como inicio, dosis y duración de la profilaxis con HBPM, especialmente en cirugía no oncológica y bariátrica. Aunque los encuestados indicarían los métodos mecánicos con más frecuencia de la esperada, existe desconocimiento respecto al perfil de presión adecuado de las medias elásticas. Estimamos, a la vista de estos resultados, que es necesario disponer de protocolos de tromboprofilaxis en cada hospital, a poder ser consensuados con otros servicios, que incorporen y adapten las recomendaciones de las principales guías de práctica clínica.
FinanciaciónEl presente trabajo ha sido financiado parcialmente por la compañía Sanofi, sufragando los gastos correspondientes a la confección de la versión electrónica de la encuesta y el análisis de las respuestas obtenidas, sin que la mencionada compañía haya participado ni influido en la redacción del manuscrito ni en la interpretación de los resultados.
Conflicto de interesesNinguno.
Queremos agradecer a la Asociación Española de Cirujanos su inestimable colaboración para llevar a cabo este estudio, así como a la compañía Sanofi por el apoyo financiero para sufragar los gastos del mismo. También queremos expresar nuestra gratitud a todos los cirujanos que dedicaron su tiempo a responder a la encuesta.