El hígado graso no alcohólico presenta una alta prevalencia entre los pacientes obesos. Es difícil identificar variables clinicoanalíticas predictivas de esteatohepatitis no alcohólica, lo cual podría ayudar a seleccionar a los pacientes que se beneficiarían de biopsia hepática y tratamiento. El objetivo de este estudio es describir las lesiones hepáticas en pacientes obesos e identificar variables que se asocien con parámetros histológicos de progresión.
Pacientes y métodoSe intervino por cirugía bariátrica a 76 pacientes obesos en los que se realizó biopsia hepática. Se analizaron variables clínicas y analíticas.
ResultadosEn total, 67 (88,1%) pacientes presentaban hígado graso no alcohólico; 41 (61,2%) tenían esteatosis simple y 26 (38,8%), esteatohepatitis no alcohólica. Los pacientes con esteatohepatitis no alcohólica tenían valores de GGT significativamente mayores. La esteatohepatitis no alcohólica se relacionó con diabetes mellitus (p < 0,05) en estos pacientes.
ConclusionesEl hígado graso no alcohólico presenta una alta prevalencia entre los pacientes obesos. La esteatohepatitis no alcohólica parece estar en relación con la diabetes mellitus y con valores altos de GGT en pacientes obesos.
Non-alcoholic fatty liver disease has a high prevalence among obese patients. It has been difficult to identify clear predictors of chronic liver damage, which could help in selecting patients for liver biopsy and therapeutic options. The aim of the study is to describe the liver damage in these obese patients and identify predictors of liver damage progression.
Patients and method76 obese patients submitted to bariatric surgery were included. Liver biopsies were taken at the time at the time of the surgery. Clinical and biochemical variables were analyzed.
Results67 patients (88.1%) were found to have non-alcoholic fatty liver disease; 41 (61.2%) had simple steatosis, and 26 (38.8%) had non-alcoholic steatohepatitis. Patients with non-alcoholic steatohepatitis had significantly higher values of GGT. Non-alcoholic steatohepatitis was associated with diabetes (p < 0.01) in these patients.
ConclusionsNon-alcoholic fatty liver disease is highly prevalent in morbidly obese patients. Nonalcoholic steatohepatitis seems to be associated with diabetes and high values of GGT in obese patients.
Actualmente la obesidad es un importante problema de salud pública en la mayor parte de los países desarrollados, en los que afecta a proporciones amplias y crecientes de sus poblaciones. Hay evidencia firme1,2 de que la obesidad se relaciona con una mayor prevalencia de procesos crónicos tales como enfermedades cardiovasculares, diabetes mellitus, problemas osteoarticulares, algunos tipos de cáncer, hígado graso no alcohólico, etc., por lo que se configura como un importante factor de riesgo en la edad adulta.
El hígado graso no alcohólico (HGNA) es una entidad clinicopatológica que comprende un conjunto de enfermedades que van desde la simple acumulación de triglicéridos en el hepatocito (esteatosis hepática) a una esteatohepatitis no alcohólica (EHNA), término empleado para definir una entidad caracterizada por inflamación, acumulación grasa y fibrosis en el hígado. Así el HGNA comprende un amplio espectro clínico con diferente pronóstico, ya que la esteatosis simple nunca progresa, mientras que la EHNA, fundamentalmente en caso de fibrosis avanzada, puede progresar a cirrosis descompensada e hipertensión portal. Por ello identificar la EHNA y su gravedad en los pacientes con HGNA es fundamental para el seguimiento y el manejo de los pacientes con esteatosis hepática.
En la actualidad la biopsia hepática es el único método eficaz para el diagnóstico y el pronóstico del HGNA3–5. Sin embargo, es un método invasivo no exento de complicaciones. Por ello recientemente se han llevado a cabo numerosos estudios para identificar variables clinicoanalíticas que se relacionen directamente con parámetros histológicos de progresión (fibrosis e inflamación hepática). Así, los objetivo de este estudio son: describir el grado histológico de lesión hepática en pacientes con obe-sidad mórbida subsidiarios de cirugía bariátrica e identificar variables clinicoanalíticas que se asocien con parámetros histológicos hepáticos de progresión en los mismos pacientes.
Pacientes y métodoSe trata de un estudio longitudinal prospectivo en el que incluimos a 76 pacientes que fueron intervenidos en nuestro centro por la unidad de cirugía bariátrica desde el período 2001–2005, a los que se practicó una derivación biliopancreática (técnica hipoabsortiva) y toma de biopsia hepática durante el acto quirúrgico.
Los criterios de inclusión en nuestro estudio fueron pacientes con índice de masa corporal (IMC) ≥ 40, edad entre 18 y 60 años y obesidad mantenida durante más de 5 años en los que fracasaron otros tratamientos y presentaban aceptable riesgo quirúrgico. Se excluyó de nuestro estudio a los pacientes con antecedentes de consumo de alcohol > 200g/semana y serología positiva a VHB y VHC, que consumieran medicamentos hepatotóxicos o tuvieran antecedentes o enfermedad hepática en curso.
En el estudio se recogieron las siguientes variables clínicas: antecedentes de diabetes mellitus, peso, talla, IMC, índice cintura-cadera y presión arterial; y como variables analíticas: hemograma, estudio de coagulación, bioquímica y test de estudio hepático (GOT, GPT, coeficiente GOT/GPT, GGT, fosfatasa alcalina y bilirrubina). El diagnóstico de diabetes mellitus tipo 2 se basó en los criterios establecidos por la Asociación Americana de Diabetes (ADA)6. Durante la cirugía se procedió a obtener la biopsia hepática índice siguiendo el protocolo habitual de cirugía bariátrica de nuestro servicio, que consiste en la realización sistemática de biopsia hepática mediante cuña de 1 × 1,5cm de tamaño a todos los pacientes sometidos a derivación biliopancreática. Las biopsias hepáticas fueron evaluadas por anatomopatólogos de nuestro centro. Todas las biopsias fueron graduadas y estadificadas para EHNA de acuerdo con el sistema propuesto por la American Association for the Study of Liver Diseases (septiembre de 2002)7.
Para el estudio estadístico se efectuó un análisis univariable de los datos obtenidos, consistente en el cálculo de media ± desviación estándar (DE) para las variables cuantitativas y los porcentajes para las variables cualitativas. Para el análisis bivariable y para la comparación de medias de variables cuantitativas normales se aplicó el test de la t de Student. Con las variables que no seguían una distribución normal, se utilizó la prueba de Mann–Whitney. Para comparar variables cualitativas se utilizó la prueba de la χ2.
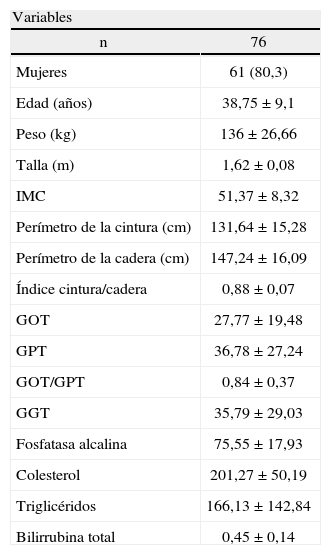
ResultadosDe los 76 pacientes que fueron incluidos (tabla 1), 61 (80%) eran mujeres, mientras que tan sólo 15 (20%) eran varones. La media de edad del grupo era 38 ±9 años. El peso promedio, 136 ± 26,6kg, y la talla, 1,62 ± 0,08cm. El IMC medio fue 51,3 ± 8,3 (intervalo, 40–80,4).
Variables antropométricas y analíticas de los pacientes obesos intervenidos
| Variables | |
| n | 76 |
| Mujeres | 61 (80,3) |
| Edad (años) | 38,75 ±9,1 |
| Peso (kg) | 136 ±26,66 |
| Talla (m) | 1,62 ± 0,08 |
| IMC | 51,37 ± 8,32 |
| Perímetro de la cintura (cm) | 131,64 ±15,28 |
| Perímetro de la cadera (cm) | 147,24 ±16,09 |
| Índice cintura/cadera | 0,88 ± 0,07 |
| GOT | 27,77 ±19,48 |
| GPT | 36,78 ± 27,24 |
| GOT/GPT | 0,84 ± 0,37 |
| GGT | 35,79 ± 29,03 |
| Fosfatasa alcalina | 75,55 ±17,93 |
| Colesterol | 201,27 ±50,19 |
| Triglicéridos | 166,13 ±142,84 |
| Bilirrubina total | 0,45 ±0,14 |
GGT: gammaglutamiltransferasa; GOT: asparto aminotransferasa; GPT: alanina aminotransferasa; IMC: índice de masa corporal.
Los datos expresan media ± desviación estándar o n (%).
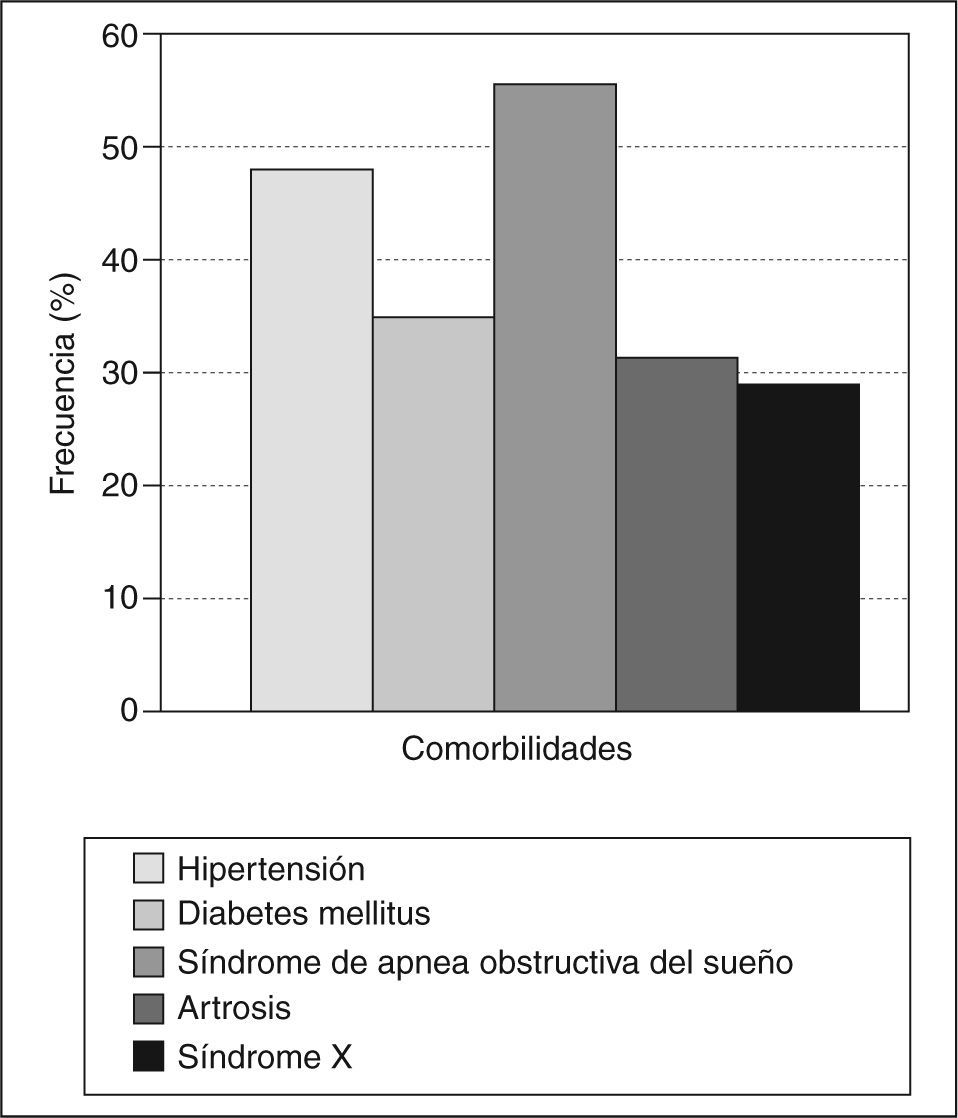
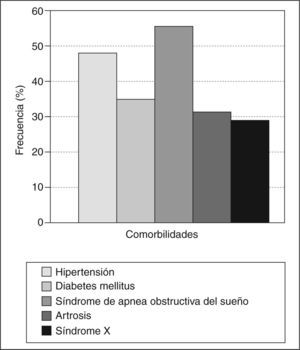
Clasificando a los pacientes según el IMC, encontramos que 37 (48,7%) presentaban obesidad tipo III y 39 (51,3%), obesidad tipo IV. Las comorbilidades en estos pacientes se distribuyeron según se muestra en la figura 1; 37 (48%) pacientes tenían hipertensión; 26 (34%), diabetes mellitus; 42 (55%), síndrome de apnea obstructiva del sueño; 24 (31%), artrosis, y 22 (28,9%), síndrome metabólico (síndrome X).
Entre las variables analíticas se encontraron valores de GOT por encima de los niveles normales (> 38) en 10 pacientes, de GPT (> 40) en 21 y de GGT (> 61) en 9 pacientes. Los valores medios de colesterol eran 201,27 ± 50,19mg/dl y los de triglicéridos, 166,13 ± 142,84mg/dl.
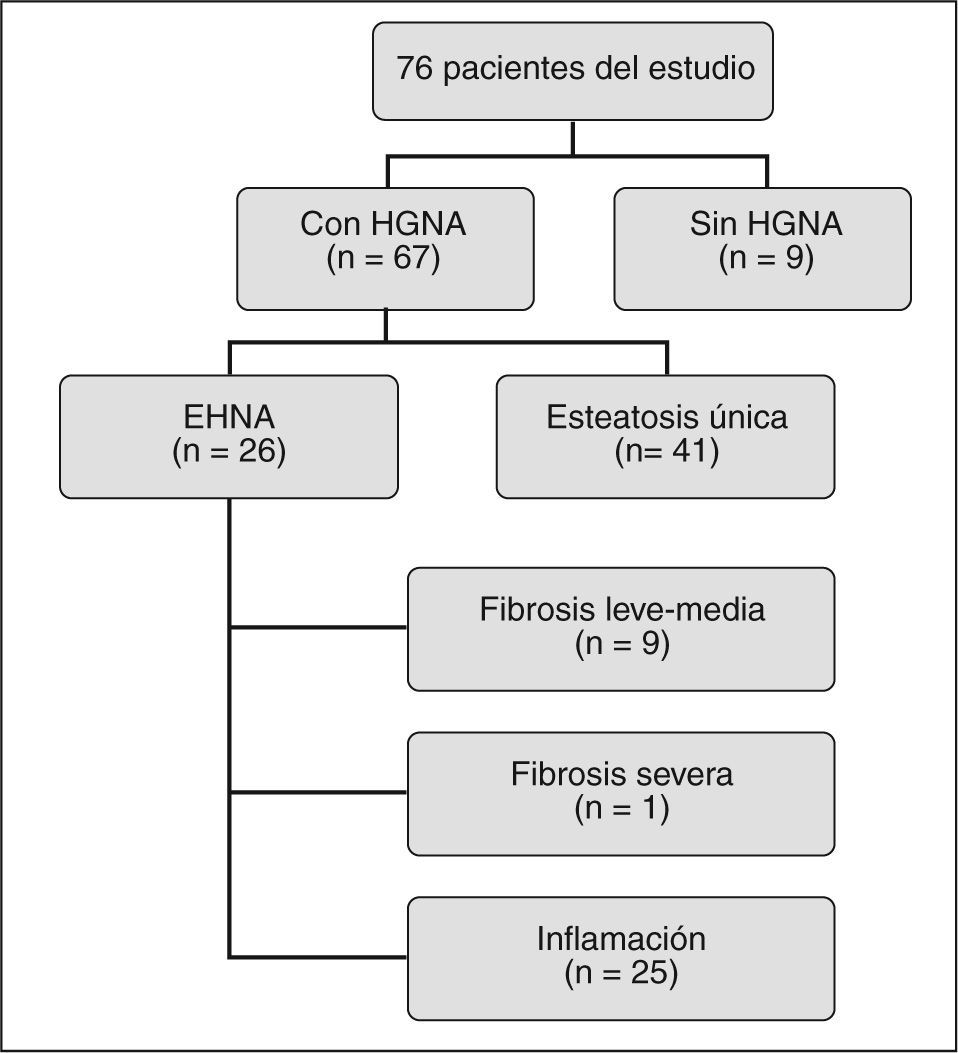
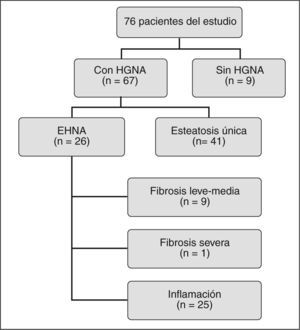
Hallazgos histológicosEntre los 76 pacientes del estudio (fig. 2), 67 (88,1%) presentaban HGNA y tan sólo 9 (11,9%) mostraban una histología hepática normal. Entre los pacientes con HGNA, 26 (38,8%) tenían EHNA, mientras que en los 41 (61,2%) restantes la esteatosis hepática fue el único hallazgo histológico.
Entre los 41 pacientes con esteatosis hepática, 5 presentaban esteatosis < 5%; 15, entre el 5 y el 25%; 16, entre el 25 y el 75% y 5, > 75%. De los pacientes con EHNA, 22 (84,6%) presentaban inflamación de tipo 1 y 3 (11,5%), inflamacion de tipo 2; 6 (23%) pacientes tenían fibrosis de grado 1; 3 (11,5%), fibrosis de grado 2, y 1 (3,8%), fibrosis de grado 3. Entre los pacientes con fibrosis, 4 presentaban una distribución portal; 4, sinusoidal y 2, periportal.
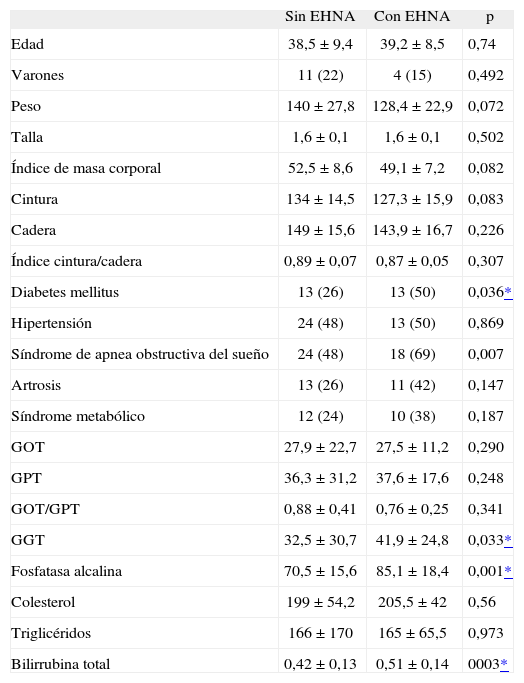
Comparación entre pacientes con y sin esteatohepatitis no alcohólicaLos pacientes con EHNA fueron comparados con aquellos con esteatosis simple (tabla 2). En lo referente a las variables clínicas, un 50% de los pacientes con EHNA eran diabéticos, en comparación con un 26% de los pacientes con esteatosis (p < 0,05). En las demás comorbilidades (hipertensión, síndrome de apnea obstructiva del sueño y artrosis), pese a ser más frecuentes en los pacientes con EHNA, estas diferencias no alcanzaron la significación estadística.
Comparación entre pacientes con y sin EHNA. Variables clínicas y analíticas
| Sin EHNA | Con EHNA | p | |
| Edad | 38,5 ± 9,4 | 39,2 ±8,5 | 0,74 |
| Varones | 11 (22) | 4 (15) | 0,492 |
| Peso | 140 ±27,8 | 128,4 ±22,9 | 0,072 |
| Talla | 1,6 ±0,1 | 1,6 ±0,1 | 0,502 |
| Índice de masa corporal | 52,5 ±8,6 | 49,1 ± 7,2 | 0,082 |
| Cintura | 134 ±14,5 | 127,3 ±15,9 | 0,083 |
| Cadera | 149 ±15,6 | 143,9 ±16,7 | 0,226 |
| Índice cintura/cadera | 0,89 ± 0,07 | 0,87 ± 0,05 | 0,307 |
| Diabetes mellitus | 13 (26) | 13 (50) | 0,036* |
| Hipertensión | 24 (48) | 13 (50) | 0,869 |
| Síndrome de apnea obstructiva del sueño | 24 (48) | 18 (69) | 0,007 |
| Artrosis | 13 (26) | 11 (42) | 0,147 |
| Síndrome metabólico | 12 (24) | 10 (38) | 0,187 |
| GOT | 27,9 ± 22,7 | 27,5 ±11,2 | 0,290 |
| GPT | 36,3 ±31,2 | 37,6 ±17,6 | 0,248 |
| GOT/GPT | 0,88 ± 0,41 | 0,76 ±0,25 | 0,341 |
| GGT | 32,5 ± 30,7 | 41,9 ±24,8 | 0,033* |
| Fosfatasa alcalina | 70,5 ±15,6 | 85,1 ± 18,4 | 0,001* |
| Colesterol | 199 ±54,2 | 205,5 ± 42 | 0,56 |
| Triglicéridos | 166 ±170 | 165 ±65,5 | 0,973 |
| Bilirrubina total | 0,42 ±0,13 | 0,51 ±0,14 | 0003* |
Los datos expresan media ± desviación estándar o n (%).
En cuanto a las variables analíticas, las únicas que fueron diferentes entre ambos grupos fueron la GGT (32,5-41,9; p < 0,05), la fosfatasa alcalina (70,5-85,1; p < 0,05) y la bilirrubina total (0,42-0,51; p < 0,05).
DiscusiónLa obesidad se ha convertido en un problema de salud pública en el mundo occidental1. En la actualidad la evidencia epidemiológica y experimental disponible permite identificar la obesidad como un importante factor de riesgo de enfermedades crónicas de gran prevalencia en los países desarrollados, entre las que se encuentra el HGNA1. Entre la población estadounidense la obesidad alcanza el 30% del total; en España su prevalencia supera el 14% y se constata un incremento progresivo los últimos años. Debido a estos datos y la relación existente entre la obesidad y el HGNA, creemos importante identificar variables clinicoanalíticas de riesgo que puedan predecir la aparición de formas con potencial progresión de HGNA, es decir la EHNA.
La esteatosis simple generalmente presenta un curso benigno, pero la EHNA puede evolucionar en algunos casos hacia un insuficiencia hepática crónica8–10. Más aún, el carcinoma hepatocelular puede presentarse más en hígados con EHNA11,12. Actualmente el único método de que disponemos para llegar a ese diagnóstico es la biopsia hepática. La utilidad de ésta no se limita únicamente a confirmar el diagnóstico, sino que permite distinguir entre esteatosis pura y esteatohepatitis, así como clasificar a los pacientes según la intensidad de las lesiones hepáticas.
La identificación de posibles marcadores serológicos de formas graves de HGNA, en concreto de fibrosis hepática, ha sido evaluado en estudios previos. Así, se ha demostrado que el fibro-test, formado con la combinación de cinco marcadores séricos, puede identificar la ausencia o la presencia de fibrosis avanzada en un gran porcentaje de los pacientes con HGNA.
La prevalencia de HGNA en pacientes obesos subsidiarios de cirugía bariátrica es muy alta y variable según las series consultadas. Boza et al13 encuentran estas lesiones en 80 (63%) de 127 pacientes, de los que 33 (26%) presentaban EHNA. Otros estudios recientes encuentran aún más prevalencia de HGNA; Ong et al14 refieren hasta el 93% de HGNA y un 26% de EHNA en su serie, y Dixon et al15 encuentran una prevalencia del 95% de HGNA y del 25% de EHNA. La prevalencia de HGNA en nuestro estudio (88,1%) es similar a la de otros autores, pero la prevalencia de EHNA es ligeramente superior (38,8%). Esto podría estar en relación con el tamaño de la biopsia hepática, ya que según algunos autores la interpretación del grado de inflamación y el estadio de la fibrosis hepática podrían ser más benignos según se valore un fragmento más corto o más delgado16. En nuestro trabajo la biopsia hepática se realiza mediante una cuña de 1 × 1,5cm, mientras que en otros estudios referidos la biopsia se obtiene mediante trucut13,15.
Si analizamos los hallazgos histológicos de las distintas series, encontramos tasas del 10% (13%-14%)15 de fibrosis avanzada. Los datos de nuestra serie son inferiores a los hallados en la literatura, pues solamente el 3,8% de los pacientes presentaron fibrosis avanzada. Esta diferencia no parece estar en relación con menor tiempo de evolución de la enfermedad, ya que la edad de nuestra serie es equiparable a la de otros estudios, ni con el grado de IMC, ya que en nuestro caso el IMC medio es superior al que presentan otros autores. Resultados similares hemos encontrado en el caso de la cirrosis hepática, ya que ésta aparece sólo en 115 o 213,14 casos en los estudios comentados anteriormente, y en el nuestro no hay ninguno. Esta proporción puede estar sesgada y puede no reflejar la verdadera prevalencia de cirrosis en este grupo de pacientes, pues la cirrosis hepática es un criterio de exclusión en nuestro centro para la realización de la cirugía bariátrica.
Por lo tanto, y a la luz de lo publicado en los últimos años por diversos autores y de los hallazgos de nuestro propio estudio, se evidencia que el número de pacientes con HGNA es importante, aunque sólo un pequeño porcentaje de ellos presentan lesiones capaces de progresar hacia el daño hepático avanzado como ocurre con la EHNA.
Los resultados de los estudios publicados hasta la fecha muestran que la variable analítica que se asocia más con la presencia de EHNA es la GPT, y en menor medida la GOT y la GGT.
En nuestro estudio la única variable analítica que permite diferenciar el grupo de EHNA de los demás pacientes con formas más leves de la enfermedad es la GGT, ya que otras variables como la fosfatasa alcalina y la bilirrubina, si bien son diferentes en ambos grupos, están dentro de los valorares normales en ambos grupos. En nuestra serie tan sólo 3 pacientes mostraban cifras de GPT por encima de lo normal.
En cuanto a las variables clínicas, cabe decir que en estudios recientes se han encontrado resultados que relacionan diferentes tipos de variables clínicas con la presencia de EHNA. Así, Dixon et al15 investigaron una cohorte de 105 pacientes e identificaron dos factores predictivos independientes: la insulinorresistencia y la hipertensión arterial. Boza et al13 encontraron diferentes factores asociados a EHNA, aunque tan sólo la insulinorresistencia fue factor predictivo independiente. Otro estudio reciente con un grupo de 48 pacientes encontró solamente la diabetes mellitus tipo 2 como factor independiente de EHNA17. En nuestra serie la diabetes mellitus fue la única variable clínica que se asoció con la presencia de EHNA.
Aunque algunos autores plantean la duda de si la resistencia a la insulina es causa o consecuencia de la EHNA18, estudios llevados a cabo en modelos animales muestran que aquélla da lugar a esteatosis, inflamación y fibrosis, características de la EHNA19.
Algunos estudios20 han encontrado relación entre el IMC y la presencia de fibrosis hepática, pero otros no14,15. En nuestro caso los pacientes con mayor IMC no presentaban las formas más graves de HGNA. Esto podría suponer que la gravedad de las lesiones histológicas hepáticas no depende tanto del grado de obesidad, sino de comorbilidades como la diabetes mellitus.
En conclusión, hay una alta prevalencia de lesiones hepáticas asintomáticas en los pacientes obesos subsidiarios de cirugía bariátrica. La gravedad de estas lesiones en nuestro estudio no se asocia con el grado de obesidad de los pacientes, sino con comorbilidades como la diabetes mellitus; los pacientes con lesiones hepáticas potencialmente graves (EHNA) muestran cifras de GGT más altas que los que no las tienen, por lo que la presencia de diabetes mellitus y valores elevados de GGT podrían ayudar a discriminar qué pacientes con obesidad mórbida pueden presentar EHNA y, por lo tanto, ser subsidiarios de biopsia hepática y/o tratamiento agresivo de su obesidad.