Determinar las características psicológicas de los pacientes en lista de espera para trasplante de hígado y analizar las estrategias de afrontamiento de la enfermedad.
MétodosPoblación del estudio: pacientes en lista de espera para trasplante hepático, incluidos consecutivamente en 24 meses. Perfil psicológico: historia socio-personal; Mini Mental State Examination; Inventario breve de síntomas psicopatológicos; Entrevista Neuropsiquiátrica Internacional; Cuestionario familiar APGAR; Cuestionario de Apoyo Social. Hacer frente a la enfermedad: un cuestionario sobre la adaptación mental a la enfermedad. Los pacientes fueron reclutados en el momento en que fueron incluidos en la lista de espera.
ResultadosLos pacientes (n=112) tenían las siguientes características. El 68% de los pacientes tenían síntomas de psicopatología emocional y el 48% eran de tipo depresivo, ansioso y obsesivo-compulsivo, respectivamente. En términos de apoyo social y familiar, el 27% tenía la percepción de estar en una familia disfuncional (leve-23%; grave-4%). Además, según el Índice de soporte global, el 21% no obtenía un funcional apoyo social y familiar. Afrontando la enfermedad: el 8% se encontraba bien adaptado a la enfermedad, el 92% restante estaba mal adaptado; de los cuales, el 79% tenía un espíritu de lucha más débil, el 51% se englobaba en un contexto de ansiedad y preocupación por hacer frente a la enfermedad, el 34% recurría al fatalismo, el 29% mostraba negación y el 27% impotencia.
ConclusionesLos pacientes que son incluidos en lista de espera para un trasplante de hígado presentan dificultades de adaptación a la situación, por lo que desarrollan complicaciones psicológicas relevantes de tipo emocional.
To determine the psychological characteristics of patients on the liver transplant waiting list; to analye the implications of the patient's psychological profile on coping with the disease.
Material and methodsStudy population: patients on the liver transplant waiting list. Psychological-profile: Socio-personal history; Mini Mental State Examination; Brief-Symptom Inventory of psychopathological problems; International Neuropsychiatric Interview; Family APGAR questionnaire; Social Support Questionnaire. Coping with the disease: A questionnaire about mental adaptation to the disease. Patients were recruited for the study at the time when they were included on the waiting list.
ResultsThe patients (n=112) had the following characteristics: 68% of the patients had symptoms of emotional psychopathology, with 48% being of a depressive, anxious and obsessive-compulsive type, respectively. In terms of social and family support, 27% had the perception of being in a dysfunctional family (slight-23%; serious-4%). What is more, according to the Global Support Index, 21% had non-functional social and family support. Coping with the disease: 8% were well-adapted to the disease, the remaining 92% were poorly adapted; of which, 79% had a weaker fighting spirit, 51% expressed anxiety and concern about coping with the disease, 34% found they resorted to fatalism, 29% were in denial and 27% felt helpless.
ConclusionsOnce liver patients are included on the transplant waiting list, they poorly adapt to the disease, with important emotional implications that result in psychological alterations.
En los últimos años, el proceso que engloba al trasplante ha logrado importantes avances tanto en el campo médico como en el quirúrgico. Una persona en la lista de espera de trasplante se encuentra sujeta a factores estresantes, como es la espera continua de la llegada de su «órgano», la incertidumbre relacionada con la intervención quirúrgica y el tratamiento posterior, y el cambio de estilo de vida, que terminan por generar alteraciones psicológicas1,2. El trasplante suele generar más estrés y ansiedad que una cirugía convencional. En pacientes trasplantados se han descrito complicaciones psicológicas (trastornos del estado de ánimo, de ansiedad, delirio, fantasías sobre el donante, insatisfacción con la imagen corporal) y trastornos adaptativos (somatomórficos y de la alimentación)3,4.
Dew et al.5, en un metaanálisis realizado sobre de la psicopatología en pacientes trasplantados, revelan que el 65% tiene síntomas depresivos o ansiosos, y que estos son causa del aumento en la mortalidad y la pérdida del injerto. Estos resultados son preocupantes, dado que, según la Organización Mundial de la Salud, entre el 8 y el 10% de la población general presenta de depresión y entre el 4 y el 6% sufre de ansiedad6. Sin embargo, y a pesar de estos altos porcentajes, en la práctica clínica están infravaloradas a pesar de conllevar morbimortalidad. Además, hay que resaltar que la comorbilidad psiquiátrica no tratada conlleva a un empeoramiento de la calidad de vida postrasplante. Por ello, su detección y tratamiento son importantes.
En pacientes con enfermedad hepática crónica terminal, el trasplante de hígado se ha convertido en la única opción terapéutica para aumentar la supervivencia y mejorar su calidad de vida7-10. El trasplante es una cirugía de alto riesgo, donde es necesario tener en cuenta como el paciente afronta su enfermedad. En la actualidad, el tiempo medio de espera para la llegada de un hígado para trasplante es de varios meses, lo cual favorece el desarrollo de alteraciones psicológicas en el período previo al trasplante.
A pesar del número creciente de estudios sobre aspectos psicológicos en pacientes trasplantados, es importante destacar que existen muy pocos sobre la fase previa al trasplante, y específicamente sobre pacientes con trasplante hepático11. La mayoría de los estudios se centran en pacientes con trasplante renal5. Por lo tanto, y para mejorar los resultados del trasplante, es importante estudiar las características psicológicas de los pacientes en la lista de espera de trasplante de hígado y analizar cómo están involucrados en la evolución de la enfermedad. De esta manera, será posible llevar a cabo un programa de intervención integral, con objetivos clínicos, científicos y sociales específicos.
Los objetivos de este estudio son: 1) determinar las características psicológicas de los pacientes en lista de espera para trasplante de hígado, y 2) analizar las implicaciones del perfil psicológico del paciente para afrontar el proceso de la enfermedad.
MétodosPoblación a estudioLa población a estudio la constituyen los pacientes incluidos en la lista de espera para trasplante hepático en un hospital de tercer nivel con programa de trasplante hepático.
Se incluyó a los pacientes que cumplían los siguientes criterios de inclusión:
- a.
Estar incluido en la lista de espera para trasplante hepático.
- b.
Ser mayor de 18 años.
- c.
Acuerdo explícito del paciente para participar en el estudio a través de un consentimiento informado por escrito.
Los criterios de exclusión fueron los siguientes:
- a.
Obtención de una puntuación inferior a 24 en el cuestionario de evaluación cognitiva Mini Mental State Examination (MMSE), por lo que se descartan pacientes con alteraciones cognitivas características de la encefalopatía hepática superiores a grado i.
- b.
Ser menor de 18 años.
Los siguientes instrumentos de evaluación se aplicaron a los pacientes para estudiar sus características psicológicas:
Instrumentos para determinar su perfil psicológico- 1.
Antecedentes sociales y personales: edad, sexo, estado civil, descendencia, nivel de educación, experiencia laboral antes y después de la enfermedad, domicilio, apoyo familiar, antecedentes familiares y problemas anteriores con el abuso de sustancias tóxicas. Historia clínica: antecedentes médicos, fecha de inclusión en la lista de espera, etiología de la enfermedad hepática, evolución de la enfermedad y otros datos de interés.
- 2.
MMSE: evalúa el deterioro cognitivo de una persona utilizando 45 ítems, en una versión adaptada al español por Lobo et al.12. Las puntuaciones de referencia son: 27 o más: cognición normal; 24 o menos: sospecha de enfermedad; de 12 a 24: deterioro cognitivo, y de 9 a 12: posible demencia. Este instrumento de selección fue parte de los criterios de exclusión del estudio.
- 3.
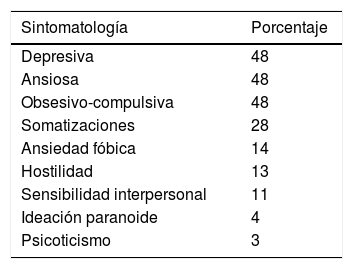
Inventario breve de síntomas psicopatológicos (SA-45): evalúa los síntomas psicopatológicos. Se utiliza la versión adaptada al español por Sandín13. El cuestionario evalúa 9 dimensiones psicopatológicas básicas mediante 9 escalas: trastorno de somatización, trastorno obsesivo-compulsivo, sensibilidad interpersonal, depresión, ansiedad, hostilidad, ansiedad fóbica, ideación paranoica y psicoticismo. Se encuentra compuesto por 45 elementos, con opciones de respuesta tipo Likert.
- 4.
Entrevista Neuropsiquiátrica Internacional (MINI): utiliza el diagnóstico clínico para establecer trastornos psiquiátricos, mediante la adaptación para la población española llevada a cabo por Ferrando et al.14.
- 5.
Estudio de resultados médicos: encuesta de apoyo social (MOS). Se trata de un cuestionario de Apoyo Social. Evalúa el tamaño de la red social de una persona utilizando 4dimensiones de apoyo: a) apoyo emocional; b) apoyo material o instrumental; c) relaciones sociales vinculadas al ocio y hobbies, y d) apoyo afectivo. Se compone de 19 artículos. El cuestionario establece 3niveles de soporte según el Índice de soporte global, véase: nivel mínimo, medio y máximo. Para interpretar los resultados de este estudio se ha utilizado el término «soporte funcional» cuando la puntuación es igual o superior a la puntuación media, y «apoyo no funcional» cuando es inferior a la puntuación media en cada una de las dimensiones. Todo ello de acuerdo con la adaptación española de Costa Requena et al.15.
- 6.
Cuestionario familiar APGAR: se trata de una evaluación de la percepción del funcionamiento de la familia de la persona entrevistada. Consta de 5 ítems y clasifica a las personas según se encuentren dentro de una familia funcional normal, una ligeramente disfuncional o una severamente disfuncional. Para ello se utilizó una adaptación al español de los cuestionarios de Bellón et al.16.
El cuestionario de estrategias de afrontamiento de la escala de ajuste mental al cáncer (MAC), adaptado al español por Ferrero et al.17, se utilizó porque no se disponía de un cuestionario específico para los pacientes de este tipo. Es un test a modo de autoinforme, aunque en este caso, y debido a las características clínicas de los pacientes, es aplicado por un psicólogo profesional.
Este instrumento, que se basa en el modelo de Moorey y Greer18,19 sobre los tipos de adaptación a la enfermedad, consta de 40 elementos, con 4opciones de respuesta, las 2primeras son falsas y las 2siguientes son verdaderas. Se identificaron 5escalas de afrontamiento: espíritu de lucha, desamparo, preocupación ansiosa, fatalismo y negación.
- 1.
Espíritu de lucha: consta de 16 elementos. La puntuación mínima es 16 y la máxima 64, con un punto de corte de 47. Un buen espíritu de lucha viene a estar reflejado en las respuestas de confrontación. Un espíritu de lucha inadecuado (una puntuación de menos de 47) refleja una actitud del paciente basada en las dificultades para aceptar el diagnóstico y la enfermedad. El reflejo emocional será negativo con una tendencia ansioso-depresiva.
- 2.
Impotencia (negligencia): consta de 6 artículos. La puntuación mínima es 6 y la máxima 24, y el punto de corte es 12. La impotencia (una puntuación de más de 12) generalmente causa alteraciones emocionales de tipo depresivo en los pacientes. Hay una ausencia total de estrategias de lucha activa.
- 3.
Preocupación ansiosa: consta de 9 ítems. La puntuación mínima es 9 y la máxima 36, con el punto de corte en 27. La preocupación ansiosa (una puntuación superior a 27), como estrategia de afrontamiento negativa, se asocia a alteraciones de tipo emocional, principalmente de tipo ansioso. En términos de comportamiento, la respuesta se basa en la búsqueda compulsiva de la calma.
- 4.
Fatalismo: consta de 8 ítems. La puntuación mínima es 8 y la máxima es 32, y el punto de corte es 24. Como estrategia inadecuada para afrontar la enfermedad (puntuación mayor a 24), el fatalismo se basa en estrategias pasivas junto con emociones serenas, que se convierten en deficiencias motivacionales, y expectativas negativas que pueden conducir a patrones de comportamiento inadaptados.
- 5.
Denegación (evitación): consta de un elemento además de una pregunta abierta «¿Cómo se llama su enfermedad?». La puntuación mínima es 2 y la máxima 8, y el punto de corte es 6. Los pacientes cuya estrategia de afrontamiento es la negación no se sienten amenazados por la enfermedad, ya que la negación minimiza el diagnóstico real. Una estrategia así de inadecuada se acompaña de un estado emocional sereno a corto plazo, aunque hay consecuencias a medio y largo plazo que son tóxicas para el manejo de la enfermedad.
El estudio obtuvo un diseño exposfacto retrospectivo de grupo único. Al tiempo que los pacientes se incluyeron en la lista de espera de trasplante, se reclutaron para el estudio. Se les dio una cita que coincidía con sus revisiones médicas previas al trasplante. Las entrevistas se realizaron en las primeras semanas tras ser incluidos en la lista de espera. En la consulta se solicitó su consentimiento para que se incluyeran en el estudio y se les aplicó el MMSE. Si la puntuación en esta prueba era mayor de 24, el resto de las pruebas psicológicas se aplicarían en el siguiente orden: 1) antecedentes socio-personales; 2) un breve inventario de síntomas psicopatológicos; 3) la Entrevista Neuropsicológica Internacional; 4) el Cuestionario de Apoyo Social y Familiar; 5) el Cuestionario APGAR familiar; y 6) el Cuestionario de estrategia de afrontamiento de la enfermedad.
Variables a analizarEl estudio incluyó el siguiente análisis de variables y datos:
- a.
Perfil psicológico: historia social y personal; un breve inventario de síntomas psicopatológicos; la MINI; el Cuestionario de Apoyo Social y Familiar; el Cuestionario APGAR familiar.
- b.
Variables de las estrategias de afrontamiento de la enfermedad: espíritu de lucha; impotencia; preocupación ansiosa; fatalismo; negación.
- c.
Análisis de las estrategias de afrontamiento y psicopatología: para tal motivo se analizaron las estrategias de afrontamiento (detalladas en la sección b) y se utilizaron las siguientes escalas para analizar los síntomas psicopatológicos: trastornos de la somatización; trastornos obsesivo-compulsivos; sensibilidad interpersonal; depresión; ansiedad; hostilidad; ansiedad fóbica; ideación paranoica, y psicoticismo.
- d.
Evaluación del apoyo social y familiar, y estrategias de afrontamiento: el apoyo social y familiar se analizó de acuerdo con diversas variables, entre las cuales destacan el apoyo emocional, material e instrumental; las relaciones sociales conectadas al ocio y hobbies; el apoyo afectivo vinculado al amor y al cuidado; además de la red social del paciente y según el Índice de soporte global. La percepción del apoyo familiar podía ser normalmente funcional, ligeramente disfuncional o gravemente disfuncional. Con respecto a las estrategias de afrontamiento, estas se han descrito en la sección (b) anterior.
Se realizó un análisis estadístico descriptivo y, para comparar las diferentes variables, se aplicó tanto la prueba t de Student como la prueba de la χ2, junto con un análisis de los residuos. Para determinar y evaluar los riesgos múltiples, se realizó un análisis de regresión logística utilizando las variables que se asociaron de forma significativa en el análisis bivariante. Los valores de menos de 0,05 se consideraron estadísticamente significativos.
ResultadosPacientes incluidos en el estudioEl estudio se llevó a cabo a lo largo de 24 meses. En este período se incluyeron en lista de espera para trasplante hepático de donante cadáver 130 pacientes mayores de edad, de los cuales 122 cumplían los criterios de inclusión en el estudio y aceptaron participar en él. La tasa de finalización fue del 92% (n=112). Las razones por las que 10 pacientes no completaron el estudio fueron: muerte antes de la cita en 5pacientes, admisiones hospitalarias frecuentes que dificultó la entrevista en 4pacientes y el desarrollo de una encefalopatía hepática de grado iii en un paciente. Del total de pacientes (n=112), el 28,6% (n=32) presenta un hepatocarcinoma y el 71,4% (n=80) una cirrosis.
Perfil psicosocial- 1.
Historia socio-personal. La edad media de los encuestados era de 55±9,1 años, siendo el 78% varones y el 72% de ellos estaban casados. Respecto al nivel de estudios, destaca que el 25% no tenía educación formal y el 51%, el graduado escolar. Ninguno de los pacientes presentaba actividad laboral activa. Por último, el 61% indicaba problemas relacionados con el abuso de sustancias tóxicas (tabla 1).
Tabla 1.Descripción de las características socio-personales de los pacientes en lista de espera para trasplante hepático
Variable socio-personal Valor Edad 55±9 años (20-71 años) Sexo Varón 78% Mujer 22% Estado civil Casado 72% Soltero 14% Separado 9% Viudo 5% Tener descendencia Sí 80% No 20% Nivel de estudios Sin estudios 25% Graduado escolar 51% Bachiller superior 12% Estudios universitarios 12% Situación laboral Activo 0% Sin actividad laboral 100% Abuso sustancias tóxicas Sí 61% No 39% - 2.
Inventario de síntomas psicológicos y psicopatológicos. El 68% de los pacientes evaluados tenían algún tipo de síntoma psicopatológico de tipo emocional. De acuerdo con las escalas evaluadas, el 48% de los pacientes tenía síntomas emocionales de tipo depresivo relevantes, el 48% de ansiedad y el 48% de síntomas obsesivo-compulsivos (tabla 2).
- 3.
Entrevista internacional neuro-psiquiátrica. El 10% (n=11) de los pacientes presentaron algún tipo de trastorno psiquiátrico antes de la enfermedad hepática. De estos, el 7% (n=8) sufrió trastornos del estado de ánimo, de los cuales el 5% fue de tipo depresión mayor. Mientras que el 1% asoció distimia y el 1% trastorno bipolar. El 3% restante (n=3) presentó un trastorno de ansiedad generalizada.
- 4.
Cuestionario de Apoyo Social y Familiar. El tamaño medio de la red social fue de 13±8,676. Según el Índice de soporte global, el 21% de los pacientes evaluados obtuvieron un apoyo social o familiar no funcional (puntuación<56). Los resultados en las 4dimensiones fueron: a) apoyo emocional: el 24% de los pacientes evaluados presentó un apoyo no funcional en esta dimensión (puntuación<23); b) soporte material o instrumental: el 6% asoció un apoyo no funcional en esta dimensión (puntuación<11); c) ocio y aficiones relacionadas con las relaciones sociales: el 23% no era funcional en esta área (puntuación<11), y d) apoyo afectivo vinculado a expresiones de amor y cuidado: el 13% de los pacientes no presentó apoyo funcional (una puntuación<8) (tabla 3).
Tabla 3.Apoyo socio-familiar en los pacientes en lista de espera para trasplante hepático
Apoyo socio-familiar Media 13±8,68 Red social Apoyo mínimo 1 persona Apoyo máximo 30 personas Apoyo emocional No funcional 24% Funcional 76% Ayuda material/instrumental No funcional 6% Funcional 94% Relaciones sociales de ocio y distracción No funcional 23% Funcional 77% Apoyo afectivo (amor y cariño) No funcional 13% Funcional 87% Índice global de apoyo No funcional 21% Funcional 79% - 5.
Cuestionario de percepción socio-familiar. El 27% de los pacientes tenían la percepción de tener una familia disfuncional; de los cuales el 23% fueron ligeramente disfuncionales y el 4% disfuncionales graves. El 73% restante refirió tener una familia funcional normal (tabla 4).
Tabla 4.Percepción de la función familiar en los pacientes en lista de espera para trasplante hepático
Percepción de la función familiar ¿Está contento con el apoyo que recibe de su familia cuando tiene un problema? Casi nunca 5% Algunas veces 17% Casi siempre 78% ¿Hablas de los problemas que tienes en casa? Casi nunca 15% Algunas veces 21% Casi siempre 64% ¿Las decisiones más importantes en casa se deciden juntas? Casi nunca 20% Algunas veces 20% Casi siempre 60% ¿Estás contento con el tiempo que tú y tu familia pasáis juntos? Casi nunca 7% Algunas veces 14% Casi siempre 79 ¿Sientes que tu familia te ama? Casi nunca 4% Algunas veces 15% Casi siempre 81% Percepción del paciente Disfunción grave 4% Disfunción leve 23% Función normal 73%
Solo el 8% se mostró bien adaptado a la enfermedad. Del 92% restante, el 79% refería un espíritu de lucha más bajo, el 51% usaba la preocupación ansiosa como estrategia de afrontamiento de la enfermedad, el 34% usaba el fatalismo como apoyo, el 29% la actitud de negación y el 27% la indefensión.
- 1.
Espíritu de lucha. El 79% (n=88) de los evaluados utilizó un espíritu de lucha inadecuado para combatir la enfermedad. De estos, el 89% también utilizó algún tipo de estrategia de mala adaptación: 53% preocupación ansiosa, 39% fatalismo, 31% desamparo y 27% negación.
- 2.
El desamparo. El 27% (n=30) usó este tipo de estrategia de afrontamiento. Todos ellos también mostraron señales de otros patrones de mala adaptación: el 93% con un espíritu de lucha inferior, el 57% con inquietud, el 53% con fatalismo y el 17% con negación.
- 3.
Preocupación ansiosa. El 51% (n=57) refirió este patrón. Además, otras estrategias de afrontamiento se asociaron con esta forma de combatir la enfermedad, como un espíritu de lucha pobre (84%); la impotencia (30%); el fatalismo (28%) y la negación (25%).
- 4.
El fatalismo. El 34% (n=38) de los evaluados presentó esta mala conducta de adaptación. Además, el 90% utilizó un espíritu de lucha inadecuado, el 42% de impotencia y preocupación ansiosa y el 29% de negación.
- 5.
Negación. El 29% (n=32) refirió tener este patrón. De estos, el 10% utilizó esta como su única estrategia. El 90% restante asoció otras estrategias de adaptación inadecuadas, como el mal espíritu de lucha en el 77% de los casos, la preocupación ansiosa en el 45%, el fatalismo en el 36% y la indefensión en el 16%.
- –
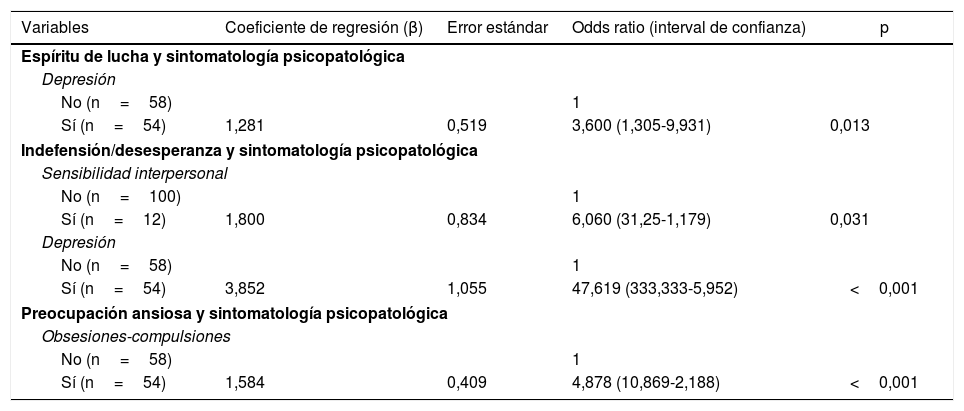
Espíritu de lucha. Con respecto a la relación entre las diferentes estrategias de afrontamiento y los síntomas psicopatológicos, los pacientes con un espíritu de lucha inadecuado resultaron ser aquellos que tenían síntomas emocionales de tipo depresivo en mayor grado (89% vs. 69%; p=0,010). En el análisis multivariante se observó que existía relación entre el tipo de estrategia de afrontamiento del «espíritu de lucha» y la presencia de síntomas psicopatológicos de tipo depresivo, con una OR de 3,600 (p=0,013) (tabla 5).
Tabla 5.Factores que influyen entre las estrategias de afrontamiento ante la enfermedad y la presencia de sintomatología psicopatológica en los pacientes en lista de espera para trasplante hepático. Análisis multivariante
Variables Coeficiente de regresión (β) Error estándar Odds ratio (interval de confianza) p Espíritu de lucha y sintomatología psicopatológica Depresión No (n=58) 1 Sí (n=54) 1,281 0,519 3,600 (1,305-9,931) 0,013 Indefensión/desesperanza y sintomatología psicopatológica Sensibilidad interpersonal No (n=100) 1 Sí (n=12) 1,800 0,834 6,060 (31,25-1,179) 0,031 Depresión No (n=58) 1 Sí (n=54) 3,852 1,055 47,619 (333,333-5,952) <0,001 Preocupación ansiosa y sintomatología psicopatológica Obsesiones-compulsiones No (n=58) 1 Sí (n=54) 1,584 0,409 4,878 (10,869-2,188) <0,001 - –
Desamparo o desesperación. Cuatro dimensiones psicopatológicas se asociaron al tipo de afrontamiento basado en la impotencia o desesperación: trastornos de somatización (45% vs. 18%; p=0,004); sensibilidad interpersonal (83% vs. 19%; p<0,001); depresión (54% vs. 0%; p<0,001); y ansiedad (43% vs. 10%; p<0,001). En el análisis multivariante, la asociación entre la sensibilidad interpersonal (OR=6,060; p=0,031) y la depresión (OR=47,619; p<0,001) se mantuvo (tabla 5).
- –
Preocupación ansiosa. La preocupación ansiosa se asoció a los síntomas obsesivo-compulsivos (70% vs. 31%; p<,001), la depresión (61% vs. 39%; p=0,037) y la ansiedad (63% vs. 38%; p=0,008). En el análisis multivariante se mantuvo la asociación a la sintomatología de tipo obsesivo-compulsivo (OR=4,878; p<0,001) (tabla 3).
- –
El fatalismo y las estrategias de afrontamiento de tipo negación no obtuvieron una asociación relevante con las dimensiones psicopatológicas evaluadas.
Con respecto a la relación entre las estrategias de afrontamiento y las relaciones sociales y familiares, fueron destacados aspectos importantes:
- –
En relación con el espíritu de lucha. Los pacientes con un espíritu de lucha inferior tenían un mayor apoyo social y familiar de tipo no funcional/disfuncional, con diferencias significativas en el apoyo emocional (93% vs. 74%; p=0,042) y en el apoyo afectivo relacionado con expresiones de amor y cuidado (100% vs. 75%; p=0,030).
- –
Respecto a la indefensión y la desesperación. Los pacientes que utilizaron la indefensión como estrategia de afrontamiento de la enfermedad presentaron en mayor medida las siguientes características: disfuncionalidad en las diferentes áreas de apoyo social y familiar; en apoyo emocional (59% vs. 16%; p<0,001); en apoyo material e instrumental (86% vs. 23%; p<0,001); en las relaciones sociales que involucran ocio y pasatiempos (58% vs. 17%; p<0,001), y en el apoyo afectivo relacionado con el amor y el cuidado (73% vs. 20%; p<0,001). El índice global mantuvo esta diferencia: el 58% no fue funcional en comparación con el 18% que era funcional (p<0,001). En el análisis multivariante los resultados mostraron un mantenimiento de la relación entre los pacientes con «desamparo/desesperación» y el apoyo emocional no funcional, con una OR de 3,623 (p=0,049).
- –
Con respecto a la preocupación ansiosa, el fatalismo y la negación. Los pacientes evaluados que referían tener inquietud ansiosa, fatalismo o negación como su estrategia de afrontamiento de la enfermedad no obtuvieron diferencias relevantes con respecto a la funcionalidad en ningún tipo de apoyo social y familiar (p>0,05).
- –
En relación con la percepción del paciente sobre la función familiar. Es de destacar que, entre los pacientes que tenían un espíritu de lucha inadecuado, el 93% percibía el apoyo familiar como disfuncional, en comparación con el 73% que lo percibía como funcional (p=0,021). Ante la impotencia, la disfunción familiar fue del 57% (16% normal funcional; p<0,001). Con respecto a los otros tipos de estrategias de afrontamiento evaluadas, no se observaron resultados estadísticamente significativos.
Dado que la comorbilidad psiquiátrica es un factor de mal pronóstico en la enfermedad, cada vez son más los servicios de atención médica que están incorporando a un psicólogo en sus protocolos. Así, áreas como Oncología, Cuidados Paliativos, Dolor y Lesiones Medulares lo han incluido dentro de un manejo multidisciplinar del paciente. Y otras están empezando su implantación, como son Cardiología, Dermatología (especialmente en pacientes con psoriasis), Urgencias y Reumatología20. Sin embargo, a pesar de la evidencia científica cada vez más notable, la presencia de alteraciones psicológicas en los pacientes sigue siendo subestimada en la actividad clínica.
En el área de trasplantes, existe una conciencia creciente sobre la necesidad de una evaluación psicosocial de los pacientes que se encuentran en lista de espera11,21-23, para detectar factores de mal pronóstico. Específicamente, en los pacientes con enfermedad hepática crónica terminal susceptibles de trasplante hepático, las circunstancias clínicas que engloban la enfermedad hepática, junto con la espera del trasplante, tienen un efecto en varios aspectos personales del paciente que son de naturaleza biológica y física, pero también tienen consecuencias psicológicas y sociales. Frente a todos estos cambios, las estrategias de afrontamiento de la enfermedad son esenciales y se entienden como «esfuerzos cognitivos y conductuales en constante cambio que se desarrollan para gestionar las demandas internas y externas específicas, que se consideran demasiado abrumadoras para los recursos de un individuo»24. La mayoría de los estudios sobre las características psicológicas del trasplante se han llevado a cabo en pacientes trasplantados, principalmente en pacientes con trasplante renal. A la luz de esto, cabe señalar que el presente estudio se ha realizado en pacientes con trasplante de hígado.
En el diseño inicial del presente estudio las evaluaciones se realizaron entre la primera y la tercera semana tras la inclusión en lista de espera. Se consideró que la elección de citar a los pacientes en los primeros días favorece la homogeneidad en las respuestas psicológicas desarrolladas por los pacientes.
Las estrategias de afrontamiento de la enfermedad son cruciales, ya que reflejan el esquema cognitivo del paciente para tratar el diagnóstico, el control de la enfermedad y sus expectativas respecto a su curso y pronóstico11,18,25. Además, el estilo de afrontamiento de la enfermedad determina la morbilidad psicológica del paciente, con reacciones psicopatológicas que pueden llevar a cambios en el comportamiento18,24,26.
Los grupos que han estudiado la influencia de las diferentes estrategias para enfrentar la enfermedad26-29 indican que las estrategias de afrontamiento activas son más beneficiosas para tratar la enfermedad que las pasivas27,28. De tal forma, los estilos caracterizados por la indefensión y el fatalismo se correlacionan con la presencia de depresión, mientras que un mayor «espíritu de lucha» se asocia con pacientes no deprimidos28. Este patrón asociativo se encuentra con frecuencia en pacientes que esperan un trasplante, independientemente del órgano11,26,29.
En este estudio se observó que solo el 8% se adaptaba adecuadamente a la enfermedad después de su inclusión en la lista de espera de trasplante hepático. Este tipo de estrategia de afrontamiento les permite tratar el diagnóstico como un desafío, con una percepción de control y una visión optimista del pronóstico. Este esquema de supervivencia les permite desarrollar un papel activo en su recuperación junto con un tono emocional positivo, aunque puede existir una leve ansiedad. El 92% restante se adaptó pobremente a la enfermedad. La estrategia más común entre estos pacientes es la de un inferior espíritu de lucha. Además, la mayoría utiliza algún tipo de patrón de mala adaptación, como la preocupación ansiosa, la impotencia, el fatalismo o la negación. Los mismos generan un tono emocional negativo en el paciente, especialmente depresivo y ansioso.
Además de cómo hacer frente a la enfermedad, el apoyo social y familiar es un factor pronóstico muy influyente que afecta al bienestar de una persona en cualquier situación. Por ello, cada vez es más analizado en los diferentes servicios clínicos30-32. Así, el apoyo social o familiar adecuado o limitado contribuye al desarrollo de síntomas físicos, psicológicos y psicosomáticos en el paciente30-32 que pueden volverse patológicos y, como resultado, podrían afectar a su salud mental. Entre los pacientes evaluados, se ha visto que el 21% de los mismos tenían un apoyo social o familiar de tipo no funcional, mostrando el apoyo emocional y el apoyo derivado de las relaciones sociales relacionadas con el ocio y las aficiones como las áreas más deficientes. Además, se debe resaltar el hecho de que exista una relación directa entre las estrategias de afrontamiento de estos pacientes, el proceso de su enfermedad y una deficiencia en el apoyo social o familiar. En consecuencia, habrá pacientes que, además de presentar estrategias inadecuadas para hacer frente a la enfermedad, carecerán de la infraestructura de apoyo social y familiar, en el contexto de una creciente presión sobre los límites físicos causados por la enfermedad.
Dados los problemas observados, existe una clara necesidad de una Unidad de Atención Psicológica integrada en la unidad de trasplante hepático, dado que se trata de pacientes con características psicológicas específicas3,7. Con respecto al costo y la efectividad de la unidad, todos los centros de trasplantes tienen una infraestructura para organizar la consulta y el manejo de los pacientes en lista de espera. Nuestra experiencia demuestra que es posible detectar y manejar los problemas psicopatológicos de los pacientes en lista de espera para trasplante de hígado de manera altamente efectiva7. Además, con base en la información presentada, es necesario diseñar programas específicos de atención psicológica para aquellos pacientes en los cuales es que se detectan problemas. También es necesario tener en cuenta la orientación y las necesidades de atención psicológica de los miembros de la familia que brindan el apoyo más cercano al paciente durante todo el proceso11,33-36.
En conclusión, se puede decir que los pacientes en lista de espera para trasplante hepático se adaptan a la enfermedad de manera inadecuada, lo que tiene implicaciones emocionales que conducen a alteraciones psicológicas. Por ello es importante establecer una atención psicológica adecuada para estos pacientes desde su inclusión en lista de espera, a través de una Unidad de Atención Psicológica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.