La pancreatitis aguda es causa frecuente de abdomen agudo en gestantes. El objetivo era conocer la frecuencia en nuestro centro, así como su manejo y resultados.
MetodologíaAnálisis retrospectivo de los casos presentados en 7 años consecutivos, buscando en la base de datos de un centro de tercer nivel.
ResultadosEntre diciembre de 2002 y agosto del 2009, hubo 19 casos de pancreatitis aguda en gestantes, el 85% de ellos de etiología biliar. La mayor frecuencia era en el tercer trimestre (62,5% casos). En los casos de pancreatitis litiásica, el 43,6% de las gestantes habían presentado episodios previos al embarazo. El 52,6% reingresaron por una recidiva del episodio de pancreatitis. Recibieron tratamiento antibiótico el 26,3%, y nutrición parenteral otro 26,3%. Se intervino de colecistectomía laparoscópica durante el segundo trimestre a 2 pacientes (10,5%). No hubo morbimortalidad maternoinfantil significativa.
ConclusiónLa pancreatitis en gestantes suele tener una evolución benigna con el tratamiento adecuado. En los casos de origen biliar, parece seguro intervenir durante el segundo trimestre de gestación.
Acute pancreatitis is a common cause of acute abdomen in pregnant women. The purpose of this study was to determine the frequency at our institution and its management and outcomes.
MethodsA retrospective analysis of a database of cases presented in 7 consecutive years at a tertiary center was performed.
ResultsBetween December 2002 and August 2009, there were 19 cases of acute pancreatitis in pregnant women, 85% with a biliary etiology. The highest frequency was in the third trimester of pregnancy (62.5% cases). In cases of gallstone pancreatitis, 43.6% of pregnant women had had previous episodes before pregnancy. A total of 52.6% of the patients were readmitted for a recurrent episode of pancreatitis during their pregnancy. Overall, 26.3% of the patients received antibiotic treatment and 26.3% parenteral nutrition. Laparoscopic cholecystectomy was performed during the 2nd trimester in two patients (10.5%). There was no significant maternal morbidity.
ConclusionAcute pancreatitis in pregnant women usually has a benign course with proper treatment. In cases of biliary origin, it appears that a surgical approach is suitable during the second trimester of pregnancy.
La pancreatitis aguda es una enfermedad relativamente frecuente en las gestantes (1/1.500-4.500 gestaciones), siendo sobre todo de origen biliar (70%) por los efectos litogénicos hormonales1. Por otro lado, existen otras causas, como la hipertrigliceridemia (20%), y otras menos comunes, como el hiperparatiroidismo, la autoinmunidad o los tóxicos que pueden desencadenar cuadros de pancreatitis agudas en las gestantes. Su evolución puede ser fatal, documentada con pérdidas fetales de hasta el 4,7% en una serie de 34 casos1.
El objetivo de nuestra revisión fue conocer la epidemiología de la pancreatitis aguda en las gestantes en nuestro centro, el manejo realizado y los resultados en cuanto a morbimortalidad asociada, tanto maternal como infantil.
Método y pacientesSe ha realizado un estudio retrospectivo, desde diciembre del 2002 hasta agosto del 2009, por búsqueda por diagnósticos con los términos «gestación», «gestante», «pancreatitis», en la base de datos CIM-9 de nuestro centro. Se han revisado las historias clínicas escrita y electrónica, y se ha intentado recabar información por vía telefónica de las pacientes de las que no se disponía de datos a estudio. Se ha realizado un análisis descriptivo de los datos obtenidos, incluyendo: filiación, estado de gestación, pruebas diagnósticas, estadificación del grado de severidad de la pancreatitis mediante la escala de Ransom2 o la clasificación de Balthazar3, evolución clínica, intervención quirúrgica y término del embarazo.
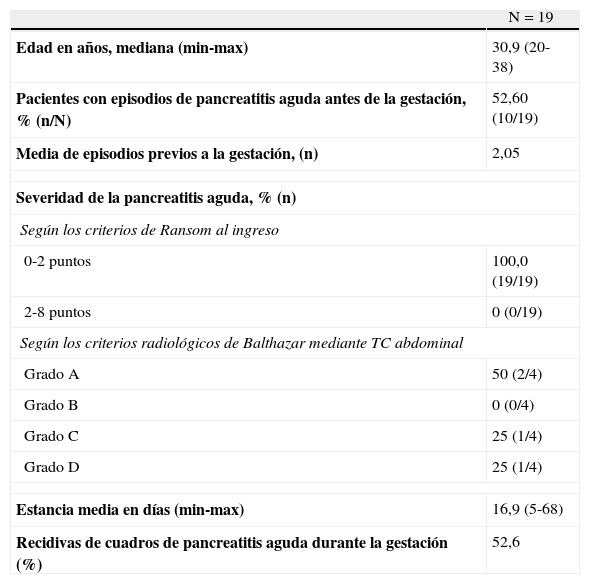
ResultadosDe diciembre del 2002 a agosto del 2009, se asistieron un total de 16.549 partos en nuestro centro. Sin embargo, se registraron tan solo 19 pacientes con episodios de pancreatitis aguda, lo que supone el 1,15/1.000 gestaciones. El total de pancreatitis agudas, de acuerdo con los datos del centro, en dicho período fue de 1.778 casos, lo que supone que las pancreatitis agudas en gestantes han representando un 1,06%. Los datos obtenidos se relacionan en la tabla 1. Los cuadros de pancreatitis se produjeron en su mayoría durante el tercer trimestre (52,65%). La etiología más frecuente fue la biliar con el 85% de los casos (16/19). En el 15% restante, se atribuyó un caso secundario a hiperlipidemia, uno idiopático y otro de posible origen biliar (paciente con colecistectomía previa a la gestación). Así mismo, se halló que el 100% de las gestantes que presentaron un episodio de pancreatitis aguda durante el primer trimestre de gestación, reingresaron posteriormente por el mismo motivo. Sin embargo, las pacientes que desarrollaron un episodio de pancreatitis aguda en el segundo o tercer trimestres presentaron una recidiva en el 50% de los casos durante la gestación. Una de las pacientes presentó un caso de pancreatitis aguda solapado con el parto y el puerperio inmediato. De manera global, podemos afirmar que un 52,6% de las pacientes reingresaron en nuestro centro por una recidiva del episodio de pancreatitis.
Datos relativos a las pacientes estudiadas
| N=19 | |
| Edad en años, mediana (min-max) | 30,9 (20-38) |
| Pacientes con episodios de pancreatitis aguda antes de la gestación, % (n/N) | 52,60 (10/19) |
| Media de episodios previos a la gestación, (n) | 2,05 |
| Severidad de la pancreatitis aguda, % (n) | |
| Según los criterios de Ransom al ingreso | |
| 0-2 puntos | 100,0 (19/19) |
| 2-8 puntos | 0 (0/19) |
| Según los criterios radiológicos de Balthazar mediante TC abdominal | |
| Grado A | 50 (2/4) |
| Grado B | 0 (0/4) |
| Grado C | 25 (1/4) |
| Grado D | 25 (1/4) |
| Estancia media en días (min-max) | 16,9 (5-68) |
| Recidivas de cuadros de pancreatitis aguda durante la gestación (%) | 52,6 |
TC: tomografía computarizada.
La estancia media de las pacientes fue de 16,9 días por episodio de pancreatitis aguda.
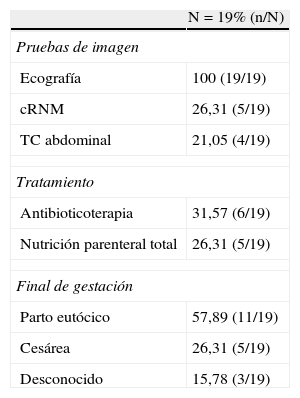
Métodos diagnósticosEl diagnóstico de pancreatitis aguda fue en todos los casos clínico y analítico, siendo la amilasemia media al diagnóstico de 1.091 UI/l (rango: 181-4.600 UI/l). Los métodos de imagen usados para el diagnóstico y estadificación de la gravedad incluyeron la ecografía abdominal, la colangiorresonancia magnética nuclear (cRMN) y tomografía computarizada (TC) abdominal. La ecografía abdominal se realizó en el 100% de las pacientes. En un 26% de las gestantes se realizó también una cRMN. En un 21% de pacientes se realizó también una TC abdominal (no coincidente con la cRMN), todos eran casos correspondientes al tercer trimestre de gestación, y pacientes con peor estado general. Estos datos se muestran en la tabla 2.
Resultados de las pruebas diagnósticas, del tratamiento y del final de gestación de las pacientes
| N=19% (n/N) | |
| Pruebas de imagen | |
| Ecografía | 100 (19/19) |
| cRNM | 26,31 (5/19) |
| TC abdominal | 21,05 (4/19) |
| Tratamiento | |
| Antibioticoterapia | 31,57 (6/19) |
| Nutrición parenteral total | 26,31 (5/19) |
| Final de gestación | |
| Parto eutócico | 57,89 (11/19) |
| Cesárea | 26,31 (5/19) |
| Desconocido | 15,78 (3/19) |
cRMN: colangiorresonancia magnética nuclear; TC: tomografía computarizada.
Para clasificar el episodio de pancreatitis aguda, se usó la escala de Ransom4 al ingreso (edad>55 años; leucocitosis > 16.000/ml; glucemia > 200mg/dl; GOT>250 UI/ml; LDH>350 UI/ml) y aplicada de nuevo a las 48 h (caída del hematocrito > 10%; ascenso de urea>1,8mg/dl; calcemia<8mg/dl; pO2<60mmHg), hallando que la puntuación al ingreso era≤2 en todos los casos (mortalidad < 0,9%), y a las 48 h era = 0 en el 94,7% de los casos. En los casos en los que se realizó TC (21%), se halló: una pancreatitis con grado de Balthazar A (páncreas normal) en 2 pacientes, grado C (inflamación peripancreática) en una paciente y con un grado D (colección pancreática) en una última gestante.
Manejo terapéuticoRecibieron tratamiento antibiótico un 31,57% (7/19) de las pacientes, todas en el segundo y tercer trimestres, con indicación clara en tan solo 3 casos: una sospecha de colecistitis asociada, un caso de pancreatitis alitiásica que presentó bacteriemia por catéter de nutrición parenteral y un caso de pancreatitis grado D por TC abdominal según la clasificación de Balthazar. Se administró nutrición parenteral total en el 26,3% (5/19) de las pacientes. Coincidían en ambos esquemas terapéuticos 3 pacientes (tabla 2). Solo una paciente precisó de ingreso en unidad de críticos (paciente que presentó una bacteriemia por catéter).
En cuanto al manejo quirúrgico, se realizaron 3 colecistectomías laparoscópicas durante la gestación, todas en el segundo trimestre (semana 19 y semana 23 en nuestro centro por abordaje laparoscópico y en la semana 20 en otro centro). No se presentaron complicaciones postoperatorias en las gestantes intervenidas. Se manejaron médicamente los casos en el primer y tercer trimestres. A una paciente se la intervino en el puerperio inmediato (tercer día) y a otras 6, posteriormente. Del resto de pacientes, hay 5 casos no colecistectomizadas aún y 3 pacientes no localizables. Una gestante ingresada por pancreatitis aguda estaba colecistectomizada.
Morbimortalidad fetalLa morbimortalidad fetal fue nula (0%) en las pacientes intervenidas, tanto previamente a la gestación como durante y en el puerperio inmediato.
En 57,9% de las gestantes (11/19) tuvieron partos eutócicos como final de su gestación. Sin embargo, el 26,3% (5/19) precisaron una cesárea: 3 casos por sospecha de pérdida de bienestar fetal; una por fallo en la inducción con 41 semanas de gestación y un caso de desprendimiento prematuro de placenta normalmente inserta y eclampsia. El resultado fetal fue correcto en todos los casos de cesárea. Hubo un caso de bajo peso para la edad gestacional en uno de los partos eutócicos. Pese a los intentos y formas de localizar a las pacientes, se desconoce el final de la gestación de 3 casos (tabla 2).
DiscusiónNuestro centro es un hospital de referencia de un área poblacional y geográfica, a donde se remiten pacientes complejos de diferentes áreas, incluyendo gestantes con enfermedad abdominal quirúrgica.
Las gestantes afectas de pancreatitis aguda suponen un reto diagnóstico y terapéutico ya que una demora en el diagnóstico y tratamiento pueden acarrear graves consecuencias para la viabilidad maternofetal5. La pancreatitis en gestantes ha supuesto un 1,15/1.000 gestaciones asistidas en nuestro centro. Un de los aspectos importantes de las pancreatitis agudas en gestantes es la repetición del episodio durante la misma gestación. El riesgo de recurrencia de pancreatitis aguda es elevado, pero similar a lo manifestado en estudios previos; en nuestra serie, un 52,6% de pacientes la presentaban. Swisher et al.6 describieron un riesgo de recurrencia del 92% para el primer trimestre, 64% en el segundo y 44% en el tercero, con 50% global para las pancreatitis. Duphar7 describió 23% de reingresos. Este dato debe hacer plantear posiblemente la necesidad de realizar una CL durante la gestación.
Para el diagnóstico de la pancreatitis, la historia clínica y los parámetros sanguíneos elevados como la amilasemia pancreática son mandatarios5. La ecografía abdominal es una buena prueba para detectar barro y litiasis en la vesícula biliar; no, sin embargo, en el colédoco, al proteger al mismo tiempo al feto o embrión de irradiaciones. Existe una modalidad como es la ecografía endoscópica (exploración bajo sedación) que tiene un valor predictivo cercano al 100%, pero no se ha usado en nuestro centro, se usa en su lugar la cRNM. La TC abdominal se usa ampliamente en las pancreatitis para categorizar su gravedad según el grado de Balthazar, pero no se recomienda en gestantes, por las radiaciones ionizantes8. Sin embargo, en un 21% de nuestras gestantes, se realizó TC fuera del período de organogénesis fetal (primer trimestre). Algunos estudios han apuntado el interés para clasificar la pancreatitis aguda mediante las imágenes ofrecidas por la TC abdominal. En nuestras pacientes, la mayoría de episodios fueron pancreatitis leves, sin necrosis glandular.
Una modalidad importante del tratamiento de la pancreatitis aguda lo constituye la reposición hidroelectrolítica con o sin antibioterapia. En nuestra serie, pese a que en la mayoría de casos el grado de pancreatitis aguda fue leve, recibieron antibioterapia un 31,57% de las pacientes, solo recomendado en caso de sobreinfección documentada9,10.
Visto el número de recidivas de pancreatitis agudas en las gestantes, especialmente aquellas a las que se les diagnostica en el primer trimestre, el equipo multidisciplinar que las trata debe considerar la opción quirúrgica como una alternativa a la eventual recidiva de consecuencias imprevisibles. El mejor momento para intervenir es el segundo trimestre (semanas 13-26), pues los riesgos de aborto o parto pretérmino son menores del 5%. Durante el primer trimestre, los posibless efectos de los fármacos usados durante la anestesia de la paciente podrían perjudicar eventualmente la organogénesis fetal y producir hasta un 12% de abortos. Una medida de prudencia se impone en estos casos. Durante el tercer trimestre un 40% de las pacientes podrían presentar un trabajo de parto inesperado11.
En cuanto a recomendaciones, teniendo en cuenta que un 52,60% de las pacientes con pancreatitis biliar habían presentado episodios previos a la gestación, y que se conoce la disminución del riesgo de nuevos episodios tras la colecistectomía (del 76 al 5%)11,12, el sentido común considera adecuado intervenir a las mujeres jóvenes con deseo gestacional.
En nuestro centro no hemos tenido que recurrir a la realización de otros procedimientos para el manejo de la pancreatitis aguda biliar como la colangiografía pancreática retrógrada endoscópica (nuestras guías solo la recomiendan en casos de coledocolitiasis, al igual que otros centros)12 ni la colecistostomía (percutánea ecoguiada o quirúrgica) o el drenaje nasobiliar13,14.
Este estudio, al tratarse de un análisis retrospectivo, incluye algunas limitaciones ya que se ha producido una pérdida de casos y, tras varios intentos de contacto telefónico con las pacientes, no hemos logrado conocer el final de la gestación ni si estas pacientes fueron intervenidas de colecistectomía laparoscópica.
ConclusiónLa pancreatitis aguda en gestantes tiene un curso clínico con baja morbimortalidad. La etiología más frecuente es la litiasis vesicular. Existe un alto porcentaje de recidivas de los episodios durante la gestación, lo que implica una necesidad de evaluar a la paciente y de proponer en casos seleccionados una CL durante la gestación.
Conflictos de interésNinguno.