La cirugía conservadora es la técnica más utilizada en el cáncer de mama. Esta indicación, si bien es responsable de un descenso en la morbilidad quirúrgica, asociada a la radioterapia, sin embargo, puede originar otras complicaciones. La neumonitis rádica es una complicación infrecuente (< 1% de los casos), y más rara aún es su aparición en una zona no irradiada. Presentamos un caso clínico de esta complicación y comentamos sus aspectos más relevantes.
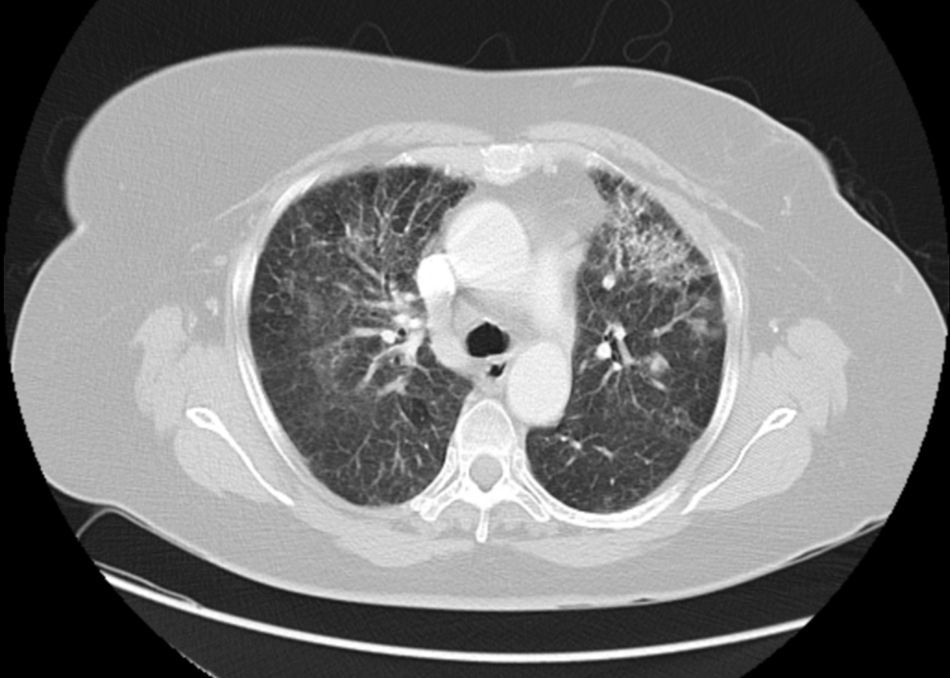
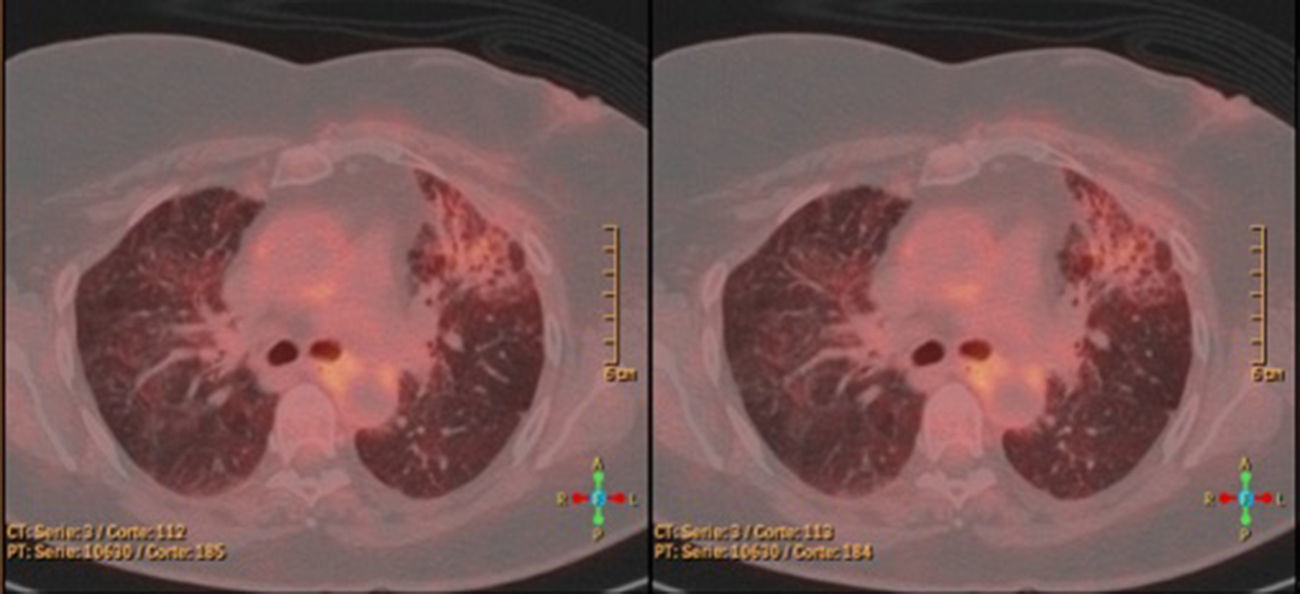
Mujer de 60 años, sin antecedentes de interés, intervenida por neoplasia de mama izquierda mediante cuadrantectomía, con radioterapia posterior. El estudio anatomopatológico de la pieza demostró un carcinoma in situ con receptores hormonales positivos. Por este motivo se indicó hormonoterapia profiláctica (exemestano) y se aplicó un esquema radioterápico con acelerador lineal, sumando una dosis global de 50 greys (Gy), con un fraccionamiento de 200 cGy al día. La zona irradiada fue la mama izquierda exclusivamente, sin irradiación axilar ni de la cadena de la mamaria interna. Dos meses después la radioterapia la paciente acudió a Urgencias por un cuadro de tos asociada a disnea a medios esfuerzos de 2 semanas de evolución que no había mejorado con tratamiento antibiótico ni broncodilatador. A la exploración física se encontraba apirética, estable hemodinámicamente y con saturaciones de oxígeno basales del 99%. En la auscultación presentaba crepitantes bilaterales de predominio derecho. En la radiografía de tórax se objetivó un patrón intersticial medio-basal bilateral y aumento hiliar bilateral fundamentalmente derecho. En la analítica sanguínea no se detectaron alteraciones, salvo una elevación del CA 15.3 (131 UI/ml). Se completó el estudio con una tomografía computarizada (TC) pulmonar que puso de manifiesto una zona con patrón en «vidrio deslustrado» localizada en ambas regiones perihiliares y en el segmento lingular del pulmón izquierdo, con tractos fibrosos (fig. 1). Se decidió realizar una PET-TC para descartar enfermedad a distancia que justificase la elevación de los marcadores tumorales, sin mostrar imágenes de captación pulmonar (fig. 2). La paciente presentaba un patrón restrictivo grave en la espirometría. En la fibrobroncoscopia realizada se obtuvieron biopsias bronquiales y citología del lavado bronco-alveolar (LBA) que mostraron fibrosis y cambios inflamatorios con neumonitis descamativa, sin observar lesiones malignas. La citología del LBA mostró aumento de neutrófilos (38%) y el inmunofenotipo puso de manifiesto aumento del índice CD4/CD8 (8,3). Dados los hallazgos de las biopsias (descartan linfangitis carcinomatosa), del LBA y de la PET-TC, se decidió iniciar el tratamiento para neumonitis rádica con esteroides a dosis altas (prednisona 60mg/día) obteniendo una respuesta favorable con mejoría clínica. Tras 4 semanas de tratamiento, la paciente quedó asintomática y con desaparición radiológica del patrón intersticial en el pulmón derecho.
La neumonitis rádica se manifiesta con tos y disnea. Suele aparecer unas 12 semanas tras la radioterapia, aunque puede ser más precoz, como en nuestro caso. Radiológicamente se caracteriza por imágenes de aumento de la densidad perihiliar y opacidades alveolares en radiografías simples y con el patrón de vidrio deslustrado en la TC. Asocia también un patrón restrictivo en la espirometría y una disminución de la compliance. A pesar de que las lesiones inducidas por radioterapia suelen localizarse en las áreas irradiadas y son dosis-dependientes, está descrita, como en el caso de nuestra paciente, la aparición de lesiones pulmonares fuera del área de la irradiación. Estas se consideran raras e impredecibles y no parecen ser predictivas de progresión a fibrosis. Varios investigadores han descrito una alveolitis atribuida a aumento de los linfocitos CD4+ consistente en una reacción de hipersensibilidad pneumonitis-like1. Es aceptado que el riesgo de neumonitis es directamente proporcional al volumen pulmonar irradiado. Se sabe que aproximadamente el 5% de las pacientes irradiadas tras cirugía conservadora del cáncer de mama presentarán reacción inflamatoria posterior a la radioterapia. Y el riesgo se incrementa en los casos en que se decide también irradiar cadenas ganglionares hasta un 8%2. En nuestro caso las dosis aplicadas de radioterapia fueron las habituales. La concomitancia de la radioterapia y la quimioterapia también ha aparecido como factor de riesgo independiente en el desarrollo de neumonitis rádica hasta 9 veces superior, frente a las pacientes que solo reciben radioterapia o la reciben secuencialmente3. También la asociación con hormonoterapia (tamoxifeno) parece estar relacionada con un aumento de fibrosis pulmonar4, aunque la utilización del exemestano, quimioprevención usada en nuestro caso5, no ha demostrado aumento de la misma. Por último, el hallazgo del marcador CA 15.3 elevado tras la cirugía curativa de la mama suele suceder hasta en un 4% de los casos en pacientes durante su seguimiento6, pero en el caso que nos ocupa también podría encontrarse elevado por su relación con las enfermedades intersticiales pulmonares y la fibrosis pulmonar7. El tratamiento de la neumonitis rádica se basa en el uso de corticoides, obteniéndose en la mayoría de los casos una buena respuesta con desaparición de la sintomatología a las pocas semanas de su introducción8, aunque no suelen ser infrecuentes pequeñas reactivaciones del proceso ante el descenso de la pauta de corticoides.
Como conclusión, es importante identificar la aparición de la neumonitis rádica y su diagnóstico no debe descartarse por la bilateralidad de las lesiones.
Conflicto de interesesLos autores no declaran conflicto de interés.
Este manuscrito fue presentado como póster en el XXXI Congreso de la Sociedad Española de Senología y Patología Mamaria realizado en Barcelona del 18 al 20 de octubre de 2013.