La infección de localización quirúrgica (ILQ), superficial y profunda, es un problema muy frecuente dentro de la infección hospitalaria. Supone un riesgo para la seguridad del paciente y, por tanto, su reducción es una prioridad para los sistemas sanitarios. El objetivo del estudio fue analizar la incidencia de ILQ en los servicios quirúrgicos de un hospital de tercer nivel.
Material y métodosEstudio de cohortes prospectivo sobre 14.455 pacientes ingresados desde enero de 2001 hasta diciembre de 2004. Se calcularon la incidencia acumulada (IA), cruda y ajustada por el índice del National Nosocomial Infection Surveillance (NNIS) y densidad de incidencia (DI) de ILQ.
ResultadosLa IA de pacientes con ILQ fue 3,4% (IC95%: 3,0–3,7%), la IA de ILQ 3,5% (IC95%: 3,2–3,8%) y la DI 0,28/100 pacientes intervenidos-día. Las unidades con IA más elevadas fueron cirugía maxilofacial (6%), digestiva (5,3%) y cardiovascular (5,1%). Ajustando por la estancia, urología y cirugía pediátrica registraron las mayores tasas de incidencia, mientras que oftalmología y neurocirugía obtuvieron las menores. La cirugía de colon y recto tuvieron los parámetros más elevados (IA=10%; DI=0,57), seguido de la revascularización miocárdica y la prótesis de cadera. En el conjunto de las unidades y en los procedimientos investigados, la IA de ILQ aumentó con el índice NNIS.
ConclusionesLa IA y la DI de ILQ fueron similares a las obtenidas en los proyectos de vigilancia europeos e inferiores a las registradas en 1994 en este mismo hospital, reflejo de una mayor intensidad en la vigilancia y de una mayor concienciación en la aplicación de sus medidas de control.
Surgical site infection (SSI) is a very common problem in hospital infection control. It represents a risk for the safety of the patient and therefore its reduction is a priority in Health Services. The aim of the study is to analyse the incidence of SSI in the surgical departments of a tertiary hospital.
Material and methodsA prospective cohort study was conducted on 14,455 patients admitted from January 2001 to December 2004. The cumulative incidence (CI) crude and adjusted for the National Nosocomial Infection Surveillance (NNIS) index and the incidence density (ID) of SSI were calculated.
ResultsThe CI of patients with SSI was 3.4% (95% CI: 3.0–3.7%), the CI of SSI was 3.5% and the observed ID was 0.28/100 surgical patients/day. Surgical units with the highest CI were maxillofacial (6%), gastrointestinal (5.3%) and cardiovascular (5.1%). Adjusting for length of stay, urology and paediatric surgery recorded the highest incidence rates, while ophthalmology and neurosurgery had the least. Colorectal surgery had the highest parameters (CI=10%; ID=0.57), followed by myocardial revascularisation and hip prosthesis. Among the surgical units and operative procedures assessed, the CI of SSI increased with the NNIS index.
ConclusionsThe CI and ID of SSI observed in this study were similar to those obtained in previous European surveillance projects, and lower than those recorded in our hospital in 1994 which reflects a higher level of vigilance and a higher awareness in applying control measures.
Entre los pacientes intervenidos quirúrgicamente, la infección de localización quirúrgica (ILQ), —incisional superficial y profunda y de órgano/espacio— constituye la complicación más común y causa importante de mortalidad, morbilidad y aumento de costes. Según el National Nosocomial Infection Surveillance (NNIS) americano, supone entre un 14 y un 16% de todas las infecciones nosocomiales (IN), siendo la tercera localización más frecuente. Además, se estima que la ILQ es responsable de 20.000 muertes hospitalarias anuales y produce un incremento de la estancia en 7,3 días, con un coste adicional de 3.152$ por paciente1,2.
La evidencia científica demuestra que la implantación de sistemas adecuados de vigilancia y control de la IN consiguen reducir las cifras globales de incidencia entre el 19 y el 41%2,3. Por ello, son múltiples los países en los que se han establecido estos sistemas que incluyen la vigilancia específica de la ILQ: Surgical Site Infection Surveillance (SSIS) en Inglaterra4, NNIS en EE.UU.5, Network for Prevention of Nosocomial Infections through Surveillance (PREZIES) en Holanda2, Hospital in Europe Link for Infection Control through Surveillance (HELICS-SSI) en Europa6, y el Sistema de Vigilancia y Control de la Infección Nosocomial (VICONOS) en 43 hospitales españoles7. Estos programas proporcionan mayor homogeneidad en la recogida, análisis y exposición de los datos, permitiendo la comparación entre las cifras de diferentes centros y/o servicios.
Siguiendo la línea prioritaria establecida por el Plan de Calidad del Sistema Nacional de Salud8, el Servicio Andaluz de Salud (SAS) define un plan único de actuación para la vigilancia y control de la IN, que incluye la ILQ en determinados procedimientos quirúrgicos9. Con ello se pretende proporcionar información necesaria para revisar o cambiar prácticas donde los resultados indiquen la necesidad de mejoras en la calidad de los cuidados.
Bajo estas directrices, el objetivo de este estudio fue estimar la incidencia de la ILQ y describir sus características epidemiológicas en los servicios quirúrgicos de un hospital de tercer nivel.
Material y métodosEstudio de cohortes prospectivo a partir de una muestra representativa de la población de pacientes ingresados en las unidades quirúrgicas del Hospital Universitario Reina Sofía. Estas unidades suman unos 14.000 ingresos y alrededor de 30.000 intervenciones quirúrgicas anuales. Se incluyeron solo pacientes ingresados durante más de 24h entre los meses de enero de 2001 y diciembre de 2004. El tamaño de la muestra para cada año se obtuvo a partir del número de pacientes ingresados y el porcentaje de IN ocurrido en el año previo (5,3–6,1%), con un error α de 5% y un error δ de 0,6. Estos pacientes se distribuyeron por centros y servicios según un muestreo aleatorio estratificado con asignación proporcional. La muestra se obtuvo por muestreo aleatorio simple.
Variables investigadasPara el diagnóstico de ILQ los epidemiólogos del servicio de medicina preventiva, en colaboración con el personal de enfermería y facultativo que atendió al paciente, siguieron los criterios de los Centers for Disease Control and Prevention (CDC), incluyendo tanto las infecciones de la incisión quirúrgica (superficiales y profundas), como las de órgano y espacio1,10,11. De cada paciente se recogieron datos de hasta dos intervenciones quirúrgicas y cuatro posibles infecciones: localización, cultivo y microorganismo/s aislados codificado según la clasificación del proyecto EPINE12. Para cada intervención se registraron los posibles factores asociados: infección previa, anestesia general, índice ASA13, cirugía urgente, duración del procedimiento, contaminación durante la cirugía, técnica quirúrgica, tratamientos previos y profilaxis antimicrobiana perioperatoria. También se recogieron: edad, sexo, infección previa al ingreso y las fechas que permitieron calcular la duración de las estancias.
Recogida de la informaciónSistema de vigilancia prospectivo con seguimiento diario de todos los pacientes incluidos durante la estancia hospitalaria. Todos los reingresos por causa infecciosa se estudiaron para recuperar aquellas infecciones ocurridas hasta 30 días después de la intervención quirúrgica o 1 año si hubo inserción de cuerpo extraño10,11. La recogida y análisis de los datos la realizó el personal de enfermería y epidemiólogos del servicio de medicina preventiva con amplia experiencia en esta actividad. Las fuentes de información utilizadas fueron la historia clínica, la observación directa de cada paciente y consultas al personal facultativo y de enfermería de cada servicio investigado.
Análisis de los datosLos datos recogidos y codificados fueron introducidos en el programa de gestor de bases de datos dBASE III Plus. Junto a la realización de una estadística descriptiva, cálculo de medidas de tendencia central y de dispersión para las variables continuas y de frecuencias para las variables cualitativas, se procedió al cálculo de las medidas de incidencia recomendadas por los CDC: incidencia acumulada (IA) de pacientes con ILQ (número de pacientes con infección de localización quirúrgica por cada 100 pacientes intervenidos), IA de infecciones quirúrgicas (número de ILQ por 100 intervenciones) y tasa o densidad de incidencia (DI) de infección quirúrgica (número de ILQ divididas por el total de pacientes intervenidos–día).
Estas medidas se calcularon también para cinco procedimientos9: cirugía de colon-recto, artroplastia de cadera y rodilla, sustitución valvular cardiaca y revascularización miocárdica. En estos procedimientos, así como en cada una de las unidades quirúrgicas, se ha realizado el cálculo de las cifras de incidencia ajustadas por el índice NNIS.
El cálculo de la magnitud de las asociaciones y sus correspondientes intervalos de confianza al 95%, se efectuaron con el programa EpiInfo, versión 6. El resto del análisis estadístico se realizó con el programa estadístico SPSS 12.0.
ResultadosDescripción de la población de estudioDe los 14.455 pacientes investigados el 53,3% fueron hombres y el 46,7% mujeres. La edad media en población adulta fue 58,4±19 años, y en población pediátrica 7,8±4 años. Se realizaron 12.978 intervenciones quirúrgicas en los 12.428 pacientes intervenidos.
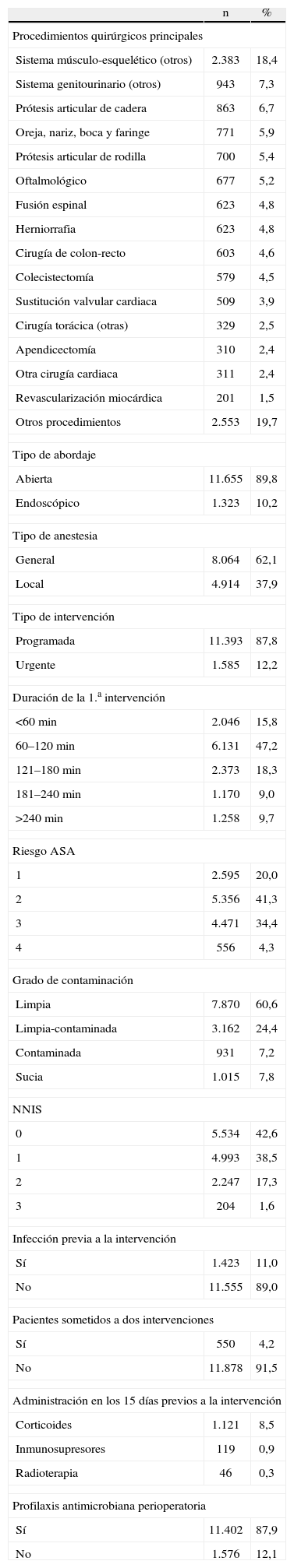
La estancia media en las unidades quirúrgicas fue 12,6 días (DE=12,3; mediana=9) para el total de pacientes estudiados y 12,8 días (DE=12,6; mediana=9) para los pacientes intervenidos. La estancia media de los pacientes intervenidos que sufrieron ILQ fue de 38,2 días (DE=26,2; mediana=31) frente a los 11,9 días (DE=10,9; mediana=9) de los que no infectados. La información sobre las variables relacionadas con el acto quirúrgico se resume en la tabla 1.
Variables relacionadas con el acto quirúrgico
| n | % | |
| Procedimientos quirúrgicos principales | ||
| Sistema músculo-esquelético (otros) | 2.383 | 18,4 |
| Sistema genitourinario (otros) | 943 | 7,3 |
| Prótesis articular de cadera | 863 | 6,7 |
| Oreja, nariz, boca y faringe | 771 | 5,9 |
| Prótesis articular de rodilla | 700 | 5,4 |
| Oftalmológico | 677 | 5,2 |
| Fusión espinal | 623 | 4,8 |
| Herniorrafia | 623 | 4,8 |
| Cirugía de colon-recto | 603 | 4,6 |
| Colecistectomía | 579 | 4,5 |
| Sustitución valvular cardiaca | 509 | 3,9 |
| Cirugía torácica (otras) | 329 | 2,5 |
| Apendicectomía | 310 | 2,4 |
| Otra cirugía cardiaca | 311 | 2,4 |
| Revascularización miocárdica | 201 | 1,5 |
| Otros procedimientos | 2.553 | 19,7 |
| Tipo de abordaje | ||
| Abierta | 11.655 | 89,8 |
| Endoscópico | 1.323 | 10,2 |
| Tipo de anestesia | ||
| General | 8.064 | 62,1 |
| Local | 4.914 | 37,9 |
| Tipo de intervención | ||
| Programada | 11.393 | 87,8 |
| Urgente | 1.585 | 12,2 |
| Duración de la 1.a intervención | ||
| <60min | 2.046 | 15,8 |
| 60–120min | 6.131 | 47,2 |
| 121–180min | 2.373 | 18,3 |
| 181–240min | 1.170 | 9,0 |
| >240min | 1.258 | 9,7 |
| Riesgo ASA | ||
| 1 | 2.595 | 20,0 |
| 2 | 5.356 | 41,3 |
| 3 | 4.471 | 34,4 |
| 4 | 556 | 4,3 |
| Grado de contaminación | ||
| Limpia | 7.870 | 60,6 |
| Limpia-contaminada | 3.162 | 24,4 |
| Contaminada | 931 | 7,2 |
| Sucia | 1.015 | 7,8 |
| NNIS | ||
| 0 | 5.534 | 42,6 |
| 1 | 4.993 | 38,5 |
| 2 | 2.247 | 17,3 |
| 3 | 204 | 1,6 |
| Infección previa a la intervención | ||
| Sí | 1.423 | 11,0 |
| No | 11.555 | 89,0 |
| Pacientes sometidos a dos intervenciones | ||
| Sí | 550 | 4,2 |
| No | 11.878 | 91,5 |
| Administración en los 15 días previos a la intervención | ||
| Corticoides | 1.121 | 8,5 |
| Inmunosupresores | 119 | 0,9 |
| Radioterapia | 46 | 0,3 |
| Profilaxis antimicrobiana perioperatoria | ||
| Sí | 11.402 | 87,9 |
| No | 1.576 | 12,1 |
ASA: American Society of Anesthesiology; n: número de intervenciones; NNIS: National Nosocomial Infection Surveillance; %: porcentaje respecto al total de intervenciones (12.978).
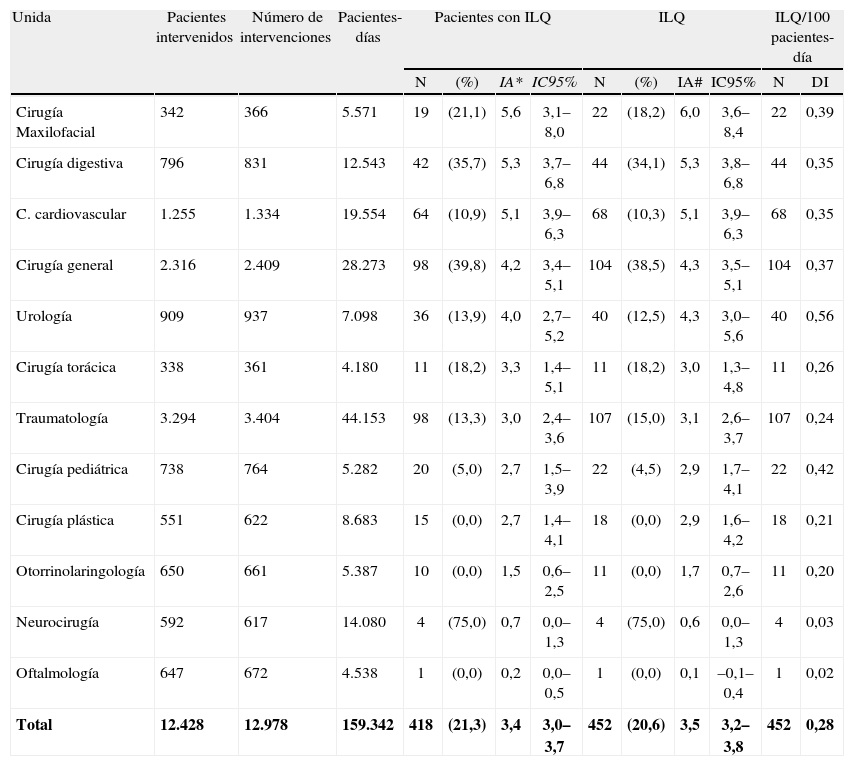
Se registraron 452 ILQ en 418 pacientes infectados, lo que supuso un 29,1% del total de IN detectadas y un 35,1% de los pacientes infectados. La IA global fue 3,4% (IC95%: 3,0–3,7%) de los pacientes intervenidos. La IA de ILQ fue 3,5% (IC95%: 3,2–3,8%) de las intervenciones realizadas. La DI fue 0,28 por cada 100 pacientes intervenidos-día. La IA de ILQ respecto al total de primeras intervenciones fue de 3,3% (IC95%: 3,0–3,6%), mientras que en las reintervenciones aumentó hasta 8,4% (IC95%: 6,0–10,7%).
Las unidades con cifras de IA más elevadas fueron cirugía maxilofacial, digestiva y cardiovascular. Sin embargo, cuando se ajustó por estancia mediante la DI, urología (0,56) y cirugía pediátrica (0,42) fueron los servicios con mayor número de infecciones. En el lado opuesto, neurocirugía y oftalmología tuvieron cifras muy bajas en todos los parámetros estudiados (tabla 2).
Incidencia acumulada y tasas de incidencia de infección de localización quirúrgica en las unidades quirúrgicas
| Unida | Pacientes intervenidos | Número de intervenciones | Pacientes-días | Pacientes con ILQ | ILQ | ILQ/100 pacientes-día | |||||||
| N | (%) | IA* | IC95% | N | (%) | IA# | IC95% | N | DI | ||||
| Cirugía Maxilofacial | 342 | 366 | 5.571 | 19 | (21,1) | 5,6 | 3,1–8,0 | 22 | (18,2) | 6,0 | 3,6–8,4 | 22 | 0,39 |
| Cirugía digestiva | 796 | 831 | 12.543 | 42 | (35,7) | 5,3 | 3,7–6,8 | 44 | (34,1) | 5,3 | 3,8–6,8 | 44 | 0,35 |
| C. cardiovascular | 1.255 | 1.334 | 19.554 | 64 | (10,9) | 5,1 | 3,9–6,3 | 68 | (10,3) | 5,1 | 3,9–6,3 | 68 | 0,35 |
| Cirugía general | 2.316 | 2.409 | 28.273 | 98 | (39,8) | 4,2 | 3,4–5,1 | 104 | (38,5) | 4,3 | 3,5–5,1 | 104 | 0,37 |
| Urología | 909 | 937 | 7.098 | 36 | (13,9) | 4,0 | 2,7–5,2 | 40 | (12,5) | 4,3 | 3,0–5,6 | 40 | 0,56 |
| Cirugía torácica | 338 | 361 | 4.180 | 11 | (18,2) | 3,3 | 1,4–5,1 | 11 | (18,2) | 3,0 | 1,3–4,8 | 11 | 0,26 |
| Traumatología | 3.294 | 3.404 | 44.153 | 98 | (13,3) | 3,0 | 2,4–3,6 | 107 | (15,0) | 3,1 | 2,6–3,7 | 107 | 0,24 |
| Cirugía pediátrica | 738 | 764 | 5.282 | 20 | (5,0) | 2,7 | 1,5–3,9 | 22 | (4,5) | 2,9 | 1,7–4,1 | 22 | 0,42 |
| Cirugía plástica | 551 | 622 | 8.683 | 15 | (0,0) | 2,7 | 1,4–4,1 | 18 | (0,0) | 2,9 | 1,6–4,2 | 18 | 0,21 |
| Otorrinolaringología | 650 | 661 | 5.387 | 10 | (0,0) | 1,5 | 0,6–2,5 | 11 | (0,0) | 1,7 | 0,7–2,6 | 11 | 0,20 |
| Neurocirugía | 592 | 617 | 14.080 | 4 | (75,0) | 0,7 | 0,0–1,3 | 4 | (75,0) | 0,6 | 0,0–1,3 | 4 | 0,03 |
| Oftalmología | 647 | 672 | 4.538 | 1 | (0,0) | 0,2 | 0,0–0,5 | 1 | (0,0) | 0,1 | –0,1–0,4 | 1 | 0,02 |
| Total | 12.428 | 12.978 | 159.342 | 418 | (21,3) | 3,4 | 3,0–3,7 | 452 | (20,6) | 3,5 | 3,2–3,8 | 452 | 0,28 |
DI: densidad de incidencia de infecciones por 100 pacientes intervenidos-día; ILQ: infección de localización quirúrgica; IA*: incidencia acumulada de pacientes con ILQ por 100 pacientes intervenidos; IA#: incidencia acumulada de ILQ por 100 intervenciones; IC95%: intervalo de confianza al 95%; N: número de casos; (%): proporción de infecciones de órgano/espacio respecto al total de infecciones quirúrgicas de la categoría.
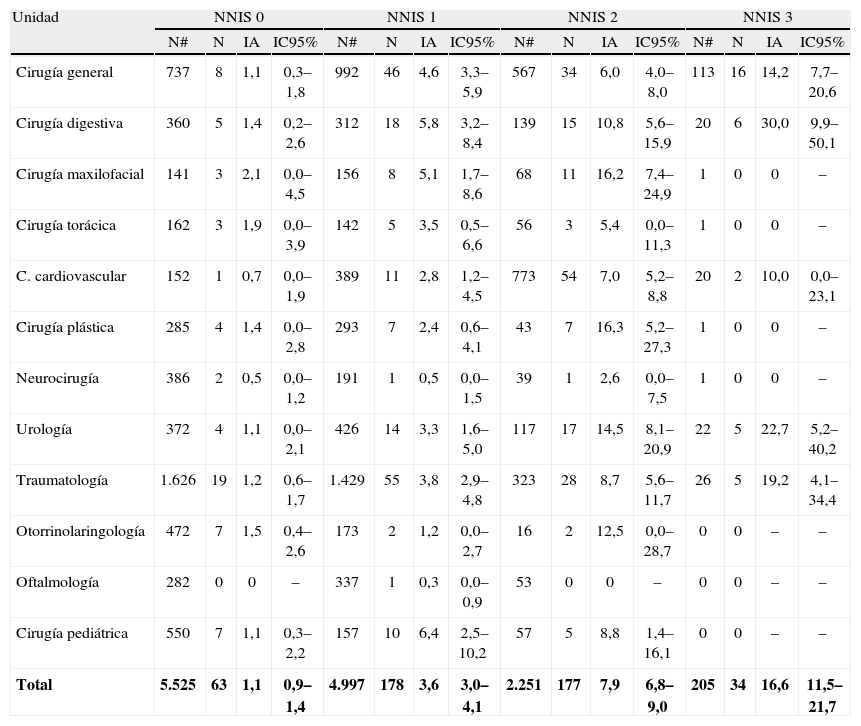
La cifra global de IA de ILQ aumentó a medida que lo hizo el índice de riesgo de adquirir infección quirúrgica, índice NNIS, con valores de 1,1 para pacientes con NNIS igual a 0; hasta 16,6 en pacientes con índice NNIS igual a 3. Cirugía digestiva, urología y traumatología fueron las unidades con mayor número de ILQ por cada 100 pacientes con riesgo alto (IA=30%, 22,7% y 19,2%, respectivamente). Cirugía maxilar, torácica, plástica y neurocirugía solo tuvieron un paciente en este grupo, sin que se produjeran infecciones de la intervención, mientras que otorrinolaringología, oftalmología y cirugía pediátrica no contaron con ningún paciente de alto riesgo (tabla 3).
Incidencia acumulada de infección de localización quirúrgica según el índice de riesgo NNIS
| Unidad | NNIS 0 | NNIS 1 | NNIS 2 | NNIS 3 | ||||||||||||
| N# | N | IA | IC95% | N# | N | IA | IC95% | N# | N | IA | IC95% | N# | N | IA | IC95% | |
| Cirugía general | 737 | 8 | 1,1 | 0,3–1,8 | 992 | 46 | 4,6 | 3,3–5,9 | 567 | 34 | 6,0 | 4,0–8,0 | 113 | 16 | 14,2 | 7,7–20,6 |
| Cirugía digestiva | 360 | 5 | 1,4 | 0,2–2,6 | 312 | 18 | 5,8 | 3,2–8,4 | 139 | 15 | 10,8 | 5,6–15,9 | 20 | 6 | 30,0 | 9,9–50,1 |
| Cirugía maxilofacial | 141 | 3 | 2,1 | 0,0–4,5 | 156 | 8 | 5,1 | 1,7–8,6 | 68 | 11 | 16,2 | 7,4–24,9 | 1 | 0 | 0 | – |
| Cirugía torácica | 162 | 3 | 1,9 | 0,0–3,9 | 142 | 5 | 3,5 | 0,5–6,6 | 56 | 3 | 5,4 | 0,0–11,3 | 1 | 0 | 0 | – |
| C. cardiovascular | 152 | 1 | 0,7 | 0,0–1,9 | 389 | 11 | 2,8 | 1,2–4,5 | 773 | 54 | 7,0 | 5,2–8,8 | 20 | 2 | 10,0 | 0,0–23,1 |
| Cirugía plástica | 285 | 4 | 1,4 | 0,0–2,8 | 293 | 7 | 2,4 | 0,6–4,1 | 43 | 7 | 16,3 | 5,2–27,3 | 1 | 0 | 0 | – |
| Neurocirugía | 386 | 2 | 0,5 | 0,0–1,2 | 191 | 1 | 0,5 | 0,0–1,5 | 39 | 1 | 2,6 | 0,0– 7,5 | 1 | 0 | 0 | – |
| Urología | 372 | 4 | 1,1 | 0,0–2,1 | 426 | 14 | 3,3 | 1,6–5,0 | 117 | 17 | 14,5 | 8,1–20,9 | 22 | 5 | 22,7 | 5,2–40,2 |
| Traumatología | 1.626 | 19 | 1,2 | 0,6–1,7 | 1.429 | 55 | 3,8 | 2,9–4,8 | 323 | 28 | 8,7 | 5,6–11,7 | 26 | 5 | 19,2 | 4,1–34,4 |
| Otorrinolaringología | 472 | 7 | 1,5 | 0,4–2,6 | 173 | 2 | 1,2 | 0,0–2,7 | 16 | 2 | 12,5 | 0,0–28,7 | 0 | 0 | – | – |
| Oftalmología | 282 | 0 | 0 | – | 337 | 1 | 0,3 | 0,0–0,9 | 53 | 0 | 0 | – | 0 | 0 | – | – |
| Cirugía pediátrica | 550 | 7 | 1,1 | 0,3–2,2 | 157 | 10 | 6,4 | 2,5–10,2 | 57 | 5 | 8,8 | 1,4–16,1 | 0 | 0 | – | – |
| Total | 5.525 | 63 | 1,1 | 0,9–1,4 | 4.997 | 178 | 3,6 | 3,0–4,1 | 2.251 | 177 | 7,9 | 6,8–9,0 | 205 | 34 | 16,6 | 11,5–21,7 |
IA: incidencia acumulada de infecciones de localización quirúrgica por 100 intervenciones; IC95%: intervalo de confianza al 95%; N: número infecciones de localización quirúrgica; N#: número de intervenciones; NNIS: National Nosocomial Infection Surveillance.
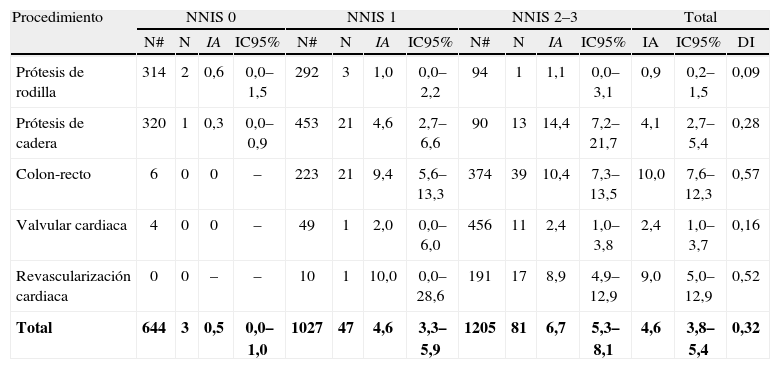
En los 5 procedimientos priorizados (tabla 4), la cirugía sobre colon y recto fue la que mostró una mayor cifra de IA de ILQ (10%) y de DI (0,57), seguida de la revascularización miocárdica, prótesis de cadera, cirugía valvular cardiaca y prótesis de rodilla. A excepción de la revascularización miocárdica, en todos los procedimientos se observó un aumento de la IA conforme lo aumentó el índice NNIS.
Incidencia acumulada de infección de localización quirúrgica según el índice NNIS en los procedimientos priorizados por el Servicio Andaluz de Salud
| Procedimiento | NNIS 0 | NNIS 1 | NNIS 2–3 | Total | |||||||||||
| N# | N | IA | IC95% | N# | N | IA | IC95% | N# | N | IA | IC95% | IA | IC95% | DI | |
| Prótesis de rodilla | 314 | 2 | 0,6 | 0,0–1,5 | 292 | 3 | 1,0 | 0,0–2,2 | 94 | 1 | 1,1 | 0,0–3,1 | 0,9 | 0,2–1,5 | 0,09 |
| Prótesis de cadera | 320 | 1 | 0,3 | 0,0–0,9 | 453 | 21 | 4,6 | 2,7–6,6 | 90 | 13 | 14,4 | 7,2–21,7 | 4,1 | 2,7–5,4 | 0,28 |
| Colon-recto | 6 | 0 | 0 | – | 223 | 21 | 9,4 | 5,6–13,3 | 374 | 39 | 10,4 | 7,3–13,5 | 10,0 | 7,6–12,3 | 0,57 |
| Valvular cardiaca | 4 | 0 | 0 | – | 49 | 1 | 2,0 | 0,0–6,0 | 456 | 11 | 2,4 | 1,0–3,8 | 2,4 | 1,0–3,7 | 0,16 |
| Revascularización cardiaca | 0 | 0 | – | – | 10 | 1 | 10,0 | 0,0–28,6 | 191 | 17 | 8,9 | 4,9–12,9 | 9,0 | 5,0–12,9 | 0,52 |
| Total | 644 | 3 | 0,5 | 0,0–1,0 | 1027 | 47 | 4,6 | 3,3–5,9 | 1205 | 81 | 6,7 | 5,3–8,1 | 4,6 | 3,8–5,4 | 0,32 |
DI: densidad de incidencia por 100 pacientes intervenidos-día; IA: incidencia acumulada de infecciones de localización quirúrgica por 100 intervenciones; IC95%: intervalo de confianza al 95%; N: número de infecciones de localización quirúrgica; N#: número de intervenciones; NNIS: National Nosocomial Infection Surveillance.
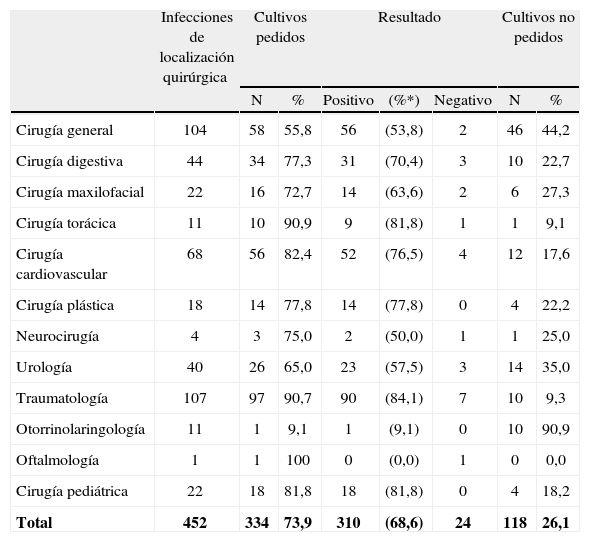
Se solicitó el cultivo microbiano en el 73,9% de las ocasiones, pudiendo filiar el 68,6% de las ILQ. Cirugía general y otorrinolaringología solicitaron cultivo con menor frecuencia, mientras que traumatología, cirugía torácica, pediátrica, plástica y cardiovascular filiaron la infección en más del 75% de las ocasiones (tabla 5).
Cultivos solicitados en los pacientes con infección de localización quirúrgica por unidades quirúrgicas
| Infecciones de localización quirúrgica | Cultivos pedidos | Resultado | Cultivos no pedidos | |||||
| N | % | Positivo | (%*) | Negativo | N | % | ||
| Cirugía general | 104 | 58 | 55,8 | 56 | (53,8) | 2 | 46 | 44,2 |
| Cirugía digestiva | 44 | 34 | 77,3 | 31 | (70,4) | 3 | 10 | 22,7 |
| Cirugía maxilofacial | 22 | 16 | 72,7 | 14 | (63,6) | 2 | 6 | 27,3 |
| Cirugía torácica | 11 | 10 | 90,9 | 9 | (81,8) | 1 | 1 | 9,1 |
| Cirugía cardiovascular | 68 | 56 | 82,4 | 52 | (76,5) | 4 | 12 | 17,6 |
| Cirugía plástica | 18 | 14 | 77,8 | 14 | (77,8) | 0 | 4 | 22,2 |
| Neurocirugía | 4 | 3 | 75,0 | 2 | (50,0) | 1 | 1 | 25,0 |
| Urología | 40 | 26 | 65,0 | 23 | (57,5) | 3 | 14 | 35,0 |
| Traumatología | 107 | 97 | 90,7 | 90 | (84,1) | 7 | 10 | 9,3 |
| Otorrinolaringología | 11 | 1 | 9,1 | 1 | (9,1) | 0 | 10 | 90,9 |
| Oftalmología | 1 | 1 | 100 | 0 | (0,0) | 1 | 0 | 0,0 |
| Cirugía pediátrica | 22 | 18 | 81,8 | 18 | (81,8) | 0 | 4 | 18,2 |
| Total | 452 | 334 | 73,9 | 310 | (68,6) | 24 | 118 | 26,1 |
N: número de casos; %*: porcentaje de infecciones filiadas respecto al total de infecciones de localización quirúrgica de cada unidad.
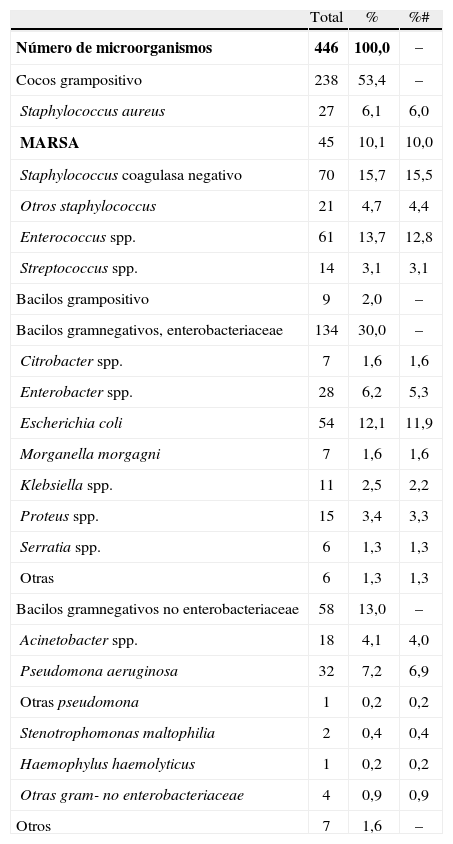
Los microorganismos que se aislaron con mayor frecuencia (tabla 6) fueron los cocos grampositivos, que representaron el 53,4% de los aislamientos. En este grupo predominaron S. Aureus, donde el 62,5% fueron resistentes a la meticilina (MARSA).
Microorganismos aislados en la infección de localización quirúrgica
| Total | % | %# | |
| Número de microorganismos | 446 | 100,0 | – |
| Cocos grampositivo | 238 | 53,4 | – |
| Staphylococcus aureus | 27 | 6,1 | 6,0 |
| MARSA | 45 | 10,1 | 10,0 |
| Staphylococcus coagulasa negativo | 70 | 15,7 | 15,5 |
| Otros staphylococcus | 21 | 4,7 | 4,4 |
| Enterococcus spp. | 61 | 13,7 | 12,8 |
| Streptococcus spp. | 14 | 3,1 | 3,1 |
| Bacilos grampositivo | 9 | 2,0 | – |
| Bacilos gramnegativos, enterobacteriaceae | 134 | 30,0 | – |
| Citrobacter spp. | 7 | 1,6 | 1,6 |
| Enterobacter spp. | 28 | 6,2 | 5,3 |
| Escherichia coli | 54 | 12,1 | 11,9 |
| Morganella morgagni | 7 | 1,6 | 1,6 |
| Klebsiella spp. | 11 | 2,5 | 2,2 |
| Proteus spp. | 15 | 3,4 | 3,3 |
| Serratia spp. | 6 | 1,3 | 1,3 |
| Otras | 6 | 1,3 | 1,3 |
| Bacilos gramnegativos no enterobacteriaceae | 58 | 13,0 | – |
| Acinetobacter spp. | 18 | 4,1 | 4,0 |
| Pseudomona aeruginosa | 32 | 7,2 | 6,9 |
| Otras pseudomona | 1 | 0,2 | 0,2 |
| Stenotrophomonas maltophilia | 2 | 0,4 | 0,4 |
| Haemophylus haemolyticus | 1 | 0,2 | 0,2 |
| Otras gram- no enterobacteriaceae | 4 | 0,9 | 0,9 |
| Otros | 7 | 1,6 | – |
%: número de aislamientos con respecto al total de microorganismos aislados; %#: proporción de infecciones de localización quirúrgica en las que se aísla el microorganismo.
Entre los gramnegativos, destacaron las Enterobacteriaceae (30% de los aislamientos), donde la Escherichia coli causó el 11,9% del total de infecciones. El microorganismo gramnegativo con mayor proporción de multirresistencias fue el Acinetobacter (27,8% del total de Acinetobacter).
DiscusiónLa gran disparidad en el cálculo de los indicadores de infección hospitalaria, añadido a la complejidad de la epidemiología de la ILQ, dificultan la interpretación de los resultados obtenidos, así como la comparación entre países, ciudades, hospitales e incluso entre las unidades de un mismo hospital. Para conseguir la homogeneidad metodológica necesaria para controlar los múltiples factores de confusión que podrían explicar las aparentes diferencias encontradas entre hospitales, en Andalucía se pretende unificar estos indicadores de calidad asistencial un plan único de vigilancia y control9.
Del mismo modo, son múltiples los países que han desarrollado planes de vigilancia de la IN que permiten la comparación entre los hospitales participantes2,4–7. Cada uno de estos estudios establece criterios metodológicos propios que deben considerarse para la correcta interpretación de dichas comparaciones.
En primer lugar, existen diferencias en los periodos de observación utilizados. En este estudio, la vigilancia se limitó a la estancia hospitalaria del paciente. Por tanto, las infecciones poco graves que se desarrollaron después del alta no se incluyeron en las cifras de incidencia calculadas. Sin embargo, sí se incluyeron infecciones ocurridas en los 30 días posteriores a la intervención (1 año en el caso de las prótesis) y que requirieron ingreso hospitalario, al igual que en el sistema VICONOS7, el proyecto europeo6 o el sistema americano5. Esto puede llevar a una insuficiente valoración de las verdaderas medidas de frecuencia al no considerar infecciones leves ocurridas tras el alta del paciente. Aunque la magnitud del problema que supone la IN después del alta ha sido expuesto en diversas publicaciones1,14, es difícil establecer el mejor método para realizar la vigilancia, ya que los recursos necesarios para el seguimiento podrían transformar el sistema en poco eficiente. De este modo, Huenger et al15 mostraron como la vigilancia activa mediante el envío de cuestionarios a pacientes sometidos a prótesis de cadera y rodilla podría no ser necesaria, ya que las infecciones que desarrollaron obligó a los afectados a acudir a un centro asistencial.
Además, la estancia hospitalaria varía ampliamente dependiendo de factores como el tipo de cirugía o la edad de los pacientes, por lo que algunos pacientes son vigilados durante más tiempo. Es por ello, que la DI se ha considerado como una de las medidas de frecuencia que más se ajusta a la realidad, ya que evita parcialmente el sesgo de observación causado por las diferencias en la duración de la estancia hospitalaria y del seguimiento realizado.
La cifra de IA global de ILQ de este estudio (3,5%) fue similar a las publicadas por el SSISS (3%)4 y el proyecto HELICS-SSI (2,9%)6, aunque ligeramente inferior a las encontradas en Holanda2, con cifras de incidencia global entre 1996 y 1999 de 4,3%. La incidencia también fue inferior a la hallada en un estudio realizado en 1994 en este mismo hospital16, donde se produjeron 5 ILQ por cada 100 intervenciones quirúrgicas, lo que supuso una disminución en este periodo de tiempo del 30%. Este descenso se produjo de igual modo en la DI, que pasó de 0,41 a 0,28 ILQ por cada 100 pacientes intervenidos-día.
Durante el periodo de tiempo transcurrido entre estos estudios realizados en nuestro hospital, las características de la población estudiada se mantuvieron estables en la mayoría de las variables estudiadas (grado de contaminación de la cirugía, cirugía urgente o programada, infección previa). Tampoco se produjeron cambios en las definiciones o protocolos de vigilancia de la IN seguidos que puedan explicar el descenso en estos indicadores. Por el contrario, se produjeron cambios en la intensidad de la vigilancia de la infección, así como en la mejora de la información que anualmente proporciona el servicio de medicina preventiva a los profesionales del área quirúrgica sobre las características de la ILQ y la evolución de las medidas de incidencia a lo largo de los años. Por tanto, estos resultados pueden ser el reflejo de una mayor concienciación en la aplicación de las medidas de control de la infección hospitalaria sobre las que se ha trabajado a partir de los resultados obtenidos en el mencionado estudio.
Cuando se analizó la distribución de incidencia en las distintas unidades quirúrgicas, observamos como existieron diferencias en el peso de cada una de ellas según ajustemos o no por la estancia hospitalaria. Cirugía maxilofacial fue la unidad con mayor número de infecciones y pacientes infectados por cada 100 ingresos, resultado que no puede ser explicado por un mayor índice de riesgo entre los pacientes, ya que la mayoría de ellos tuvieron un NNIS inferior a 2. Sin embargo, ocupó el tercer lugar en cifras de DI después de urología y cirugía pediátrica. Este resultado refleja la menor rapidez con la que aparece la infección en esta unidad.
Le siguieron en frecuencia cirugía digestiva, cardiovascular, general y urología, con cifras globales de IA de infecciones superiores a 4%. En el lado opuesto, oftalmología, neurocirugía y otorrinolaringología presentaron las cifras más bajas en todos los parámetros estudiados. Especial mención merece esta última unidad, que en 1994 fue la que presentó la IA de ILQ y DI más altas (14,3% y 1,2/100 pacientes intervenidos-día)16.
Comparado los resultados obtenidos en los procedimientos priorizados con los principales planes de vigilancia de similares características, la IA en cirugía de colon-recto (10%) fue similar a la descrita en Inglaterra4 (9,2%) y en el proyecto HELICS-SSI6 (8,8%), así como a los obtenidos por los 14 hospitales regionales del SAS (datos no publicados), e inferiores a lo registrado por VICONOS7 cuando se estratificó por grupos de riesgo. Asimismo, los indicadores en la cirugía valvular cardiaca y prótesis de rodilla fueron similares a los registrados por los sistemas que presentaron estos datos5,7.
Sin embargo, en la cirugía de revascularización cardiaca y la prótesis de cadera, las cifras fueron superiores a lo publicado. En el primer caso, las infecciones en el grupo NNIS igual a 1 fueron marcadamente superiores (IA=10%) al resto de datos publicados, que oscilaron entre 3,55,6 y 3,8%4. Esto pudo ser explicado por el pequeño tamaño del denominador (10 pacientes). El sistema VICONOS7 publicó cifras similares en pacientes con riesgo 1 y 2–3. En la prótesis de cadera, la mayor incidencia fue especialmente destacable en el grupo de riesgo NNIS 2–3, donde las cifras fueron algo superiores a las alcanzadas por el sistema VICONOS7 y marcadamente superiores al sistema americano5. Sin embargo, entre los pacientes con riesgo bajo (50% de las intervenciones) nuestras cifras fueron inferiores a ambos sistemas.
En cuanto a las características epidemiológicas, el número de infecciones con filiación etiológica fue elevado (68,6%), sobre todo cuando se comparó con el 40% alcanzado en el proyecto HELICS-SSI durante 20046. Las unidades con mayores incidencias solicitaron el cultivo en más del 72% de las ocasiones. Esto se interpreta como un buen indicador de calidad asistencial, ya que la filiación de la ILQ contribuye no solo a una mejor prescripción antimicrobiana, sino que el conocimiento de la flora habitualmente presente en las infecciones de la unidad proporciona una mejor orientación empírica de la prescripción en espera de los resultados del antibiograma. Tal y como ocurría en el estudio realizado en 1994 en nuestro centro16 y en los estudios SSISS4 y HELICS-SSI6, los cocos grampositivo fueron los microorganismos que con mayor frecuencia se aislaron en los cultivos solicitados. Cabe destacar el importante papel que desempeña el MARSA, cuya representación en este hospital fue similar al 64% obtenido en Inglaterra4.
El desarrollo de planes de vigilancia mantenidos a lo largo de los años en nuestro centro ha puesto de manifiesto el avance obtenido tanto en el tratamiento dirigido como en la prevención de la infección quirúrgica, sustentado, sin duda, en la colaboración y el trabajo de los profesionales responsables tanto de la asistencia sanitaria como de la prevención de la infección.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Nos gustaría dar las gracias a Pilar Ayora, María Dolores Ríos, Leonor Jiménez, Concepción Castilla, Araceli Alcaide y María Dolores González por su imprescindible labor en la recogida de la información, a Marina Rodríguez por su trabajo de informatización, a Rafaela Cuadrado por su labor de coordinación, al resto del personal del Servicio de Medicina Preventiva, al Servicio de Microbiología del Hospital Universitario Reina Sofía por su contribución en la identificación etiológica de la infección, así como a todo el personal sanitario que integra las unidades quirúrgicas de este hospital por su colaboración, fundamental para el desarrollo de la labor de vigilancia de las infecciones quirúrgicas llevada a cabo por el Servicio de Medicina Preventiva.