La cirugía por pólipo de vesícula biliar está poco definida debido a la carencia de guías clínicas basadas en la evidencia.
ObjetivoAnalizar el manejo de los pólipos en nuestro medio, y revisión de la literatura y estándares de tratamiento.
Material y métodosDe la base de datos de Patología se extrajeron los informes de colecistectomía con pólipos vesiculares (PV). De la base de datos de Cirugía se identificó a pacientes intervenidos con diagnóstico de PV. Se confeccionó un listado único y se llevó a cabo la revisión de las historias clínicas incluyendo edad, sexo, clínica, informe ecográfico e informe anatomopatológico.
ResultadosSe incluyó a 30 pacientes, mediana de edad 51 años (rango 22-83), 21 mujeres. En 19 pacientes el diagnóstico ecográfico fue PV, 7 de PV y litiasis, y 4 de litiasis sin pólipo. Otros diagnósticos concurrentes con PV fueron hemangiomas múltiples (3), gran quiste simple único (1), quistes simples múltiples (1). Once pacientes tuvieron dolor típico (origen biliar), 5 de los cuales sin litiasis ecográfica. Ocho presentaron dolor inespecífico, persistiendo en 3 tras la colecistectomía. Se encontraron pseudopólipos en 20 vesículas, y pólipos verdaderos en 4 casos. En 3 casos no se hallaron pólipos en el examen patológico.
ConclusionesEl informe ecográfico debe especificar el tamaño, forma y número de pólipos. Los pacientes con dolor biliar típico se beneficiarán de una colecistectomía. Ante un PV menor de 10mm y edad menor de 50 años la probabilidad de malignidad es mínima y no requiere colecistectomía. Los PV mayores de 10mm deben ser indicación de colecistectomía.
The surgery of gallbladder polyps is not well defined due to the lack of evidence-based clinical guidelines.
ObjectiveTo analyse the management of polyps in Spain, and a review of the literature and treatment standards.
Material and methodsThe reports on cholecystectomy with gallbladder polyps (GBP) were extracted from the Pathology data base. Patients subjected to surgery with a diagnosis of GBP were identified in the Surgery data base. A single list was prepared and a review was made of the clinical histories, including, age, gender, clinical data, ultrasound report, and histopathology report.
ResultsA total of 30 patients, with a median age of 51 years (range 22-83), 21 of whom were female, were included. The ultrasound diagnosis was GBP in 19 patients, GBP and calculi in 7 cases, and calculi with no polyps in 4 cases. Other diagnoses concurrent with GBP were multiple haemangiomas (3), large single simple cyst (1), and multiple simple cysts (1). Eleven patients had typical pain (biliary origin), 5 of which showed no calculi on ultrasound. Eight had non-specific pain, which persisted in 3 cases after the cholecystectomy. Pseudopolyps were found in 20 gallbladders, and true polyps in 4 cases. In 3 cases, polyps were not found in the pathology study.
ConclusionsThe ultrasound report must specify the size, shape, and number of polyps. Patients with biliary type pain would benefit from a cholecystectomy. The probability of malignancy is minimum if the GBP is less than 10mm and aged under 50 years, and a cholecystectomy is not required. A GBP greater than 10mm should be an indication of cholecystectomy.
En 1970 Christensen e Ishak clasificaron los pólipos de vesícula biliar en tumores benignos (adenoma), seudotumores (hiperplasia adenomatosa, adenomioma, pólipo inflamatorio y pólipo de colesterol), y tumores malignos (adenocarcinoma)1.
La secuencia pólipo-carcinoma de vesícula biliar, tal como sucede en los carcinomas colorrectales, fue propuesta hace años2,3 como teoría carcinogénica del cáncer de vesícula biliar y es uno de los principales motivos para el seguimiento ecográfico de los pacientes diagnosticados de pólipo vesicular (PV) no intervenidos. La otra hipótesis para la génesis del cáncer de vesícula biliar, que parece ser preponderante, es la de la secuencia metaplasia-displasia-cáncer4. Un estudio molecular sobre ADN de adenomas y carcinomas vesiculares puso de manifiesto que los cambios detectados en displasia, carcinoma in situ y cáncer invasor estaban ausentes en los adenomas, y concluyeron que estos últimos no eran precursores del adenocarcinoma de vesícula biliar5. Otros estudios moleculares sugieren que si bien las 2 hipótesis pueden resultar ciertas, la secuencia adenoma-carcinoma no se encuentra involucrada en la mayoría de los cánceres vesiculares6–9.
La prevalencia de los PV en población sana resultó ser de 4,3% en Dinamarca10; 5,9% en Japón11; 6,1% en Alemania (Ulm)12; 6,9% en China (Taiwán)13; 6,1% en Seúl (Corea)14. La mayoría de los PV son pólipos de colesterol y no requieren tratamiento a no ser que sean sintomáticos.
Argumentos a favor de un abordaje agresivo de los PV son que la colecistectomía laparoscópica —con baja morbilidad y anecdótica mortalidad— resuelve el problema, mientras que la aparición de un cáncer de vesícula biliar asocia un pronóstico nefasto.
Argumentos en contra de un abordaje agresivo de los PV son la anecdótica incidencia de cáncer en pólipos menores de 10mm, la ausencia de malignización en la colesterolosis, y el pronóstico grave de algunas lesiones de vía biliar asociadas a la colecistectomía.
No existen guías clínicas ni estudios basados en la evidencia para el manejo de los PV. En este trabajo se aporta la experiencia de nuestro Hospital, y se analiza de forma retrospectiva el enfoque diagnóstico-terapéutico que se ha tenido frente al hallazgo de PV para realizar una auditoría sobre el manejo ante PV.
Material y métodoDe la base de datos de Anatomía Patológica se recuperaron los informes histológicos sobre especímenes de colecistectomía con pólipos, correspondientes al periodo de enero de 2002 a junio de 2011 y se añadieron los pacientes intervenidos de PV aunque el resultado histológico definitivo fuera de ausencia de lesiones. Se realizó un estudio retrospectivo de las historias clínicas de los pacientes sometidos a esa colecistectomía, y se analizaron la edad, sexo, diagnóstico preoperatorio, indicación quirúrgica, y diagnóstico histológico del pólipo.
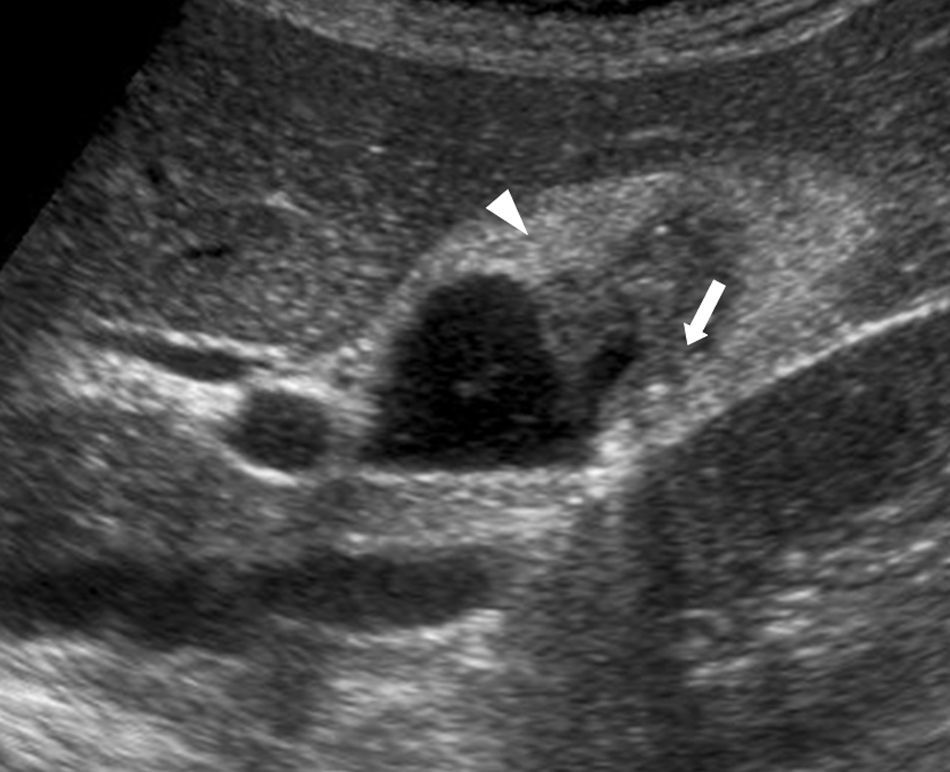
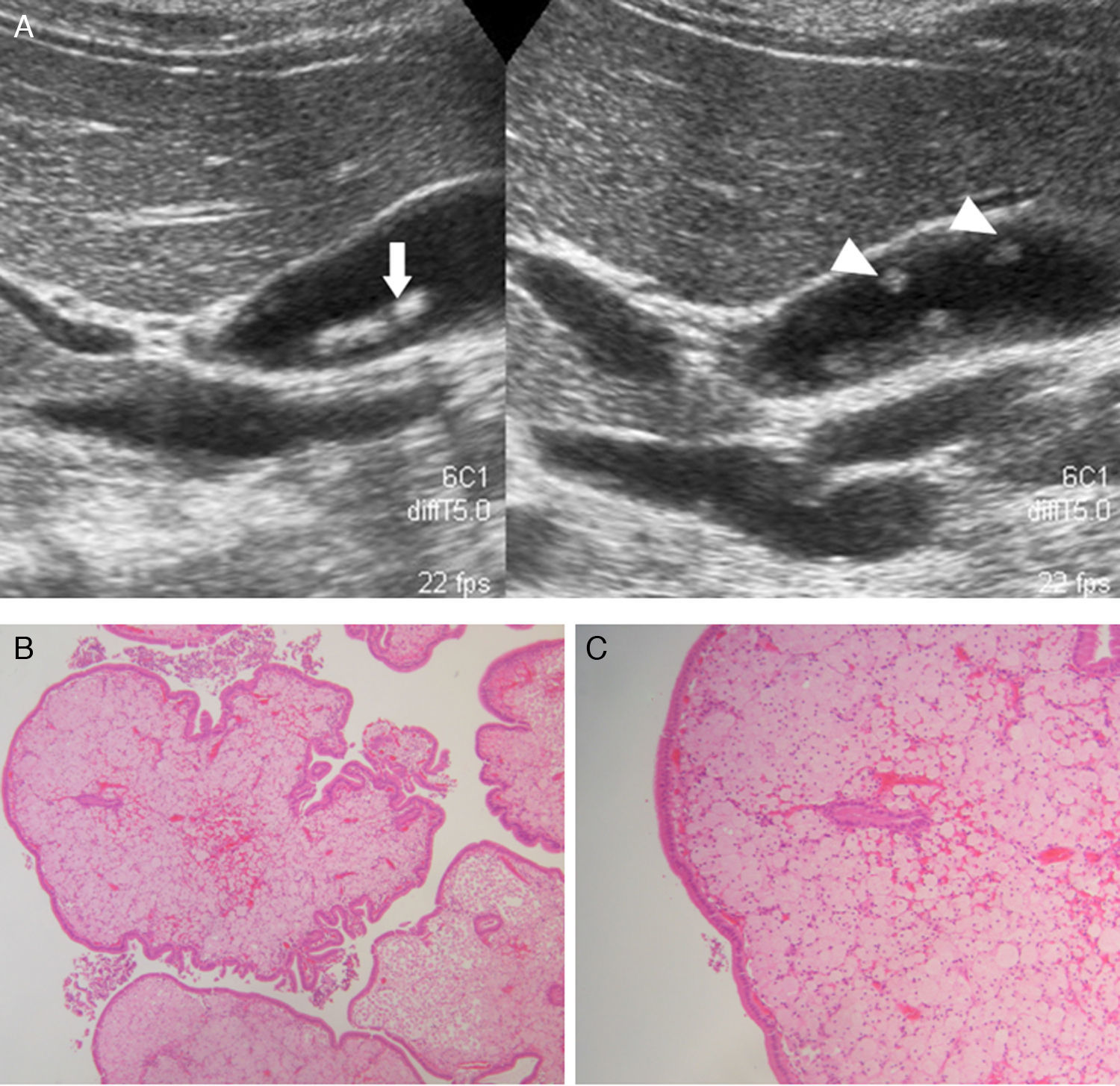
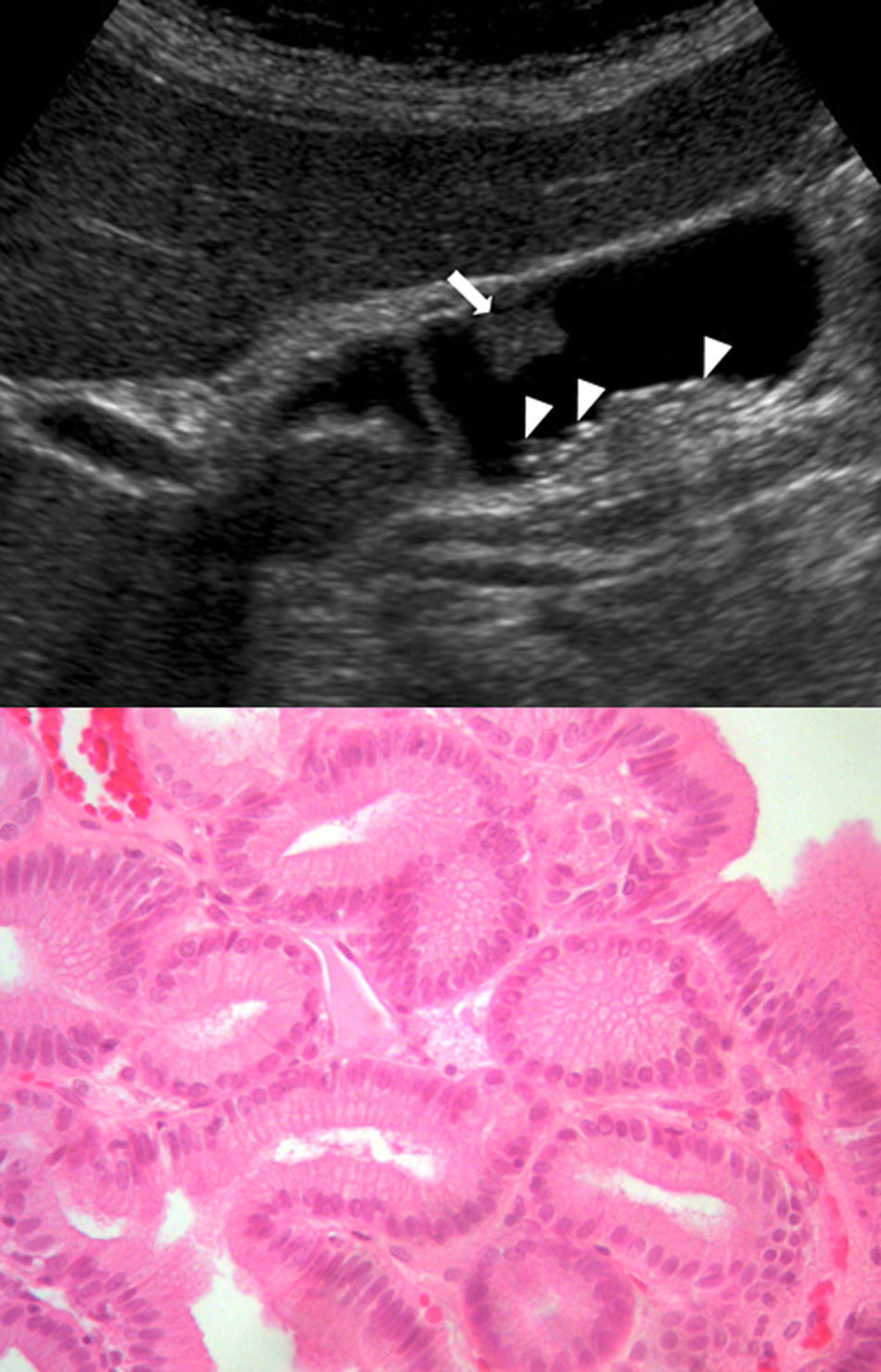
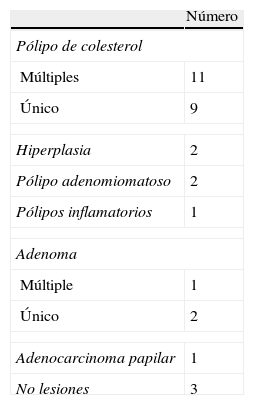
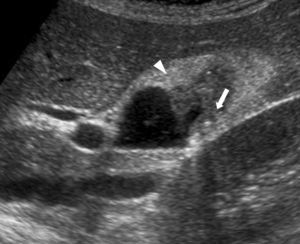
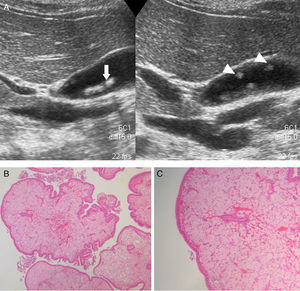
Las ecografías abdominales (ecógrafo Philips, modelo SD800 y sonda abdominal de 5MHz y un ecógrafo Toshiba Aplio XV con sonda abdominal de 3,5MHz) se realizaron por radiólogos experimentados en el campo de la ecografía abdominal, con el paciente en decúbito supino y en decúbito lateral derecho, tras un ayuno de 6 h. Ecográficamente las tumoraciones polipoideas vesiculares se dividieron en lesiones pseudotumorales y tumorales. Dentro de las lesiones pseudotumorales se encontraron la adenomiomatosis focal o adenomioma (engrosamiento focal de la pared, espacios quísticos en el interior de la misma con contenido ecogénico dentro del quiste, y artefacto en «cola de cometa»; fig. 1); los pólipos de colesterol (forma focal de la colesterolosis caracterizada por lesiones ovaladas, múltiples, hiperecogénicas, en contacto con la pared, sin sombra posterior, no móviles con los cambios posturales; fig. 2); los pólipos inflamatorios, reactivos a un proceso inflamatorio agudo o crónico, si bien no hay descripciones en la literatura radiológica que los caractericen y suele ser un diagnóstico anatomopatológico después de la colecistectomía. En las lesiones tumorales encontramos los adenomas (ecogenicidad similar al hígado, pedundulados o sésiles, pueden presentar flujo Doppler en su interior; fig. 3); las lesiones sospechosas, que presentan un tamaño mayor, un engrosamiento adyacente de la pared de la vesícula, circulación interna o signos de malignidad asociados como adenopatías o metástasis.
En el periodo del estudio se diagnosticó de PV a 30 pacientes. Veintisiete pacientes fueron extraídos en la base de datos del Servicio de Anatomía Patológica, a los que se sumaron 3 pacientes con diagnóstico preoperatorio de PV. La edad media fue de 52,24 años ± 15,6 (rango 22-83) (mediana 51), 21 fueron mujeres. Diecisiete de los 30 pacientes presentaban una edad igual o superior a 50 años.
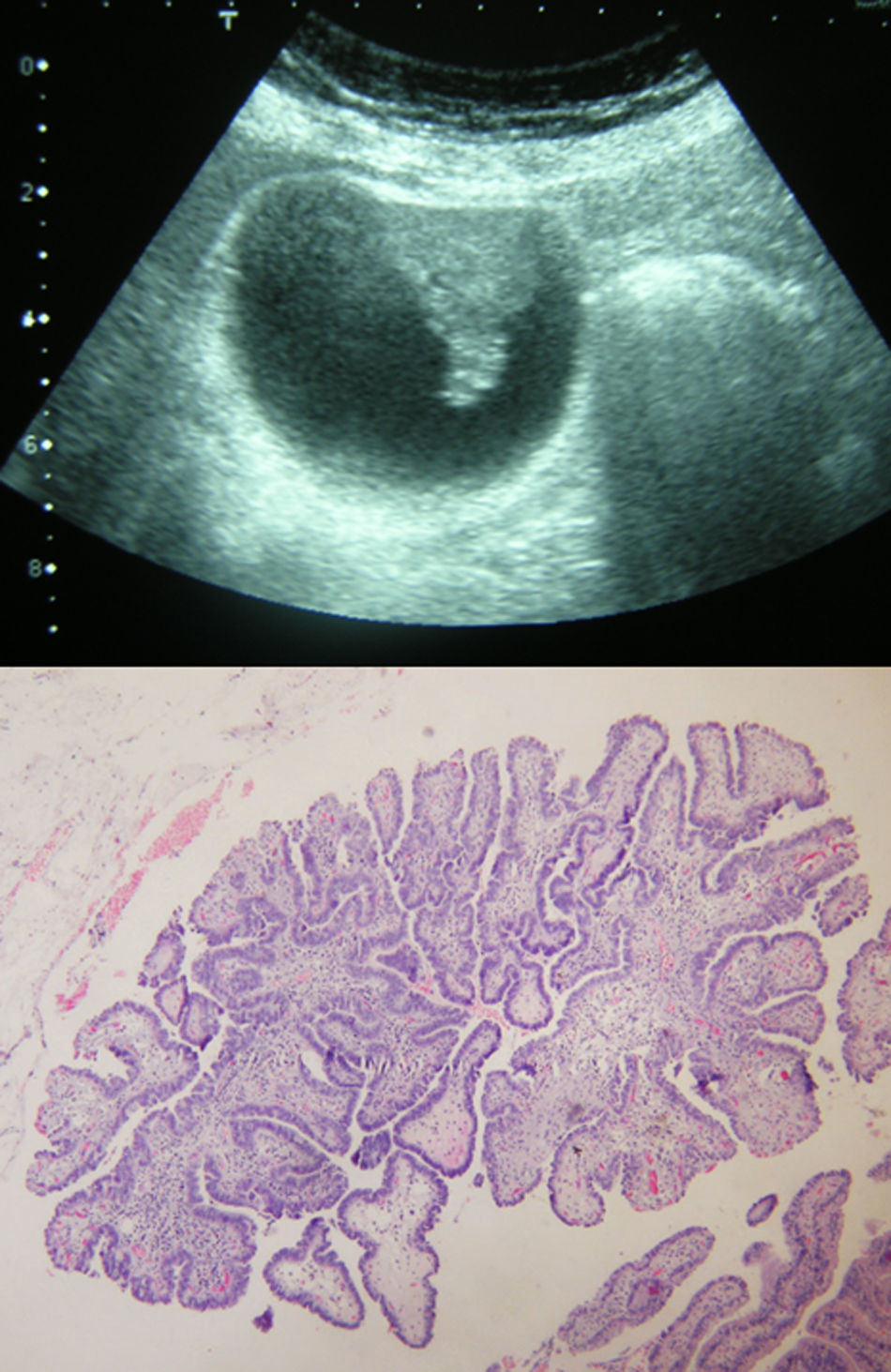
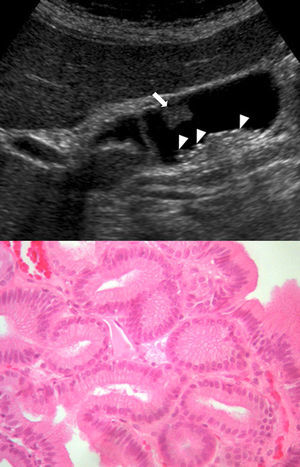
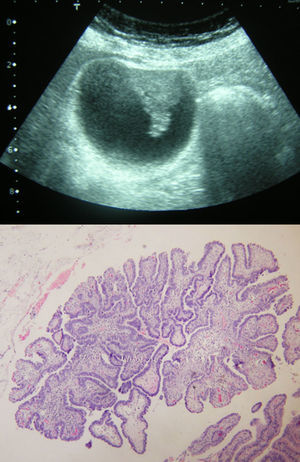
De los 30 pacientes, 19 tenían un diagnóstico ecográfico previo de PV, 7 de PV y litiasis, 4 de litiasis sin pólipo. Como diagnósticos asociados a PV, 3 pacientes asociaron hemangiomas múltiples, una paciente se intervino con sospecha de quiste hidatídico que resultó ser un quiste simple, un paciente presentó quistes simples múltiples. La mayoría de pólipos resultaron ser de colesterol (tabla 1). En 4 casos los pólipos fueron lesiones neoplásicas verdaderas. Dos vesículas contenían sendos adenomas tubulares. Otra vesícula resultó contener múltiples lesiones adenomatosas. No hubo ningún caso de displasia. En un paciente se detectó de forma casual, en estudio ecográfico por pancreatitis aguda, un pólipo sospechoso de malignidad por tamaño (32mm) y forma (sésil) resultó ser un adenocarcinoma papilar (fig. 4). En este paciente se completó estudio con TAC abdominal que no aportó mayor información, y fue sometido a colescistectomía abierta con resección de lecho vesicular hepático en un espesor de 2cm y linfadenectomía de pedículo hepático. El resultado fue T1N0M0. En 2 pacientes hubo coincidencia de diferentes tipos de pólipo en la misma pieza de colecistectomía. Una presentó hiperplasia adenomatosa junto a pólipos de colesterol y pólipos inflamatorios. La otra asociaba 2 pólipos hierplásicos, uno de colesterol y colesterolosis vesicular.
Diagnósticos anatomopatológicos de los pólipos hallados en colecistectomíaa
| Número | |
| Pólipo de colesterol | |
| Múltiples | 11 |
| Único | 9 |
| Hiperplasia | 2 |
| Pólipo adenomiomatoso | 2 |
| Pólipos inflamatorios | 1 |
| Adenoma | |
| Múltiple | 1 |
| Único | 2 |
| Adenocarcinoma papilar | 1 |
| No lesiones | 3 |
En 3 casos con diagnóstico ecográfico previo de PV las lesiones no fueron encontradas en el examen anatomopatológico.
En cuanto a la sintomatología, 11 pacientes presentaban dolor típico (dolor en hipocondrio derecho con irradiación a escápula). De ellos, 5 presentaron ecografía de PV sin litiasis asociada. Una de las pacientes incluidas en estos 11 casos fue diagnosticada de PV como hallazgo casual en ecografía ginecológica y en el seguimiento desarrolló sintomatología típica. Ocho pacientes debutaron con dolor inespecífico (incluyendo en este grupo las dispepsias y las epigastralgias). Tras la colecistectomía persistió el cuadro de dolor inespecífico en 3 de 8 casos, quedando los otros 5 asintomáticos.
DiscusiónEntre las indicaciones de colecistectomía encontramos la litiasis sintomática, pólipos sintomáticos o pólipos mayores de 10mm, sospecha ecográfica de colesterolosis sintomática, y sospecha ecográfica de adenomiomatosis sea o no sintomática. El número de pólipos de por sí no es un criterio de indicación quirúrgica, pero, de serlo, el pólipo solitario sería el criterio de alarma, con menor probabilidad de lesiones de pronóstico incierto cuando son pólipos múltiples. Los síntomas no difieren de los que aparecen en la colelitiasis sintomática. Hay algún caso anecdótico descrito en el que un pólipo de colesterol desprendido fue origen de una colecistitis por otro lado alitiásica15.
Para la mayoría de grupos no hay indicación quirúrgica si el pólipo es menor de 10mm. Sin embargo existen grupos aislados que abogan por una actitud más agresiva, al haber encontrado casos de cáncer en pólipos menores. Así, Kubota et al.16 hallaron un 13% de carcinomas vesiculares en pólipos menores de 10mm. Shinkai et al.17 proponían colecistectomía cuando el número de lesiones era menor de 3, independientemente del tamaño. En la serie de pólipos menores de 20mm analizada por ellos la media del tamaño de los pólipos malignos fue de 10,8mm ± 4,16. Esta incidencia de pólipos malignos en lesiones inferiores al centímetro no se repite sin embargo en la mayoría de series publicadas. De Matos et al.18 hallaron 2 pólipos malignos de los 93 analizados en su serie, y el tamaño medio de ambas lesiones fue de 21,5mm. Kwon et al.19 encontraron 35 pólipos malignos entre 291, y su tamaño medio fue de 27,97mm ± 2,46, si bien entre ellos hubo uno de 8mm y otro de 9mm. Entre 80 pacientes sometidos a colecistectomía por pólipos, Ito et al.20 hallaron una lesión de 14mm con displasia de alto grado (carcinoma in situ) y ningún adenocarcinoma invasivo.
El aumento de tamaño de los pólipos en el seguimiento, su asociación a litiasis, o las características sospechosas de la lesión pueden sentar la indicación de colecistectomía en algunos casos. La definición de aumento de tamaño no queda claramente establecida en la literatura. Si se detecta un crecimiento de un pólipo de 4 a 6mm en un intervalo de 18 meses, ¿deberíamos indicar una colecistectomía? Para algunos grupos, el crecimiento de un pólipo solo es significativo si sobrepasa los 3 o más mm de diferencia14,20,21, cifra establecida de manera arbitraria: no hay datos basados en la evidencia para apoyar o cambiar este dintel.
Algunos autores han alertado sobre el riesgo aumentado de cáncer cuando el pólipo se asocia a litiasis22. Sin embargo, Choi et al.23 no detectaron la aparición de cáncer de vesícula en 361 pacientes seguidos durante 6,5 años en un estudio donde compararon el cambio de tamaño entre los pacientes con litiasis asintomática y pólipos (176 pacientes) y aquellos solo con pólipos (185 pacientes), sin encontrar diferencias en el comportamiento de los PV. Kwon et al.19 estudiaron 291 pacientes sometidos a colecistectomía con confirmación histológica de PV. De ellos, 256 fueron benignos y 35 malignos. La asociación a litiasis no resultó ser una diferencia estadísticamente significativa entre ambos grupos (21,5% en benignos [55/256]; 17,1% en malignos [6/35], P=0,554). Park et al.14 encontraron 25 (14%) adenocarcinomas en 280 pacientes, de los que solo dos asociaron litiasis. Por tanto parece altamente probable que la litiasis asociada a PV no sea un factor de riesgo, al menos no mayor que cuando no se asocia a pólipos.
La adenomiomatosis, al contrario que la colesterolosis, se ha asociado a carcinoma24,25. La adenomiomatosis es la hiperplasia mucosa con crecimiento hacia el espesor de la capa muscular, la cual se encuentra engrosada. La colesterolosis es la hiperplasia mucosa con acúmulo de ésteres de colesterol y triglicéridos en los macrófagos epiteliales. El diagnóstico diferencial entre una y otra entidad puede realizarse mediante ecografía abdominal
Un estudio del Servicio de Radiología del Beth Israel Deaconess Medical Center26 concluyó que el seguimiento de pólipos de menos de 6mm no es necesario. Revisaron 346 pacientes con diagnóstico ecográfico de PV con una media de seguimiento de 8 años (rango, 5-10.4 años). Pero el seguimiento ecográfico solo se realizó en 149 (43%), clínico en 155 (45%), se realizó colecistectomía en 42 pacientes (12%). No hallaron casos de cáncer en los 346 pacientes, pero este resultado hay que considerarlo bajo el posible sesgo de la ausencia de datos ecográficos en 197 pacientes, y la lógica ausencia de histología en los 304 pacientes no colecistectomizados. Por lo que, aunque los PV parezcan en su mayoría de comportamiento benignos y puede que no requieran ni siquiera de vigilancia ecográfica, esta actitud no ha demostrado fiabilidad basándose solamente en un tamaño inferior a 6mm, ni en este estudio ni en otros estudios realizados. Por tanto aún no disponemos de estudios de análisis de coste y ensayos a gran escala y sigue siendo atrevido, como ya lo apuntó Michel E. Tublin en 200127, no recomendar la vigilancia ecográfica instaurada como hábito.
El análisis de nuestra serie de colecistectomías por pólipos sugiere una tendencia agresiva ante dicho diagnóstico, ya que solo 16 pacientes de 30 presentaban una edad superior a 49 años. Los resultados anatomopatológicos confirman dicha sospecha ya que la mayoría resultaron ser pólipos de colesterol, diagnosticados como hallazgo casual o con síntomas abdominales inespecíficos. Dado que no existen guías clínicas basadas en la evidencia, la decisión de operar por diagnóstico de PV estará supeditada a la información que el cirujano ofrezca al paciente. A la luz de los datos publicados, la probabilidad de que un pólipo menor de 10mm sea maligno es pequeña, la probabilidad de que un pólipo verdadero menor de 10mm degenere con el tiempo a adenocarcinoma es pequeña, y la probabilidad de que lesiones múltiples menores de 10mm sean seudopólipos es elevada.
En la serie del grupo del Memorial Sloan Kettering Cancer Center, de reconocido prestigio en cirugía hepatobiliar, solo 80 pacientes de 470 fueron colecistectomizados. De ellos 17 (21%) lo fueron por presentar una lesión superior a 10mm, 18 (22,5%) por presentar síntomas, 11 (14%) por elección del paciente a pesar de tener pólipos menores de 10mm, y 34 (42,5%) por operarse de otra enfermedad abdominal no relacionada. Todo ello manifiesta una actitud restrictiva en cuanto a la indicación quirúrgica ante PV.
En nuestra serie, se informó de espécimen de colecistectomía sin hallazgos en 3 pacientes. En la literatura no es infrecuente este hecho. Ito et al.20 no hallaron pólipos en 26 (32,5%) de los 80 pacientes colecistectomizados con ese diagnóstico. En su discusión no plantean ninguna explicación a este dato, considerándolo como falsos positivos del estudio ecográfico. Csendes et al.21 no encontraron lesiones en 3 (11%) de 27 piezas de colecistectomía, y tampoco discuten el hecho. Los pocos casos aportados por nuestro análisis no permiten llegar a conclusiones a este respecto, pero se sospechó que la apertura de la vesícula biliar una vez extirpada en quirófano podía influir en la pérdida de pólipos en 2 casos, sobre todo de colesterol, al incluir la pieza en formol. Y es la facilidad de desprendimiento de los pólipos de colesterol y el mezclarse con la salida de la bilis cuando se procede a abrir la vesícula en el laboratorio de Anatomía Patológica el mecanismo sospechado también en el tercer caso.
Se han estudiado posibles factores de riesgo que ayuden a predecir la malignidad del pólipo. Así, Park et al.14 encontraron como factores de riesgo en estudio univariante la edad (≥ 57 años), la presencia de síntomas, el tamaño (≥ 10mm), y la morfología (sésil). En el análisis multivariante solo la edad y el tamaño se mantuvieron como factores independientes predictivos de malignidad. En otro estudio, Kwon et al.19 hallaron como factores de riesgo en análisis univariante la edad, la presencia de síntomas, la morfología sésil, el tamaño y el pólipo único. El análisis multivariante mantuvo la edad, la morfología y el tamaño como los criterios pronósticos de malignidad. Los valores de corte para la edad y el tamaño, obtenidos mediante curvas ROC, fueron de 57,5 años y 12,5mm, pero los redondearon a 60 años y 10mm, y añadiendo el criterio de sésil, en 77,8% (14/18) de los pólipos malignos se cumplieron los 3 criterios; en 28,6% (12/42) se dieron 2 criterios; y en 7,8% (9/116) se cumplió un criterio. En los 115 pacientes sin ninguno de los 3 criterios no hubo ningún caso de pólipo maligno.
En cuanto al abordaje quirúrgico del PV, la vía laparoscópica es la más utilizada. Sin embargo ante pólipos con sospecha preoperatoria de malignidad (por ejemplo, pólipo sésil y de tamaño mayor al centímetro, u otros signos radiográficos en técnicas complementarias como resonancia magnética) las recomendaciones generales son las de utilizar una técnica laparotómica. Por este motivo nosotros sometimos a una colecistectomía abierta al paciente de la serie presentada que era portador de un pólipo grande y sésil. Sin embargo este tema también es controvertido y requeriría de más estudios para apoyar las ventajas de la técnica abierta en este tipo de pólipos.
En conclusión, el diagnóstico ecográfico de pólipo de vesícula biliar debe ir acompañado de un informe detallado sobre tamaño, forma y número. Cuando sean sintomáticos debe ofrecerse la colecistectomía como tratamiento. En aquellos inferiores a 10mm detectados en pacientes con edad inferior a 50 años la probabilidad de malignidad es mínima, y el seguimiento ecográfico seguro. La presencia de lesiones múltiples en paciente joven sugiere benignidad. En pacientes con pólipos mayores de 10mm es recomendable realizar colecistectomía. En pacientes con pólipos menores pero de características dudosas en ecografía, y de edad superior a 50 años, la indicación quirúrgica debe ser recomendada aunque la probabilidad de malignidad sea baja. Se debe tener cuidado al abrir la pieza para su inspección, y realizarlo sobre superficie colectora.
Aunque se están publicando trabajos que no recomiendan el seguimiento ecográfico de las lesiones no operadas, la ecografía a los 6 meses, y luego anual durante 2 o 3 años nos parece todavía recomendable mientras no se disponga de estudios que anulen esta recomendación con mayor contundencia.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.