El tratamiento de las fracturas de pelvis con hematoma retroperitoneal (HRP) es controvertido. Especialmente la necesidad de angioembolización (AE) cuando no hay extravasación de contraste (EC) en la tomografía computarizada (TC) o angiografía. Otro aspecto relevante es el retraso hasta la misma.
Nuestro objetivo ha sido determinar si existen diferencias en el tiempo hasta la AE entre los pacientes admitidos durante el horario laboral y los admitidos fuera del mismo y durante los fines de semana y festivos. Nuestra hipótesis era que la angiografía y AE serían más frecuentes en el horario laboral, y el tiempo hasta las mismas sería superior fuera del horario laboral habitual, con una mortalidad mayor en este grupo para una gravedad global similar. Un objetivo secundario ha sido valorar la correlación entre EC en la TC y la angiografía.
MétodosAnálisis retrospectivo de 2 cohortes de pacientes con HRP por fractura de pelvis. Se estudia la realización de angiografía dividiendo a los pacientes según su hora de llegada a lo largo de un periodo de 24 años (grupo A: horario laboral, y grupo B: fuera del mismo). La indicación de angiografía y AE fue realizada por la guardia de cirugía general, en consenso con el radiólogo intervencionista. Se han analizado variables demográficas, mecanismo lesivo, lesiones asociadas, gravedad fisiológica y anatómica, EC en la TC y la angiografía, necesidad de AE, estancia en unidad de cuidados intensivos (UCI) y mortalidad.
ResultadosSe admitió a 104 pacientes con diagnóstico de HRP por fractura pélvica. Se realizó angiografía, con AE en 63 casos (61%). Los grupos eran comparables en las variables analizadas. En el 70% de los pacientes del grupo A se realizó angiografía, frente al 57% del grupo B, sin diferencias en tiempo hasta la AE. Se demostró EC en la TC en 53 de los 96 pacientes en los que se hizo, lo que se confirmó mediante angiografía en el 85%. No hubo diferencias estadísticamente significativas de mortalidad entre ambos grupos.
ConclusionesSe demuestra un tiempo corto entre la admisión en Urgencias y la AE, sin relación con el momento del ingreso durante el día, y una buena correlación entre la EC en la TC y la angiografía.
Two areas of controversy in the management of bleeding pelvic fractures are the need to perform angioembolization (AE) in patients with a retroperitoneal hematoma (RPH) but no contrast extravasation (CE) on Computerized Tomography (CT) and/or angiography, and the delay to AE.
Our main objective was to assess whether there had been differences in the percentage and delay to AE between patients admitted on weekdays versus off-hours (weekends and admission after 3pm) at our hospital. Our hypothesis was that angiography and AE would be more frequent on weekdays, and the time delay would be longer during off-hours, with a higher mortality in this latter group for a similar overall severity. A secondary objective was to assess the correlation between CE on CT scan and angiography.
MethodsRetrospective review of two cohorts of patients with RPH from a pelvic fracture during a period of 24 years. Patients were divided depending on the time of arrival (Group A: weekdays, and Group B: off-hours). The decision to perform angiography and AE was made by the general surgeons on call, in consensus with the interventional radiologist. We analyzed demographics, mechanism of injury, associated injuries, physiologic and anatomic trauma scores, CE on CT scan, need of AE, Intensive Care Unit (ICU) stay and mortality.
Results104 patients were admitted with RPH from a pelvic fracture. We performed AE in 63 cases (61%). The groups were comparable in the variables analyzed. In 70% of patients in group A, angiography was done, vs 57% in group B, with the same median time delay. CE on CT scan was seen in 53 out of 96 patients and confirmed by angiography in 45 (85%) of them. No significant differences were found in mortality between the two groups.
ConclusionsThere was a short delay from admission to AE, even during off-hours, and a good correlation of CE on CT scan and angiography.
Las fracturas pélvicas con hematoma retroperitoneal asociado constituyen un desafío terapéutico pues se trata de lesiones que pueden ser muy graves y con altas tasas de morbimortalidad a pesar de un correcto tratamiento; esta mortalidad oscila entre el 8,8% y más del 40% dependiendo de las fuentes consultadas1-5. Además, suelen ir acompañadas de lesiones a otros niveles, siendo las más frecuentes las fracturas de huesos largos (40%), abdominales (32%) y torácicas (15%)2,3,5.
Muchos autores aceptan que la hemorragia ocurre como consecuencia del sangrado venoso pélvico y del hueso esponjoso hasta en un 85% de los casos, mientras que se identifica sangrado arterial en un 3-10%; en estos últimos, la angioembolización (AE) se ha convertido en el tratamiento de elección para muchos grupos1,4,6,7. Diversos autores han cuestionado en los últimos años estas cifras bajas de sangrado arterial, estimándolas en un porcentaje mucho mayor y que oscilaría entre el 15 y el 42%2,3,8, dando mayor soporte al papel terapéutico de la angiografía y AE en estos pacientes.
La extravasación de contraste (EC) en la tomografía computarizada (TC) es un indicador precoz de sangrado arterial, aunque su ausencia no excluye este sangrado ya que puede existir un vasoespasmo reactivo a la depleción de volumen9; cuando estos pacientes sin EC son solo respondedores transitorios a la reanimación con volumen, muchos autores argumentan la necesidad de AE en los mismos1,4,8,9. Por otra parte, hay casos en los que, a pesar de la EC en la TC, generalmente de origen venoso, no sería necesario realizar angiografía ni AE pues los pacientes se mantienen hemodinámicamente estables desde su llegada8.
Otro de los factores a valorar es el tiempo hasta la realización de arteriografía y AE en pacientes respondedores transitorios, pues solo en el horario laboral habitual existe un equipo de radiología intervencionista presencial. La fijación pélvica externa invasiva, junto con el packing preperitoneal en pacientes no respondedores, complica el algoritmo de manejo, pudiendo ser todas ellas técnicas complementarias y no excluyentes, y cuyo uso debe estar claramente protocolizado en aquellos centros que reciben con cierta frecuencia a este tipo de pacientes4,10-17. Así mismo, es necesario tener en cuenta que la AE, especialmente la no selectiva, no está exenta de complicaciones, como necrosis glútea, infección de herida, claudicación, neuropatía, impotencia o dificultad en la consolidación de fracturas1,12. La causa más frecuente de mortalidad precoz en casos de fracturas pélvicas graves sigue siendo la hemorragia, y, a veces, un retraso en la toma de decisiones o en el tiempo hasta la AE, especialmente en días festivos, contribuyen a esta alta mortalidad. De ahí la importancia de establecer algoritmos diagnósticos y terapéuticos basados en el estado hemodinámico del paciente, que permitan un manejo individualizado y eficaz de estas lesiones11,18-20, siendo necesario un abordaje multidisciplinario que incluya a anestesiólogos o intensivistas, cirujanos, traumatólogos, radiólogos intervencionistas y hematólogos (protocolos de transfusión masiva)1,8,11,21.
Nuestro objetivo ha sido determinar si han existido diferencias en el tiempo hasta la AE entre los pacientes admitidos durante el horario laboral (08:00-15:00h) y los admitidos a partir de esa hora y durante los fines de semana y festivos. Nuestra hipótesis era que la angiografía y AE serían más frecuentes en el horario laboral, y el tiempo hasta las mismas sería superior fuera del horario laboral habitual, con una mortalidad mayor en este grupo, para una gravedad global similar. Los objetivos secundarios han sido valorar la correlación entre EC en la TC y la angiografía, y la necesidad de AE en ambos grupos.
MétodosSe trata de un estudio retrospectivo en el que se comparan 2 cohortes de pacientes admitidos en el servicio de Urgencias entre septiembre de 1993 y julio de 2017 con hematoma retroperitoneal asociado a fractura de pelvis. En la inmensa mayoría de ellos se realizó TC y posteriormente, en los casos en que se precisó, angiografía. La división de los pacientes en estas 2 cohortes se realizó en función del momento de ingreso: un grupo correspondiente a días laborables de 08:00 a 15:00h (grupo A), y otro cuyo ingreso se realizó durante el fin de semana, días festivos y laborables a partir de las 15:00h (grupo B), momentos en los que no se dispone de radiólogo intervencionista presencial en nuestro centro. Este estudio ha sido aprobado por el comité de ética.
Se comprobó que los grupos fueran comparables en características demográficas, comorbilidades, mecanismo lesivo, lesiones asociadas, Revised Trauma Score (RTS) e Injury Severity Score (ISS). No se han evaluado técnicas complementarias de hemostasia como la fijación pélvica invasiva externa, infrecuentemente realizada en nuestro centro hasta hace pocos años.
Se ha analizado la necesidad de AE y la mediana de tiempo hasta la misma, cirugía abdominal asociada, la necesidad de transfusión y unidades de sangre requeridas, la estancia en unidad de cuidados intensivos (UCI) y la mortalidad. Hemos considerado como tiempo hasta la AE el transcurrido entre la admisión en el servicio de Urgencias y el momento en que consta la finalización del procedimiento por parte del radiólogo intervencionista, no el momento en que comienza el procedimiento angiográfico. No hemos analizado si la AE fue selectiva o no, sin embargo, y con el objetivo de disminuir las complicaciones asociadas a dicho procedimiento, la AE fue lo más selectiva posible, según el protocolo de intervencionismo. Siempre que ha existido EC en la angiografía se ha realizado AE; en caso de ausencia de EC en la angiografía, la AE se ha realizado en función del volumen del hematoma, la situación hemodinámica y el consenso del equipo de guardia de cirugía, anestesia y radiología intervencionista.
En todos los pacientes susceptibles de AE se realizó un estudio angiográfico diagnóstico por vía femoral (arteriografía pélvica y arteriografías selectivas) con objeto de identificar la lesión arterial y planificar el tratamiento. La AE se realizó lo más selectiva posible, según los hallazgos angiográficos. En función de cada caso se emplearon distintos agentes de embolización, principalmente espirales metálicas o material reabsorbible (esponja de gelatina hemostática en dilución) de forma aislada o combinada.
El análisis estadístico se ha llevado a cabo utilizando el programa IBM SPSS Statistics, versión n.o 19. Las 2 cohortes se han comparado aplicando el test chi-cuadrado y el test exacto de Fisher para el análisis de variables cualitativas. Para la comparación de variables cuantitativas se han utilizado pruebas no paramétricas (U de Mann-Whitney). Hemos considerado como estadísticamente significativo un valor p<0,05.
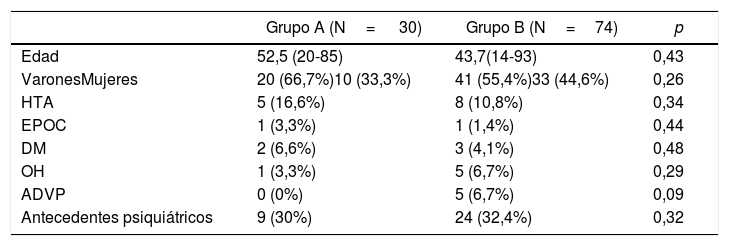
ResultadosSe hizo una angiografía en 63 (61%) de los 104 pacientes ingresados con hematoma retroperitoneal asociado a fractura de pelvis durante ese periodo de tiempo; 30 pacientes pertenecían al grupo A y 74 al grupo B. Han sido 2 grupos comparables en variables demográficas, comorbilidades médica y psiquiátrica, y antecedentes tanto de consumo de alcohol como adicción a drogas por vía parenteral (ADVP). No se han encontrado diferencias estadísticamente significativas entre estas 2 cohortes (tabla 1).
Variables demográficas y comorbilidad
| Grupo A (N= 30) | Grupo B (N=74) | p | |
|---|---|---|---|
| Edad | 52,5 (20-85) | 43,7(14-93) | 0,43 |
| VaronesMujeres | 20 (66,7%)10 (33,3%) | 41 (55,4%)33 (44,6%) | 0,26 |
| HTA | 5 (16,6%) | 8 (10,8%) | 0,34 |
| EPOC | 1 (3,3%) | 1 (1,4%) | 0,44 |
| DM | 2 (6,6%) | 3 (4,1%) | 0,48 |
| OH | 1 (3,3%) | 5 (6,7%) | 0,29 |
| ADVP | 0 (0%) | 5 (6,7%) | 0,09 |
| Antecedentes psiquiátricos | 9 (30%) | 24 (32,4%) | 0,32 |
ADVP: adicción a drogas por vía parenteral; DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica; HTA: hipertensión arterial; OH: consumo crónico importante de alcohol.
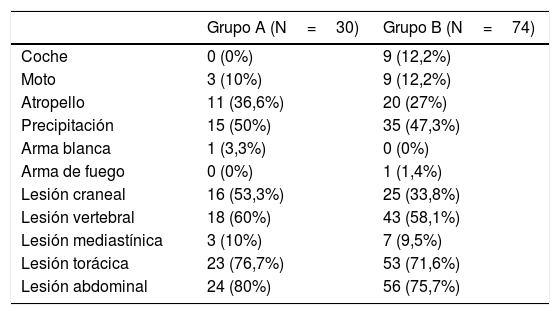
En cuanto al mecanismo de lesión, cabe destacar únicamente la diferencia estadísticamente significativa en la mayor frecuencia de colisión con coche ocurrida durante los días festivos y fuera del horario laborable, mientras que en el resto de mecanismos de lesión no se aprecian diferencias (tabla 2). El mecanismo más frecuente en ambos grupos ha sido la precipitación al vacío. En esta misma tabla 2 se muestran las lesiones asociadas, hallazgo frecuente cuando se presentan traumatismos de alta energía capaces de causar fracturas pélvicas complejas. Cabe destacar, en general, mayor presencia de lesiones asociadas en la cohorte de días festivos. Lo más habitual han sido las lesiones intraabdominales (80 y 71,6%, respectivamente) y torácicas (76,7 y 71,6%, respectivamente). Otras lesiones frecuentes han sido las vertebrales y craneales.
Mecanismo de lesión y lesiones asociadas
| Grupo A (N=30) | Grupo B (N=74) | |
|---|---|---|
| Coche | 0 (0%) | 9 (12,2%) |
| Moto | 3 (10%) | 9 (12,2%) |
| Atropello | 11 (36,6%) | 20 (27%) |
| Precipitación | 15 (50%) | 35 (47,3%) |
| Arma blanca | 1 (3,3%) | 0 (0%) |
| Arma de fuego | 0 (0%) | 1 (1,4%) |
| Lesión craneal | 16 (53,3%) | 25 (33,8%) |
| Lesión vertebral | 18 (60%) | 43 (58,1%) |
| Lesión mediastínica | 3 (10%) | 7 (9,5%) |
| Lesión torácica | 23 (76,7%) | 53 (71,6%) |
| Lesión abdominal | 24 (80%) | 56 (75,7%) |
Se realizó TC en 96 de los 104 pacientes evaluados (92%). La omisión de la TC en 8 casos fue debida a inestabilidad hemodinámica, requiriendo intervención quirúrgica urgente en 2 casos y procediendo a realizar angiografía en los 6 casos restantes.
En cuanto al manejo, en el grupo A se hizo AE en el 70% de los pacientes, frente al 57% en el grupo B (tabla 3). Por otra parte, en 12 casos (44%) no se realizó AE al no demostrarse EC en TC o angiografía.
Resultados. Dispersión expresada en forma de desviación estándar
| Grupo A (N=30) | Grupo B (N=74) | p | |
|---|---|---|---|
| Cirugía abdominal | 8 (26,6%) | 19 (25,7%) | 0,92 |
| AE | 21 (70%) | 42 (57%) | 0,21 |
| Tiempo hasta AE en minutos (mediana) | 127 | 128 | 0,41 |
| Transfusión (unidades) | 8,5±6 | 8±7 | 0,61 |
| Estancia UCI (días) | 17,2±13 | 13,4±10 | 0,6 |
| ISS medio | 35±10 | 36±11 | 0,52 |
| RTS medio al ingreso | 9,9±2,1 (12-5) | 10,3±2 (12-2) | 0,24 |
| Mortalidad | 11 (10,6%) | 16 (15,4%) | 0,25 |
AE: angioembolización; ISS: Injury Severity Score; RTS: Revised Trauma Score; UCI: unidad de cuidados intensivos.
Aproximadamente uno de cada 4 pacientes (27 en total) requirió cirugía abdominal asociada, realizándose esta antes de la AE en la inmensa mayoría de casos (41%), frente a un 15% de pacientes intervenidos tras la AE. Otras alternativas terapéuticas como la fijación pélvica externa fue empleada en 14 casos, y el packing preperitoneal fue necesario en solo 3 pacientes de nuestra serie durante el periodo de tiempo considerado.
No han existido diferencias entre cohortes en el tiempo transcurrido hasta la AE ni en la sangre transfundida, así como tampoco en la gravedad fisiológica al ingreso (RTS) ni en la gravedad anatómica (ISS) globales. En cuanto a la estancia media en UCI y la mortalidad, no existen diferencias estadísticamente significativas, aunque destaca una mayor estancia en la cohorte de días laborables (17 frente a 13 días) y una mayor mortalidad en días festivos (15,4% frente a 10,6%) (tabla 3). En cuanto a las complicaciones asociadas a AE, reconocemos 2 casos de necrosis glútea y un caso de paresia.
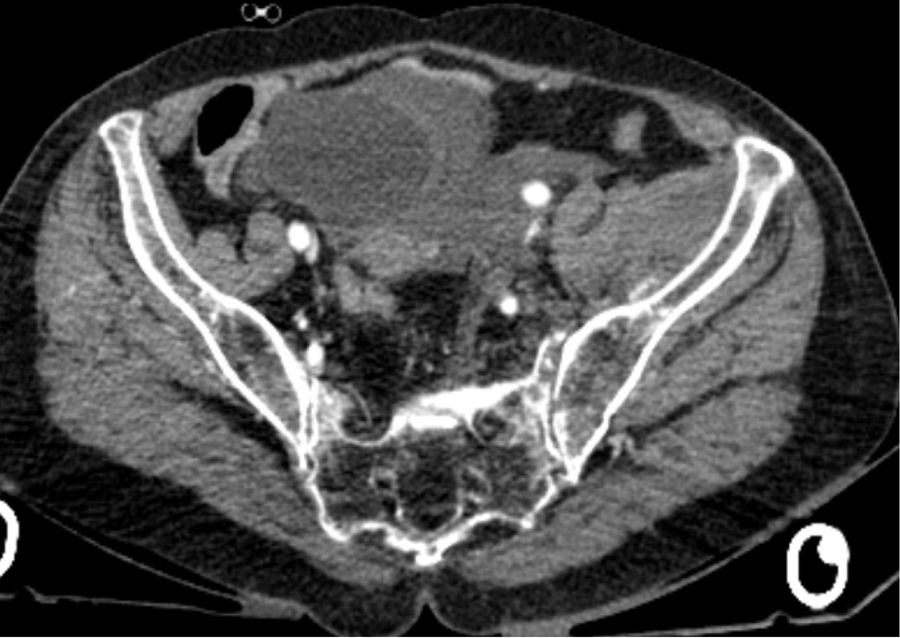
Se ha observado EC en la TC solo en 53 (55%) de los 96 pacientes en los que se hizo esta prueba, confirmándose este hallazgo en arteriografía en 45 de ellos (85%), lo que demuestra una adecuada sensibilidad de la TC para la EC. En 43 de los casos no se observó EC en la TC, que sí fue confirmada mediante arteriografía en 14 de ellos (13,5%), y precisando AE posteriormente.
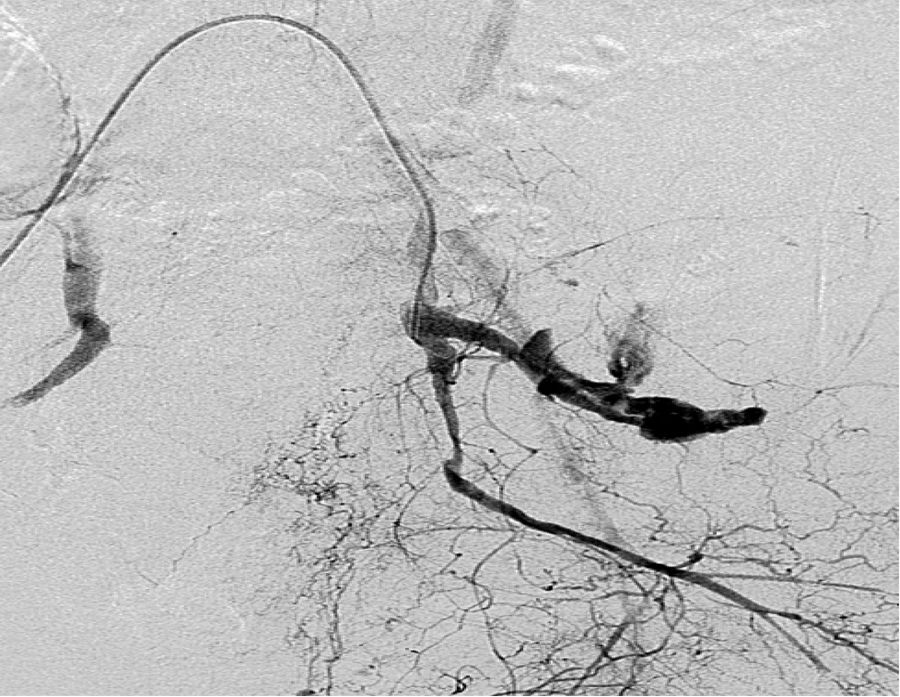
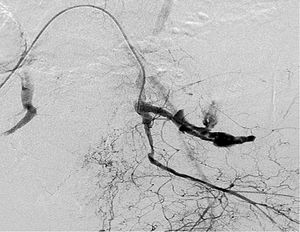
En las figuras 1 y 2, correspondientes a un mismo paciente, se observa la presencia de EC en TC y posterior correlación con EC en arteriografía.
De los 63 pacientes a quienes se realizó AE, se logró la estabilidad hemodinámica tras el procedimiento en un 76,2% de los casos. En todos los casos se certificó un cese del sangrado arterial en la angiografía final realizada tras la AE. La principal causa de mortalidad fue el sangrado masivo, en 15 (55,5%) de los 27 fallecidos, seguida por las lesiones neurológicas asociadas en el 26%. Otras causas, por orden de frecuencia, fueron síndrome de dificultad respiratoria del adulto (SDRA), una probable contusión miocárdica y un tromboembolismo pulmonar (TEP) súbito durante el ingreso en planta.
DiscusiónA pesar de los avances tanto diagnósticos como terapéuticos, las fracturas de pelvis con inestabilidad hemodinámica continúan siendo un desafío para traumatólogos y cirujanos debido a las altas tasas de morbimortalidad y la alta frecuencia de lesiones asociadas1-4. Frecuentemente son lesiones causantes de hemorragias graves, en la mayoría de los casos de origen venoso, aunque algunos autores defienden que el sangrado arterial es mucho más frecuente de lo que se pensaba hasta ahora, dando soporte al uso precoz de la angiografía en el algoritmo de manejo2,3. Debido a este doble origen de la hemorragia se han propuesto 2 esquemas de tratamiento, una vez descartada la existencia de lesiones que precisen intervención quirúrgica urgente. Mientras en el mundo anglosajón la tendencia es la realización de AE precoz seguida por estabilización pélvica, la escuela centroeuropea defiende la cirugía urgente con packing y fijación pélvica5,12. En casos de inestabilidad hemodinámica y pacientes no respondedores lo aconsejable es el packing preperitoneal y fijación pélvica invasiva externa, mientras que en respondedores transitorios, dependiendo de la disponibilidad, se puede optar por packing preperitoneal o AE5,9,14-16,21. Algunos estudios observan que en los casos de hemorragia arterial subsidiaria de AE el descenso de presión arterial es más acusado y la necesidad de transfusión de hemoderivados es mayor9,21, así como mayor es el ISS18.
En los casos de sangrado arterial confirmado mediante TC abdominal o angiografía se prefiere la AE. El principal inconveniente es el retraso hasta la realización del procedimiento, que en algunos centros y dependiendo del momento del día (laborables o fuera de horario y festivos) implica importantes tiempos de espera, en situaciones críticas de inestabilidad hemodinámica1,10,11,17,18,20. Así, Matshusima et al. evidencian un aumento de mortalidad tras cada hora de espera desde la llegada hasta la AE, pasando de una mortalidad del 0%, cuando la AE se realiza en la primera hora, hasta un 25,3% cuando se realiza entre las 3 y 4h de la llegada20. Por ello, cuando la disponibilidad de radiología intervencionista es limitada se prefieren otras alternativas como el packing preperitoneal6,11. Además, otros factores como el retraso diagnóstico y en la toma de decisiones, o la necesidad de otro tipo de intervención quirúrgica por las lesiones asociadas, contribuyen al retraso en el tratamiento, tal y como señalan Tesoriero et al.11. Marzi et al. enfatizan que se trata de pacientes inestables que pueden no tolerar el tiempo de espera15.
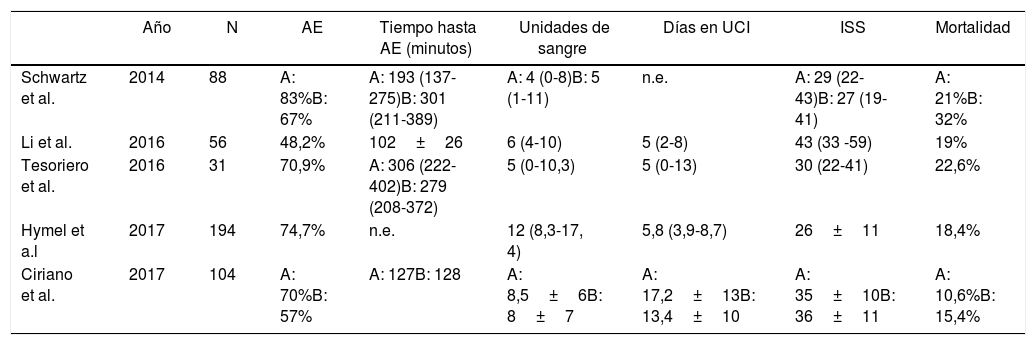
Los valores de las escalas de trauma medidas en nuestros pacientes, así como el tiempo de estancia en UCI, reflejan la gravedad anatómica y fisiológica de los mismos; no han existido diferencias en la gravedad fisiológica al ingreso entre los 2 grupos, medida por el RTS (tabla 3), ni tampoco en la anatómica global, medida por el ISS (tabla 3), resultando esta última muy similar a la reportada por otros grupos10,13,17,20 (tabla 4). Aun así, no resulta fácil comparar globalmente nuestros resultados con los de otros grupos, al ser el nuestro un estudio sesgado limitado a pacientes con fracturas de pelvis y hematoma retroperitoneal, en los que se ha valorado la necesidad de realizar una angiografía, con o sin AE.
Comparación de resultados de diferentes grupos recientes
| Año | N | AE | Tiempo hasta AE (minutos) | Unidades de sangre | Días en UCI | ISS | Mortalidad | |
|---|---|---|---|---|---|---|---|---|
| Schwartz et al. | 2014 | 88 | A: 83%B: 67% | A: 193 (137-275)B: 301 (211-389) | A: 4 (0-8)B: 5 (1-11) | n.e. | A: 29 (22-43)B: 27 (19-41) | A: 21%B: 32% |
| Li et al. | 2016 | 56 | 48,2% | 102±26 | 6 (4-10) | 5 (2-8) | 43 (33 -59) | 19% |
| Tesoriero et al. | 2016 | 31 | 70,9% | A: 306 (222-402)B: 279 (208-372) | 5 (0-10,3) | 5 (0-13) | 30 (22-41) | 22,6% |
| Hymel et a.l | 2017 | 194 | 74,7% | n.e. | 12 (8,3-17, 4) | 5,8 (3,9-8,7) | 26±11 | 18,4% |
| Ciriano et al. | 2017 | 104 | A: 70%B: 57% | A: 127B: 128 | A: 8,5±6B: 8±7 | A: 17,2±13B: 13,4±10 | A: 35±10B: 36±11 | A: 10,6%B: 15,4% |
AE: angioembolización; ISS: Injury Severity Score; n.e.: no especificado; UCI: unidad de cuidados intensivos.
Schwartz et al.: dispersión expresada como rango intercuartil.
Li et al.: dispersión expresada como desviación estándar para el tiempo hasta la AE y como rango intercuartil para unidades de sangre, días en UCI e ISS.
Tesoriero et al.: dispersión expresada como rango intercuartil.
Hymel et al.: dispersión expresada como desviación estándar (ISS) y rango intercuartil (unidades de sangre y días en UCI).
Ciriano et al.: dispersión expresada como desviación estándar.
En la tabla 4 se reflejan los resultados de varias series recientes de pacientes a los cuales se ha realizado angiografía, incluyendo la nuestra, aunque pocas reflejan el tiempo hasta la AE. Hemos observado en nuestra serie una necesidad de AE similar a la de otros grupos1,6,7,17 (tabla 4); sin embargo, hay grupos que describen una tasa de AE de solo el 3,8%, mucho menor que la descrita en la literatura, y lo argumentan como debido a la mejor identificación de los pacientes que podrían beneficiarse de ella; describen un uso más selectivo, reservándola para pacientes con un estado hemodinámico más comprometido, con tendencia a hipotensión y taquicardia severas y persistentes7.
Aproximadamente uno de cada 4 pacientes en nuestros 2 grupos ha necesitado cirugía abdominal, frente al 51,8% de Li et al.6 y al 81,3% de Tesoriero et al.11. No ha habido diferencias en cuanto a la necesidad de transfusión en días laborables o festivos (8,5 y 8 unidades, respectivamente), ni en comparación con otros estudios publicados, en los que las unidades transfundidas oscilan entre 5 y 131,6,10,11,13,17. Hemos tenido una mayor estancia media en UCI, entre 13 y 17 días, frente a los 5-8 días reportados por otros grupos6,11,13,20. Nuestra mortalidad ha sido baja (11% en días laborables y 16% en festivos) comparada con otros estudios1,6,7,9,17,20, como se refleja en la tabla 4; destaca la serie de Schwartz et al., con una mortalidad que oscila entre el 21% en días laborables y el 32% en festivos17.
Creemos que el principal hallazgo de nuestro estudio es la rapidez hasta la AE, poco más de 2h en ambos grupos, frente a los tiempos comunicados por otros (tabla 4). Indudablemente, la existencia de radiólogos intervencionistas de alerta comprometidos con el manejo de estos pacientes, dentro de un protocolo multidisciplinar consensuado, constituye uno de los factores fundamentales en la disminución de la mortalidad de estas lesiones. Afortunadamente su incidencia no es muy importante en nuestro medio, con lo que la presencia del radiólogo intervencionista no es requerida con mucha frecuencia por esta causa, como demuestran nuestros datos. La inexistencia de diferencias de tiempo hasta la AE en nuestra serie puede explicarse, en parte, por la constante ocupación simultánea de nuestras 2 salas de radiología intervencionista en horario laboral habitual, y su habitual disponibilidad fuera de ese horario, lo que hace que no estén inmediatamente disponibles con frecuencia en horario de mañana.
Finalmente, y como objetivo secundario de nuestro estudio, en cuanto a la concordancia entre EC en la TC y arteriografía, cabe destacar una buena correlación entre ambas pruebas, ya que el 85% de los pacientes que presentaron EC en la TC se corresponden con sangrados en arteriografía, a diferencia de estudios como el de Juern et al., en el que dicha correlación fue mucho menor19.
Entre las debilidades de este estudio está el largo periodo de tiempo que abarca el mismo, habiendo existido variaciones importantes tanto en la indicación como en las técnicas de angiografía y AE. Además, como ya se ha referido, se trata de un estudio limitado a pacientes con fractura de pelvis y hematoma retroperitoneal asociado, en los que se ha valorado la necesidad de realizar angiografía; ello presupone un cierto control hemodinámico de los pacientes, por lo que nuestra mortalidad no refleja la global de nuestros pacientes atendidos con fracturas de pelvis. Por ello no resulta fácil valorar el papel exacto de la angiografía y AE en la disminución de la mortalidad de estos pacientes, a falta de un estudio multivariante necesitado de una serie más amplia de pacientes; aun así, nuestras cifras de mortalidad ajustada a la gravedad en pacientes a quienes se realiza angiografía y AE se comparan favorablemente con las de algunas series recientes.
Como conclusión, en nuestra serie de pacientes con fractura de pelvis asociada a hematoma retroperitoneal la realización de angiografía no ha variado en función del momento y día del ingreso, y los tiempos hasta la AE han resultado cortos. Ha existido una buena correlación entre la EC en la TC y la angiografía.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Gracias a los servicios de Cirugía General y del Aparato Digestivo y Radiología intervencionista por la colaboración tanto en la recogida de datos como en su procesamiento y elaboración de este artículo.