La telemedicina fue definida por la Organización Mundial de la Salud como la práctica médica a distancia, gracias a la aplicación de las tecnologías de la información y comunicación, incluyendo el diagnóstico, seguimiento y tratamiento, así como la enseñanza y transferencia de información médica cuando la distancia o el tiempo separan a los participantes. El objetivo de este estudio es mostrar nuestra experiencia inicial con un programa de telemedicina, conectando con nuestro centro de referencia para la atención del trauma grave.
Hemos realizado un análisis descriptivo de una serie de pacientes atendidos desde febrero de 2015 a marzo de 2016, que requirieron activación del protocolo de trauma grave instaurado en nuestra Área de Gestión Sanitaria del Campo de Gibraltar desde el 2011. Se valoraron el número de pacientes diagnosticados que requerían consulta con especialidades que no existen en nuestro hospital, catalogado por el Sistema Sanitario Público Andaluz (SSPA) de 3.° nivel en trauma, y que no está dotado de: cirugía vascular, torácica, cardiaca, plástica, radiología intervencionista, ni neurocirugía.
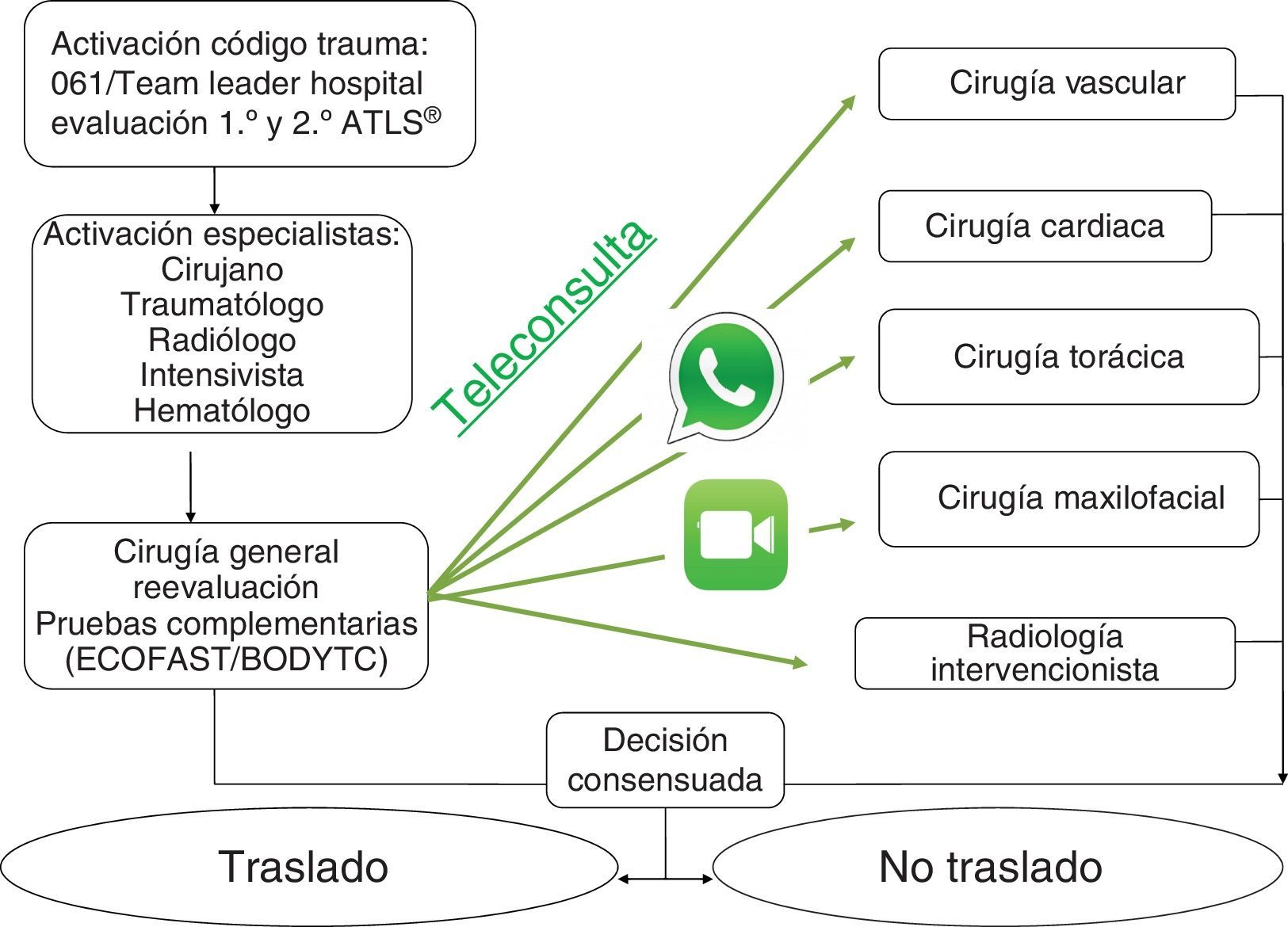
Durante el periodo estudiado se activa el protocolo de atención al trauma grave en 159 ocasiones, que constaban en las hojas de registro aprobada por el comité de atención al paciente politraumatizado, y que son completadas en cada activación, de las cuales se recurrió a la teleconsulta con especialistas del hospital de referencia en 16 ocasiones (fig. 1).
Con la tutela de dichos especialistas se estabilizaron 16 pacientes en nuestro centro, de ellos se trasladaron al hospital de referencia 4 pacientes. Por tanto, 12 pacientes permanecieron en nuestro centro hasta el alta, evitando el traslado. En la tabla 1, mostramos los detalles de los 16 casos teleconsultados. Aclaramos, en el pie de la tabla, los motivos que condicionaron el traslado o no a otro centro, en los casos que pueden dar lugar a confusión.
Resultados
| Traslados n=4 | No traslados n=12 | |
|---|---|---|
| Cirugía vascular | Una lesión de arteria humerala | Siete lesiones en miembros inferiores (arteria femoral y poplíteab) |
| Cirugía torácica | Ningún traslado | Dos roturas diafragmáticas, una rotura traqueal |
| Cirugía cardiaca | Una herida en miocardioc por arma blanca, una lesión de cayado aórtico y arteria carótida | Una herida cardiaca por arma blanca |
| Cirugía maxilofacial | Un arpón de pesca submarina con orificio de entrada en cavidad oral | Una impactación de arma eléctrica a nivel malar/base de órbita |
Paciente estable hemodinámicamente con ausencia de pulso radial. Angio-TC evidencia de flap de la íntima arterial. Se traslada para tratamiento endovascular y vuelve a nuestro centro en el mismo día. Evolución satisfactoria.
Tres pacientes inestables hemodinámicamente impidiendo traslado y 4 casos con escala de Mess>7, que tras interconsulta con cirugía vascular eran subsidiarios de amputación.
Paciente estable hemodinámicamente, con angio-TC compatible, con lesión en cayado aórtico contenida por hematoma. Carótida con lesión contusa y flap de la íntima, que provocó un accidente cerebrovascular. Fue trasladado tras estabilización hemodinámica y previo consenso con cirugía cardiaca y vascular.
Tras una reunión provincial, con el acuerdo de profesionales implicados en el trauma, se estableció el contacto con los especialistas de los hospitales de referencia, los jefes de unidades y coordinadores locales de trauma grave de cada hospital con la dirección provincial de EPES/061. Se informó, en una comisión provincial, a los jefes del Plan de Accidentabilidad y del Plan Asistencial Integrado de Trauma Grave. La subdirección de Tecnología de la Información y Comunicación del SSPA nos confirmó la viabilidad del proyecto. Todos los profesionales de nuestro hospital involucrados en la gestión del trauma grave pusieron a disposición el número de teléfono particular, con plena disposición para el envío de imágenes y la comunicación directa.
El consentimiento de grabación de imágenes se obtuvo verbalmente en la misma grabación.
Unas de las grandes utilidades del uso de la tecnología en medicina es poder realizar una interconsulta entre profesionales a distancia permitiendo la interacción en tiempo real, siendo el método idóneo para los servicios de emergencias sanitaria por la rapidez y sincronía que puede proporcionar para la comunicación entre profesionales médicos1–4, hecho que coincide con nuestra experiencia, sintiéndonos en todo momento y a cualquier hora apoyados por especialistas distanciados.
La telemedicina sirve a los cirujanos generales enfrentados en la atención al trauma grave, previa realización de cursos de formación en trauma como ATLS Y DSTC, a evolucionar en su práctica diaria mediante teletutorización, hasta alcanzar su curva de aprendizaje. En la literatura se ha descrito que la curva de aprendizaje es más vertical con este método en comparación con otros más tradicionales5–8, hecho que hemos podido comprobar en nuestra pequeña experiencia.
Las limitaciones técnicas de las instituciones, dificultan que hoy en día la telemedicina sea una herramienta más para mejorar la atención al trauma grave. Esta limitación es teórica, ya que existe tecnología suficiente de forma segura9. En los smartphones, al alcance de la mayoría de la población, tenemos una solución técnica en los lugares sin otro equipamiento. En nuestro caso, al no disponer de un sistema de telemedicina implantado, utilizamos nuestros teléfonos personales con WhatsApp® encriptado y FaceTime® de Apple®. Es por lo tanto la falta de motivación y el desconocimiento, sumado a una preocupación legislativa médico-legal pendiente de abordar, lo que ocasiona la resistencia a la difusión de la telemedicina y es motivo de polémica10.
La literatura muestra las ventajas del sistema de telemedicina aplicada en nuestra especialidad, destacando la reducción de traslados innecesarios. Considerando los problemas económicos que está sufriendo nuestro sistema sanitario, para poder seguir nuestro principio de equidad en la asistencia, creemos que la telemedicina es una gran ayuda para poblaciones alejadas del centro de referencia.
Estos son los resultados preliminares de un proyecto puesto en marcha hace un año en nuestro centro. Nos sentimos obligados a esperar a tener un mayor número de pacientes atendidos para conseguir un estudio de potencia estadística suficiente como para obtener conclusiones.