La neoplasia de colon es cada vez más prevalente en la edad geriátrica (mayores de 65 años). La influencia de las comorbilidades en los resultados postquirúrgicos de la neoplasia de colon es poco conocida. Nuestro objetivo fue valorar las comorbilidades a través del índice de Charlson en una población geriátrica intervenida por neoplasia de colon, y estudiar su influencia en los resultados postoperatorios y la mortalidad.
Material y métodosSe incluyó a 115 pacientes intervenidos de neoplasia de colon en el Hospital General de Vic entre los años 2003 y 2005 con más de 65 años y 5 años de control evolutivo. Mediante el índice de comorbilidad de Charlson se establecieron 3 grupos de comorbilidad: ausencia (0 puntos), baja (1-2 puntos) y alta (≥ 3 puntos). Para cada uno de los grupos se determinaron complicaciones postoperatorias médicas, quirúrgicas y mortalidad.
ResultadosEl riesgo relativo de complicación médica ajustado por edad y estadio fue 2,7 (IC 1,07-7) y 4,3 (IC 1,3-14) veces superior en los grupos de baja y alta comorbilidad respectivamente. Las complicaciones quirúrgicas postoperatorias no fueron diferentes entre los grupos de comorbilidad. El tiempo de estancia hospitalaria fue mayor en el grupo de alta comorbilidad respecto al de nula comorbilidad (17 días respecto a 26, p = 0,02). El riesgo relativo de mortalidad ajustado por edad y estadio fue de 1.7 (IC 1,04-3) y 2,5 (IC 1,3-4,6) en los grupos de baja y alta comorbilidad respectivamente.
ConclusiónLa presencia de algún grado de comorbilidad medida por el índice de Charlson es un factor predictor independiente de complicaciones médicas y de aumento de mortalidad global en pacientes geriátricos intervenidos por neoplasia de colon.
Bowel cancer is increasing in prevalence in geriatrics (older than 65 years). The influence of comorbidities on the post-surgical results of bowel cancer is not well known. Our aim was to assess the comorbidities using the Charlson index in a geriatric population subjected to bowel cancer surgery, and analyse their influence on the postoperative results and the mortality rate.
Material and methodsThe study included 115 patients (over 65 years-old and with 5 years follow-up) subjected to bowel cancer surgery in the Vic General Hospital (Barcelona) between the years 2003 and 2005. Three comorbidity groups were established using the Charlson index: absent (0 points), low (1-2 points), and high (≥ 3 points). The postoperative medical and surgical complications, as well as mortality, were determined in each of the groups.
ResultsThe relative risk of a medical complication adjusted for age and stage was 2.7 (95% CI; 1.07-7) and 4.3 (95% CI; 1.3-14) times higher in the low and high comorbidity groups, respectively. There were no differences in post-surgical complications between the comorbidity groups. The length of hospital stay was higher in the in the high comorbidity group compared to the group with no comorbidity (17 days compared to 26 days, P=.02). The relative risk of mortality adjusted for age and stage was 1.7 (95% CI; 1.04-3) and 2.5 (95% CI; 1.3-4.6) in the low and high comorbidity groups, respectively.
ConclusionThe presence of any level of comorbidity measured by the Charlson index is an independent predictive factor of medical complications and of an increase in overall mortality in geriatric patients subjected to bowel cancer surgery.
El cáncer de colon es uno de los más prevalentes en el mundo occidental y su incidencia aumenta con la edad, con un 70% de los casos diagnosticados en edades geriátricas (mayores de 65 años). El aumento de la edad poblacional en los próximos años prevé un incremento significativo de enfermos geriátricos con cáncer colorrectal.
Como en otras enfermedades neoplásicas diagnosticadas en la edad geriátrica, uno de los problemas es la selección adecuada de los candidatos a tratamiento, en este caso quirúrgico, habiendo en general una tendencia al infratratamiento. El principal motivo es la inherente asociación del incremento de edad a mortalidad, avalada claramente en el campo de la neoplasia de colon intervenida, donde por encima de 65-70 años la mortalidad se incrementa hasta 3 veces1. Otros motivos son la falta de correcta evidencia científica ya que los estudios no suelen incluir pacientes de todas las franjas de edad dentro del espectro geriátrico, faltando normalmente las de edades más avanzadas. El infratratamiento a nivel objetivo puede llegar según algún estudio2 hasta un 30-50% menos de procesos quirúrgicos, quimioterapia o radioterapia en pacientes geriátricos.
Nos preguntamos entonces si la edad es un valor absoluto a la hora de limitar el tratamiento quirúrgico en la neoplasia de colon, o deberemos tener en cuenta otras variables con las que seleccionar los pacientes más idóneos dentro de la franja de edad geriátrica. Nosotros creemos que la comorbilidad podría ser una de estas variables. Comorbilidad es un concepto en el que se engloban las enfermedades de base de los pacientes, y la edad suele incrementarla3–7, aunque no es una constante. Sabemos que la presencia de comorbilidades contribuye al proceso de infratratamiento de pacientes en la franja geriátrica2, y que se suelen adoptar decisiones sin realizar una valoración cuantitativa objetiva de las mismas. Es necesario pues cuantificar de manera objetiva el riesgo de las comorbilidades; una de las escalas que lo determina es la de Charlson8.
El objetivo de nuestro trabajo fue la valoración de las comorbilidades a través del índice de Charlson en una población de pacientes geriátricos intervenidos de neoplasia de colon, y valorar su influencia en los resultados postoperatorios y la supervivencia de los enfermos.
Material y métodosSe realizó un estudio retrospectivo analizando una muestra de pacientes intervenidos por neoplasia de colon en la Unidad de Cirugía General del Consorcio Hospitalario de Vic. Los criterios de inclusión en el estudio fueron haber sido diagnosticado de neoplasia de colon en nuestro centro, tener más de 65 años, haber realizado tratamiento quirúrgico y quimioterápico adyuvante según el protocolo establecido y haber seguido control médico un mínimo de 5 años tras cirugía. No se incluyó a los enfermos con neoplasia de recto ni a los pacientes con neoplasia de colon no intervenida. Finalmente 115 pacientes con las características mencionadas se incluyeron de un total de 250 evaluados de la base de datos, diagnosticados entre los años 2003 y 2005. La fecha de finalización del estudio se consideró enero del 2010.
Cálculo de comorbilidadEl índice de comorbilidad de Charlson contabiliza el peso de las enfermedades de base y pronostica la supervivencia de los pacientes. Cada enfermedad en el índice puntúa del 1 al 6 y la suma total determina una puntuación que estima la supervivencia anual para los 5 años posteriores. Debido a que el cáncer de colon definía nuestra cohorte de estudio, excluimos este diagnóstico de los cálculos del índice.
Los antecedentes patológicos para el estudio de la comorbilidad fueron extraídos del historial médico de los pacientes. Se definieron 3 grupos según la puntuación del índice: ausencia de comorbilidad (puntuación 0), comorbilidad baja (puntuación 1 o 2) y comorbilidad alta (puntuación igual o mayor a 3).
Cirugía y enfermedadLos pacientes se delimitan en cirugía electiva o urgente. Las intervenciones urgentes eran realizadas mayoritariamente por oclusión tumoral. Se consideraron técnicas paliativas la colostomía y la anastomosis ileotransversa. Los pacientes se estadificaron según la clasificación TNM de acuerdo con el informe final de anatomía patológica, hallazgos durante la intervención quirúrgica y resultados de pruebas.
Evolución clínicaLas variables postoperatorias fueron recogidas durante la estancia hospitalaria. Dentro de las complicaciones médicas se incluyeron las respiratorias (neumonía, tromboembolismo, neumotórax), cardiovasculares (infarto, edema agudo de pulmón), nefrológicas (insuficiencia renal, retención e infección urinaria), úlcera sangrante y sepsis por catéter. Las complicaciones quirúrgicas valoradas fueron: infección de herida, infección órgano-espacio, evisceración, dehiscencia de sutura, fístula, íleo y hemorragia postoperatoria. La mortalidad a corto (1 año) y largo término (5 años) fue registrada a partir de los datos de seguimiento ambulatorio de los pacientes en consultas externas y mediante contacto telefónico regular hasta la fecha y finalización del estudio.
EstadísticaTodas las variables de los pacientes son expuestas como mediana con una desviación típica de la mediana. Las variables categóricas son comparadas utilizando el test de la chi-cuadrado o el test exacto de Fisher. Para las variables continuas se utiliza el test t de Student o el análisis ANOVA. Las curvas de supervivencia de Kaplan-Meier han sido calculadas para los grupos de comorbilidad. Se utilizó la regresión de Cox para calcular las ratios de mortalidad, siendo el grupo sin comorbilidades el de referencia. Las ratios crudas fueron ajustadas por la edad y el estadio de la neoplasia de colon. El valor de la p de menos de 0,05 era considerada estadísticamente significativa. Para el análisis estadístico se utilizó el SPSS versión 15.0.
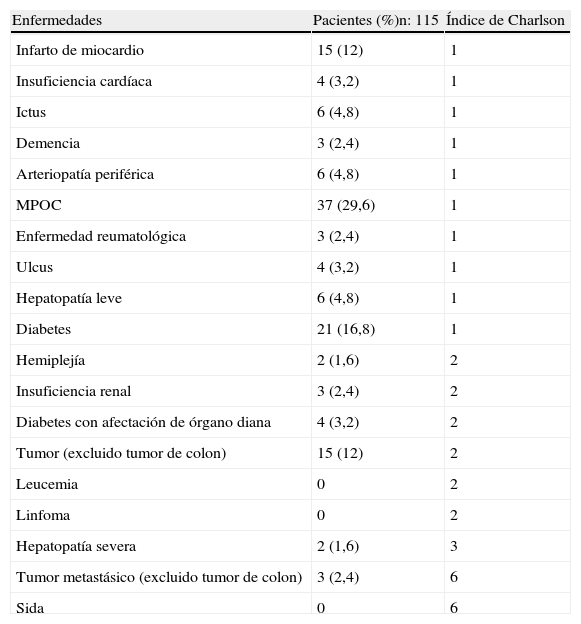
ResultadosGenerales y grupos de comorbilidadDe los 115 pacientes estudiados un 60% fueron hombres. La edad mediana fue de 78 (rango 65-94) años. La entidad más prevalente fue la EPOC (29,6%) dentro de las comorbilidades (tabla 1). Las características comparativas de los grupos de comorbilidad (tabla 2) indican que la mayoría de pacientes estaban incluidos en el grupo de baja (46%) o nula (35,7%) morbilidad. No encontramos correlación entre la edad y la comorbilidad, con una distribución similar en los grupos de comorbilidad entre diferentes franjas de edades. La realización de TC abdominal fue menos utilizada en el grupo de baja respecto al de nula o alta comorbilidad (71 vs 87 y 95% p = 0,01). No se observaron diferencias de distribución en cuanto a la presencia de anemia (hematocrito < 30%) ni hipoalbuminemia (albúmina < 3). La distribución global de los pacientes por estadios de la neoplasia (i: 8,7%, ii: 37,4%, iii: 30,4%, iv: 23,5%) resultó similar entre los grupos de comorbilidad.
Comorbilidad de los pacientes con neoplasia de colon
| Enfermedades | Pacientes (%)n: 115 | Índice de Charlson |
| Infarto de miocardio | 15 (12) | 1 |
| Insuficiencia cardíaca | 4 (3,2) | 1 |
| Ictus | 6 (4,8) | 1 |
| Demencia | 3 (2,4) | 1 |
| Arteriopatía periférica | 6 (4,8) | 1 |
| MPOC | 37 (29,6) | 1 |
| Enfermedad reumatológica | 3 (2,4) | 1 |
| Ulcus | 4 (3,2) | 1 |
| Hepatopatía leve | 6 (4,8) | 1 |
| Diabetes | 21 (16,8) | 1 |
| Hemiplejía | 2 (1,6) | 2 |
| Insuficiencia renal | 3 (2,4) | 2 |
| Diabetes con afectación de órgano diana | 4 (3,2) | 2 |
| Tumor (excluido tumor de colon) | 15 (12) | 2 |
| Leucemia | 0 | 2 |
| Linfoma | 0 | 2 |
| Hepatopatía severa | 2 (1,6) | 3 |
| Tumor metastásico (excluido tumor de colon) | 3 (2,4) | 6 |
| Sida | 0 | 6 |
Características comparativas de los pacientes con neoplasia de colon según grupos de comorbilidad
| Grupo de comorbilidad (índice de Charlson) | ||||
| Ausencia (0) | Baja (1-2) | Alta (≥ 3) | P | |
| Pacientes (n: 115) | 41 (35,7%) | 53 (46%) | 21 (18,3%) | |
| Edad mediana, años | 70 | 72 | 71 | 0,9 |
| Subgrupo 65-75 (n: 39) | 16 (41%) | 17 (43%) | 6 (15%) | 0,34 |
| Subgrupo 75-85 (n: 69) | 23 (34%) | 29 (42%) | 16 (23%) | 0,60 |
| Subgrupo > 85 (n: 18) | 5 (28%) | 10 (55%) | 3 (16%) | 0,43 |
| Clínica de inicio, n (%) | ||||
| Dolor abdominal | 22 (53,7) | 34 (62,5) | 9 (42,9) | 0,25 |
| Sd. tóxico | 6 (14,6) | 4 (7,5) | 3 (14,3) | 0,50 |
| Clínica rectal | 10 (24,4) | 17 (32) | 4 (19) | 0,47 |
| Complicación aguda (obstrucción, perforación) | 7 (17) | 8 (15) | 3 (14) | 0,94 |
| Pruebas diagnósticas, n (%) | ||||
| Colonoscopia | 32 (78) | 42 (79) | 19 (90) | 0,67 |
| TC | 38 (87) | 37 (71) | 20 (95) | 0,01 |
| Enema opaco | 11 (26) | 12 (22,6) | 6 (28) | 0,83 |
| Biopsia | 31 (75,6) | 39 (73) | 18 (85,7) | 0,53 |
| Hipoalbuminemia pre-IQ | 11 (26) | 12 (22,6) | 6 (28) | 0,57 |
| Anemia pre-IQ | 10 (24,4) | 12 (22,6) | 4 (19) 0,79 | |
| Estadiaje TNM, n (%) | ||||
| I | 3 (7,3) | 4 (7,5) | 3 (14) | 0,97 |
| II | 15 (36) | 20 (37,7) | 8 (38) | |
| III | 13 (31,7) | 16 (30,2) | 6 (28) | |
| IV | 10 (24,4) | 13 (24,5) | 4 (19) | |
| Tratamiento, n (%) | ||||
| Cirugía urgente | 7 (17) | 9 (17) | 2 (9,5) | 0,69 |
| Exéresis radical | 38 (92,7) | 49 (92,5) | 21 (100) | 0,43 |
| Cirugía paliativa | 3 (7,3) | 4 (7,5) | 0 | 0,83 |
Respecto al tratamiento quirúrgico, 108 pacientes (93,9%) recibieron cirugía con intención resectiva radical y a 7 (6,1%) se les realizó técnica paliativa, sin encontrar diferencias respeto a las comorbilidades de base. En todos ellos se realizó cirugía laparotómica no laparoscópica. En global, 45 (39%) pacientes recibieron cirugía de colon derecho, 51 (44,3%) de colon izquierdo, 13 (11,3%) un Hartmann y 6 (5,2%) una colostomía paliativa. Un pequeño porcentaje de pacientes (15%) ingresaron para intervención urgente por complicación; tampoco se observaron diferencias entre los grupos de comorbilidad.
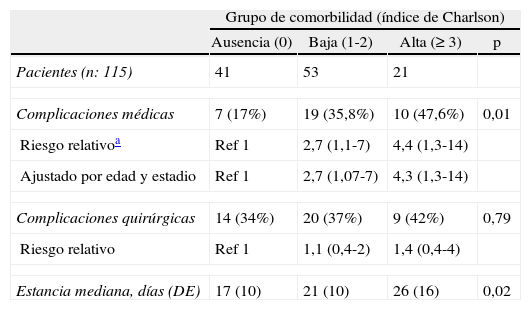
Complicaciones postoperatoriasLos resultados están expresados en la tabla 3. Los pacientes con algún grado de morbilidad según el índice de Charlson (grupos de baja y alta comorbilidad) presentaron una mayor tasa de complicaciones médicas postoperatorias respecto a aquellos pacientes sin comorbilidades (35,8 y 47,6 respecto a 17%, p = 0,01). El riesgo de complicación médica fue de 2,7 y 4,4 veces superior en los grupos de baja y alta comorbilidad respectivamente. Las complicaciones médicas más frecuentes resultaron las respiratorias. Para ver la influencia de la edad y el estadio tumoral en este riesgo, se ajustó la regresión logística según estas variables. Encontramos que la edad y el estadio de la neoplasia no eran factores de confusión y se mantenían similares riesgos relativos a la comorbilidad. En cuanto a las complicaciones quirúrgicas postoperatorias no se encontraron diferencias entre los grupos de comorbilidad (p = 0,6). El tiempo de estancia hospitalaria fue significativamente mayor en el grupo de alta respecto al de nula comorbilidad (17 días respecto a 26, p = 0,02).
Riesgo de complicaciones quirúrgicas y médicas postoperatorias de los pacientes con neoplasia de colon según grupos de comorbilidad
| Grupo de comorbilidad (índice de Charlson) | ||||
| Ausencia (0) | Baja (1-2) | Alta (≥ 3) | p | |
| Pacientes (n: 115) | 41 | 53 | 21 | |
| Complicaciones médicas | 7 (17%) | 19 (35,8%) | 10 (47,6%) | 0,01 |
| Riesgo relativoa | Ref 1 | 2,7 (1,1-7) | 4,4 (1,3-14) | |
| Ajustado por edad y estadio | Ref 1 | 2,7 (1,07-7) | 4,3 (1,3-14) | |
| Complicaciones quirúrgicas | 14 (34%) | 20 (37%) | 9 (42%) | 0,79 |
| Riesgo relativo | Ref 1 | 1,1 (0,4-2) | 1,4 (0,4-4) | |
| Estancia mediana, días (DE) | 17 (10) | 21 (10) | 26 (16) | 0,02 |
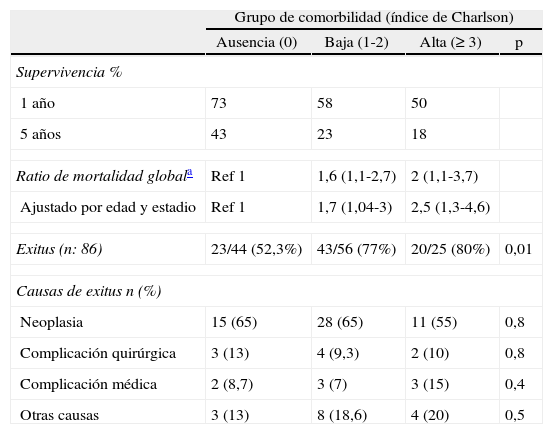
Respecto a la mortalidad global de la cohorte de pacientes observamos al final del estudio que 86 pacientes fueron exitus (68,8%). Se observó una mayor supervivencia de los pacientes en el grupo con ausencia respecto a los de baja y alta comorbilidad, tanto en el primer año (73 vs 58 y 50% respectivamente, p = 0,01) como a los 5 años de seguimiento (43 vs 23 y 18% respectivamente, p = 0,01) (tabla 4). Se encontraron mayores ratios de mortalidad para los pacientes con algún grado de comorbilidad respecto a los pacientes sin comorbilidad (RR 1,6 y 2 a los grupos de baja y alta comorbilidad). Se ajustó el riesgo por la edad y estadio tumoral manteniéndose la significación del incremento de riesgo de mortalidad asociado a la presencia de comorbilidades (RR 1,7 y 2,5 a los grupos de baja y alta comorbilidad) respecto al análisis no ajustado. En el análisis de las causas de mortalidad se encontró la neoplasia como el factor más prevalente (62,7% de los exitus); causas no relacionadas con la neoplasia ni las complicaciones postquirúrgicas resultaron ser las segundas en frecuencia (30%), entre ellas las reagudizaciones o evolución de enfermedades crónicas así como los procesos naturales de senilidad fueron los más comunes. La presencia de más o menos comorbilidades no se asoció de todos modos a un incremento específico de ninguna de las causas de mortalidad en nuestra serie de pacientes (tabla 4).
Mortalidad en pacientes con neoplasia de colon según los grupos de comorbilidad
| Grupo de comorbilidad (índice de Charlson) | ||||
| Ausencia (0) | Baja (1-2) | Alta (≥ 3) | p | |
| Supervivencia % | ||||
| 1 año | 73 | 58 | 50 | |
| 5 años | 43 | 23 | 18 | |
| Ratio de mortalidad globala | Ref 1 | 1,6 (1,1-2,7) | 2 (1,1-3,7) | |
| Ajustado por edad y estadio | Ref 1 | 1,7 (1,04-3) | 2,5 (1,3-4,6) | |
| Exitus (n: 86) | 23/44 (52,3%) | 43/56 (77%) | 20/25 (80%) | 0,01 |
| Causas de exitus n (%) | ||||
| Neoplasia | 15 (65) | 28 (65) | 11 (55) | 0,8 |
| Complicación quirúrgica | 3 (13) | 4 (9,3) | 2 (10) | 0,8 |
| Complicación médica | 2 (8,7) | 3 (7) | 3 (15) | 0,4 |
| Otras causas | 3 (13) | 8 (18,6) | 4 (20) | 0,5 |
Ante todo debemos comentar que en pacientes de nuestra cohorte geriátrica hemos observado mayores puntuaciones de comorbilidad. Como ya se observó, estudios con un número elevado de pacientes demuestran que la comorbilidad se incrementa con la edad3–7. En nuestra cohorte no hemos encontrado esta relación. Admitimos para su explicación un probable sesgo de selección en cuanto a que los enfermos mayores diagnosticados en otros servicios de nuestro hospital que nos derivan para tratamiento quirúrgico ya están parcialmente seleccionados dentro de los considerados operables con menos comorbilidades. Al igual que la edad, ningún estadio de la neoplasia se ha relacionado con mayor puntuación de comorbilidades, aunque sí una tendencia del grupo de pacientes con elevada comorbilidad (grupo 3) a ser diagnosticados en estadios iniciales (14% pacientes en estadio i); la razón podría ser la mayor relación con el sistema de salud de estos pacientes, que incrementaría la posibilidad de diagnosticar de manera fortuita. Respecto a la necesidad de cirugía urgente algunos estudios demuestran que se incrementa paralelamente a las comorbilidades6,7; tendría cierta lógica la complicación de la neoplasia de colon aguda en forma de sobreinfección, perforación, en pacientes con enfermedad vascular ateromatosa digestiva o inmunosupresión. De todos modos en nuestros pacientes no se ha objetivado esta relación, teniendo en cuenta que las comorbilidades más frecuentes resultaron las respiratorias. El tratamiento quirúrgico paliativo tampoco se ha observado incrementado en el grupo de mayor comorbilidad (Charlson 3). Creemos que este hecho estaría más relacionado con la igual distribución de estadios neoplásicos avanzados entre grupos de comorbilidad. Por lo tanto, no hemos encontrado ninguna variable clínica en nuestra muestra de pacientes geriátricos intervenidos por neoplasia de colon, que se relacione con mayor puntuación de comorbilidad según el índice de Charlson.
Comentaremos ahora la influencia de la comorbilidad en el periodo postquirúrgico y la supervivencia. La presencia de uno o más puntos en el índice de Charlson triplica prácticamente las probabilidades de complicación médica postoperatoria. Estos resultados están en línea con lo publicado en la literatura, habiéndose evidenciado por algún autor que los tipos de morbilidades que más inciden como factores de riesgo independientes son las vasculares, respiratorias y neurológicas1. La primera consecuencia del incremento de complicaciones médicas postquirúrgicas es el alargamiento de la estancia hospitalaria que hemos observado en los pacientes con índice de Charlson por encima de 3 puntos. Este grupo de alto riesgo de complicaciones médicas dobla prácticamente el período de ingreso hospitalario respecto a los pacientes sin comorbilidades preoperatorias. Un correcto soporte médico pre- y postquirúrgico, centrado en las enfermedades médicas crónicas del paciente, constatando su estabilidad y la correcta realización de los tratamientos farmacológicos de base establecidos según los protocolos específicos de cada entidad, sería imprescindible en orden a evitar descompensaciones así como a incidir teóricamente sobre el tiempo de ingreso hospitalario.
Respecto a la mortalidad global de los pacientes hemos observado como la presencia de algún grado de comorbilidad medido mediante el índice de Charlson implica un incremento de la mortalidad a corto y largo término de prácticamente el doble respecto a los pacientes sin comorbilidades. En un reciente estudio con casi 90.000 pacientes1 las comorbilidades respiratorias son las que incrementan más la mortalidad a corto plazo perioperatoria (OR = 3,1). El resto de estudios9–12 que evalúan objetivamente la comorbilidad mediante el índice de Charlson constatan igual que nosotros su validez como predictor a corto y largo término de la mortalidad en pacientes intervenidos de neoplasia de colon. En la actualidad sabemos que las otras variables que influyen incrementando la mortalidad tras la cirugía de la neoplasia colónica son la edad por encima de los 65-70 años (OR = 3,2)1, la desnutrición previa a la cirugía (OR = 1,3), la presencia de metástasis (OR = 3), la necesidad de cirugía urgente (OR = 2,6) y el uso de laparotomía respecto a laparoscopia13.
Podremos incidir sobre la situación nutricional y en la técnica a usar, en el que la colectomía laparoscópica nos disminuirá en casi la mitad la mortalidad perioperatoria (OR = 0,5)13. Por otra parte el uso de un índice de comorbilidad como el de Charlson estratificaría el riesgo de complicaciones de los enfermos con neoplasia de colon de manera independiente, hecho que ayudará a una decisión más objetiva a la hora de realizar tratamiento quirúrgico en los pacientes geriátricos. Creemos que se podrá incidir sobre el infratratamiento de algunos pacientes, sobre todo en aquellos de edad más avanzada en el grupo geriátrico, que son rechazados por la edad cuando no presentan ninguna comorbilidad asociada. También identificaremos mejor a los pacientes no idóneos para el tratamiento, en los que el riesgo es muy elevado; estos pacientes podrían ser los del subgrupo de alta comorbilidad (índice de Charlson con 3 o más puntos). A falta de estudios prospectivos para establecerlo, en el futuro todos los ensayos clínicos respecto al tratamiento de los pacientes con neoplasia de colon en población geriátrica tendrían que incluir una evaluación objetiva de la comorbilidad.
La limitación principal del estudio es que se trata de una serie corta de pacientes y que estudios de cohortes más grandes podrían no dar soporte a nuestros resultados.
En resumen, la presencia de algún grado de comorbilidad medida por el índice de Charlson es un factor predictor independiente de complicaciones médicas y de aumento de mortalidad global en pacientes geriátricos intervenidos por neoplasia de colon.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.