El síndrome del ligamento arcuato resulta de la compresión del origen del tronco celíaco por el ligamento arcuato, una banda fibrosa que une las 2 cruras diafragmáticas. Esta estenosis cursa habitualmente de forma asintomática. Sin embargo, cuando se interrumpe la arcada de las arterias pancreatoduodenales, como ocurre en la duodenopancreatectomía cefálica (DPC), puede producirse isquemia visceral.
Presentamos el caso de un varón de 74 años, que ingresa por dolor epigástrico, síndrome general e ictericia a estudio. La analítica muestra una Br total de 5,50 y GPT de 615. La ecografía abdominal informa de una dilatación de la vía biliar intrahepática y del colédoco que alcanza 15mm, sin objetivarse la causa.
En la TC se aprecia una masa en proceso uncinado de páncreas, que produce importante dilatación de la vía biliar y del conducto pancreático principal, compatible con adenocarcinoma en la PAAF realizada por eco-endoscopia, y precisando la colocación de una prótesis plástica por CPRE.
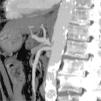
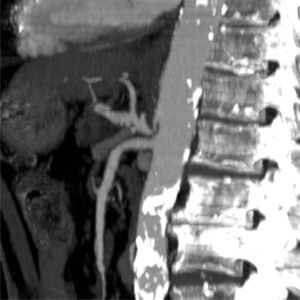
Asimismo, se observa una importante estenosis en el origen del tronco celiaco (fig. 1) con dilatación postestenótica y trombosis parcial de la luz, sugestivo de síndrome de ligamento arcuato. Se completa el estudio mediante aortografía abdominal, confirmándose la estenosis en el origen del tronco celíaco, que provoca un retraso en la velocidad del contraste por la arteria hepática común, con relleno preferente de la arteria hepática propia desde la mesentérica superior. El grado de estenosis se modifica con los movimientos respiratorios, normalizándose en inspiración y acentuándose en expiración forzada, lo que sugiere la presencia de un ligamento arcuato como causa extrínseca de la estenosis. La afectación en reposo de la luz vascular es alrededor del 50% y no existe gradiente patológico de presiones.
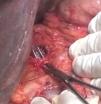
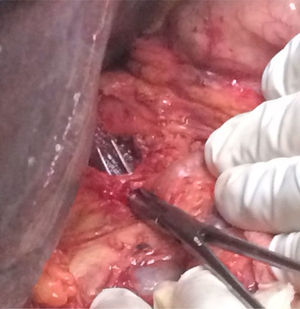
El paciente es intervenido de forma programada y bajo anestesia general. Se realiza una sección completa del ligamento arcuato (fig. 2), comprobándose de forma intraoperatoria un buen flujo en el tronco celíaco y arteria hepática previo clampaje de la gastroduodenal, sin precisar más tratamiento a nivel vascular, y concluyendo la cirugía realizando una DPC con ducto-yeyunostomía. El estudio anatomopatológico informa de adenocarcinoma ductal infiltrante, G3 pT3 pN1 L1 V1 Pn1. El paciente evoluciona de forma favorable, sin complicaciones quirúrgicas postoperatorias.
La DPC es el tratamiento de elección para los tumores de la encrucijada duodenopancreática. Esta intervención conlleva la interrupción de los vasos pancreatoduodenales, siendo este paso clave en pacientes con estenosis del tronco celíaco. En estos casos, se forman arcadas colaterales a partir de la arteria mesentérica superior, principalmente desde la pancreatoduodenal inferior a la gastroduodenal, a través del área de la cabeza pancreática. El problema está en procedimientos como la DPC, en la que se interrumpe toda la circulación colateral formada, con riesgo de necrosis hepática, gástrica y esplénica por isquemia.
La angiografía aórtica lateral es el método gold standard para su diagnóstico1. La estenosis del tronco celíaco se presenta en el 12,5-49% de los pacientes sometidos a una angiografía abdominal2, siendo significativa cuando es superior al 50% de la luz. La causa más frecuente de estenosis es la compresión extrínseca del ligamento arcuato, un ligamento de tejido conectivo que cruza de forma transversal y anterior a los cuerpos vertebrales y la aorta abdominal, seguida de la arteriosclerosis, formando estas dos el 90% de las causas de dicha estenosis. Los principales signos angiográficos de la compresión por ligamento arcuato son la estenosis del tronco celíaco en las fases espiratorias e inspiratorias finales1, como ocurre en nuestro caso, confirmando dicha etiología, no precisando ningún procedimiento a nivel vascular tras la sección del ligamento.
La serie más numerosa publicada es la del hospital de Beaujon descrita por Gaujoux et al.3, en la que se evalúa la existencia de estenosis del tronco celíaco antes de la cirugía pancreática en 545 pacientes, con una incidencia de estenosis en su serie del 11%, la mayoría de los casos secundaria a compresión extrínseca por el ligamento arcuato.
Muros et al.4 concluyen que la estenosis significativa del tronco celíaco es un factor de riesgo para complicaciones graves tras la DPC, así como de fístula pancreática, hemorragia y reintervención. Sin embargo, en el estudio descrito por Smith et al.5 no hay evidencia de asociación entre estenosis significativa del tronco celíaco y aumento de complicaciones postoperatorias.
El tratamiento estándar es la sección del ligamento arcuato para liberar la compresión provocada sobre el tronco celíaco, verificando después el flujo arterial mediante palpación o eco-Doppler. El «test de oclusión de la arteria gastroduodenal» recomendado por Bull et al.6, se realiza mediante la palpación del pulso de la arteria hepática antes y después del clampaje de la gastroduodenal. La revascularización del tronco celíaco debe ser considerada cuando tras la sección del ligamento no mejora la perfusión o esta sea pobre tras el clampaje de la gastroduodenal y cuando la pared arterial se encuentre dañada tras un largo periodo de compresión extrínseca. Si la anastomosis directa no es posible o fiable, se realizará un bypass con vena safena, arteria radial o protésico. Estudios recientes señalan la efectividad del uso de endoprótesis arteriales, aunque debe asociarse siempre a la sección quirúrgica del ligamento, ya que su uso primario no se encuentra bien definido7.