Las hemorroides son la enfermedad proctológica más frecuente. Su incidencia es difícil de establecer, ya que muchos pacientes no acuden al médico1. Existe una incidencia máxima entre los 45-60 años, con un pico del 50% en mayores de 50 años. Presentan una distribución similar por sexos2.
El tratamiento inicial se basa en medidas higiénico-dietéticas o instrumentales, pero actualmente hasta un 10% de los pacientes con persistencia clínica precisa intervención quirúrgica y la técnica de referencia sigue siendo la hemorroidectomía Milligan-Morgan3.
Existe un grupo significativo de pacientes afectados por otras enfermedades en los cuales el tratamiento quirúrgico de la enfermedad hemorroidal sería desaconsejable. Los pacientes con enfermedad inflamatoria intestinal (EII) pueden presentar hemorroides, con una incidencia estimada del 7% en los pacientes con enfermedad de Crohn4. Sin embargo, muchos pacientes no consultan por sintomatología hemorroidal, achacando sus molestias a la EII. En estos pacientes, sobre todo en caso de presentar crisis inflamatorias locales, la hemorroidectomía o incluso la ligadura puede estar gravada con complicaciones importantes5,6. La tasa de complicaciones descrita oscila entre el 15-40% en la enfermedad de Crohn (EC)7,8.
Otro grupo de riesgo para la realización de hemorroidectomía, son aquellos pacientes con cierto grado de incontinencia fecal o que han sido sometidos a procedimientos de cirugía anal, como fistulotomías o esfinterotomías internas. La escisión de los plexos hemorroidales, podría desencadenar o agravar la incontinencia existente.
Tampoco son buenos candidatos para la cirugía los pacientes inmunodeprimidos inducidos por fármacos o por enfermedad vírica.
Vidal et al.9,10 describen en 2014 la técnica llamada «Emborrhoid», consistente en la oclusión selectiva de la arteria rectal superior, disminuyendo el hiperaflujo sanguíneo en las almohadillas hemorroidales. Se basa en los mismos principios técnicos que la ligadura selectiva de los pedículos arteriales hemorroidales detectados por Doppler, no obstante, mediante el tratamiento endovascular se evita la manipulación anorrectal.
Presentamos los 3 primeros casos de pacientes con hemorroides internas grado II-III con fracaso del manejo conservador y tratados mediante embolización selectiva de arterias rectales superiores (EARS), todos ellos sin incontinencia fecal, medida según la escala de Wexner:
- -
Caso 1: mujer de 46 años con EC, sin afectación perianal y clínica de rectorragia, proctalgia y prolapso intermitente. Diarreas frecuentes.
- -
Caso 2: mujer de 43 años con colitis ulcerosa (CU) y espondilitis anquilosante, con adecuado control rectal con adalimumab. Clínica de rectorragia y proctalgia diaria.
- -
Caso 3: varón de 72 años diagnosticado de CU y VIH positivo con adecuado recuento de linfocitos CD4. Clínica de rectorragia y prolapso que precisa reducción manual.
Antes de la embolización, los 3 pacientes presentaban episodios casi diarios de sangrado postevacuación.
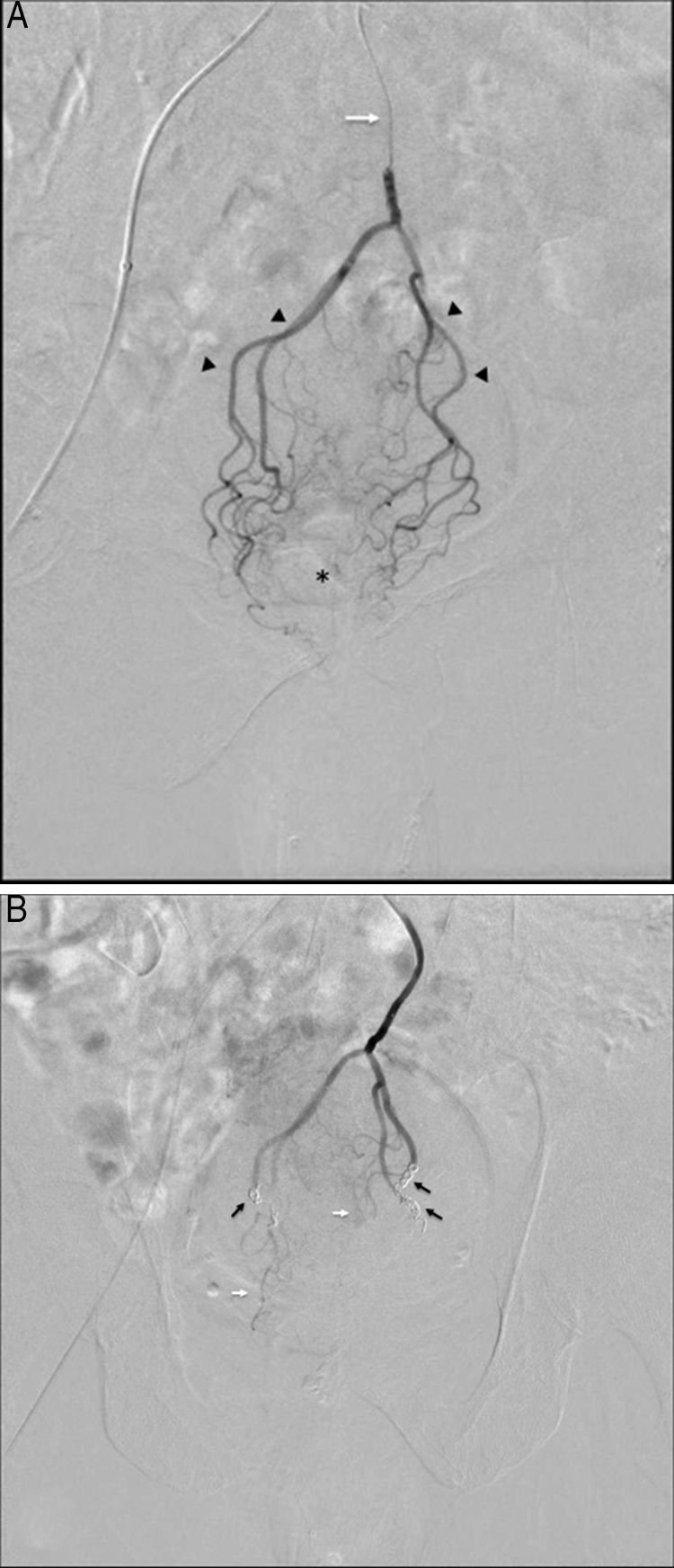
Realizamos cateterización selectiva de la arteria rectal superior con embolización de las ramas anterior, posterior y derecha, mediante microcoils de 0,018” InterlockTM (Boston Scientific, EE.UU.). Las figuras 1A y B muestran la vascularización pre y postembolización. El acceso se realizó por arteria femoral común derecha. Se utilizó anestésico local, analgesia IV y sedación consciente. Los pacientes permanecieron ingresados durante 24h.
A) Arteriografía selectiva por sustracción digital desde el microcatéter (flecha blanca) al inicio de la arteria rectal superior, mostrando ramas proximales (puntas de flecha) y pequeñas ramas distales dependientes de dichas arterias (asterisco). B) Control postembolización. Nótese la ausencia de captación global de contraste en el territorio distal del recto tras la liberación de los coils (flechas negras), con pequeñas ramas remanentes no ocluidas (flechas blancas), las cuales ayudan a mantener la irrigación suficiente para evitar la isquemia.
Realizamos seguimiento clínico durante el ingreso, al alta y en la consulta externa hasta el 10.° día. Se realizó valoración del dolor mediante escala visual analógica (EVA), episodios de rectorragia y posibles complicaciones. Los pacientes fueron revisados en consultas externas de cirugía en el 1.°, 3.° y 6.° mes tras el procedimiento, con revisión clínica y rectoscopia en caso de persistencia de la sintomatología.
El éxito técnico fue del 100%. Se consiguió embolizar correctamente las ramas de la arteria rectal superior en los 3 pacientes. En la evaluación del éxito clínico, definiendo este como la disminución significativa o desaparición de la sintomatología hemorroidal, los resultados obtenidos fueron dispares con un seguimiento de 3-6 meses. Durante los primeros 10 días tras el procedimiento, los 3 pacientes presentaron rectorragias aisladas sin proctalgia asociada (3-6 episodios de sangrado en 10 días). Si valoramos el dolor tras el procedimiento, tan solo la paciente 1 (EC) experimentó molestias (EVA 3) en el día de la embolización y que disminuyeron progresivamente hasta desaparecer completamente en el 5.° día. Los pacientes 2 (CU) y 3 (CU y VIH+), no experimentaron ningún tipo de dolor. No se han observado complicaciones isquémicas ni inflamatorias locales. Tampoco aparecieron complicaciones a nivel femoral. En la evaluación mensual y a los 3 meses, las 2 primeras pacientes referían disminución importante de los episodios de rectorragia (menos de un episodio semanal) y ausencia de prolapso. Esta mejoría clínica evidente se ha mantenido en los controles posteriores.
En la revisión del 3.° mes, el paciente número 3 presentaba episodios frecuentes de rectorragia y prolapso asociado, manteniendo una situación clínica similar a la previa. La rectoscopia rígida mostró una mucosa rectal con nula o escasa inflamación, con presencia de plexos hemorroidales ingurgitados y con estigmas de sangrado, por lo que se indicó reembolización.
Nuestros datos no permiten extraer conclusiones, no obstante, la técnica Emborrhoid parece una alternativa segura, que consigue una mejoría clínica en pacientes (2/3) con EII donde la cirugía queda desaconsejada. Hacen falta más estudios y mayor seguimiento para aportar alguna conclusión firme.
El trabajo fue presentado como póster en la Reunión Nacional de Coloproctología de 2016 tras la realización de 2 casos.