El lugar más frecuente de recidiva del carcinoma papilar de tiroides es en los ganglios cervicales, siendo la cirugía una de las posibilidades terapéuticas. El riesgo quirúrgico para el paciente se incrementa con cada reintervención. Describimos 3 casos de disección cervical radioguiada con semilla de I125 en recidiva de cáncer de tiroides con lesiones no palpables, realizadas entre 2017 y 2019. Dos de los casos habían sido tratados previamente con tiroidectomía total y linfadenectomía del compartimento central. En todos los casos se colocó la semilla guiada mediante ecografía en la lesión sospechosa, comprobando su localización. La tasa de éxito para localizar el nódulo fue del 100%. No hubo complicaciones posquirúrgicas. Con un seguimiento medio de 15 meses no se han descrito recurrencias. La técnica radioguiada con semilla de I125 es segura y ofrece una gran precisión a la hora de localizar lesiones cervicales no palpables en recidivas de cáncer de tiroides.
Lymph nodes are the most common place of recurrence of papillary thyroid cancer, and surgery can be considered a therapeutic option. The risks of surgery increase with every intervention. We present 3 cases of cervical non palpable thyroid cancer recurrence managed with I125 seed radioguided cervical dissection from 2017 to 2019. Two of the cases had already a thyroidectomy and central compartment lymphadenectomy performed. The seed was placed guided by US on the lesion and its position was confirmed afterwards. The target was successfully localized in 100% of cases. There was no post surgery complications. There was no evidence of recurrence with a mean follow up of 15 months. Radioguided surgery using I125 seed it is a save technique and it offers a precise localization of the non palpable thyroid cancer recurrence.
El cáncer de tiroides es el tumor endocrino más frecuente (95%). En la mayoría de las ocasiones (90%) se trata de un carcinoma papilar de tiroides, cuya incidencia está en aumento dado el mayor uso de la ecografía cervical en pacientes asintomáticos. La cirugía constituye el tratamiento primario de estos tumores. La tiroidectomía total es la técnica de elección para tumores mayores de 1cm, aunque la lobectomía unilateral puede ser una alternativa a considerar para tumores diferenciados de hasta 4cm. Una adecuada intervención inicial tiene impacto en la evolución posterior del paciente. La tasa de afectación ganglionar oscila entre un 20-90% y es más frecuente en el carcinoma papilar que en el carcinoma folicular. Mientras que la linfadenectomía terapéutica del compartimento central está estandarizada, la linfadenectomía profiláctica del compartimento central es controvertida y debe individualizarse en cada caso. No obstante, se acepta su realización en tumores mayores de 4cm de diámetro o con invasión de estructuras vecinas o ganglios laterales afectados (cN1b), así como en pacientes con factores de riesgo de recurrencia1.
Hasta un tercio de los pacientes presentan una recurrencia durante el seguimiento, siendo más frecuente durante los primeros 10 años tras la cirugía inicial. El 80% de las recurrencias se produce a nivel locorregional2.
La disección terapéutica del compartimento central y/o lateral del cuello en un paciente operado previamente debe ser individualizada dentro de un equipo multidisciplinar. Deberá realizarse en aquellos pacientes con enfermedad persistente o recurrente, confirmada previamente por biopsia, en ganglios linfáticos cervicales centrales≥8mm y laterales≥10mm3. La tiroglobulina se considera el marcador más sensible para la detección de enfermedad postratamiento.
Otras opciones de tratamiento pueden ser la observación, la ablación con I131, la radioterapia, la radiofrecuencia y los fármacos inhibidores de tirosina cinasa o dirigidos al receptor del factor de crecimiento endotelial vascular.
Técnica quirúrgicaDescribimos nuestra experiencia realizando una disección cervical radioguiada con semilla I125 (RSL [radioactive seed localization]) entre los años 2017 y 2019 en 3 pacientes.
Todas las pacientes fueron mujeres; en 2 casos se trataba de una recidiva de carcinoma papilar de tiroides y en el tercer caso, de un microcarcinoma papilar multifocal.
Todas las pacientes recibieron tratamiento ablativo con I131. Durante el seguimiento, el nódulo se identificó en todos los casos mediante ecografía, siendo el diagnóstico confirmado histológicamente mediante punción con aguja fina. En 2 pacientes se había realizado previamente una linfadenectomía del compartimento central (LCC) y la recidiva se localizaba en este, siendo en una de las pacientes la tercera intervención quirúrgica cervical. La paciente con el microcarcinoma papilar, que no tenía realizada previamente una LCC, presentaba la recidiva en el compartimento lateral derecho, por lo que se le realizó una LCC y una linfadenectomía lateral derecha radioguiada con semilla de I125 en el nódulo biopsiado para asegurar su extirpación debido a su pequeño tamaño en las pruebas de imagen preoperatorias (8mm) (tabla 1).
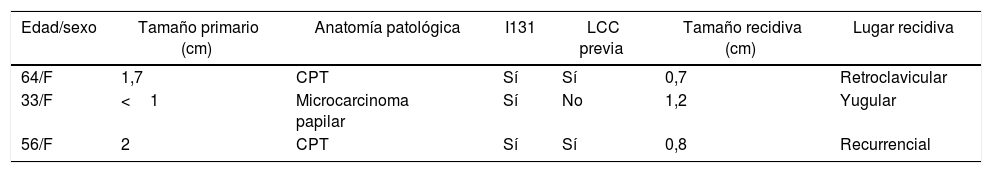
Características de las 3 pacientes con recidivas de carcinoma papilar de tiroides
| Edad/sexo | Tamaño primario (cm) | Anatomía patológica | I131 | LCC previa | Tamaño recidiva (cm) | Lugar recidiva |
|---|---|---|---|---|---|---|
| 64/F | 1,7 | CPT | Sí | Sí | 0,7 | Retroclavicular |
| 33/F | <1 | Microcarcinoma papilar | Sí | No | 1,2 | Yugular |
| 56/F | 2 | CPT | Sí | Sí | 0,8 | Recurrencial |
CPT: carcinoma papilar de tiroides; F: femenino; I131: iodo 131; LCC: linfadenectomía del compartimento central.
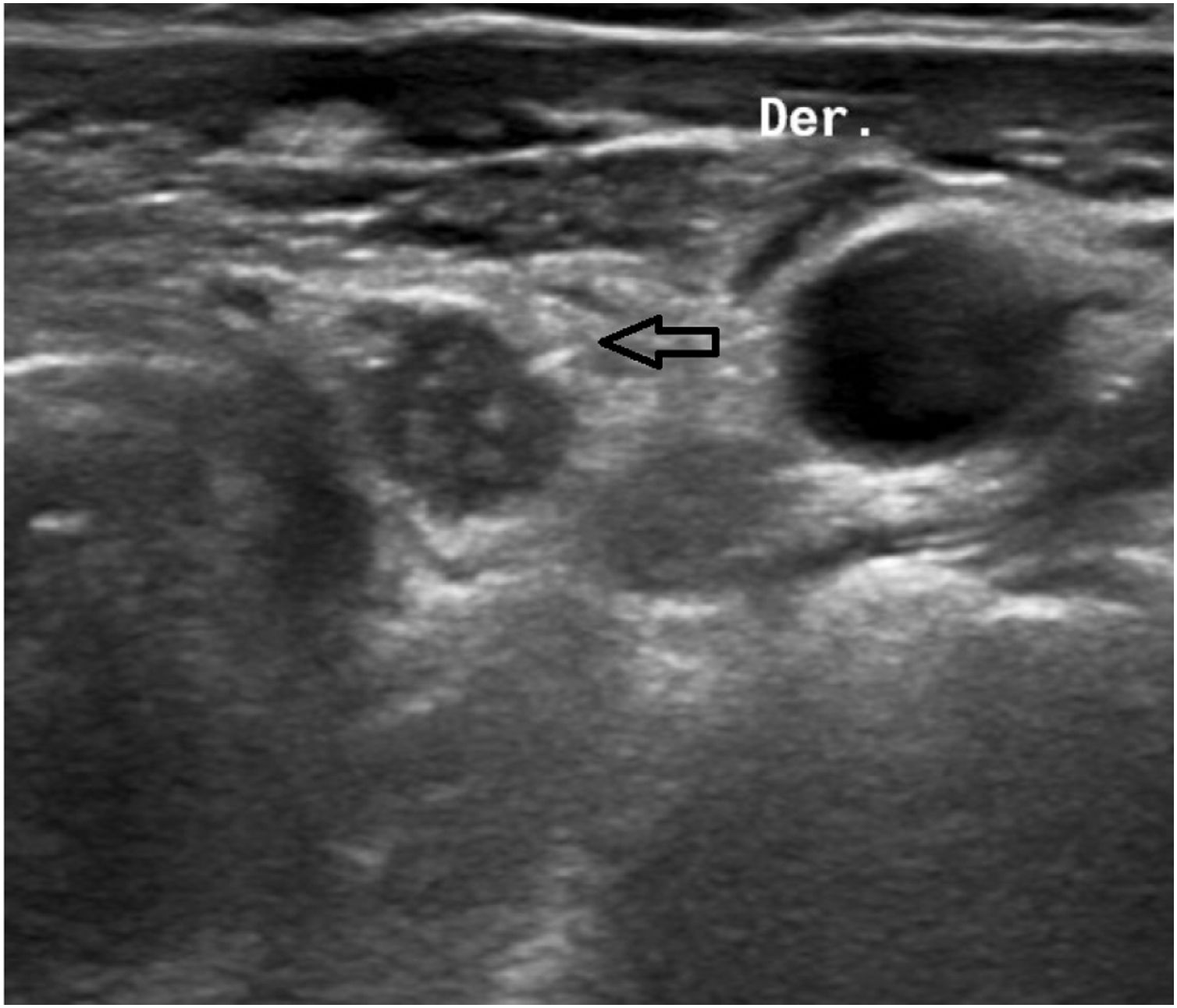
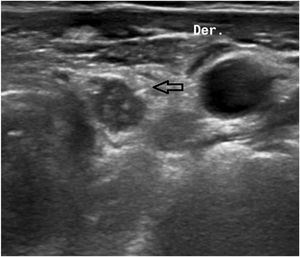
La semilla es una cápsula de titanio de 0,08×0,5cm que contiene I125 (fig. 1). Emite radiación gamma, lo que permite que sea detectada en todo momento con una sonda de detección gamma. Se carga una aguja del 18G con la semilla en su interior y guiándola por ecografía se procede a colocarla en la localización deseada. Una vez liberada, se comprueba su ubicación mediante ecografía (fig. 2). En el servicio de medicina nuclear se localiza con la sonda el punto de mayor recuento en la piel, se realiza una marca cutánea, y posteriormente se lleva a cabo una doble comprobación empleando también la gammacámara portátil.
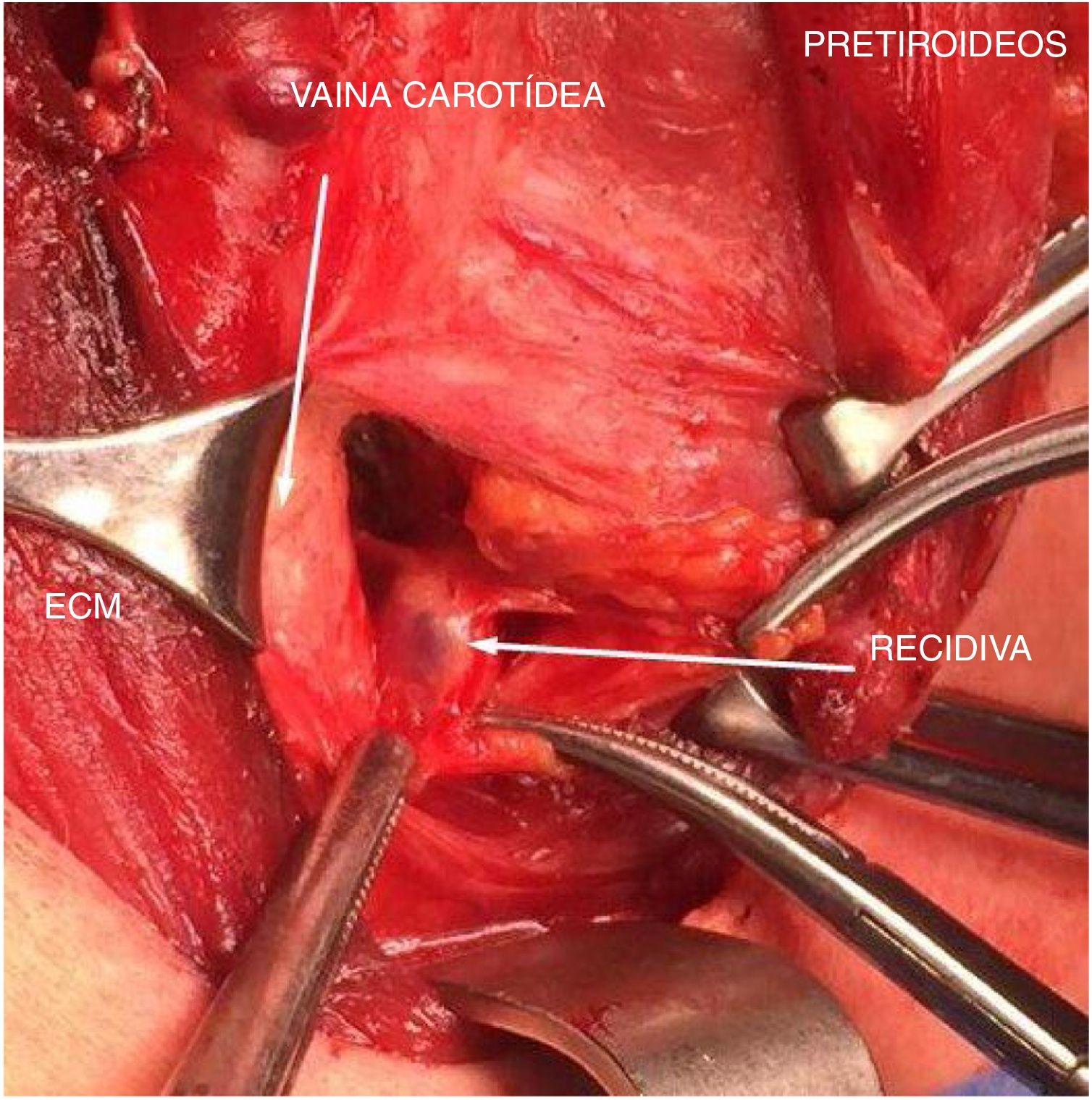
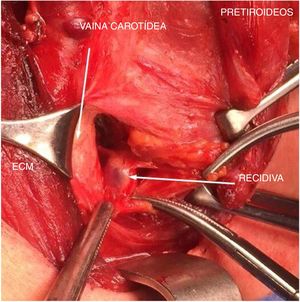
Durante la intervención se realiza una pequeña incisión con un abordaje selectivo siguiendo la marca en la piel y coincidiendo con la incisión cervical transversa previa. Se realiza la disección guiada por la sonda hasta la identificación del nódulo o ganglio en cuyo interior se encuentra la semilla. Ofrece al cirujano la seguridad de conocer en todo momento la localización de la semilla y de la lesión, pudiendo comprobar, gracias a la sonda, en cada plano y desde todos los ángulos, la ubicación exacta de la misma (fig. 3). Una vez extirpada la lesión se revisa el recuento de fondo del lecho quirúrgico, que será nulo, a modo de comprobación.
La tasa de éxito para localizar el nódulo patológico marcado con semilla fue del 100%; en ninguno de los casos la semilla migró, no hubo complicaciones posquirúrgicas y la estancia hospitalaria fue de un día en las 2 pacientes sin linfadenectomías amplias y de 3 días para la paciente con LCC y lateral derechas.
Durante el seguimiento de 32, 19 y 11 meses, respectivamente, en nuestras pacientes no se han identificado nuevas recurrencias en las ecografías cervicales de control que se han realizado hasta la fecha, y la tiroglobulina basal y estimulada permanecen indetectables.
DiscusiónLa alteración anatómica cervical, la fibrosis y la dificultad para identificar estructuras tras una intervención quirúrgica inicial suponen un reto para el cirujano y un aumento del tiempo quirúrgico y de la morbilidad para el paciente4,5. La cirugía implica riesgos como son la lesión nerviosa, el sangrado, el hipoparatiroidismo, así como la imposibilidad de localizar la recidiva, dado que esta puede presentar un aspecto macroscópico inespecífico y estar cubierta por otras estructuras. Por ello, consideramos beneficioso realizar la cirugía de forma radioguiada con semillas de I125 en los casos de recidiva no palpable, tras cirugía tiroidea, principalmente en pacientes con linfadenectomía previa. El objetivo es disminuir las complicaciones postoperatorias y evitar el fracaso en la resección del nódulo durante el acto quirúrgico.
Se han descrito múltiples técnicas de localización intraoperatoria, como la inyección de colorante6, la utilización de arpón7 y la ecografía intraoperatoria8. Algunos de los inconvenientes de estas técnicas son la difusión del colorante a otros tejidos, la incomodidad para el paciente y la posibilidad de complicaciones vasculares, así como la necesidad de un ecografista experto disponible en quirófano.
Dentro de la cirugía radioguiada la principal técnica implantada hasta ahora ha sido la radioguided occult lesion localization o ROLL, que consiste en inyectar un radiotrazador que no migra (generalmente Tc99m-MAA) en la lesión para detectar la radiación gamma que emite mediante una sonda específica9. La principal desventaja reside en la posible difusión que puede presentar el isótopo radiactivo, dificultando así acotar la lesión en el campo quirúrgico y, por ende, aumentando la disección y extrayendo tejido sano innecesario. Además, presenta una vida media de 6h, siendo un inconveniente para la coordinación entre los servicios que participan en esta técnica.
En este trabajo presentamos la alternativa empleada en nuestro centro: la cirugía radioguiada mediante semillas de I125. Esta es una técnica sencilla que ofrece al cirujano la seguridad de conocer en todo momento la localización exacta de la semilla y de la lesión. Además, su prolongada vida media (59,4 días) permite su colocación días antes de la cirugía, evitando así posibles problemas de coordinación entre servicios y facilitando la flexibilidad de la organización. A pesar de tratarse de un material radiactivo, la dosimetría para el paciente es realmente muy baja, incluso inferior a la de una técnica ya implantada como es la biopsia selectiva del ganglio centinela10.
Se dispone de una gran experiencia en cirugía radioguiada utilizando semillas en lesiones no palpables de mama, técnica validada y estandarizada desde 2010 en nuestro centro, con una gran seguridad y eficacia. Asimismo, se ha empleado la cirugía radioguiada en nuestro centro con semillas de I125 en determinadas lesiones no palpables de partes blandas desde 2015, pudiendo extrapolar los conocimientos a los pacientes con lesiones no palpables de recidivas de cáncer de tiroides.
Al realizar una búsqueda bibliográfica en la literatura se pueden encontrar diferentes artículos sobre la utilización de semillas de I125 en la localización de lesiones no palpables en partes blandas. En cambio, únicamente encontramos un trabajo publicado en 2018 que expone la experiencia en la utilización de semillas en 3 casos de recurrencias de carcinoma papilar de tiroides. Concluyen que se trata de una técnica segura, con la que no se presentaron complicaciones, con una correcta identificación del nódulo marcado11.
Por tanto, la principal indicación para la cirugía radioguiada con técnica RSL es en recidivas cervicales de carcinoma papilar de tiroides, con nódulos no palpables tras cirugía tiroidea y linfadenectomía previa. A su vez, es de gran utilidad el marcaje de una lesión única no palpable para, en caso de realizar una linfadenectomía reglada, no perder el nódulo biopsiado debido a su difícil localización en el campo quirúrgico o por su pequeño tamaño.
La precisión en la localización de la lesión podría permitir disminuir el tiempo quirúrgico, realizar incisiones más pequeñas y aportar una mayor seguridad al cirujano, sin aumentar la complejidad ni las complicaciones de la intervención. Es debido a ello que, dentro del marco de un tratamiento multidisciplinar e individualizado del paciente, se ha convertido en una de las herramientas terapéuticas de elección en nuestro centro.
Conflicto de interesesLos autores declaran que no existe conflicto de intereses.