La cirugía bariátrica es el mejor método para conseguir una pérdida de peso relevante y mantenida en el tiempo1. Sin embargo, la cirugía bariátrica no está exenta de riesgos e incluso puede no estar indicada para grados de obesidad leve-moderada (IMC menor de 35kg/m2), si bien en la actualidad, numerosas guías clínicas admiten que la cirugía puede estar indicada en pacientes con obesidad grado I (IMC: 30-35kg/m2) con diabetes tipo 2 mal controlada y riesgo cardiovascular aumentado, tras una valoración individualizada en el seno de un comité multidisciplinar2,3.
En la última década, se han desarrollado procedimientos bariátricos endoscópicos intraluminales como es el método Primary Obesity Surgery Endoluminal (POSE). El método POSE consiste en la reducción del volumen del estómago, principalmente a expensas del fundus gástrico, así como una dismotilidad antral para prolongar la saciedad. Esto se realiza mediante suturas transmurales endoscópicas, efectuándose plicaturas en fundus y en la parte proximal del antro4. Hasta la fecha no hay descritas complicaciones graves de estos procedimientos endoscópicos, si bien hay que tener en cuenta que las series publicadas son pequeñas y aún no se dispone de seguimiento a largo plazo, dado que son técnicas de reciente aparición y los resultados publicados son con seguimiento de pacientes de 1-2 años5,6. Varios pacientes en los que ha fracasado el método POSE necesitan ser sometidos posteriormente a un procedimiento bariátrico quirúrgico y esta manipulación previa del estómago, aumenta el riesgo de complicaciones en la cirugía, que a pesar de la ausencia de evidencia en la literatura, sí que pueden presuponerse en función de los gestos técnicos a realizar y de los cambios previos realizados por el POSE.
El objetivo principal del presente trabajo es describir la aparición de úlcera de boca anastomótica tras cirugía de conversión de POSE a bypass gástrico en Y de Roux.
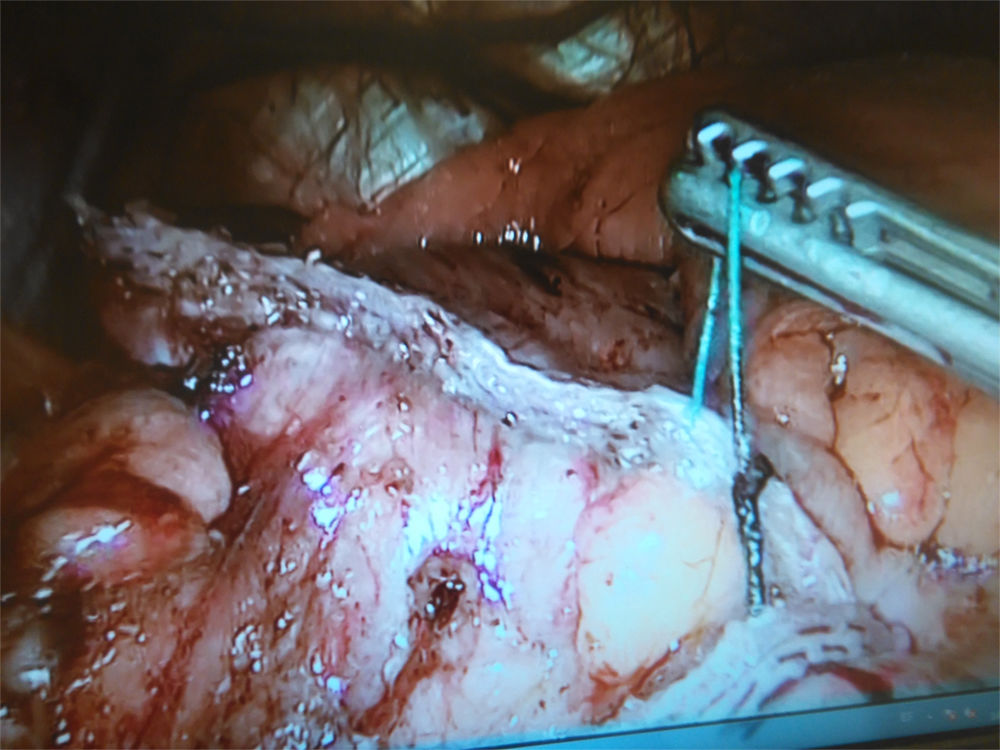
Mujer de 51 años, con antecedentes de hipercolesterolemia y síndrome de apnea-hipopnea del sueño, acude a la unidad de obesidad de nuestro centro, con un peso de 110kg y un IMC de 38kg/m2. Dos años antes fue sometida a un método POSE, con el que solo consiguió perder 4kg. La endoscopia digestiva alta preoperatoria solo mostró cambios en la cavidad gástrica secundarios a POSE. La paciente fue sometida a un bypass gástrico laparoscópico en Y de Roux, con asa biliopancreática de 60cm y asa alimentaria de 150cm. Intraoperatoriamente, durante la confección del reservorio gástrico mediante endograpadora (Echelon Flex, Johnson & Jonhson, EE. UU.), se objetivó la salida de numerosos hilos de sutura del POSE previo a través de la línea de grapado (fig. 1). Estos hilos fueron seccionados. Se realizó la anastomosis reservorio-yeyunal lineal mecánica con endograpadora (Echelon Flex, Johnson & Jonhson, EE. UU.) y cierre de la brecha con sutura barbada absorbible 2/0 (V-Loc, Medtronic, EE. UU.). La anastomosis se efectuó sin incidencias y se comprobó la estanqueidad de reservorio y anastomosis con azul de metileno. La paciente fue dada de alta al 2.° día tras la cirugía, sin incidencias postoperatorias, incluyendo entre las recomendaciones dadas al alta, la ingesta de omeprazol 20mg/día durante al menos 6 meses.
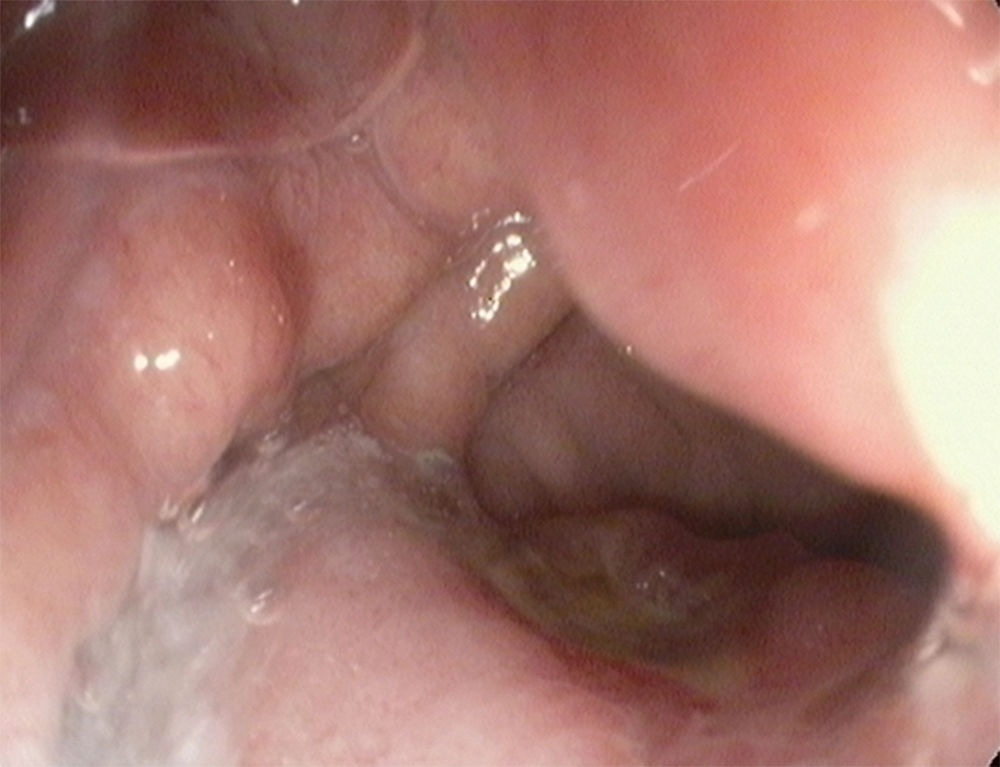
A los 3 meses de la intervención, la paciente acude a urgencias por dolor abdominal intenso de 48h de evolución, asociado a vómitos. Una TC abdominal evidenció cambios inflamatorios inespecíficos adyacentes a la anastomosis reservorio-yeyunal. Una endoscopia digestiva alta observó una úlcera de boca anastomótica (fig. 2). Se instauró tratamiento con omeprazol en perfusión continua 120mg/día/3 días, con lo que mejoró drásticamente el dolor y la paciente toleró correctamente alimentación por vía oral. La paciente fue dada de alta con omeprazol 40mg/12h. Se realizó una endoscopia de control a los 2 meses del alta, apreciándose completa curación de la úlcera.
Las úlceras de boca anastomótica tras el bypass gástrico en Y de Roux pueden alcanzar una incidencia de hasta el 7%. En la mayoría de casos, aparece en pacientes con factores de riesgo (fumadores, consumo de alcohol o de antiinflamatorios no esteroideos). Fringeli et al.7 describen su aparición en los primeros 6 meses postoperatorios o ya después del año de la cirugía. En su protocolo de manejo, el paciente toma inhibidores de la bomba de protones (IBP) solo durante el primer mes postoperatorio, por lo que todos sus casos ocurrieron en pacientes sin toma de IBP. El principal agente causal de las úlceras en la anastomosis gastroyeyunal es la secreción ácida del reservorio gástrico y su acción sobre la mucosa intestinal, no preparada para enfrentarse a secreciones ácidas. Precisamente por eso, está indicada la toma de IBP en el postoperatorio. Sin embargo, la ingesta de IBP no elimina el riesgo de aparición de úlceras. Garrido et al.8 describen una incidencia de úlceras de boca anastomótica del 7,6% en los primeros 2 meses postoperatorios, a pesar de estar en tratamiento con esomeprazol y no estar tomando anti-inflamatorios no esteroideos. Estos autores postulan la isquemia a nivel de la anastomosis y el material de sutura y grapado utilizado, que actúa como cuerpos extraños, como posibles agentes causales también implicados.
La etiología de la úlcera en nuestra paciente no queda clara. No presentaba factores de riesgo y estaba tomando omeprazol en el momento del diagnóstico de la úlcera. Dado que la úlcera apareció sobre la anastomosis, donde intraoperatoriamente se seccionó material de sutura del POSE previo, creemos que posiblemente los restos de las suturas endoluminales y la isquemia asociada al grapado de la plicatura previa, hayan podido contribuir aún en mayor medida al desarrollo de la úlcera. Dado que cada vez son más los procedimientos endoluminales realizados y de igual modo están aumentando sus conversiones a procedimientos quirúrgicos bariátricos, en el futuro tendremos datos sobre la incidencia real de esta complicación en estos pacientes.
La escasa evidencia existente en la literatura respecto a los resultados ponderales del método POSE, indica que estos son discretos y sin datos a largo plazo. Espinós et al. describen una pérdida de peso media de 13kg a los 6 meses, representando un porcentaje de exceso de peso perdido (PEPP) del 49%5. Por su parte, Lopez-Nava Breviere et al. publican una pérdida media de peso de 16,6kg al año, representando un PEPP del 44,9%4. La Sociedad Americana de Endoscopia Gastrointestinal (ASGE) recomienda que los métodos endoscópicos bariátricos deben conseguir al menos un PEPP del 25%9. Sin embargo, las sociedades de cirugía bariátrica exigen que para considerar exitosos un procedimiento quirúrgico, deben conseguir al menos un PEPP del 50% y que el IMC final sea menor de 35kg/m2. Por tanto, los procedimientos endoscópicos son inferiores a la cirugía y no pueden considerarse una alternativa. Además, hay que tener en cuenta que estas series incluyen también pacientes con IMC menores de 35kg/m2, por lo que al tener menor exceso de peso, una pérdida de peso discreta puede representar un PEPP aceptable. Por último, y dado que estos procedimientos endoscópicos son similares a una gastrectomía vertical, puede producirse como en esta, una reganancia de peso a partir del 3.° año10. Esto se desconoce, dado que no hay resultados de estas técnicas a medio-largo plazo. Aunque el objetivo final, tanto de la cirugía bariátrica como de los métodos endoscópicos, es la pérdida de peso, posiblemente debería plantearse que el grupo de población al que pudiera ir dirigido el método POSE es diferente a los candidatos a cirugía bariátrica, pudiendo los métodos endoscópicos ocupar un lugar dentro de las opciones terapéuticas en pacientes con obesidad leve, que requieran una menor pérdida de peso, o incluso para pacientes con sobrepeso.