El hígado es el órgano de la cavidad abdominal más afectado en los traumatismos abdominales tanto penetrantes como cerrados. Hasta el 85% de los pacientes que sufren un traumatismo hepático cerrado pueden ser candidatos a tratamiento conservador. El manejo no quirúrgico ha condicionado un descenso en la mortalidad, sin embargo, pueden surgir un no desdeñable número de complicaciones.
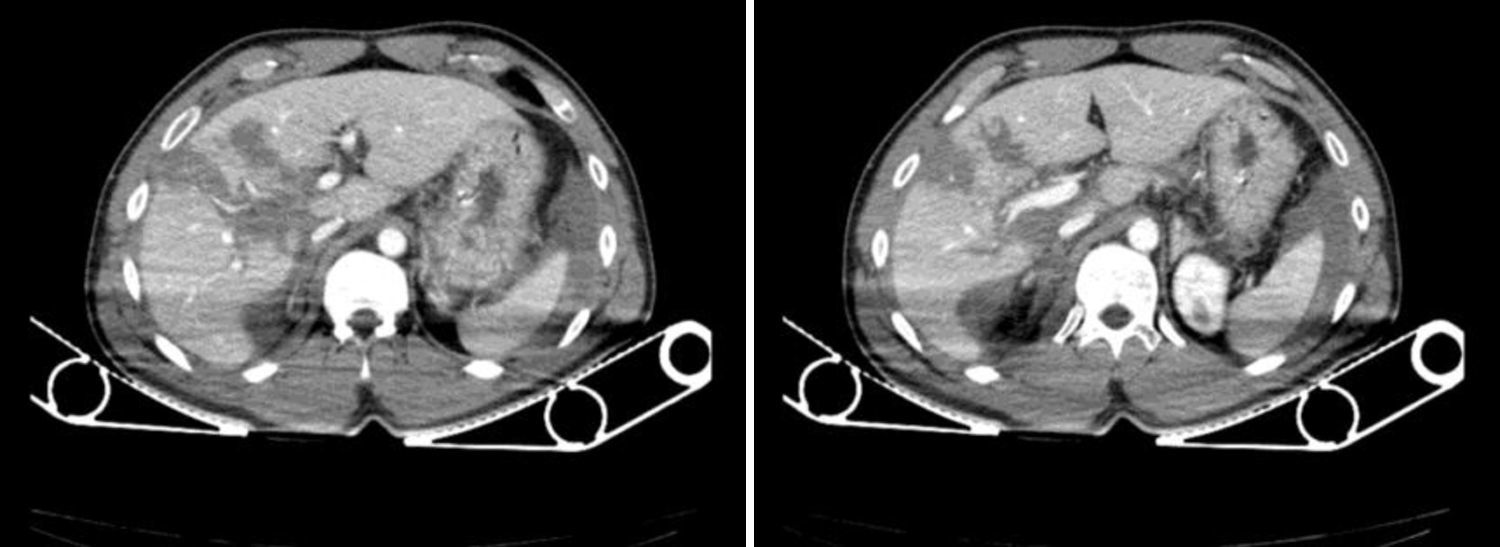
Mostramos el caso de un varón de 34 años que sufre un politraumatismo por accidente de motocicleta. La eco-FAST realizada al ingreso muestra líquido libre abdominal y, dado que el paciente se mantiene hemodinámicamente estable, se realiza una tomografía computarizada (TC) (fig. 1).
Ingresa en la Unidad de Cuidados Intensivos y permanece hemodinámicamente estable. Al 5.° día se realiza ecografía abdominal, donde se evidencia reorganización del hematoma parenquimatoso y líquido libre generalizado. La presión intraabdominal aumenta progresivamente, alcanzando los 36mmHg al 10.° día de ingreso. La hemoglobina y el hematocrito se mantienen, sin embargo, presenta elevación de leucocitos y PCR. Se realiza una tomografía abdominal que pone de manifiesto un aumento significativo de la cantidad de líquido libre abdominal. Se practica una paracentesis que diagnostica un coleperitoneo.
Realizamos una laparotomía urgente que confirma el coleperitoneo, sin evidenciar el origen de la fuga biliar tras la administración de azul de metileno a través de una cánula en la vesícula biliar, ni disrupción del parénquima. Procedemos al lavado y drenaje poniéndose de manifiesto en las primeras 24 h una fístula biliar de 400 cc.
Se realiza CPRE donde se evidencia la vía biliar no dilatada con extravasación de contraste a nivel del conducto hepático derecho proximal, que rápidamente pasa al lecho subhepático y al catéter de drenaje abdominal. Se coloca una prótesis plástica de 7 Fr y 12cm de longitud distal a la lesión.
El débito de la fístula disminuye a 200 cc en 24 h, manteniéndose en los días sucesivos con lo cual se decide realización de nueva CPRE con descenso de fuga a nivel del conducto hepático derecho proximal. Se coloca una prótesis plástica de 8,5Fr y 10cm. Tras este procedimento, se observa una nula salida de bilis por el drenaje subhepático.
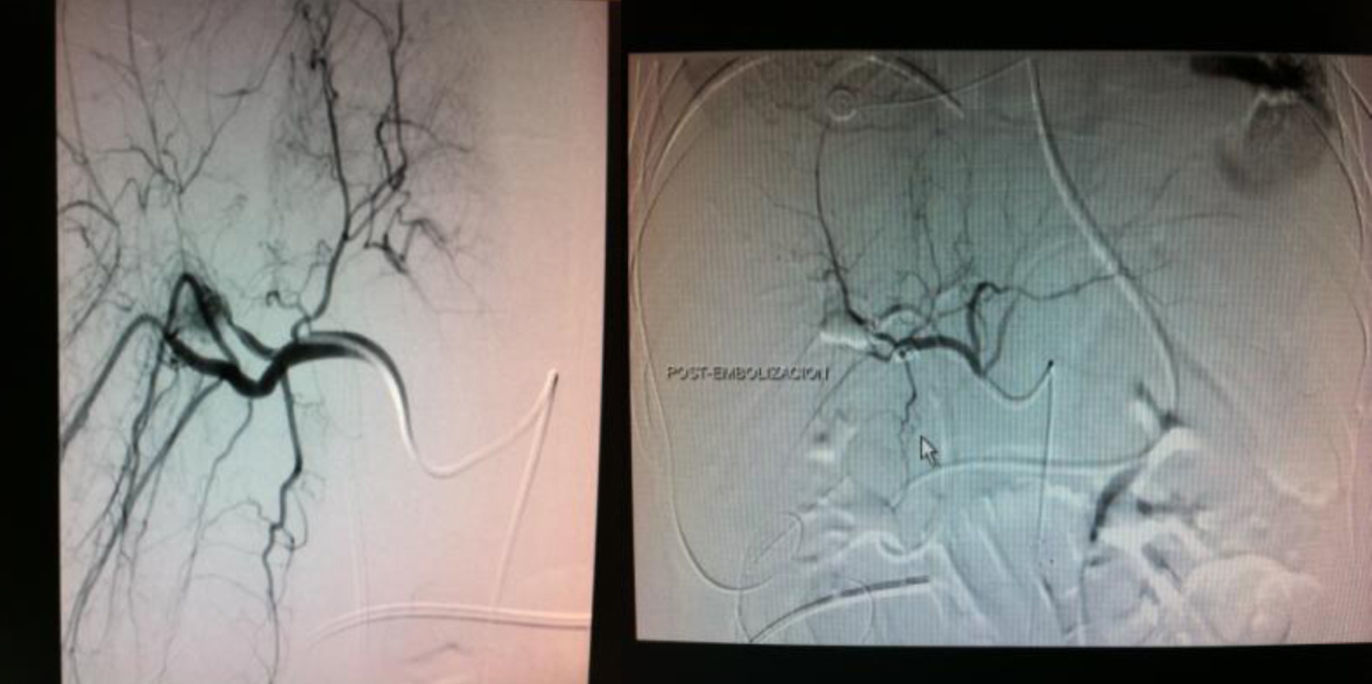
Al 28.° día de ingreso, comienza con débito sanguinolento por la SNG e hiperbilirrubinemia de 5mg/dl. La endoscopia digestiva alta revela un coágulo fijo procedente de la segunda porción duodenal sugestivo de hemobilia y migración de la prótesis biliar. Se coloca un catéter de drenaje nasobiliar de 7Fr. El sangrado persiste, provocando inestabilidad hemodinámica, por lo que se realiza una arteriografía (fig. 2).
Transcurridos unos días, el paciente comienza con dolor en hipocondrio derecho, fiebre y leucocitosis. Se realiza una TC que revela un absceso intraparenquimatoso en segmento vi de 7×7,5cm. El drenaje percutáneo confirma el diagnóstico de biloma infectado. Una nueva CPRE pone de manifiesto una fuga intraparenquimatosa en el lóbulo derecho. Se coloca una prótesis plástica de 8,5 Fr y 10cm. El catéter de drenaje se retira al 7.° día.
Entre el 2,8 y el 7,4% de los pacientes tratados con manejo conservador de un traumatismo hepático presentan complicaciones biliares1. Ante la sospecha de un síndrome peritoneal, la TAC es la técnica diagnóstica de elección en el traumatismo abdominal con estabilidad hemodinámica2,3. En aquellos casos con hallazgos no concluyentes, la paracentesis diagnóstica o el lavado peritoneal diagnóstico pueden esclarecer el diagnóstico4.
Los pacientes con lesiones hepáticas de alto grado en los que se opta por un manejo conservador se debe repetir una TC a los 7-10 días de ingreso, siendo innecesaria la repetición de esta prueba en los de bajo grado (i-ii-iii de la AAST)5.
La presencia de una lesión bien delimitada y de baja atenuación hace pensar en un biloma, pudiendo optar bien por un manejo conservador en la mayoría de los casos, bien por drenaje percutáneo si fuese sintomática (<1%)4.
En aquellos casos en los que se desarrolla una fístula biliar, la realización de una ERCP y la colocación de una prótesis biliar puede conseguir una tasa de resolución del 90 al 100% de los casos6–8. La prótesis biliar se ha demostrado superior a la esfinterotomía en diversos estudios publicados1.
La presencia de coleperitoneo e hiperpresión abdominal obliga al drenaje de la cavidad abdominal y cabe preguntarse si habría sido suficiente el drenaje percutáneo abdominal, opción descartada en este caso debido al tiempo de evolución y a la incapacidad de excluir lesiones asociadas. ¿La laparoscopia podría haber sido una alternativa válida? La respuesta es afirmativa: el valor de la laparoscopia diagnóstica en el traumatismo abdominal cerrado está aún por definir pero en pacientes seleccionados puede contribuir al diagnóstico y llevar a cabo procedimientos terapéuticos4.
En cuanto a la prevalencia del sangrado tardío durante el manejo conservador del traumatismo hepático cerrado, oscila entre el 1,7 y el 5,9% de los casos y suele estar relacionado con complicaciones hepáticas infecciosas o la formación de aneurismas1. La arteriografía es el método de elección para la hemobilia. Mohr et al. estudiaron las complicaciones que aparecen tras la angioembolización y encontraron una morbilidad cercana al 58%, siendo la fístula biliar, el absceso hepático y la necrosis isquémica los procesos más frecuentes9. La combinación de traumatismo hepático y necrosis isquémica predispone a la aparición de complicaciones biliares1.