La fuga aérea persistente es una de las más frecuentes complicaciones después de una resección pulmonar. Debido a las diferencias de parámetros subjetivos para la retirada del drenaje en el postoperatorio, nosotros diseñamos un estudio prospectivo, comparativo y consecutivo para evaluar de una manera objetiva cómo los dispositivos digitales (Thopaz® y Digivent®) pueden medir la fuga aérea comparándolos entre ellos y, a su vez, con Pleur-Evac®, en beneficio de una retirada precoz del drenaje torácico.
MétodoEstudio prospectivo, comparativo y consecutivo de 75 pacientes a los que se les había realizado de manera electiva una resección pulmonar debido a cáncer de pulmón no microcítico. Comparamos los 2 dispositivos digitales entre sí y, a su vez, con el dispositivo no digital.
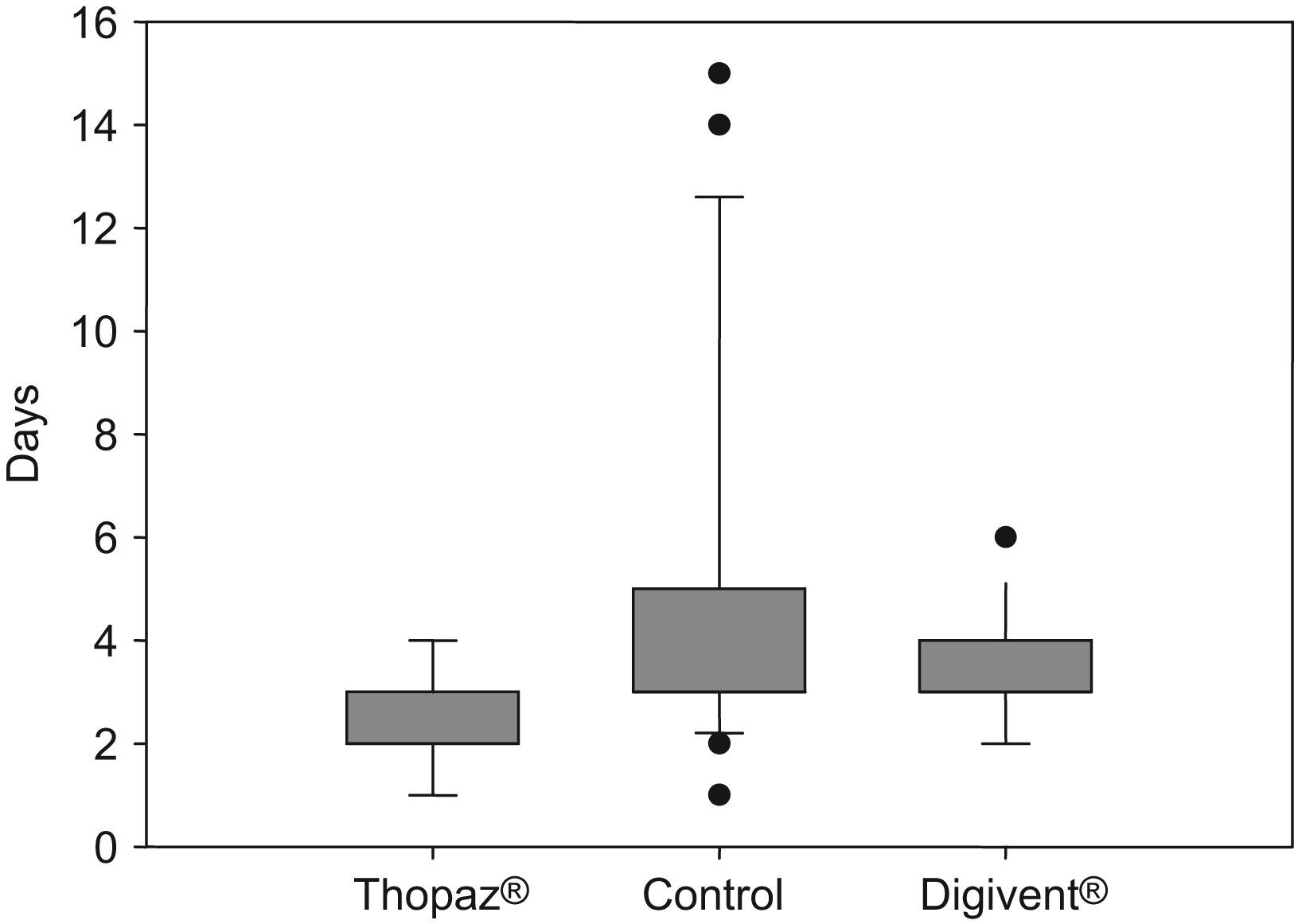
ResultadosLos resultados poblaciones no fueron significativos entre los 3 grupos. La retirada del drenaje torácico fue el siguiente: Thopaz® a los 2,4 días, Digivent® a los 3,3 días y Pleur-Evac® a los 4,5 días. Los pacientes y el personal de Enfermería se encontraron subjetivamente más cómodos con el dispositivo digital. Los cirujanos obtuvimos información objetiva con el dispositivo digital. Los sistemas de alarma de Thopaz® fueron efectivos para el uso de un paciente de manera ambulatoria.
ConclusiónEl sistema digital y continuo de medición de la fuga aérea reduce el día de la retirada del drenaje torácico, así como los días de estancia intrahospitalaria. El sistema de alarmas de Thopaz® es muy útil para prevenir las deficiencias del sistema. Hace innecesaria la aspiración desde un sistema centralizado. Las curvas de medición de presión intrapleural y extrapleural pueden hacer predecible la necesidad de un tipo de drenaje para cada paciente según su enfermedad.
Persistent air leaks represent the most common pulmonary complication after elective lung resection. Since there are insufficient data in the literature regarding variability in the withdrawal of postoperative pleural drainages, we have designed a prospective, consecutive and comparative study to evaluate if the use of digital devices (Thopaz and DigiVent) to measure postoperative air leak compared to a Pleur-Evac varies on deciding when to withdraw chest tubes after lung resection.
MethodsA prospective, consecutive and comparative trial was conducted in 75 patients who underwent elective pulmonary resection for non small cell lung cancer. This study compared two digitals devices with the current analogue version in 75 patients. The digital and analogue groups had 26, 24, and 25 patients, respectively.
ResultsClinical population data were not statistically different between the groups. The withdrawal of the chest tube was Thopaz, 2.4 days; Digivent, 3.3 days and PleurEvac, 4.5days. Patients and nurses were subjectively more comfortable with digital devices. Surgeons obtained more objective information with digital devices. The safety mechanism of the Thopaz was also subjectively better, and one patient was discharged home without complications after one week.
ConclusionsThe digital and continuous measurement of air leak instead of the currently used static analogue systems reduced the chest tube withdrawal and hospital stay by more accurately and reproducibly measuring air leak. Intrapleural pressure curves from the Digivent may also help predict the optimal chest tube setting for each patient.
The Thopaz alarm mechanism is very useful to prevent deficiencies in the mechanism and do not required wall suction.
Una de las peores y más frecuentes complicaciones dentro de la cirugía torácica es la fuga aérea prolongada después de una resección pulmonar, afección que prolonga la estancia intrahospitalaria, incrementa los costos considerablemente y aumenta también el riesgo de infecciones y el número de reintervenciones1,2. Como resultado de esto, una serie de productos, como agentes sellantes, aerostáticos, etc., se han desarrollado en los últimos años3,4.
El objetivo principal del tratamiento quirúrgico es obtener la curación del paciente, pero es esencial proveerlo de bienestar y comodidad. Esto implica ofrecerle libertad de movimiento, para lo que la administración de un correcto tratamiento analgésico postoperatorio es básico5,6, y así poder retirar los drenajes torácicos lo antes posible, sea en cirugía abierta o toracoscópica7, este es el objetivo básico de muchos grupos en el mundo y, en concreto, del nuestro.
Muchos son los servicios en el mundo que actualmente continúan usando como parámetro para retirar los drenajes la apreciación del burbujeo en el dispositivo clásico, conectado al espacio pleural. Y si bien se han ideado algunas escalas de medición8 para dar valor a este burbujeo, no son lo suficientemente exactas. La necesidad ha dado como resultado la creación de varios dispositivos digitales, que nos dan valores cuantitativos y hacen que el momento de la retirada del drenaje sea más seguro9,10. El objetivo de nuestro trabajo fue dar a conocer nuestra experiencia con el uso comparativo de 2 dispositivos digitales entre sí y, a su vez, con el dispositivo normalmente utilizado.
Pacientes y métodosEntre febrero de 2008 y febrero de 2009, a 75 pacientes se les realizó una resección pulmonar con el diagnóstico de carcinoma broncogénico de células no pequeñas en uno de nuestros centros quirúrgicos. Se los agrupó en 3 grupos de manera comparativa, prospectiva y consecutiva según la disponibilidad de los diferentes dispositivos: Thopaz® (A) (Medela, Suiza), Digivent® (B) (Millicore, Suecia) y Pleur-Evac® A-6000 Series (C) (Teleflex, NC). El mismo grupo de cirujanos operó a todos los pacientes. El tamaño de la muestra se calculó en función del número de dispositivos digitales disponibles cedidos sin costo alguno por parte de las casas comerciales.
La técnica quirúrgica fue uniforme para todos; se realizó una toracotomía posterolateral respetando el músculo serrato para la resección de los lóbulos inferiores y una toracotomía anterior sin sección del músculo dorsal ancho para la resección de los lóbulos medios y superiores. En todos los casos se practicó una linfadenectomía mediastínica completa. Se colocó un drenaje torácico. Se realizó el cierre del tórax con suturas reabsorbibles, y se preservó el paquete neurovascular6 de la costilla.
El estudio preoperatorio de los pacientes fue uniforme para todos, y se los valoró por parte del Servicio de Anestesia. A todos se les entregó un consentimiento informado donde se especificaba el uso del drenaje torácico. El Comité Etico del Hospital Universitari Sagrat Cor aprobó nuestro estudio.
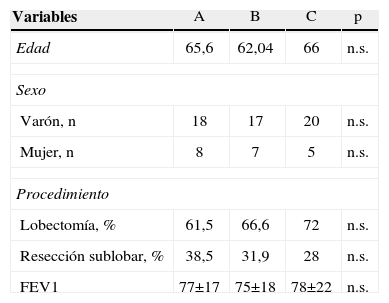
La edad, el sexo y las pruebas de función respiratoria no presentaron diferencias significativas en ninguno de los grupos (tabla 1). Se le asignó a uno de los 3 grupos el drenaje digital A, que nos ofrece la fuga aérea en escala de ml/min, con una representación gráfica del tiempo y la cantidad de fuga; a otro grupo el dispositivo B, que nos da la cantidad de fuga aérea en ml/min, así como la escala de presión intrapleural, y a otro grupo el dispositivo no digital C con una escala de burbujas del 0-7 (Robert David Cerfolio).
Características poblacionales
| Variables | A | B | C | p |
| Edad | 65,6 | 62,04 | 66 | n.s. |
| Sexo | ||||
| Varón, n | 18 | 17 | 20 | n.s. |
| Mujer, n | 8 | 7 | 5 | n.s. |
| Procedimiento | ||||
| Lobectomía, % | 61,5 | 66,6 | 72 | n.s. |
| Resección sublobar, % | 38,5 | 31,9 | 28 | n.s. |
| FEV1 | 77±17 | 75±18 | 78±22 | n.s. |
A: Thopaz®; B: Digivent®; C: Pleur-Evac®; n.s.: no significativo; FEV1: Forced expiratori volume in the first second.
Se conectó a todos los pacientes a succión continua de −15cm de H2O, desde el momento del cierre del plano muscular de la pared torácica y mantenida hasta el momento de la retirada del drenaje, con intervalos de desconexión para que el paciente pudiera caminar fuera de la habitación. Como valor de referencia inicial, la fuga aérea se anotó en ml/min para los grupos digitales y usando la escala del 0–7 para el no digital cuando se llevó al paciente a la sala de reanimación, y como valor final, el obtenido cuando se consideró oportuno la retirada del drenaje en la habitación. El drenaje se retiró cuando se obtuvieron valores mantenidos más de 12h por debajo de 10ml/min para los dispositivos digitales y de 0 para el no digital, con Rx de comprobación que demostrara la correcta reexpansión del parénquima pulmonar y cuando el gasto de líquido fue de menos de 200cm3 en 24h.
Se distribuyó un cuestionario entre el personal de Enfermería para valorar el grado de satisfacción y seguridad de los dispositivos digitales utilizados:
- a)
¿Es el dispositivo fácil de entender? (1-3: 1=difícil, 2=fácil y 3=muy fácil).
- b)
¿Es fácil de manejar? (1-3).
- c)
¿Es fácil ver la fuga aérea y cuantificar el gasto de líquido? (1-3).
- d)
¿Lo considera seguro para el paciente? (sí o no).
- e)
¿Cuál de los 3 dispositivos sería el elegido por usted para trabajar? (A, B o C).
El análisis se realizó utilizando el paquete SPSS v13 (Chicago, IL, EE. UU.), y se ajustaron los datos a una distribución según la aplicabilidad de paramétricos o no paramétricos con test Kolmogorov-Smirnov. Para los no paramétricos la distribución de los datos fue con el test Mann- Whitney U. Para considerar significativos los resultados de p se consideró un valor <0,05.
Para realizar el análisis comparativo entre los sistemas digitales expresados en ml/min y el no digital expresado en escala 0–7 Robert David Cerfolio, se realizó un cálculo tomando como referencia el valor publicado por Robert J. Cerfolio y Cerfolio11.
Se eliminó a 2 pacientes de cada grupo debido a la necesidad de que se los diera de alta a su domicilio con válvula de Heimlich por fuga aérea; consideramos que la fuga no fue atribuible a ninguno de los diferentes dispositivos, sino a las condiciones propias del parénquima pulmonar restante de cada paciente.
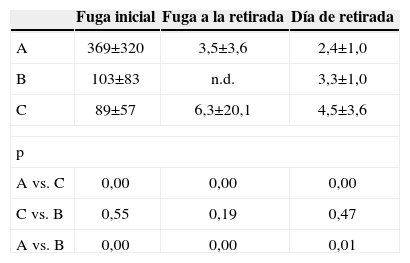
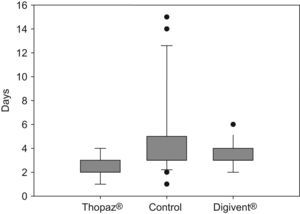
ResultadosHabiendo comparado los 2 drenajes digitales entre sí, y con el dispositivo C, y tomando como puntos de comparación la fuga aérea al momento de colocación y la retirada del drenaje, así como la cantidad de días con drenaje torácico y los días de estancia intrahospitalaria, obtuvimos los resultados reflejados en la tabla 2 y la figura 1. Observamos que el promedio de día de retirada de drenaje entre los 2 sistemas digitales fue muy cercano, pero solo resultaron significativos los resultados cuando comparamos los dispositivos A y C, y cuando comparamos el A con el B. Los sistemas digitales se retiraron siempre con cifras iguales o menores a 10ml/min, técnicamente podríamos haber tenido algún neumotórax después de la retirada del drenaje, pero en nuestra muestra no se presentó ningún caso.
Fuga aérea±desviación estándar (ml/min) y día de retirada
| Fuga inicial | Fuga a la retirada | Día de retirada | |
| A | 369±320 | 3,5±3,6 | 2,4±1,0 |
| B | 103±83 | n.d. | 3,3±1,0 |
| C | 89±57 | 6,3±20,1 | 4,5±3,6 |
| p | |||
| A vs. C | 0,00 | 0,00 | 0,00 |
| C vs. B | 0,55 | 0,19 | 0,47 |
| A vs. B | 0,00 | 0,00 | 0,01 |
A: Thopaz®; B: Digivent®; C: Pleur-Evac®; n.d.: no detectado.
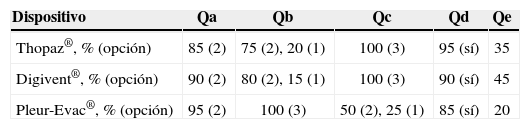
En cuanto a los resultados de la encuesta realizada al personal de Enfermería, para este colectivo el sistema más simple de utilizar fue el C, pero coincidieron en la afirmación de que después de recibir la capacitación para los dispositivos digitales, estos pueden ser igual de simples de utilizar. La gran diferencia se obtuvo en cuanto a la apreciación de la fuga aérea, que fue superior para los dispositivos digitales, así como en lo que refería a la comodidad y a la seguridad del paciente. El 80% del colectivo de Enfermería preferiría trabajar con los dispositivos digitales antes que con el tradicional (tabla 3).
Resultado de la encuesta al colectivo de Enfermería
| Dispositivo | Qa | Qb | Qc | Qd | Qe |
| Thopaz®, % (opción) | 85 (2) | 75 (2), 20 (1) | 100 (3) | 95 (sí) | 35 |
| Digivent®, % (opción) | 90 (2) | 80 (2), 15 (1) | 100 (3) | 90 (sí) | 45 |
| Pleur-Evac®, % (opción) | 95 (2) | 100 (3) | 50 (2), 25 (1) | 85 (sí) | 20 |
(1)=difícil, (2)=fácil y (3)=muy fácil.
Q: pregunta.
Las tendencias naturales en medicina nos llevan a expresar los resultados numéricamente: analíticas, constantes vitales, monitorización, etc. Para facilitar aún más las cosas se tiende a elaborar tablas de valores con rangos de normalidad. Desde sus orígenes, el drenaje torácico ha constituido un método de análisis de la fuga aérea pulmonar, y esta siempre es una apreciación subjetiva. Solo recientemente alguna escala de medición ha probado la eficacia para valorar la fuga aérea8. A pesar de esto, no es lo suficientemente precisa para decidir cuándo se debe retirar el drenaje al paciente. Los dispositivos digitales quieren dar valores objetivos fiables y seguros a este respecto.
La publicación hecha por Anegg et al10, que utilizó el AIRFIX® (TEUPs Ltd, Deutschlandsberg, Austria) en 2006, nos muestra los beneficios de un sistema de medición numérica que no necesita el pinzamiento del drenaje y la comprobación previos a la retirada de este. Posteriormente, aparece el sistema B, que se ha probado ya en varias series de pacientes9,11, ha mostrado claros beneficios en comparación con el dispositivo clásico y ha eliminado las diferencias interobservador a la hora de la retirada de drenaje12. Nosotros hemos probado recientemente el dispositivo A (Medela, Suiza)13. Otro estudio descriptivo se ha publicado en línea por parte de Robert J. Cerfolio y Cerfolio. Nuestro protocolo es, a nuestro conocimiento, el primero comparativo y prospectivo entre los 2 sistemas digitales entre sí y el sistema clásico. Compartimos claramente la idea del dispositivo ideal expresada por algunos autores11, pero sabemos que este no está aún disponible; lo que proponemos es que cada dispositivo tenga indicaciones precisas en virtud del paciente y los parámetros que queramos evaluar.
Los dispositivos digitales son fáciles de usar, bien aceptados por el paciente y el personal de Enfermería. En nuestro estudio, demostramos que las diferencias interobservador se eliminaron en cuanto al día de retirada del drenaje, comparado con el sistema clásico. El sistema de succión integrado en A da gran autonomía al paciente para poder deambular. El peso de estos dispositivos es menor al clásico, si se toma en cuenta el peso de los 3 cuando están llenos. Si se presenta algún problema (fuga aérea excesiva, desconexión del sistema o pinzamiento inadvertido), el sistema de alarma de A es muy útil. Este sistema puede utilizarse en pacientes ambulatorios (uno en nuestra serie). El paquete informático anexo nos permite obtener gráficos de análisis útiles para analizar y anexar al expediente del paciente.
Como reflejan nuestros resultados, es posible retirar el drenaje significativamente antes en los pacientes con dispositivo digital A. aunque creemos que si la muestra hubiera sido mayor o la medición hubiera sido en horas en vez de días, el resultado podría haber sido aún más fuerte y probablemente significativo también con el dispositivo B.
Cuando retiramos los dispositivos B y utilizamos el paquete informático (no disponible durante el estudio), nos dimos cuenta de que la fuga aérea era de 0 incluso días antes de la retirada; si dispusiéramos de este análisis en el pase diario de visita, sería posible optimizarlo incluso más, ya que se podría retirar el drenaje antes. La información de la presión intrapleural que ofrece este sistema es valiosa no solo para los cirujanos torácicos, sino también para el grupo de neumólogos, que podrían predecir qué paciente es buen candidato a una rehabilitación pulmonar efectiva, ya que es posible valorar la respuesta de los músculos accesorios cuando se examinan las gráficas de este dispositivo, así como la respuesta a los antiinflamatorios y su repercusión en la mejora del patrón respiratorio. Estudios encaminados al respecto nos darán más información en el futuro.
Como hemos mencionado antes, la fuga aérea prolongada alarga la estancia intrahospitalaria y, por tanto, los costos para la institución. Con el sistema digital se puede abrir un campo más al paciente ambulatorio (uno en nuestra serie). También a los pacientes a los que actualmente se les da el alta con la válvula de Heimlich, ya que esta no nos proporciona ninguna información extra, mientras que con el dispositivo digital podemos saber en cada momento cuánto está fugando el paciente. Asimismo, podemos conocer por medio del sistema de alarma del dispositivo A si hay algún otro problema. Estamos en conocimiento de que las casas comerciales se encuentran en la elaboración de un soporte computarizado para enviar toda esta información a una PDA que puede llevar el médico y estar informado al instante13.
Hemos visto con el dispositivo B que, en ocasiones, la succión permanente puede ser perjudicial para el paciente, ya que puede favorecer pequeños barotraumas en paciente con un parénquima pulmonar ya enfermo, esta información no estuvo a nuestra disposición sino hasta el final del estudio. Cuando en el pase de visita diario observemos que la presión intrapleural es alta y la fuga aérea es baja, la succión se podrá disminuir o, incluso, retirar. Los beneficios de la succión discontinua ya se han demostrado en otros estudios14.
Dentro de las limitaciones de nuestro estudio está el número de la muestra, que no fue mayor debido a que no disponíamos de más dispositivos digitales, y que no fueron grupos aleatorizados, ya que no dispusimos de todos los tipos de drenaje desde un principio y se utilizaron de manera consecutiva. Un estudio con un mayor número de pacientes, aleatorizado y multicéntrico haría más fuertes los resultados. También cabe destacar que nuestro Servicio tiene uno de los promedios de estancia intrahospitalaria más bajos15; si el estudio se llevara a cabo en centros que tienen un promedio de estancia intrahospitalaria más amplio, los resultados serían aún más espectaculares. A este respecto se manifiesta también Cerfolio, que logró disminuir de 4,0–3,3 los días de estancia intrahospitalaria11; si esto se trasladara a hospitales que tienen promedios de 6–7 días, los resultados serían más significativos.
Los dispositivos digitales se pueden convertir en una herramienta de investigación13, para los rehabilitadores y el tratamiento con fisioterapia en el postoperatorio, y en el desarrollo de agentes aerostáticos, para verificar con más certeza si el uso o no de estos se traduce en menos días de drenaje torácico. Como conclusión, podemos decir que estamos convencidos de que el drenaje digital ha llegado para quedarse y que en los próximos años veremos muchos estudios que darán más soporte a este trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.