El propósito del estudio es exponer y analizar nuestra experiencia en adrenalectomía laparoscópica (AL).
Material y métodosEstudio descriptivo y retrospectivo sobre AL realizada en nuestro centro desde enero de 2000 hasta diciembre de 2008.
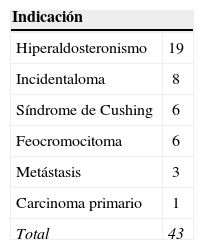
ResultadosSe realizaron un total de 43 AL a 41 pacientes mediante abordaje transperitoneal lateral. La mediana de edad de los pacientes intervenidos se situó en 53 años. La principal indicación en frecuencia de nuestra serie fue el hiperaldosteronismo (19), seguido de incidentalomas (8), feocromocitomas (6), síndrome de Cushing (6), lesiones metastásicas (3) y carcinoma suprarrenal primario (1). La media de estancia hospitalaria poscirugía fue de 3 días y la media del tamaño de las masas fue de 30mm (rango: 4–155mm). No hubo mortalidad en nuestra serie. La necesidad de conversión se redujo a un caso; en ningún caso fue necesario reintervenir a un paciente.
ConclusionesLa AL es una técnica segura y eficaz en el tratamiento de tumores suprarrenales que puede realizarse con riesgo y morbilidad mínima.
The aim of the study was to present and analyse our experience in laparoscopic adrenalectomy (LA).
Materials and methodsDescriptive and retrospective study including LA performed over 8 years, between 2000 and 2008 in our hospital.
ResultsA total of 43 LA were performed to 41 patients using a transperitoneal lateral approach. Indications for adrenalectomy included hyperaldosteronism (19), non-functioning adenoma (8), phaeochromocytoma (6), Cushing's syndrome (6), metastasis (3) and adrenal primary tumour (1). Median postoperative hospital stay was 3 days and the median size of the masses was 30mm (range: 4–155mm) Complications occurred in 3 patients (2 respiratory infections, and 1 intraoperative bleeding). There was no mortality. Only one case needed conversion to open adrenalectomy; no patients required reintervention.
ConclusionLaparoscopic adrenalectomy is a safe and effective method in the treatment of adrenal masses and it can be performed with minimal risk and morbidity.
Desde que en 1992 Gagner1 realizó la primera adrenalectomía laparoscópica (AL), esta técnica se ha consolidado progresivamente en el campo de la cirugía endocrinológica, de forma paralela a otras técnicas en distintos ámbitos de la especialidad, tales como la esplenectomía o la colectomía laparoscópicas.
Actualmente la vía laparoscópica es considerada de elección para el tratamiento de la mayor parte de la afección quirúrgica suprarrenal benigna. Aunque hasta el momento son muy pocos los estudios comparativos prospectivos aleatorizados publicados, varios estudios retrospectivos y series de casos han demostrado los beneficios de la cirugía mínimamente invasiva frente al abordaje abierto, tanto para el paciente (menor estancia hospitalaria, mayor comodidad postoperatoria y mejor control analgésico) como para el propio cirujano (mejor visualización del campo operatorio y mayor accesibilidad a éste)2,3.
En los últimos años, a medida que ha ido aumentado la experiencia, se han ido ampliando las indicaciones del abordaje laparoscópico de la glándula suprarrenal. Sin embargo, continúa generando controversia el tratamiento de lesiones de gran tamaño y de lesiones potencialmente malignas3.
Otro punto de interés es el tipo de acceso empleado, debido en gran medida a la introducción de nuevas técnicas como la cirugía a través de orificios naturales (NOTES) o la cirugía robótica4. La reciente aplicación de técnicas robóticas se presenta como una alternativa a la AL tradicional y representa una de las novedades en este campo5.
El objetivo del presente trabajo es revisar nuestra experiencia con la AL destacando los aspectos más relevantes en cuanto a la indicación, como son el tratamiento de las lesiones de gran tamaño o de carácter maligno.
Material y métodosSe trata de un estudio descriptivo retrospectivo de 43 AL realizadas a 41 pacientes durante el período comprendido entre enero de 2000 y diciembre de 2008.
Técnica quirúrgicaTodos los procedimientos se realizaron bajo anestesia general. Únicamente en 2 casos se realizó preparación anterógrada de colon; ambos se trataban de tumoraciones de gran tamaño situadas en la glándula suprarrenal izquierda. En los feocromocitomas intervenidos se realizó preparación preoperatoria con alfabloqueantes durante aproximadamente 10 días, seguida, en algunos casos, de tratamiento betabloqueante previo a la intervención quirúrgica.
En todas las intervenciones se empleó un abordaje transperitoneal lateral, se colocó al paciente en decúbito lateral sobre el lado contralateral a la glándula por intervernir y se anguló la mesa aproximadamente a 30°. El pneumoperitoneo se estableció mediante visión directa. El número de trocares empleado fue de 3 o 4 en el lado izquierdo y de 4 en el derecho: se colocó un primer trocar por debajo del reborde costal, a la altura de la espina ilíaca anterosuperior, que se emplearía para albergar la óptica. Bajo control visual se insertaron otros 2 trocares de 10mm: a unos 6 o 7cm a cada lado del primero e igualmente bajo el reborde costal. El cuarto trocar se situó unos 4–5cm por debajo del primero y algo más posterior que éste.
En el lado derecho, tras la sección del ligamento triangular hepático derecho y la exposición de la celdilla suprarrenal, se inició la disección en el borde lateral de la cava hasta la identificación de la vena suprarrenal derecha, que se ligó con clips laparoscópicos y se seccionó.
En el caso de la suprarrenal izquierda, se inició la disección, se liberó parcialmente el ángulo esplénico del colon y se desplazó el bazo y la cola del páncreas medialmente para exponer la glándula izquierda. Se localizó la vena suprarrenal en la zona del borde superior de la vena renal izquierda. La vascularización arterial se trató mediante dispositivos de sellado y sección del tipo Ligasure Atlas® Valleylab. La extracción de la pieza se hizo empleando una bolsa de extracción laparoscópica y sin fragmentarla, aunque para esto fue necesario ampliar una de las incisiones.
Análisis estadísticoPara el estudio estadístico de los datos se utilizó el programa SPSS 11.5 para Windows. Las variables cualitativas se definieron por porcentajes o valores absolutos; las cuantitativas se definieron por mediana e intervalo de valores.
ResultadosObservamos una tendencia creciente en nuestro grupo en cuanto al número de AL realizadas por año: el mayor número de intervenciones correspondió al año 2008, en que se llevaron a cabo 9 procedimientos.
La mediana de edad de los pacientes intervenidos fue de 53 años, con un rango comprendido entre 20 y 83 años. De los 41 pacientes intervenidos, 22 fueron hombres y 19 fueron mujeres. En 19 pacientes se realizó adrenalectomía unilateral izquierda, en 20 casos adrenalectomía unilateral derecha y en 2 casos se realizó adrenalectomía bilateral en 2 tiempos. La mediana del tamaño de la tumoración fue de 34mm, con un rango comprendido entre 4 y 155mm.
La indicación más frecuente en nuestra serie fue el hiperaldosteronismo, representada por 19 pacientes. Otros 8 pacientes se intervinieron por incidentaloma y 6 con diagnóstico de feocromocitoma. En 6 casos, el diagnóstico que motivó la intervención fue un síndrome de Cushing y en 3 casos fue la presencia de lesiones suprarrenales sospechosas de origen metastásico. Por último, se intervino un caso de carcinoma suprarrenal primario (tabla 1).
Todos los pacientes con hiperaldosteronismo presentaban antes de la cirugía hipertensión arterial no controlada con medidas farmacológicas, en 10 de ellos asociada a hipopotasemia; en relación con ésta, un paciente presentaba calambres musculares y alteraciones electrocardiográficas.
Los pacientes con síndrome de Cushing presentaban un cuadro clínico típico: obesidad con redistribución de la grasa corporal, hipertensión arterial y estrías rojo vinosas.
En cuanto a los pacientes con feocromocitoma, 5 de ellos presentaban sintomatología: hipertensión arterial y ansiedad. Uno se trataba de un feocromocitoma subclínico en el contexto de un síndrome de neoplasia endocrina múltiple, tipo ii-A, al que se le indicó la cirugía como paso previo a la realización de una tiroidectomía.
En todos los casos en que la cirugía se realizó por sospecha de lesión metastásica se trató de pacientes con antecedentes oncológicos: un carcinoma epidermoide de pulmón, un adenocarcinoma pulmonar y un hipernefroma renal.
La estancia postoperatoria osciló entre 1 y 9 días, la mediana correspondió a 3 días.
La histología de las piezas quirúrgicas se resume en la tabla 2. Para el estudio anatomopatológico de los feocromocitomas se emplearon técnicas de inmunohistoquímica, y todas las piezas mostraron positividad para cromogranina y enolasa. Cabe destacar que, de los casos intervenidos como “incidentalomas”, en 2 casos el diagnóstico anatomopatológico fue de mielolipoma y en un caso fue de un linfoma de bajo grado, los 5 restantes fueron adenomas (tabla 2).
No hubo mortalidad en nuestra serie. Sólo en 3 casos se registraron complicaciones: un caso de fiebre postoperatoria, una neumonía en relación con broncoaspiración durante la intubación anestésica y, la complicación más importante, un pequeño desgarro de la pared de la vena cava inferior durante el acto operatorio, por lo que fue necesaria la conversión a cirugía abierta. La tasa de conversión se limitó a este único caso. Ningún paciente requirió reintervención quirúrgica.
DiscusiónLa AL es uno de los procedimientos mejor aceptados hoy en día en el campo de la cirugía endoscópica. Aunque no existan estudios prospectivos aleatorizados que hayan demostrado de forma definitiva su superioridad frente al abordaje abierto, los buenos resultados de la amplia experiencia clínica acumulada en los últimos años la han convertido en la técnica de elección en la cirugía suprarrenal6. Por tanto, no parece correcto que se le realice a un paciente una adrenalectomía abierta en ausencia de motivos que contraindiquen la laparoscopia.
Se han descrito 3 vías diferentes para el abordaje laparoscópico de la glándula suprarrenal: la vía transperitoneal anterior, la transperitoneal lateral y la retroperitoneal. Actualmente, la vía más utilizada es el abordaje transperitoneal lateral. Sin embargo, no existe un acuerdo unánime respecto a su utilización7, pues cada una de las vías ofrece ventajas e inconvenientes en relación con el resto.
La vía transperitoneal anterior permite una amplia exploración de la cavidad abdominal y la realización de adrenalectomías bilaterales, así como otros procedimientos simultáneamente8. Sin embargo, obliga a colocar un mayor número de trocares, la disección retroperitoneal es más limitada y consume más tiempo quirúrgico.
La vía retroperitoneal evita la cavidad peritoneal en pacientes con laparotomías previas, visceromegalias o con el útero grávido, y permite una adrenalectomía bilateral sin cambiar la posición del paciente. Sin embargo, no existe una cavidad retroperitoneal, hay que crearla, el campo operatorio es limitado y lo último que se liga es la vena suprarrenal, lo que podría ser un problema en caso del feocromocitoma9; sólo se indica para lesiones menores de 6cm.
La vía transperitoneal con el paciente en decúbito lateral no permite una exploración completa de la cavidad peritoneal, ni la realización de otros procedimientos asociados y obliga a cambiar al paciente de posición en caso de lesiones bilaterales. Sin embargo, todas estas dificultades se ven ampliamente superadas por el gran campo operatorio y la gran disección retroperitoneal que permite8. Es la vía de acceso que hemos practicado en todos los pacientes y nos ha permitido una rápida, cómoda y segura identificación y disección de las referencias anatómicas y de la irrigación vascular. Consideramos que debe ser la vía de elección en la mayoría de los casos.
En la mayoría de las series de casos publicados10,11, la principal indicación de la AL es el aldosteronoma, seguido por el síndrome de Cushing, los adenomas no funcionantes y los feocromocitomas. Otras indicaciones menos frecuentes incluyen los mielolipomas, las lesiones quísticas y la metástasis. En nuestra experiencia, si bien la principal indicación fue el hiperaldosteronismo, los adenomas no funcionantes superaron en frecuencia tanto al síndrome de Cushing como a los feocromocitomas. El aumento de adenomas no funcionantes posiblemente tiene que ver con un cierto cambio en las indicaciones quirúrgicas motivado por la propia laparoscopia, ahora los clínicos envían los pacientes para cirugía más rápidamente y con lesiones de menor tamaño.
Inicialmente existió cierta preocupación respecto al abordaje laparoscópico en los feocromocitomas por la seguridad de la técnica, derivada de la capacidad de control precoz de la vena suprarrenal, la manipulación del tumor y el riesgo de crisis hipertensivas e inestabilización del paciente durante la intervención. Sin embargo, no parece haber diferencias significativas en relación con episodios hemodinámicos respecto a la adrenalectomía a cielo abierto, si bien la tendencia actual incluye la preparación farmacológica del paciente previa a la cirugía con alfabloqueantes y, en ocasiones, betabloqueantes12. En un trabajo publicado por Kercher13 en el año 2005 se observa que el incremento de las catecolaminas durante la cirugía del feocromocitoma con respecto a las determinaciones basales es superior en cirugía abierta que en la laparoscópica, lo que parece estar en relación con la mínima manipulación de la glándula durante la laparoscopia. Actualmente, incluso se discute el beneficio de la ligadura precoz de la vena suprarrenal en caso de feocromocitoma, como reflejan Vassiliou et al14 en un artículo publicado recientemente, en el que concluyen que la “ligadura tardía” de la vena suprarrenal es una técnica segura y efectiva.
El papel de la AL en caso de masas suprarrenales de etiología maligna continúa suscitando controversia debido en gran medida a resultados iniciales que mostraban altas tasas de recurrencia tumoral y carcinomatosis. Con la experiencia acumulada en técnicas endoscópicas durante los últimos años, se está reevaluando la actitud ante este tipo de lesiones. Recientemente, McCauley et al15 concluyen que el abordaje laparoscópico de lesiones suprarrenales malignas puede realizarse siguiendo criterios oncológicos con resultados superponibles a la técnica abierta en casos seleccionados. Es de gran importancia en estos casos evitar la abertura de la tumoración debido al riesgo potencial de recurrencia local o en los orificios de los trocares así como de carcinomatosis en los tumores más agresivos. En este momento, la mayoría de los autores15,16 consideran contraindicado el abordaje laparoscópico en presencia de lesiones malignas primarias cuyos límites excedan los de la glándula suprarrenal. En nuestra serie hemos realizado 5 AL por lesiones malignas, una de ellas en un paciente con diagnóstico de carcinoma primario suprarrenal funcionante de gran tamaño (155mm), con óptimos resultados hasta la fecha (fig. 1).
En el caso de las lesiones metastásicas, los resultados publicados hasta el momento son francamente buenos, por lo que no son consideradas contraindicación formal para la cirugía endoscópica16–18.
Es discutida la realización de AL bilateral en el mismo acto quirúrgico frente a hacerlo en 2 tiempos, normalmente en un intervalo de tiempo comprendido entre una semana y un mes. En una serie de 30 casos de adrenalectomías bilaterales laparoscópicas publicada en el año 2008, Takata et al19 defienden la seguridad y la efectividad de esta técnica. La adrenalectomía bilateral en un tiempo aumenta el tiempo operatorio, sin diferencias significativas en cuanto a complicaciones, reconversión a cirugía abierta o mortalidad. La principal indicación de realización de adrenalectomía bilateral es el síndrome de Cushing. En nuestra serie recogemos 2 adrenalectomías bilaterales, ambas realizadas en 2 tiempos por síndrome de Cushing: un caso de hiperplasia bilateral y otro de Cushing secundario a secreción ectópica de ACTH de origen no localizado. Con la experiencia con que contamos en este momento creemos que siempre que se pueda debe realizarse la adrenalectomía bilateral en un solo tiempo.
Clásicamente el tamaño de la tumoración suprarrenal por encima de 10–12cm se consideró una limitación para el abordaje laparoscópico. Sin embargo, resultados más recientes indican que las técnicas mínimamente invasivas son una modalidad terapéutica razonable para masas suprarrenales de gran tamaño20, donde también puede tener lugar la cirugía laparoscópica asistida con la mano. Desde el inicio de la cirugía laparoscópica suprarrenal en nuestro servicio, y a medida que ha aumentado la experiencia del grupo, se han ampliado las indicaciones para el abordaje laparoscópico en cuanto al tamaño de la tumoración, sin complicaciones hasta la fecha.
El porcentaje de complicaciones de la AL descrito en la literatura médica oscila entre el 3 y el 20% según las series21,22. Las complicaciones más importantes y frecuentes —tanto intraoperatorias como postoperatorias— son las hemorragias, que pueden surgir de vasos grandes y de mediano calibre (vena suprarrenal, renal o cava), pero es la hemorragia de pequeños vasos de la grasa perisuprarrenal o de la propia glándula la que más frecuentemente entorpece el desarrollo de la cirugía laparoscópica, esto se debe a la gran fragilidad de estas estructuras que obliga a un tratamiento exquisito de éstas para evitar pinzarlas directamente. En nuestra serie se produjo una única complicación importante relacionada con un episodio hemorrágico en el transcurso de la realización de una AL derecha por desgarro de la pared lateral de la cava, lo que obligó a convertir a cirugía abierta.
El índice de conversión se sitúa en las grandes series entre el 1 y el 12% y la mortalidad en todas ellas se sitúa por debajo del 1,2%21,22. En nuestra experiencia, la conversión a cirugía abierta se limitó a un único caso y no hubo mortalidad. Varios artículos han relacionado la importancia de la habilidad del cirujano en técnicas laparoscópicas y la curva de aprendizaje en AL con el índice de complicaciones y la conversión a cirugía abierta23.
Tras la consolidación de la laparoscopia como vía de abordaje de elección de la glándula suprarrenal, se abren nuevas expectativas de futuro con el desarrollo de tecnologías emergentes y de la cirugía robótica. Aunque en nuestro grupo no tenemos experiencia en estas técnicas, creemos que merecen mención, dada la fuerza con que emergen en el ámbito de la cirugía suprarrenal.
En los últimos años se han publicado varias series de casos24,25 de “adrenalectomía robótica”, que muestran la efectividad y la seguridad de la técnica, y señalan ventajas frente a la AL convencional. Hyams et al5 concluyeron que la cirugía robótica suprarrenal ofrece ventajas frente a la laparoscopia convencional, pero que no ha demostrado superioridad objetiva frente a ésta, y la catalogan como una opción aceptable en los centros con gran volumen de cirugía robótica. En nuestra opinión, la cirugía robótica tiene que demostrar aún su superioridad en términos de menor tiempo operatorio, menor número de complicaciones intraoperatorias y postoperatorias, y tiempo de hospitalización más corto.
Otro aspecto que actualmente suscita controversia es la cirugía de preservación suprarrenal y el papel de la cirugía laparoscópica para la realización de adrenalectomías parciales. Nuevas estrategias quirúrgicas, como la criocirugía o la ablación de las lesiones suprarrenales por radiofrecuencia, cobran interés paralelamente al avance en el desarrollo de técnicas de imagen. En este sentido desempeña un papel muy importante la ecografía intraoperatoria para la localización de la lesión, que permite la posterior escisión o destrucción de ésta y preservar el tejido suprarrenal normal y su funcionalidad26.
La adrenalectomía mediante NOTES se encuentra todavía en fase de evaluación. Recientemente, Perretta et al27 han publicado los resultados obtenidos en los modelos porcino y cadáver. Emplean un abordaje transvaginal retroperitoneal y concluyen que es una vía factible y segura en el modelo porcino, y apuntan la necesidad de futuros trabajos antes de su aplicabilidad en humanos.
ConclusionesLa AL constituye la técnica de elección para el tratamiento quirúrgico de la mayor parte de la afección suprarrenal. Este tipo de abordaje ofrece ventajas significativas frente a la adrenalectomía a cielo abierto, no sólo para el paciente por la menor estancia hospitalaria y el mejor control analgésico postoperatorio sino también para el cirujano por la mejor exposición del campo quirúrgico y la mayor accesibilidad a éste. Sin embargo, debe tenerse en cuenta que se trata de una afección poco frecuente, que la curva de aprendizaje es prolongada y que precisa de cirujanos familiarizados con la cirugía endoscópica y la cirugía endocrina. Por todo esto, sería necesario algún tipo de regionalización de esta afección para llevar a cabo esta cirugía con éxito.
La experiencia acumulada en los últimos años ha mostrado la factibilidad de esta vía para abordar masas de gran tamaño. Respecto a lesiones de naturaleza maligna, aunque la experiencia es limitada, parece que si se respetan los principios oncológicos, la cirugía laparoscópica es útil, en este sentido, los datos publicados hasta el momento son muy positivos.
Paralelamente a la consolidación de la AL se abren nuevas expectativas de futuro con la NOTES o la robótica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Parte de la información del artículo (la experiencia acumulada hasta julio de 2007) se presentó en la XVI Reunión Nacional de Cirugía, celebrada en San Sebastián en octubre de 2007 en forma de comunicación oral con el título “Adrenalectomía laparoscópica”.