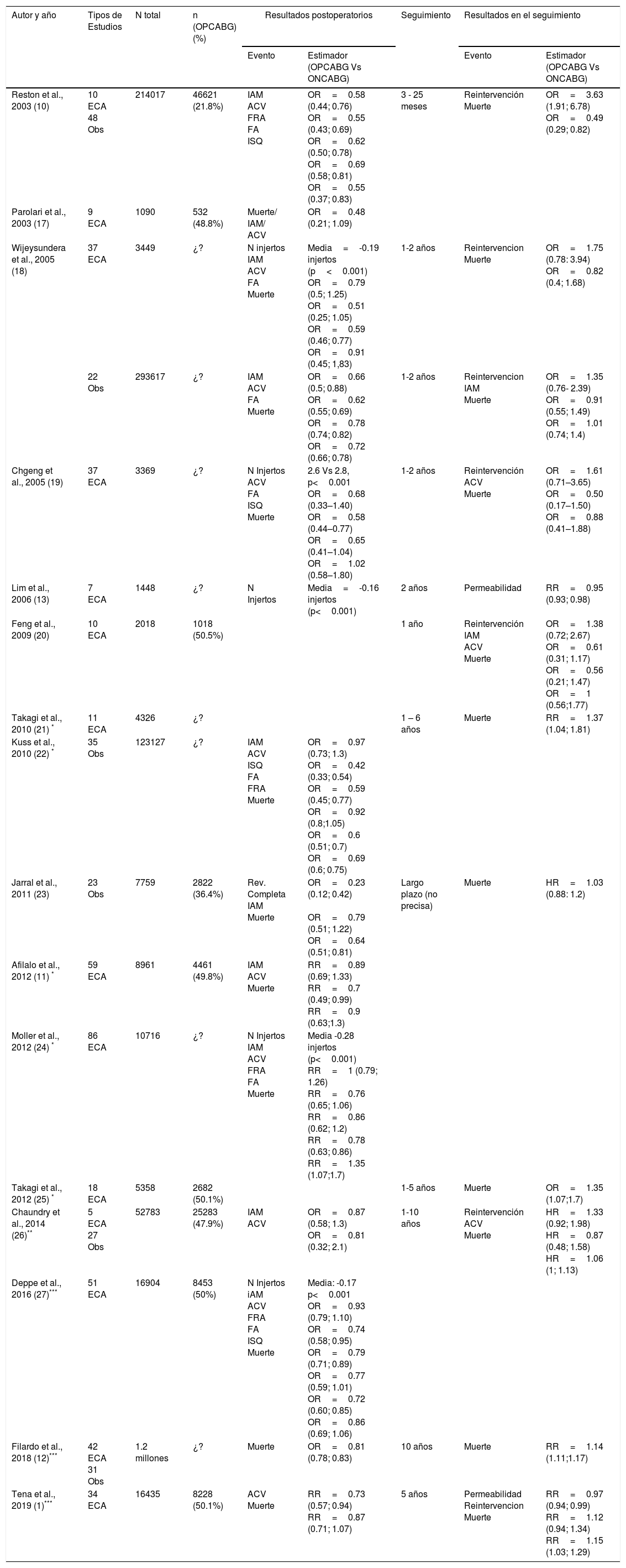
Tena et al. han publicado en el presente número de Cirugía Cardiovascular 1 una interesante comparación meta- analítica de la cirugía coronaria con circulación extracorpórea (ONCABG de On Pump Coronary Artery Bypass Grafting) y sin ella (OPCABG de Off Pump Coronary Artery Bypass Grafting). Tras analizar 34 ensayos clínicos, hallaron que OPCABG disminuía el riesgo de complicaciones neurológicas postoperatorias. Sin embargo, la técnica se asoció a mayor mortalidad y peor permeabilidad de los injertos a medio plazo.
Sin duda alguna, una de las mayores controversias en la cirugía cardiaca ha sido determinar si OPCABG es superior a la revascularización quirúrgica tradicional o no. La revascularización ONCABG ha sido una técnica efectiva y segura con resultados ampliamente contrastados a largo plazo cuando ha sido comparada con otros métodos de revascularización. La OPCABG apareció como una alternativa muy atractiva ya que, potencialmente, disminuiría la morbimortalidad postoperatoria y los costes del procedimiento. Sin embargo, las dudas vertidas sobre OPCABG por recientes estudios, y en particular el ensayo clínico ROOBY (The Randomized On/Off Bypass)2, por menos revascularizaciones completas, peor permeabilidad de los injertos o mayor mortalidad a largo plazo han generado una creciente oposición a OPCABG. Esta corriente de opinión negativa quedó reflejada en un duro informe publicado en Circulation en 2014 por H. Lazar3, quien abogaba abiertamente por abandonar OPCABG. Por todos estos motivos, la proporción de OPCABG sobre revascularización quirúrgica con bomba está desigualmente distribuida en el mundo: en India, el 95% de los procedimientos son OPCABG por motivos fundamentalmente económicos. En EE. UU., el pico de procedimientos OPCAB se alcanzó en 2004 con un 25%, y desde entonces ha disminuido progresivamente4–6. En España, según el registro de actividad de la Sociedad Española de Cirugía Torácica y Cardiovascular, la proporción de OPCABG sobre el total de intervenciones coronarias quirúrgicas aisladas fue 28.5% en 20177.
La única ventaja de OPCABG observada en el estudio de Tena et al. 1 fue una reducción del riesgo de accidente cerebrovascular postoperatorio RR (0.73, IC 95% 0.57). La reducción de la morbimortalidad peri-operatoria en OPCABG se explica por una activación atenuada de la respuesta inflamatoria (particularmente del sistema del complemento)8, y menores cambios neurológicos y cognitivos al minimizar la manipulación de la aorta y evitar la embolia gaseosa9. Otros metaanálisis publicados en los últimos años (tabla 1) ya describieron el efecto protector de OPCABG en los resultados precoces. Por ejemplo, en 2003, Reston et al.10, en un estudio de 46621 pacientes, encontraron que OPCABG se asociaba a menor riesgo de infarto, ictus, reintervención por sangrado, fallo renal, fibrilación auricular e infecciones del sitio quirúrgico postoperatorias. En 2012, Afilalo y cols. 11 también comunicaron un menor riesgo de eventos neurológicos en los pacientes intervenidos sin CEC. Por fin, en un metaanálisis más reciente con más de un millón de enfermos, Filardo y colaboradores 12 detectaron una disminución de la mortalidad postoperatoria clínicamente muy relevante (RR=0.81, IC 95% 0.78; 0.83).
Resumen de los principales meta análisis que han comparado la cirugía coronaria con y sin circulación extracorpórea
| Autor y año | Tipos de Estudios | N total | n (OPCABG) (%) | Resultados postoperatorios | Seguimiento | Resultados en el seguimiento | ||
|---|---|---|---|---|---|---|---|---|
| Evento | Estimador (OPCABG Vs ONCABG) | Evento | Estimador (OPCABG Vs ONCABG) | |||||
| Reston et al., 2003 (10) | 10 ECA 48 Obs | 214017 | 46621 (21.8%) | IAM ACV FRA FA ISQ | OR=0.58 (0.44; 0.76) OR=0.55 (0.43; 0.69) OR=0.62 (0.50; 0.78) OR=0.69 (0.58; 0.81) OR=0.55 (0.37; 0.83) | 3 - 25 meses | Reintervención Muerte | OR=3.63 (1.91; 6.78) OR=0.49 (0.29; 0.82) |
| Parolari et al., 2003 (17) | 9 ECA | 1090 | 532 (48.8%) | Muerte/ IAM/ ACV | OR=0.48 (0.21; 1.09) | |||
| Wijeysundera et al., 2005 (18) | 37 ECA | 3449 | ¿? | N injertos IAM ACV FA Muerte | Media=-0.19 injertos (p<0.001) OR=0.79 (0.5; 1.25) OR=0.51 (0.25; 1.05) OR=0.59 (0.46; 0.77) OR=0.91 (0.45; 1,83) | 1-2 años | Reintervencion Muerte | OR=1.75 (0.78: 3.94) OR=0.82 (0.4; 1.68) |
| 22 Obs | 293617 | ¿? | IAM ACV FA Muerte | OR=0.66 (0.5; 0.88) OR=0.62 (0.55; 0.69) OR=0.78 (0.74; 0.82) OR=0.72 (0.66; 0.78) | 1-2 años | Reintervencion IAM Muerte | OR=1.35 (0.76- 2.39) OR=0.91 (0.55; 1.49) OR=1.01 (0.74; 1.4) | |
| Chgeng et al., 2005 (19) | 37 ECA | 3369 | ¿? | N Injertos ACV FA ISQ Muerte | 2.6 Vs 2.8, p<0.001 OR=0.68 (0.33–1.40) OR=0.58 (0.44–0.77) OR=0.65 (0.41–1.04) OR=1.02 (0.58–1.80) | 1-2 años | Reintervención ACV Muerte | OR=1.61 (0.71–3.65) OR=0.50 (0.17–1.50) OR=0.88 (0.41–1.88) |
| Lim et al., 2006 (13) | 7 ECA | 1448 | ¿? | N Injertos | Media=-0.16 injertos (p<0.001) | 2 años | Permeabilidad | RR=0.95 (0.93; 0.98) |
| Feng et al., 2009 (20) | 10 ECA | 2018 | 1018 (50.5%) | 1 año | Reintervención IAM ACV Muerte | OR=1.38 (0.72; 2.67) OR=0.61 (0.31; 1.17) OR=0.56 (0.21; 1.47) OR=1 (0.56;1.77) | ||
| Takagi et al., 2010 (21) * | 11 ECA | 4326 | ¿? | 1 – 6 años | Muerte | RR=1.37 (1.04; 1.81) | ||
| Kuss et al., 2010 (22) * | 35 Obs | 123127 | ¿? | IAM ACV ISQ FA FRA Muerte | OR=0.97 (0.73; 1.3) OR=0.42 (0.33; 0.54) OR=0.59 (0.45; 0.77) OR=0.92 (0.8;1.05) OR=0.6 (0.51; 0.7) OR=0.69 (0.6; 0.75) | |||
| Jarral et al., 2011 (23) | 23 Obs | 7759 | 2822 (36.4%) | Rev. Completa IAM Muerte | OR=0.23 (0.12; 0.42) OR=0.79 (0.51; 1.22) OR=0.64 (0.51; 0.81) | Largo plazo (no precisa) | Muerte | HR=1.03 (0.88: 1.2) |
| Afilalo et al., 2012 (11) * | 59 ECA | 8961 | 4461 (49.8%) | IAM ACV Muerte | RR=0.89 (0.69; 1.33) RR=0.7 (0.49; 0.99) RR=0.9 (0.63;1.3) | |||
| Moller et al., 2012 (24) * | 86 ECA | 10716 | ¿? | N Injertos IAM ACV FRA FA Muerte | Media -0.28 injertos (p<0.001) RR=1 (0.79; 1.26) RR=0.76 (0.65; 1.06) RR=0.86 (0.62; 1.2) RR=0.78 (0.63; 0.86) RR=1.35 (1.07;1.7) | |||
| Takagi et al., 2012 (25) * | 18 ECA | 5358 | 2682 (50.1%) | 1-5 años | Muerte | OR=1.35 (1.07;1.7) | ||
| Chaundry et al., 2014 (26)** | 5 ECA 27 Obs | 52783 | 25283 (47.9%) | IAM ACV | OR=0.87 (0.58; 1.3) OR=0.81 (0.32; 2.1) | 1-10 años | Reintervención ACV Muerte | HR=1.33 (0.92; 1.98) HR=0.87 (0.48; 1.58) HR=1.06 (1; 1.13) |
| Deppe et al., 2016 (27)*** | 51 ECA | 16904 | 8453 (50%) | N Injertos iAM ACV FRA FA ISQ Muerte | Media: -0.17 p<0.001 OR=0.93 (0.79; 1.10) OR=0.74 (0.58; 0.95) OR=0.79 (0.71; 0.89) OR=0.77 (0.59; 1.01) OR=0.72 (0.60; 0.85) OR=0.86 (0.69; 1.06) | |||
| Filardo et al., 2018 (12)*** | 42 ECA 31 Obs | 1.2 millones | ¿? | Muerte | OR=0.81 (0.78; 0.83) | 10 años | Muerte | RR=1.14 (1.11;1.17) |
| Tena et al., 2019 (1)*** | 34 ECA | 16435 | 8228 (50.1%) | ACV Muerte | RR=0.73 (0.57; 0.94) RR=0.87 (0.71; 1.07) | 5 años | Permeabilidad Reintervencion Muerte | RR=0.97 (0.94; 0.99) RR=1.12 (0.94; 1.34) RR=1.15 (1.03; 1.29) |
ECA: Ensayo Clínico Aleatorizado. Obs: estudio observacional. N: número, IAM: Infarto agudo de miocardio. ACV: Accidente cerebrovascular, FA: Fibrilación auricular. ISQ: Infección del sitio quirúrgico. FRA: Fracaso renal agudo. Rev.:revascularización.
Sin embargo, OPCABG es técnicamente más demandante que la cirugía coronaria con circulación extracorpórea. De manera sistemática, el número de injertos y la revascularización completa han sido más bajos en los pacientes intervenidos sin CEC 13. De hecho, hasta el propio estudio CORONARY (The CABG Off or On Pump Revascularization Study)14, donde los procedimientos fueron llevados a cabo por cirujanos expertos, el número medio de injertos fue inferior en el grupo off pump que en el de los pacientes intervenidos con CEC (3 Vs 3.2, p=0.001). En paralelo, la mayor complejidad técnica no sólo determina una mayor tasa de revascularizaciones incompletas, sino una permeabilidad subóptima de los injertos a largo plazo11, como ha detectado el propio estudio de Tena et al. 1 ((RR=0.97, IC 95% 0.94; 0.99). Las mayor frecuencia de revascularizaciones incompletas y la reducida permeabilidad de los injertos tienen un impacto directo en los eventos clínicos a largo plazo en OPCABG. Así, la supervivencia disminuye a medida que aumenta el número de territorios sin revascularizar 15 y este efecto es tanto mayor cuanto más avanzada sea la edad del paciente16. De nuevo, este fenómeno se puede apreciar en el presente trabajo de Tena et al. 1 quienes, junto con una menor permeabilidad de los injertos a 5 años, también detectaron un incremento de la mortalidad (RR=1.13 (IC 95% 1.03;1.29).
La tabla 1 resume las principales características de los meta análisis que han comparado las dos estrategias de revascularización miocárdica y que más han sido referidos en la literatura. Aunque existen diferencias según el tipo de estudios incluidos, los eventos analizados, la estrategia de búsqueda, etc…. en general, OPCABG parece reducir la incidencia de eventos perioperatorios, a expensas de un menor número de injertos y peor permeabilidad de estos1,10–13,17–27.
Las diferencias en la incidencia de eventos a largo plazo en los meta análisis no se apreciaron hasta que se empezaron a incluir en aquellos, ensayos clínicos con tamaños muestrales de miles de pacientes1,11,12,21,22,24,26–28. Los tres ensayos clínicos que han comparado OPCABG y cirugía con CEC de mayor tamaño muestral fueron GOPCABE 28 (German Off-Pump Coronary Artery Bypass Grafting in Elderly Patients), ROOBY2 y CORONARY14.
La publicación de los ensayos clínicos ROOBY2, CORONARY 14 y GOPCABE 28 (German Off-Pump Coronary Artery Bypass Grafting in Elderly Patients) supuso un punto de inflexión en la comparación de OPCABG con la revascularización con CEC; pues los tres estaban dotados de la potencia suficiente para detectar diferencias en la incidencia de eventos clínicos a largo plazo. De hecho, los tres estudios aportan el mayor peso en los meta análisis en los que son incluidos, que llega a ser del 80% en algunos eventos del estudio de Tena et al1, por ejemplo. ROOBY y COORNARY son dos estudios con un diseño, a priori, parecido; pero con resultados muy dispares. GOPCABE no es comparable a los anteriores, ya que reclutó específicamente enfermos ancianos (mayores de 75 años), y no encontró diferencias entre las dos estrategias.
ROOBY y CORONARY merecen un análisis específico. Tena et al. 1 han demostrado que, al eliminar ROOBY de la estimación meta analítica del riesgo relativo de mortalidad a largo plazo en un análisis de sensibilidad, las diferencias entre OPCABG y cirugía con CEC (RR=1.15 (IC 95% 1.03; 1.29) desaparecen (RR=1.11 (IC 95% 0.97; 1.26)). Los resultados perioperatorios de CORONAY y ROOBY fueron similares en los pacientes intervenidos con y sin CEC. Ambos detectaron, además, un menor número de injertos por paciente en el grupo OPCABG. A 5 años, CORONARY no detectó diferencias en la incidencia del evento combinado muerte, ictus, infarto de miocardio, fallo renal y reintervención coronaria entre OPCABG y ONCABG (23.1% Vs 23.6%, p=0.72). El estudio ROOBY, sin embargo, detectó a 5 años mayor incidencia de muerte, infarto o reintervención (31% Vs 27.1%, p=0.046) y mortalidad (15.2% Vs 11.9%, p=0.02) en los pacientes intervenidos sin CEC. Se ha especulado con la posibilidad de que la diferencia de estos resultados se deba a la experiencia de los cirujanos que participaron en los estudios. Un dato a favor de esta hipótesis es que la tasa de conversiones de OPCABG a ONCABG fue superior en ROOBY que en CORONARY (12% Vs 7.9%), y que, en CORONARY, por protocolo, se exigiese que los cirujanos habían de tener una experiencia mínima de 100 casos en OPCABG, mientras que en ROOBY el 50% de los procedimientos fueron llevados a cabo por cirujanos en formación.
La controversia entre OPCABG y ONCABG está lejos de desaparecer. Los hallazgos del estudio de Tena et al. 1 dan argumentos a los defensores de la cirugía con CEC. Sin embargo, OPCABG parece seguir siendo una opción razonable en enfermos de edad avanzada 28 o aquellos con perfil de riesgo elevado, cuando el impacto de una revascularización incompleta a largo plazo es menor y evitar el daño neurológico ha de ser prioritario.
Sea como fuere, OPCABG no ha de ser un fin en sí mismo: el objetivo último de la cirugía coronaria ha de ser alcanzar una revascularización lo más completa y duradera posible, evitando en lo posible el riesgo de complicaciones. El que sea con o sin CEC dependerá del perfil de riesgo de cada paciente, las características anatómicas coronarias, la experiencia quirúrgica y anestésica de cada centro, los medios técnicos disponibles, etc…
En España, hemos sido cautos a la hora de expandir OPCABG. Tal y como demuestra el análisis del registro de actividad de nuestra sociedad, menos del 30% de las revascularizaciones quirúrgicas se hacen sin CEC7. Esto es lógico, teniendo en cuenta que el número de intervenciones coronarias por 100.000 habitantes es de los más bajos de la OCDE 29 y que no existen centros de referencia con programas de calidad de OPCABG. De hecho, en 2017 se llevaron a cabo 5027 revascularizaciones miocárdicas en 62 centros, lo que arroja una media de 81.1 casos por centro. Con este volumen, es muy difícil aglutinar la experiencia suficiente como para generalizar la cirugía coronaria sin circulación extracorpórea.