Actualmente, son escasos los estudios en la literatura que comparen los resultados de las técnicas de resección y de implante de neocuerdas para la corrección del prolapso de velo posterior en la insuficiencia mitral degenerativa y en su mayoría analizan los resultados a corto plazo exclusivamente.
Este estudio se ha realizado para comparar los resultados a medio plazo entre estas 2 técnicas en nuestro medio, haciendo especial hincapié en el análisis del índice de coaptación de los velos.
MétodosSe ha incluido en el estudio a 98 pacientes con insuficiencia mitral degenerativa por prolapso de velo posterior como causa principal, corregido mediante implante de neocuerdas o resección cuadrangular, comparando los resultados clínicos y ecocardiográficos en el seguimiento.
ResultadosA nivel perioperatorio, no se observaron diferencias en relación con los tiempos quirúrgicos, el riesgo de movimiento anterior sistólico o la insuficiencia mitral residual intraoperatoria. En cuanto al seguimiento posterior, no se observaron diferencias en la evolución clínica y ecocardiográfica, salvo en la reducción del diámetro telediastólico del ventrículo izquierdo, que fue superior en el grupo de resección (–12,3±8,7 vs. –8,1±8,5mm, p<0,05). El análisis de la coaptación de los velos fue similar en ambos grupos (índice de longitud de coaptación: 0,25±0,15 en resección vs. 0,2±0,07 en neocuerdas, p=0,08).
ConclusionesNuestro resultados demuestran que el uso de neocuerdas para la corrección del prolapso de velo posterior ofrece resultados similares tanto clínicos como ecocardiográficos a corto y medio plazo frente a la resección, incluyendo el grado de coaptación de los velos.
There is a lack of studies comparing the results of both techniques in MV repair procedures for correction of posterior leaflet prolapse in degenerative mitral regurgitation and most of what has been published analyses the short term postoperative course.
The present study was carried out to evaluate results of mitral valve repair surgery with quadrangular resection or neochordae implantation in degenerative posterior leaflet prolapse, with a special emphasis in postoperative leaflet coaptation analysis using the coaptation length index.
Methods98 patients were included in this study if they presented degenerative posterior leaflet prolapse as the main cause of mitral regurgitation, and received quadrangular resection or neochordae implantation for its correction. We compared clinical and echocardiographic follow-up data between both techniques.
ResultsPerioperatively, there were no differences in surgical times, size of ring employed, risk of systolic anterior motion and residual intraoperative mitral regurgitation. During follow-up, there were no differences in clinical course or echocardiographic examination, except for the left ventricle end-dyastolic diameter, which had a statistically better regression in the resection sample (–12.3±8.7 vs –8.1±8.5mm, P<.05). The coaptation analysis was similar for both groups (coaptation length index: 0.25±0.15 for resection group vs 0.2±0.07 for neochordae, P=.08).
ConclusionsOur results demonstrate that neochordae implantation technique for degenerative posterior mitral leaflet prolapse correction offers similar mid-term clinical and echocardiographic outcomes compared to quadrangular resection technique, including the grade of leaflet coaptation.
La insuficiencia mitral (IM) es la segunda causa de enfermedad valvular cardíaca en Europa1 con una prevalencia estimada del 1,7%2. Entre sus posibles causas, la enfermedad degenerativa es la principal en los países desarrollados3 y la cirugía reparadora ha demostrado ser la mejor opción terapéutica cuando se trata de una IM severa4-6. Dos tercios de los pacientes quirúrgicos presentan un prolapso de velo posterior, generalmente implicando al segmento central7, para lo cual la resección cuadrangular y la reconstrucción del mismo junto a una anuloplastia constituye la técnica quirúrgica estándar. Pero hay una tendencia en auge de utilizar técnicas conservadoras mediante el implante de neocuerdas, que han demostrado muy buenos resultados a largo plazo8.
Pero los estudios comparativos entre estas 2 vertientes técnicas para la corrección del prolapso de velo posterior en la IM degenerativa son escasos y la mayor parte de lo publicado analiza los resultados a corto plazo.
Además hay una tendencia reciente en la cirugía reparadora mitral no solo a conseguir una correcta aposición de los velos sin tensión de las suturas, sino también a obtener una buena coaptación entre los mismos para asegurar una óptima durabilidad de la reparación9,10, con una reducción del riesgo de recurrencia. Pero hay ciertas dificultades a la hora de analizar la coaptación de los velos, puesto que no hay unos parámetros estandarizados para su medición. En 2004, Yamauchi et al.11 introdujeron el concepto de índice de longitud de coaptación, que en nuestra opinión, es un método fácil y reproducible de medir ecocardiográficamente el grado de coaptación de los velos.
El presente estudio se ha realizado para comparar los resultados de la cirugía reparadora de la IM degenerativa debida a prolapso de velo posterior mediante las técnicas de resección y de implante de neocuerdas, haciendo especial hincapié en el grado de coaptación de los velos, utilizando el índice de coaptación para su análisis.
MétodosRevisando a los 198 pacientes intervenidos de cirugía de reparación mitral desde el 18 de julio del 2000 hasta el 21 de febrero del 2011 en nuestro servicio, se ha reclutado de forma retrospectiva a un total de 98 pacientes tras aplicar los siguientes criterios de inclusión: presentar un prolapso de velo posterior de etiología degenerativa como causa principal de una IM severa y recibir bien una resección cuadrangular bien un implante de neocuerdas para su corrección; dividiéndose en 2 grupos: el 50% de los pacientes en el no conservador (con resección del velo) y el otro 50% en el conservador (implante de neocuerdas). Se excluyó a los pacientes que presentaran una IM de etiología mixta, una disfunción severa de ventrículo izquierdo (fracción de eyección del ventrículo izquierdo [FEVI]<30%) o el empleo de ambos tipos de técnicas en el velo posterior.
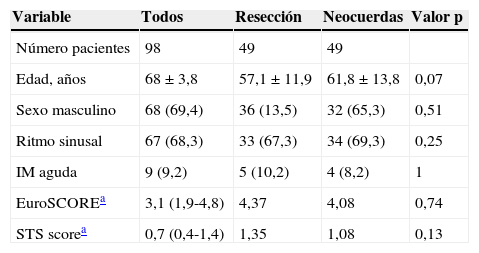
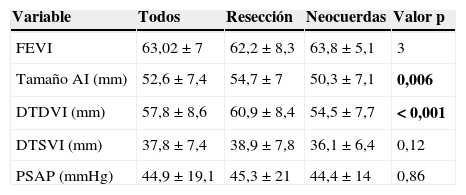
Los datos clínicos preoperatorios se resumen en la tabla 1. Ambos grupos son muy similares en la distribución por sexo y la edad media en el momento de la cirugía, así como en las características clínicas. En cuanto a los parámetros ecocardiográficos preoperatorios, se observaron diferencias significativas en el tamaño de la aurícula izquierda (AI) y el diámetro telediastólico del ventrículo izquierdo (DTDVI), que eran superiores en el grupo de resección (tabla 2).
Características preoperatorias de los pacientes
| Variable | Todos | Resección | Neocuerdas | Valor p |
|---|---|---|---|---|
| Número pacientes | 98 | 49 | 49 | |
| Edad, años | 68±3,8 | 57,1±11,9 | 61,8±13,8 | 0,07 |
| Sexo masculino | 68 (69,4) | 36 (13,5) | 32 (65,3) | 0,51 |
| Ritmo sinusal | 67 (68,3) | 33 (67,3) | 34 (69,3) | 0,25 |
| IM aguda | 9 (9,2) | 5 (10,2) | 4 (8,2) | 1 |
| EuroSCOREa | 3,1 (1,9-4,8) | 4,37 | 4,08 | 0,74 |
| STS scorea | 0,7 (0,4-1,4) | 1,35 | 1,08 | 0,13 |
Los valores se expresan en Media±DE o n (%).
Datos ecocardiográficos preoperatorios
| Variable | Todos | Resección | Neocuerdas | Valor p |
|---|---|---|---|---|
| FEVI | 63,02±7 | 62,2±8,3 | 63,8±5,1 | 3 |
| Tamaño AI (mm) | 52,6±7,4 | 54,7±7 | 50,3±7,1 | 0,006 |
| DTDVI (mm) | 57,8±8,6 | 60,9±8,4 | 54,5±7,7 | < 0,001 |
| DTSVI (mm) | 37,8±7,4 | 38,9±7,8 | 36,1±6,4 | 0,12 |
| PSAP (mmHg) | 44,9±19,1 | 45,3±21 | 44,4±14 | 0,86 |
Los valores se expresan en media±DE. En negrita, los valores de p que dan un resultado estadísticamente significativo.
A modo de resumen, todos los procedimientos se realizaron bajo circulación extracorpórea e hipotermia ligera. De forma rutinaria se emplea la ecocardiografía transesofágica en todos los pacientes. La válvula mitral se expone a través de una auriculotomía izquierda y el análisis de la misma se realiza como describe Carpentier et al.12.
En el grupo no conservador, se empleó una resección cuadrangular estándar del segmento redundante, con reconstrucción de los remanentes bien mediante una plicatura anular, una técnica de deslizamiento o de plegado. Actualmente, tendemos a utilizar esta última porque es la que crea menos estrés del velo residual13.
En el caso del implante de neocuerdas, empleamos una sutura de politetrafluoroetileno expandido del 4.0 con doble aguja (W.L. Gore & Associates, Flagstaff, EE. UU.). Primero insertamos la sutura con un punto en 8 en la zona fibrosa del músculo papilar y los 2 extremos restantes se pasan por el borde libre del velo posterior, a nivel del segmento prolapsante, desde la cara ventricular a la cara auricular. La longitud correcta de las cuerdas la estimamos mediante la inyección de suero salino en el ventrículo izquierdo comprobando la altura de los velos a la que se obtiene una buena coaptación de los mismos, fijando esta altura con 2 nudos. Seguidamente, pasamos ambos extremos desde la cara auricular a la cara ventricular del velo, asegurando las cuerdas con varios nudos.
Finalmente, terminamos la corrección con una anuloplastia para estabilizar la reparación y optimizar la coaptación de los velos.
SeguimientoSe pudo realizar un seguimiento completo a un 83% de los pacientes, con una duración media ± desviación estándar de 54,3±31 meses. Este seguimiento se realizó mediante una entrevista clínica personal llevada a cabo por un cirujano de nuestro servicio y una ecocardiografía transtorácica hecha por un único cardiólogo entrenado en la misma con el sistema ecocardiográfico iE33 xMATRIX de Philips.
Para la evaluación del grado de IM residual se emplearon parámetros cualitativos y cuantitativos, y se evaluó el índice de longitud de coaptación mediante la fórmula:CLI=CL/MVddonde CLI = índice de longitud de coaptación, CL = longitud de coaptación y MVd = dimensión valvular mitral al final de la sístole en el eje corto. La longitud de coaptación se obtiene de la diferencia entre la longitud total del velo anterior en diástole – longitud del velo anterior libre no coaptado en sístole.
Análisis estadísticoLas variables categóricas se expresaron mediante porcentajes y las variables continuas mediante media±desviación estándar. El análisis estadístico de realizó con el paquete estadístico para las ciencias sociales versión 15 (SPSS, Chicago, EE. UU.). El test de la χ2 fue el empleado para comparar las variables categóricas, mientras que para las continuas se utilizó el test de la t de Student; en el caso del análisis de datos pre y post de los pacientes, se utilizó la t de Student para datos pareados. El análisis de supervivencia se realizó mediante las curvas de Kaplan-Meier. Los resultados se consideraron estadísticamente significativos si el valor de p era inferior a 0,05.
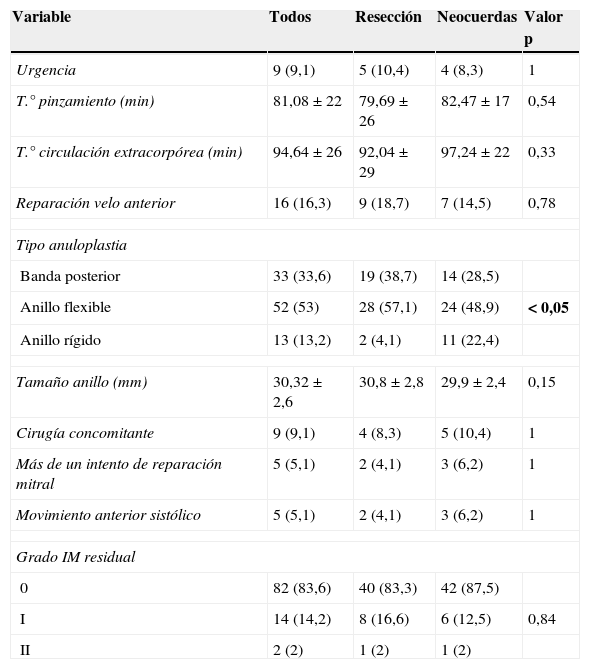
ResultadosEl tiempo medio de circulación extracorpórea fue de 90±20,68 min y el de pinzamiento aórtico de 76,72±16,48, para la cirugía aislada de reparación mitral. Si incluimos los procesos mixtos, el tiempo medio de circulación extracorpórea y de pinzamiento aórtico fue de 94,64±26,33 y 81,08±22,36 min, respectivamente. Perioperatoriamente, solo encontramos diferencias significativas en la proporción de anillos rígidos utilizados, que fue superior en el grupo de neocuerdas. No hubo diferencias en los tiempos quirúrgicos, el tamaño de anillo empleado (30,8±2,8 en resección vs. 29,9±2,4mm en neocuerdas, p=0,15), riesgo de movimiento anterior sistólico o IM residual (tabla 3).
Datos operatorios
| Variable | Todos | Resección | Neocuerdas | Valor p |
|---|---|---|---|---|
| Urgencia | 9 (9,1) | 5 (10,4) | 4 (8,3) | 1 |
| T.° pinzamiento (min) | 81,08±22 | 79,69±26 | 82,47±17 | 0,54 |
| T.° circulación extracorpórea (min) | 94,64±26 | 92,04±29 | 97,24±22 | 0,33 |
| Reparación velo anterior | 16 (16,3) | 9 (18,7) | 7 (14,5) | 0,78 |
| Tipo anuloplastia | ||||
| Banda posterior | 33 (33,6) | 19 (38,7) | 14 (28,5) | |
| Anillo flexible | 52 (53) | 28 (57,1) | 24 (48,9) | < 0,05 |
| Anillo rígido | 13 (13,2) | 2 (4,1) | 11 (22,4) | |
| Tamaño anillo (mm) | 30,32±2,6 | 30,8±2,8 | 29,9±2,4 | 0,15 |
| Cirugía concomitante | 9 (9,1) | 4 (8,3) | 5 (10,4) | 1 |
| Más de un intento de reparación mitral | 5 (5,1) | 2 (4,1) | 3 (6,2) | 1 |
| Movimiento anterior sistólico | 5 (5,1) | 2 (4,1) | 3 (6,2) | 1 |
| Grado IM residual | ||||
| 0 | 82 (83,6) | 40 (83,3) | 42 (87,5) | |
| I | 14 (14,2) | 8 (16,6) | 6 (12,5) | 0,84 |
| II | 2 (2) | 1 (2) | 1 (2) | |
Los valores se expresan en media±DE o n (%). En negrita, los valores de p que dan un resultado estadísticamente significativo.
El área valvular efectiva fue de 2,36±0,58 cm2 en el grupo de resección y de 2,27±0,66 cm2 en el de neocuerdas (p = 0,55) y el gradiente medio transmitral fue de 2,76±1,1 y 3,26±1,3mmHg, respectivamente (p = 0,07).
Tres pacientes requirieron una reintervención en el seguimiento: 2 en el grupo de resección y uno en el de neocuerdas. Uno debido a una perforación en P3 por una endocarditis, otro por un prolapso de P3 por rotura de cuerdas nativas (en ambos casos se realizó una rereparación con buenos resultados) y el tercer paciente presentó una dehiscencia del anillo rígido protésico, recibiendo una sustitución valvular mitral.
No hubo diferencias entre ambos grupos en el seguimiento clínico postoperatorio, salvo la duración del mismo, que fue superior en el grupo de resección (35,1±21,6 vs. 72,2±27,8 meses, p=0,001). Durante el mismo, 3 pacientes fallecieron, ninguno de causa cardiovascular, y la supervivencia acumulada estimada a 5 y 8 años fue del 98,5 y el 92%, respectivamente. No se observaron tampoco diferencias en relación con la mortalidad y supervivencia.
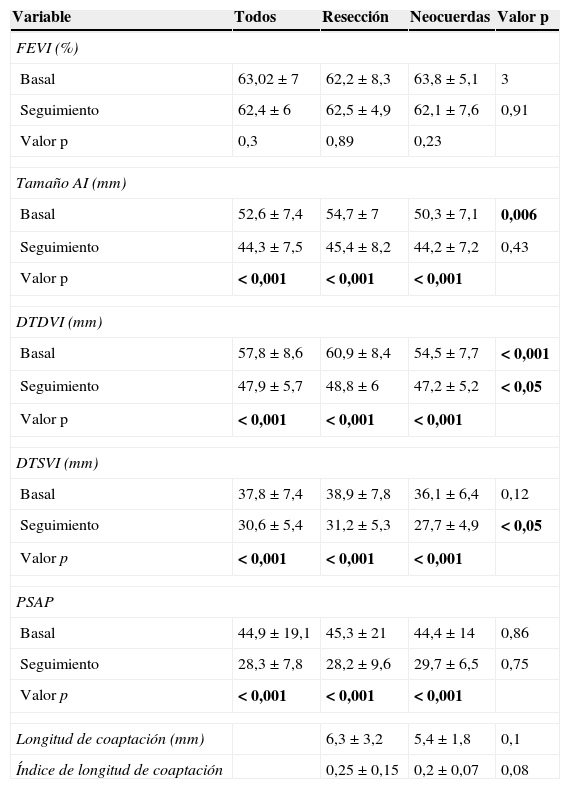
Análisis ecocardiográfico en el seguimientoLa tabla 4 muestra los parámetros ecocardiográficos analizados más relevantes, tanto a nivel preoperatorio como en el seguimiento. Lo primero que observamos es que tanto de forma global como por subgrupos, hay una mejoría significativa en el tamaño de AI, DTDVI, diámetro telesistólico de ventrículo izquierdo (DTSVI) y la presión sistólica de arteria pulmonar (PSAP) entre el pre y el postoperatorio, mientras que la FEVI se mantuvo estable.
Parámetros ecocardiográficos pre y postoperatorios
| Variable | Todos | Resección | Neocuerdas | Valor p |
|---|---|---|---|---|
| FEVI (%) | ||||
| Basal | 63,02±7 | 62,2±8,3 | 63,8±5,1 | 3 |
| Seguimiento | 62,4±6 | 62,5±4,9 | 62,1±7,6 | 0,91 |
| Valor p | 0,3 | 0,89 | 0,23 | |
| Tamaño AI (mm) | ||||
| Basal | 52,6±7,4 | 54,7±7 | 50,3±7,1 | 0,006 |
| Seguimiento | 44,3±7,5 | 45,4±8,2 | 44,2±7,2 | 0,43 |
| Valor p | < 0,001 | < 0,001 | < 0,001 | |
| DTDVI (mm) | ||||
| Basal | 57,8±8,6 | 60,9±8,4 | 54,5±7,7 | < 0,001 |
| Seguimiento | 47,9±5,7 | 48,8±6 | 47,2±5,2 | < 0,05 |
| Valor p | < 0,001 | < 0,001 | < 0,001 | |
| DTSVI (mm) | ||||
| Basal | 37,8±7,4 | 38,9±7,8 | 36,1±6,4 | 0,12 |
| Seguimiento | 30,6±5,4 | 31,2±5,3 | 27,7±4,9 | < 0,05 |
| Valor p | < 0,001 | < 0,001 | < 0,001 | |
| PSAP | ||||
| Basal | 44,9±19,1 | 45,3±21 | 44,4±14 | 0,86 |
| Seguimiento | 28,3±7,8 | 28,2±9,6 | 29,7±6,5 | 0,75 |
| Valor p | < 0,001 | < 0,001 | < 0,001 | |
| Longitud de coaptación (mm) | 6,3±3,2 | 5,4±1,8 | 0,1 | |
| Índice de longitud de coaptación | 0,25±0,15 | 0,2±0,07 | 0,08 | |
Los valores se expresan en media±DE. En negrita, los valores de p que dan un resultado estadísticamente significativo.
Comparando los resultados postoperatorios, en el grupo de neocuerdas el DTSVI y el DTDVI son significativamente mejores que en el de resección. El DTDVI medio en el seguimiento fue de 48,8±6mm en el grupo no conservador y de 47,2±5,2mm en el conservador (p<0,05), y el DTSVI medio fue de 31,2±5,3mm y 27,7±4,9mm, respectivamente (p<0,05).
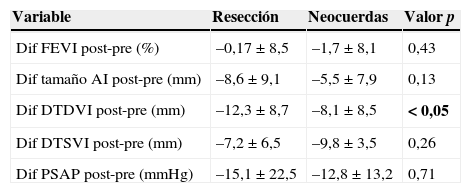
Pero dado que partimos de 2 grupos con diferencias significativas en estos parámetros en el preoperatorio, debemos comparar el nivel de mejoría de los mismos en el seguimiento, teniendo en cuenta los valores preoperatorios (véase la tabla 5); para ello comparamos el grado de regresión de estos pre y postoperatoriamente, y observamos una mejoría similar en ellos entre ambos grupos, excepto en el grado de regresión del DTDVI, que fue significativamente mayor en el grupo de resección.
Análisis del grado de regresión de los parámetros ecocardiográficos entre el preoperatorio y el seguimiento
| Variable | Resección | Neocuerdas | Valor p |
|---|---|---|---|
| Dif FEVI post-pre (%) | –0,17±8,5 | –1,7±8,1 | 0,43 |
| Dif tamaño AI post-pre (mm) | –8,6±9,1 | –5,5±7,9 | 0,13 |
| Dif DTDVI post-pre (mm) | –12,3±8,7 | –8,1±8,5 | < 0,05 |
| Dif DTSVI post-pre (mm) | –7,2±6,5 | –9,8±3,5 | 0,26 |
| Dif PSAP post-pre (mmHg) | –15,1±22,5 | –12,8±13,2 | 0,71 |
Los valores se expresan en media±DE. En negrita, los valores de p que dan un resultado estadísticamente significativo.
Dif: diferencia.
Finalmente, analizamos la longitud de coaptación y el índice de longitud de coaptación en ambos grupos y no observamos diferencias estadísticamente significativas.
DiscusiónLas técnicas quirúrgicas más empleadas para la corrección del prolapso de velo posterior se pueden resumir en 2 líneas estratégicas: conservadoras y no conservadoras. Las no conservadoras, que implican la resección de velo, están bien consolidadas desde su introducción por Carpentier14 en 1983 y han demostrado sus buenos resultados a corto y largo plazo; pero a pesar de su efectividad, la resección y reaproximación de los segmentos remanentes del velo aumentan la rigidez del velo restringiendo su movilidad y reduciendo la coaptación de los mismos, afectando a la fisiología normal de la válvula15. Teniendo como uno de los objetivos el evitar esta alteración anatómica y fisiológica, surgieron las técnicas de implante de neocuerdas que teóricamente maximizan el orificio efectivo residual mitral y la longitud de coaptación, preservando la continuidad ventrículo-anular, minimizando la tensión del velo posterior y consiguiendo una mejor fisiología valvular en comparación con las técnicas de resección. Los resultados de la resección cuadrangular han sido más extensamente analizados a largo plazo que los de las neocuerdas por su más reciente introducción, pero ya hay publicada experiencia con ellas a 25 años16, con muy buenos resultados.
Tras realizar una revisión bibliográfica exhaustiva, encontramos 8 artículos que compararan los resultados entre ambas técnicas. El primero fue publicado en 200717 y comparaba a 12 pacientes con neocuerdas frente a 18 con resección. Los resultados perioperatorios fueron similares excepto por el gradiente máximo transmitral, que era superior en el grupo de resección (1,8±0,7mmHg en neocuerdas vs. 3,2±1,0mmHg en resección, p=0,001).
Un ensayo clínico prospectivo aleatorizado18 comparó a 69 pacientes con técnica de neocuerdas frente a 53 con resección, y un seguimiento de un año. La única diferencia observada fue que con las neocuerdas se obtenía una longitud de coaptación mayor en la ecocardiografía transesofágica intraoperatoria (7,6±3,6mm frente a 5,9±2,6mm; p=0,03).
Este mismo equipo publicó al año siguiente un estudio prospectivo con 670 pacientes19: 317 en el grupo de no resección y 353 en el otro. Los resultados perioperatorios fueron similares excepto por los tiempos quirúrgicos y el tamaño y el porcentaje de anillos rígidos utilizados, superiores en el grupo de neocuerdas. En la ecocardiografía realizada en el ingreso observaron un grado de IM tras la cirugía ligeramente mayor en el grupo de resección (0,4±0,6 vs. 0,2±0,5, p=0,007), un área efectiva mitral algo inferior (3,0±0,8 cm2 vs. 3,3±0,8 cm2, p<0,001) y un gradiente máximo transmitral significativamente superior (3,1±1,7mmHg vs. 2,7±1,7mmHg, p=0,03). Realizaron un seguimiento medio de 1-3 años y no observaron diferencias en el mismo. Por tanto, concluyeron que la técnica de cuerdas ofrece resultados similares clínicamente y en relación con la durabilidad de la reparación a medio plazo a los obtenidos con las técnicas de resección.
También se ha realizado un estudio experimental sobre 8 válvulas mitrales porcinas en un simulador20. Provocaron una IM por transección de las cuerdas posteriores marginales y realizaron la corrección del prolapso de forma consecutiva mediante implante de neocuerdas, resección triangular y finalmente resección cuadrangular. Observaron que únicamente las neocuerdas restauraban la longitud de coaptación previa y la motilidad normal del velo posterior.
En 2010, un estudio retrospectivo comparó a 307 pacientes con prolapso del velo posterior21 (205 con técnicas de resección y 192 con neocuerdas), realizando un seguimiento medio de 1,5 años. No encontraron diferencias en relación con la hemodinámica valvular, la morbimortalidad, la supervivencia global y la supervivencia libre de reintervención. Únicamente el tamaño de anillo protésico empleado en la reparación era mayor en el grupo de neocuerdas (tamaño medio 32±2,5 vs. 30±2, p<0,001).
Otro estudio evaluó la motilidad de la válvula mitral intraoperatoriamente mediante ecocardiografía transesofágica tridimensional en 28 pacientes con prolapso mitral22, de los cuales 15 recibieron neocuerdas y 13, resección. Observaron que con las neocuerdas se obtenía una mejor motilidad tanto de los velos como del anillo mitral.
Otro análisis retrospectivo sobre 60 pacientes con prolapso del velo posterior23 (21 con resección y 39 con neocuerdas) y un seguimiento medio de 28 meses no encontró diferencias en los resultados clínicos y ecocardiográficos.
Finalmente, en 2013, se publicó el primer estudio que comparaba estas 2 técnicas realizadas mediante cirugía robótica24 (248 pacientes con técnicas de resección y 86 con neocuerdas). Concluyeron que el implante de neocuerdas requería menores tiempos quirúrgicos y menor riesgo de movimiento anterior sistólico.
En nuestro caso, hemos comparado 2 grupos de pacientes con características clínicas preoperatorias similares pero con diferencias estadísticamente significativas en los parámetros ecocardiográficos preoperatorios. Los pacientes del grupo de neocuerdas presentaban diámetros inferiores de AI (50,3±7,1mm vs. 54,7±7mm, p=0,006) y DTDVI (54,5±7,7mm vs. 60,9±8,4mm, p<0,001) en comparación con el grupo de resección. Esto se debe a que las neocuerdas las hemos introducido más recientemente y cada vez la indicación de cirugía de reparación mitral se realiza en estadios menos evolucionados de la enfermedad.
Perioperatoriamente, no encontramos diferencias en cuanto a los tiempos quirúrgicos, el grado de IM residual o el riesgo de movimiento anterior sistólico. Hubo un mayor porcentaje de anillos rígidos empleados en el grupo conservador, pero no había diferencias en los tamaños de los mismos.
La evolución clínica en el seguimiento fue similar, con la única diferencia de la duración del mismo por la introducción posterior de la técnica de neocuerdas en el servicio (35,1±21,6 meses vs. 72,2±27,8 meses para el grupo de resección, p=0,001). No observamos diferencias en términos de mortalidad o supervivencia libre de eventos relacionados con la válvula.
En cuanto al análisis ecocardiográfico realizado en el seguimiento, hubo una mejoría significativa en el tamaño de cavidades izquierdas, grado de IM y PSAP respecto a la basal en toda la población, mientras que la FEVI se mantuvo estable. Comparando estos parámetros entre los 2 grupos, observamos que en el de neocuerdas tanto el DTSVI como el DTDVI eran significativamente inferiores que en el de resección (DTDVI: 46,6±5,3mm vs. 49,1±5,9mm, p<0,05; DTSVI: 28,4±4,7mm vs. 31,8±5,4mm, p<0,05; respectivamente). Pero como partimos de poblaciones con diferencias en estos parámetros a nivel preoperatorio, estos datos obtenidos en el seguimiento pueden estar sesgados. Por ello comparamos el grado de regresión de los mismos, calculando la diferencia entre los valores post y preoperatorios (tabla 5) y comprobamos que ambas técnicas lograban una mejoría similar de estos, salvo el DTDVI, cuya reducción fue significativamente mayor en el grupo de resección. Creemos que este hallazgo se debe a 2 hechos: que el seguimiento fue mayor en el grupo de resección y que, al tener un DTDVI mayor preoperatorio, es lógico pensar que su reducción va a ser superior para alcanzar un valor normal.
Finalmente, otro parámetro en relación con la fisiología de la válvula mitral que, aunque mencionado en alguno de los artículos previamente citados, no ha sido comparado aún en el seguimiento medio entre estas 2 técnicas es el grado de coaptación de los velos. El interés por analizar este aspecto nace de la convicción de que una adecuada longitud de coaptación de los velos es importante para asegurar una buena durabilidad de la reparación mitral a largo plazo25. Para analizarlo utilizamos el índice de longitud de coaptación, como hemos descrito previamente.
Por tanto, comparamos tanto la longitud de coaptación (6,3±3,2mm vs. 5,4±1,8mm, p=0,1) como el índice de longitud de coaptación (0,25±0,15 vs. 0,2±0,07, p=0,08) entre el grupo de resección y el de neocuerdas a medio plazo y no encontramos diferencias significativas en los mismos en función de la técnica empleada.
Limitaciones del estudioEste estudio es de naturaleza retrospectiva, por lo que está sujeto a los sesgos inherentes a su análisis. Otro aspecto limitante es la diferencia en la duración del seguimiento de ambos grupos, que fue significativamente mayor en el grupo de resección. Además, pese a que la ecocardiografía hecha en el seguimiento sí fue realizada por un único cardiólogo, la preoperatoria fue realizada por distintos observadores (la mayoría de ellos de la sección de estudio de imagen de nuestro servicio de cardiología). Y, por último, otro aspecto limitante fue la imposibilidad de obtener preoperatoriamente el grado de coaptación de los velos mitrales antes de la cirugía, lo que habría aportado más información en cuanto a los resultados comparativos entre la técnica de resección y la de neocuerdas.
ConclusionesLa conclusión más importante del estudio es que la técnica de implante de neocuerdas para la corrección del prolapso de velo posterior en la IM degenerativa ofrece resultados similares a medio plazo clínicos y ecocardiográficos, incluido el grado de coaptación de los velos, a los obtenidos con la técnica de resección cuadrangular.
Estudios con un seguimiento mayor confirmarán estos hallazgos, especialmente si incluyen el análisis preoperatorio del índice de longitud de coaptación.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.