Programa de Actividades Preventivas y de Promoción de la Salud-PAPPS 2022
Más datosSe presentan las recomendaciones del Programa de Actividades Preventivas y Promoción de la Salud (PAPPS) de la Sociedad Española de Medicina Familiar y Comunitaria (semFYC), para la promoción de un estilo de vida saludable mediante la metodología de intervención y las actuaciones preventivas en consumo de tabaco, consumo de alcohol, alimentación saludable, actividad física en el tiempo libre y prevención de accidentes de tráfico y sistemas de retención infantil. Se actualizan las recomendaciones, se señalan aspectos novedosos como la definición de consumo de alcohol de bajo riesgo y se pone al día la bibliografía. Para las principales recomendaciones se incluyen tablas específicas que recogen la calidad de la evidencia y la fuerza de la recomendación.
We present the recommendations of the Preventive Activities and Health Promotion Programme (PAPPS) of the semFYC (Spanish Society of Family and Community Medicine) to promote healthy lifestyles using intervention methodology, and preventive actions against tobacco and alcohol use, healthy eating, physical activity in leisure time, prevention of traffic accidents, and child restraint systems. The recommendations have been updated, and new aspects highlighted, such as the definition of low-risk alcohol consumption, and the references have been updated. For the main recommendations, we include specific tables showing the quality of the evidence and the strength of the recommendation.
Estudios demuestran que determinados cambios en el estilo de vida son eficaces para mejorar la salud de las personas y disminuir la carga de enfermedad1,2.
La evidencia sobre las intervenciones para el cambio de conducta (ICC) en las consultas de atención primaria (AP) confirma3 la utilidad de las estrategias cognitivo-conductuales. Las ICC más intensivas se asocian con mayor magnitud y duración del beneficio. Las intervenciones individuales sobre un solo factor de riesgo tienen escaso impacto en la salud de las personas y sus determinantes, por lo que se aconseja el abordaje integral de las conductas susceptibles de cambio para mejorar el estilo de vida4. Aunque no han demostrado mejorar los resultados5, se recomienda el uso de materiales didácticos impresos como apoyo a las intervenciones breves.
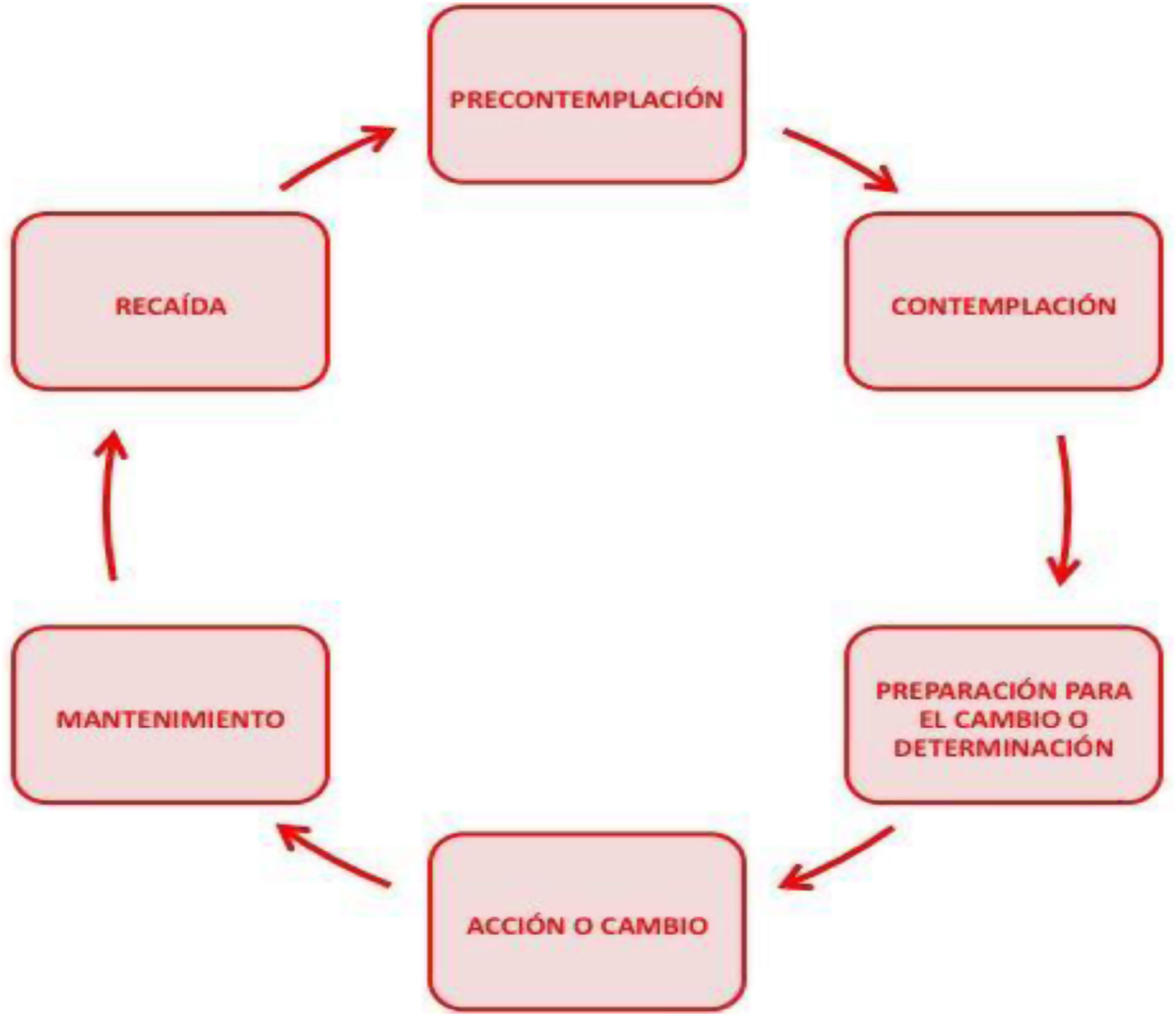
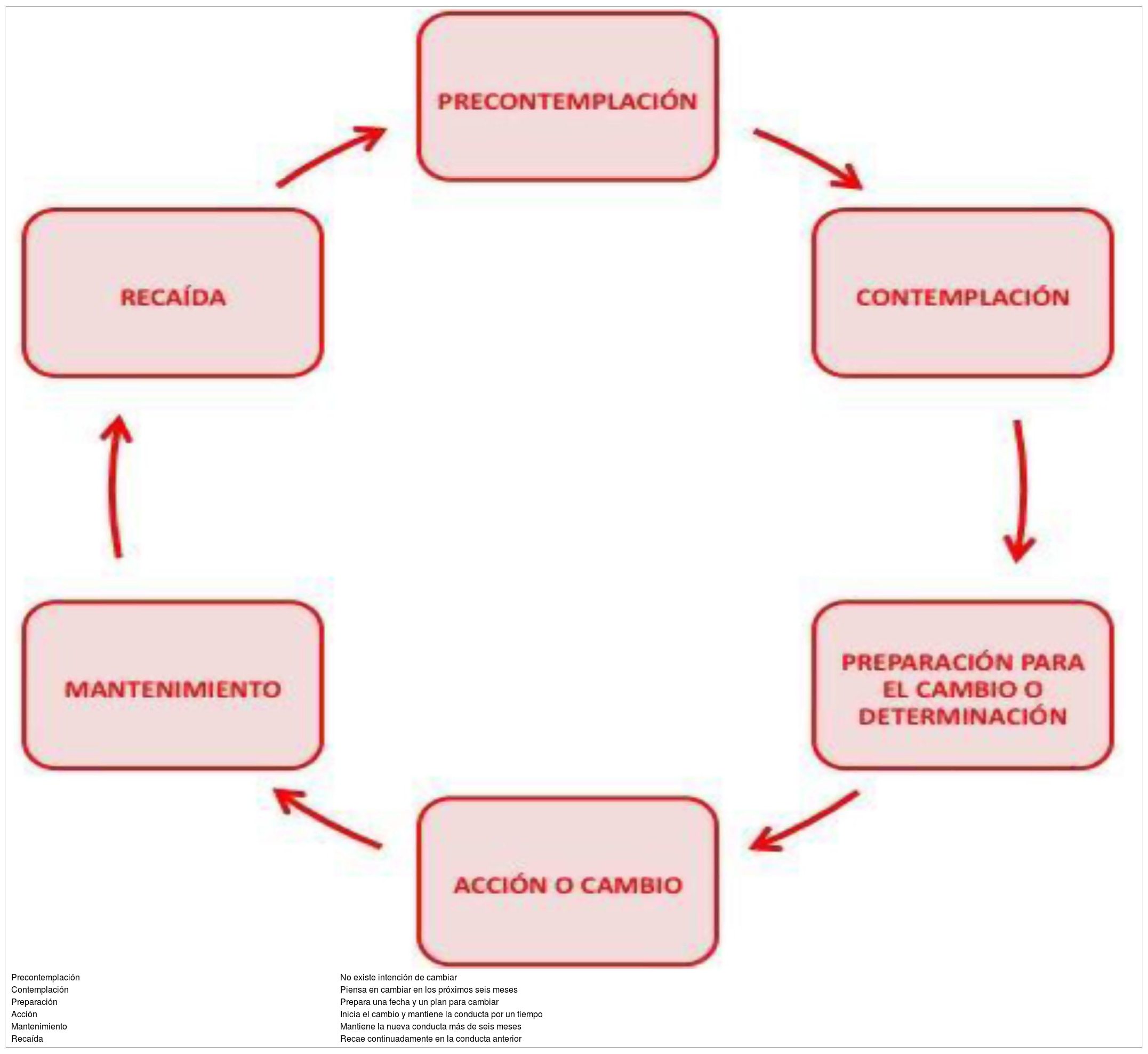
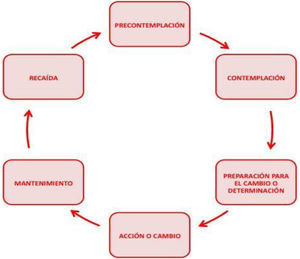
Múltiples ICC se han basado en el modelo de los estadios del cambio6: las personas cambian su conducta transitando a través de una serie de etapas (tabla 1), por lo que el profesional debe hacer una ICC adaptada al estadio en el que se encuentra la persona. Este modelo tiene limitaciones para abordar comportamientos complejos (actividad física o la conducta alimentaria) o para intervenir sobre más de una conducta al mismo tiempo, y la evidencia sobre su efectividad en AP es controvertida.
Estadios del proceso de cambio de una conducta
| Precontemplación | No existe intención de cambiar |
| Contemplación | Piensa en cambiar en los próximos seis meses |
| Preparación | Prepara una fecha y un plan para cambiar |
| Acción | Inicia el cambio y mantiene la conducta por un tiempo |
| Mantenimiento | Mantiene la nueva conducta más de seis meses |
| Recaída | Recae continuadamente en la conducta anterior |
Adaptado Prochaska y Di Clemente, 1991.
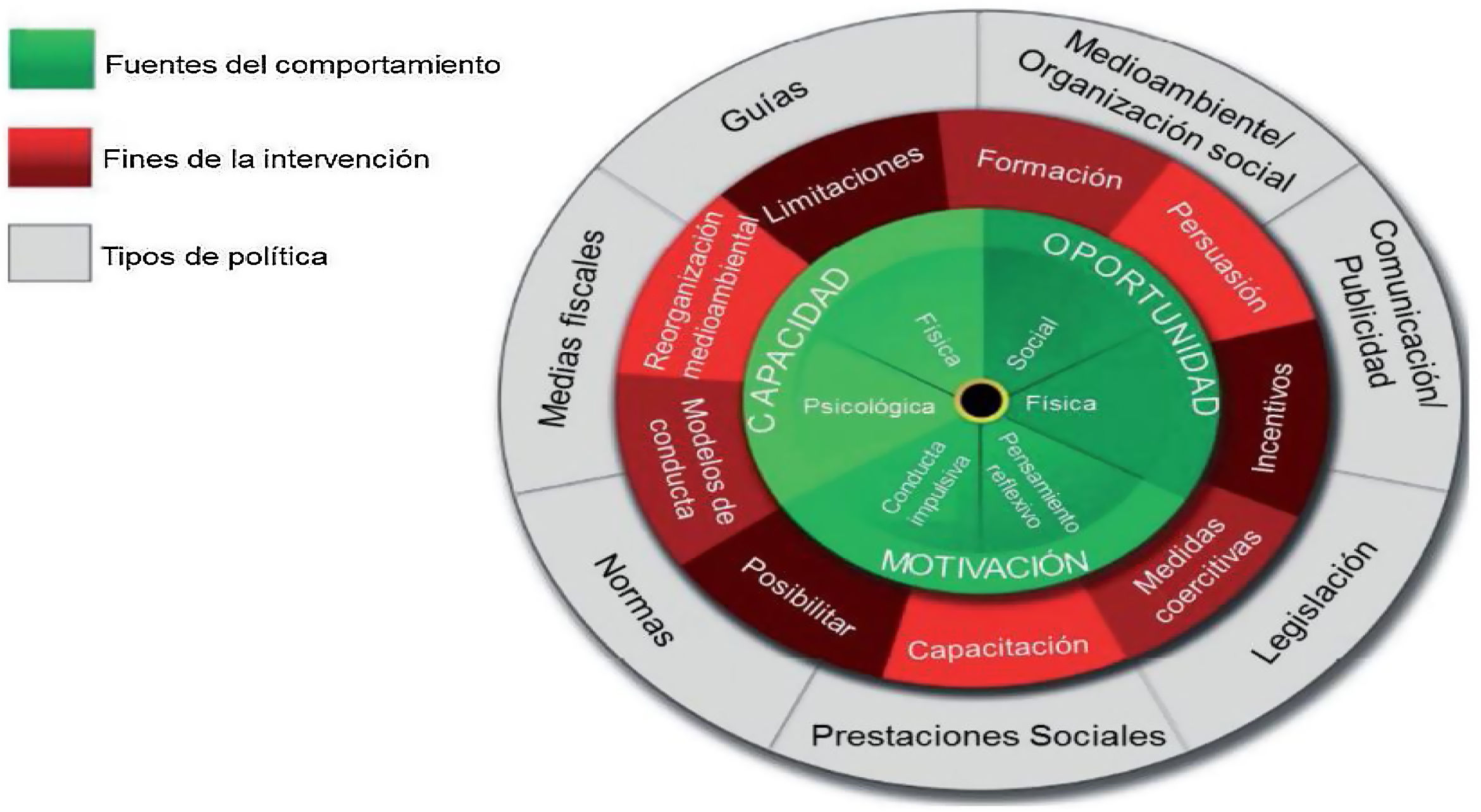
Más recientemente se ha promovido el modelo de la rueda del cambio en ICC7 (fig. 1), donde en el centro se hallan la capacidad, motivación y oportunidad como fuentes de comportamiento, y a su alrededor otros factores que influyen. En el círculo externo se sitúan las intervenciones que pueden diseñarse con este método.
La mayoría de las recomendaciones internacionales proponen que las intervenciones conductuales y de consejo se basen en la estrategia de las 5 Aes del United States Preventive Services Task Force (USPSTF) (tabla 2).
Estrategia de las 5 Aes para las intervenciones de asesoramiento
| Assess- Averiguar | Preguntar sobre los factores y las conductas de riesgo, así como sobre los aspectos que afectan a la elección o el cambio de la conducta. |
| Advise-Aconsejar | Dar consejos claros, específicos y personalizados, e incluir información sobre los riesgos/beneficios personales. |
| Agree-Acordar | Pactar colaborativamente los objetivos y los métodos más apropiados, basados en los intereses y en la capacidad para el cambio de la persona. |
| Assist-Ayudar | Usar técnicas de modificación de la conducta (autoayuda o asesoramiento) para ayudar a la persona a conseguir los objetivos pactados adquiriendo las habilidades, la confianza y el apoyo social/ambiental que favorece el cambio, junto con los tratamientos farmacológicos cuando sean adecuados. |
| Arrange-Asegurar | Fijar (asegurar) visitas de seguimiento (en el centro o telefónicas) para ayudar/apoyar y para ajustar el plan terapéutico como se necesite, incluida la derivación a unidades especializadas cuando sea necesario. |
Fuente: USPSTF, 2000.
Además, los profesionales que aconsejan cambios de conducta deberían8:
- •
Garantizar que los usuarios tienen información clara sobre las ICC, servicios disponibles, uso y ayuda a su acceso si es necesario.
- •
Asegurar que las ICC cubren las necesidades del individuo y son aceptables para él.
- •
Reconocer los momentos en que la persona puede estar más abierta al cambio (por ejemplo, tras una enfermedad relacionada con la conducta a cambiar) o más resistente (circunstancias psicosociales).
Se recomienda9 evaluar los diferentes riesgos para la salud presentes en un individuo en un momento determinado, su disposición a cambiar una conducta, el apoyo social y el acceso a recursos de su comunidad.
A partir de esta valoración, el profesional sanitario debe intervenir fomentando la motivación y la autoeficacia percibida del individuo. Se recomienda un asesoramiento personalizado, priorizando la conducta a cambiar según el riesgo, pero también según la disposición al cambio de la persona. Se deben establecer metas factibles y evaluables a corto y medio plazo, en una toma de decisiones compartida.
Es necesario asegurar visitas de seguimiento regulares con feedback sobre el cambio de conducta al menos durante un año, con planes por si recae («qué hará si…»), búsqueda del apoyo social necesario y ayuda para establecer nuevas rutinas diarias acordes con la nueva conducta saludable. El desarrollo de las tecnologías de la información y comunicación está ofreciendo alternativas para conseguir cambios en los estilos de vida, incorporando aplicativos (App) en la práctica cotidiana de atención primaria10.
Competencias para el profesional que interviene sobre estilos de vida11
- 1.
Liderazgo para practicar y promover estilos de vida saludables.
- 2.
Saber identificar los determinantes de salud del paciente relacionados con el estilo de vida y demostrar conocimiento de los cambios necesarios.
- 3.
Valorar la motivación y la disponibilidad del paciente y su familia al cambio y establecer planes de acción conjuntos.
- 4.
Utilizar las guías y recomendaciones para ayudar a los pacientes a manejar su conducta de salud y estilo de vida
- 5.
Trabajar con un equipo multidisciplinario para atender al paciente desde todos los frentes necesarios.
- 6.
Resumido de Lyanov L. JAMA 2010.
Fumar es una causa conocida de cáncer, enfermedad cardiovascular, complicaciones del embarazo y enfermedad pulmonar obstructiva crónica, entre más de 25 problemas de salud12. El consumo de tabaco es la primera causa de enfermedad, invalidez y muerte evitable en España13. En 2016 se atribuyeron 56.124 muertes al consumo de tabaco en España, 84% sucedieron en hombres y 50% en mayores de 74 años. El 50% de la mortalidad atribuible fue por tumores, de los cuales, 65% fueron de pulmón. Una de cada cuatro muertes ocurrió antes de los 65 años14. Pese a ello, en 2020, y en España, 16,4% de mujeres y 23,3% de hombres fuman a diario. El porcentaje más alto en los hombres corresponde al grupo de edad de 25 a 34 años y en las mujeres al grupo de 45 a 54 años15.
Fumar es al mismo tiempo una adicción física y psicológica, una conducta aprendida y una dependencia social. Dejar de fumar supone, por lo tanto, superar la adicción a la nicotina (mediante soporte psicológico y fármacos cuando se necesiten), desaprender una conducta (mediante estrategias psicológico-conductuales) y modificar la influencia del entorno16.
Dejar de fumar es beneficioso a cualquier edad, mejora el estado de salud y la calidad de vida. Reduce el riesgo de muerte prematura y puede aumentar hasta una década la esperanza de vida. Aunque la mayoría de los fumadores de cigarrillos intentan dejar de fumar cada año, menos de un tercio usan medicamentos para dejar de fumar, o asesoramiento conductual para apoyar los intentos de dejar de fumar. La cobertura de pago del tratamiento para dejar de fumar que sea integral, sin barreras y ampliamente promovida, aumenta el uso de estos servicios y conduce a tasas más altas de abandono exitoso (y es rentable). El abandono del consumo de tabaco se puede promover aumentando el precio de los cigarrillos, adoptando políticas integrales para no fumar, implementando campañas en los medios de comunicación, adoptando advertencias gráficas de salud y manteniendo programas integrales de control del tabaco en todo el estado17. Hay que tener en cuenta que el comportamiento de fumar se asocia a factores sociodemográficos como menor nivel de educación, colectivo LGTBI, adultos con discapacidad y personas con síntomas de ansiedad generalizada18.
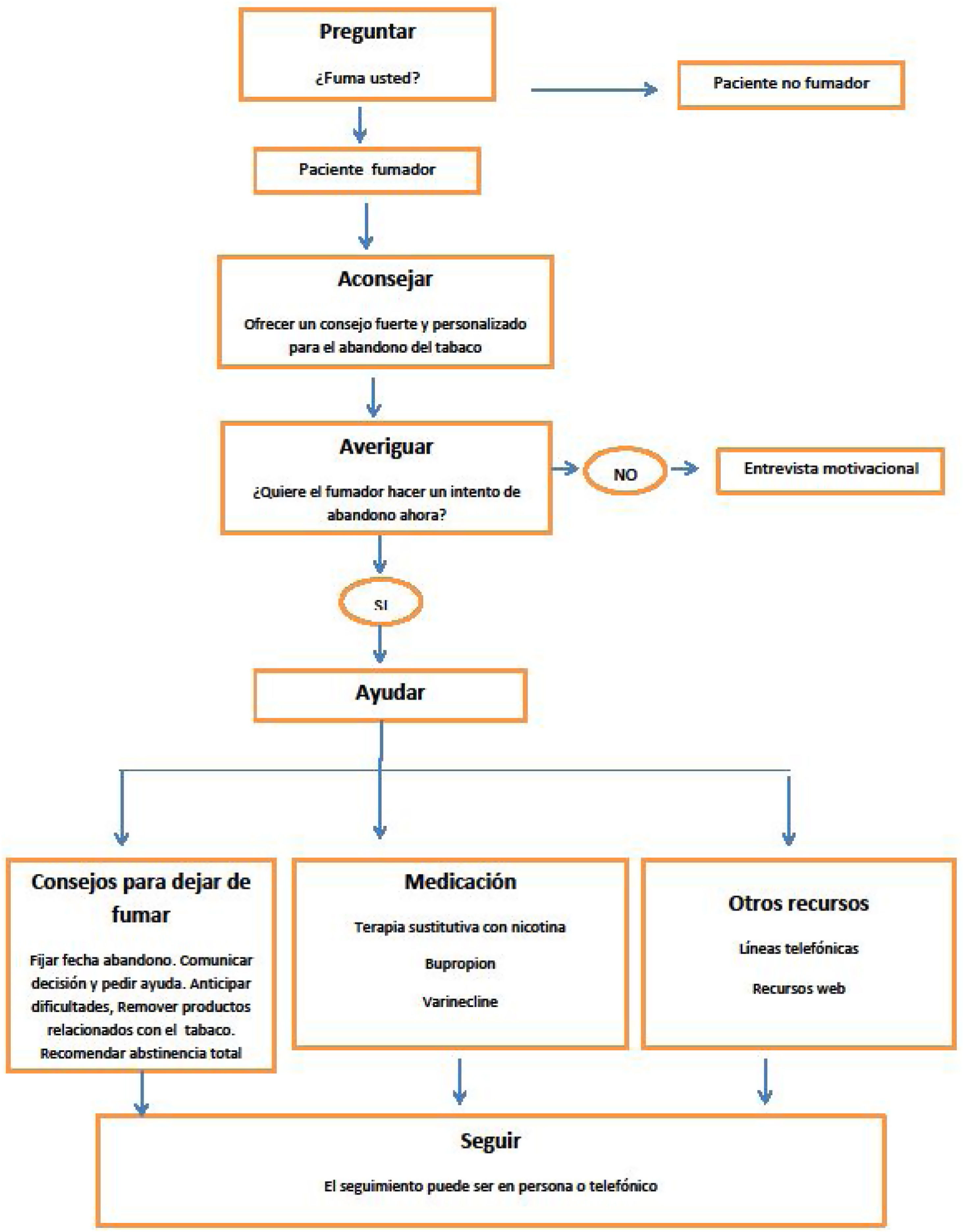
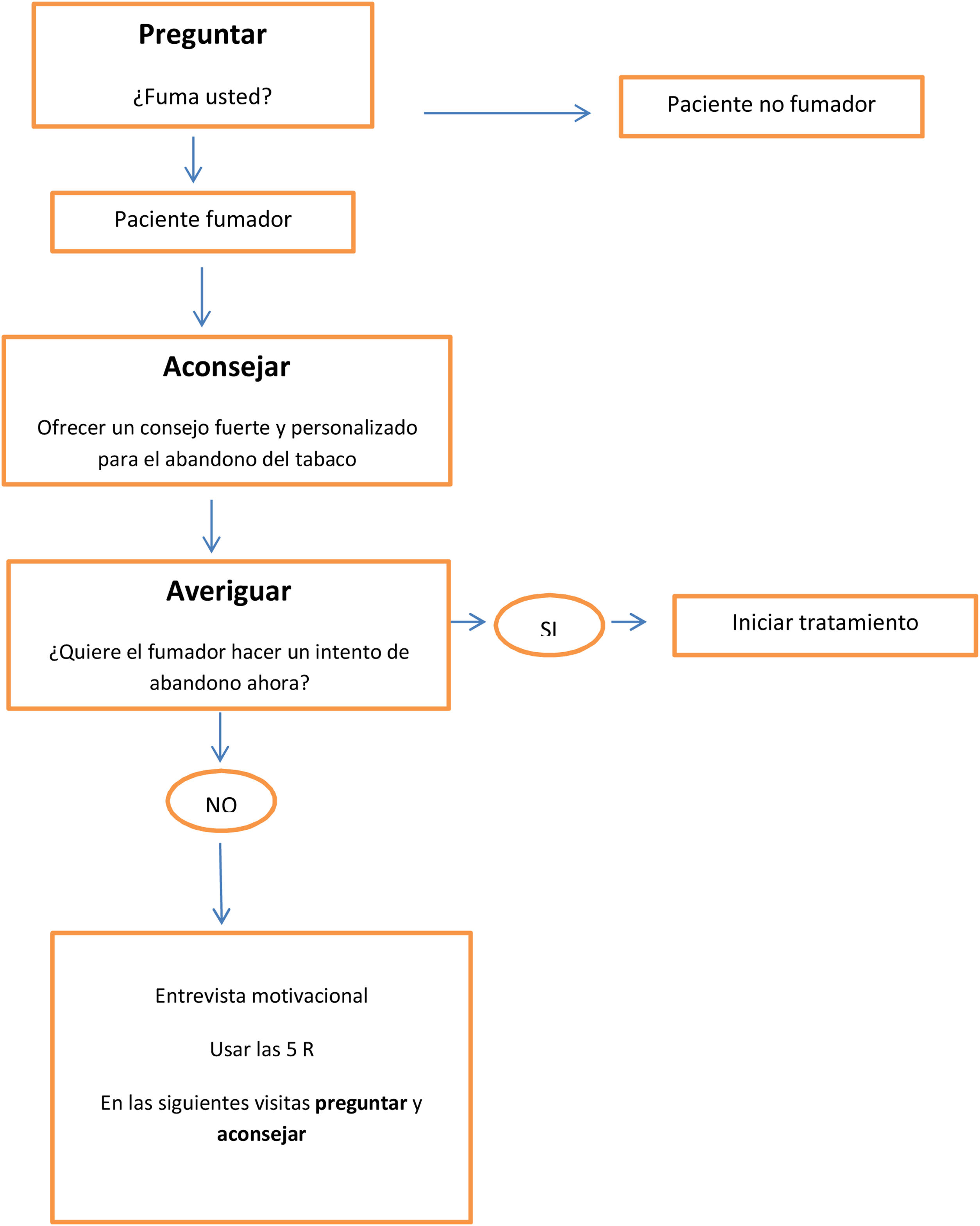
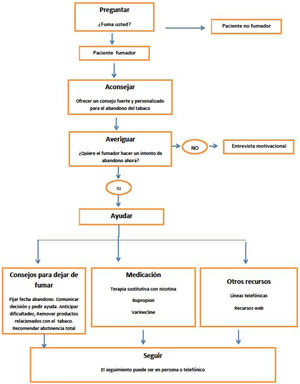
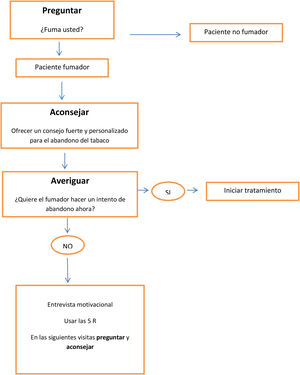
Se recomienda intervenir sobre el consumo de tabaco mediante la estrategia de las 5 Aes, que consiste en preguntar al paciente si fuma, aconsejar el abandono del tabaco, valorar la disponibilidad para hacer un intento de dejar de fumar, ayudar a cada persona fumadora en el intento de abandono y, por último, fijar visitas de seguimiento5,19. En la consulta debemos intervenir sobre el paciente fumador según su deseo de abandono del tabaco, con intervenciones distintas según el fumador quiera dejar de fumar (fig. 1) o no quiera dejar de fumar (fig. 2)20. En la tabla 1 se especifican recomendaciones al profesional sanitario para ayudar a dejar de fumar a su paciente fumador.
Existen diferencias entre hombres y mujeres a la hora de dejar de fumar, siendo un motivo por el que las mujeres pueden tener dificultad para dejar de fumar el aumento de peso después de dejar el tabaco (figs. 3-4)21.
Intervenciones en el paciente fumador que no quiere hacer un intento de abandono en el momento de la visita
Adaptado de: Fiore 20118.
Los nuevos productos comerciales de tabaco calentado son dañinos para la salud, y no han demostrado ser de ayuda para dejar de fumar22.
Recomendaciones PAPPS tabaco
- •
Se recomienda preguntar a todos los adultos sobre el consumo de tabaco cuando acudan a consulta, y aconsejarles que abandonen el tabaco si fuman (evidencia alta, recomendación fuerte a favor).
- •
La periodicidad mínima de esta detección del consumo de tabaco y registro debe ser de una vez cada dos años. No es necesario reinterrogar a las personas mayores de 25 años en los que se tenga constancia en la historia clínica que nunca han fumado (recomendación de expertos).
- •
Se recomienda proporcionar intervenciones conductuales y farmacológicas para ayudar a dejar de fumar al fumador que quiera hacer un intento de abandono del tabaco (evidencia moderada, recomendación fuerte a favor). La evidencia actual es insuficiente para recomendar fármacos para dejar de fumar en el embarazo.
- •
Se recomienda que desde atención primaria se intervenga para prevenir el consumo de tabaco en niños y adolescentes en edad escolar, mediante la educación y las intervenciones breves (evidencia baja, recomendación moderada a favor).
En nuestro país, el consumo de alcohol es una de las primeras causas prevenibles de morbilidad y mortalidad23. El alcohol es el tercer factor de riesgo más importante de muerte prematura y enfermedad, después del tabaquismo y la hipertensión arterial (HTA), por delante de la hipercolesterolemia y el sobrepeso. Aparte de ser una droga asociada a consumo de riesgo y dependencia, y de ser causa de más de 200 problemas de salud, el alcohol es responsable de notables perjuicios sociales, mentales y emocionales, incluyendo criminalidad y todo tipo de violencia. Se estima que el alcohol fue responsable de 10% de la mortalidad total en 2011 en España, calculándose los gastos sociales en 1% del producto interior bruto24. Se calcula que en el periodo 2010-2017 el consumo de alcohol en población mayor o igual de 15 años causó anualmente una media de 15.489 muertes25. El consumo de alcohol no es solo una decisión individual, sino que está influenciada por las condiciones y circunstancias en las que la gente vive, y su consumo se asocia a desigualdades sociales y en salud. La combinación de factores como la posición socioeconómica, el nivel educativo, el género o el lugar de residencia, entre otros determinantes sociales de la salud, amplifica las diferencias en los daños relacionados con el consumo de alcohol, y los modulan, pudiendo comportarse como fortalezas o vulnerabilidades. Por ello, en la consulta se pueden identificar factores de riesgo y factores protectores, teniendo en cuenta los entornos de las personas, las necesidades específicas de terminados grupos de población y que es fundamental un abordaje comunitario26.
Nuevo paradigma en la relación alcohol y saludSegún el Global Burden of Disease, en el año 2019 el consumo de alcohol fue el séptimo factor de riesgo tanto para las muertes como la pérdida de años de vida ajustado por discapacidad (AVAD). A nivel mundial, se atribuyó al consumo de alcohol 2,2% de muertes femeninas y 6,8% de muertes masculinas estandarizadas por edad. Entre la población de 15 a 49 años, el consumo de alcohol fue el principal factor de riesgo. Las tres causas principales de muertes atribuibles en este grupo de edad fueron la tuberculosis (1,7% del total de muertes), lesiones en la carretera (1,2%) y autolesiones (1,1%). Otras causas fueron suicidios, cirrosis hepática, enfermedades cardiovasculares y distintos tipos de cáncer27. Para las poblaciones de 50 años o más, los cánceres representaron una gran proporción del total de muertes atribuibles al alcohol, en concreto, 27,1% del total de muertes femeninas y 18,9% de muertes masculinas. El mismo informe indica que el riesgo de mortalidad por todas las causas, y específicamente de los cánceres, aumenta con el aumento de consumo, y el nivel de consumo que minimiza la pérdida de salud es cero28.
Intervenciones breves en alcoholLas intervenciones breves para reducir el consumo de alcohol en personas con consumo de riesgo y perjudicial, han demostrado ser efectivas para reducir este consumo y la morbimortalidad que ocasiona, por lo que todos los profesionales sanitarios deberían realizarla. Además, se encuentra entre las intervenciones sanitarias más baratas que conducen a una mejora en la salud. La efectividad y el coste-efectividad de las intervenciones breves han sido probados por numerosos estudios, tanto nacionales como internacionales. Bertholet et al. en una revisión sistemática y metanálisis sobre el tema, concluyen que las intervenciones breves son efectivas, tanto para hombres como mujeres, en reducir el consumo de alcohol a los seis y 12 meses, incluso en períodos superiores29. Un metanálisis de estudios españoles en atención primaria apoya la eficacia de la intervención breve sobre personas con consumo de riesgo, aunque su efecto sea solo moderado, encontrándose una disminución en el consumo semanal de alcohol de aproximadamente 100 gramos30. En general hay evidencia consistente de la efectividad de las intervenciones breves en atención primaria para reducir el consumo de alcohol31. La Colaboración Cochrane ha evaluado la efectividad de la intervención en atención primaria. Hay evidencia de calidad moderada de que las intervenciones breves pueden reducir el consumo de alcohol en consumo de riesgo y perjudicial en comparación con una intervención mínima o ninguna. Una mayor duración del consejo probablemente tenga poco efecto adicional32.
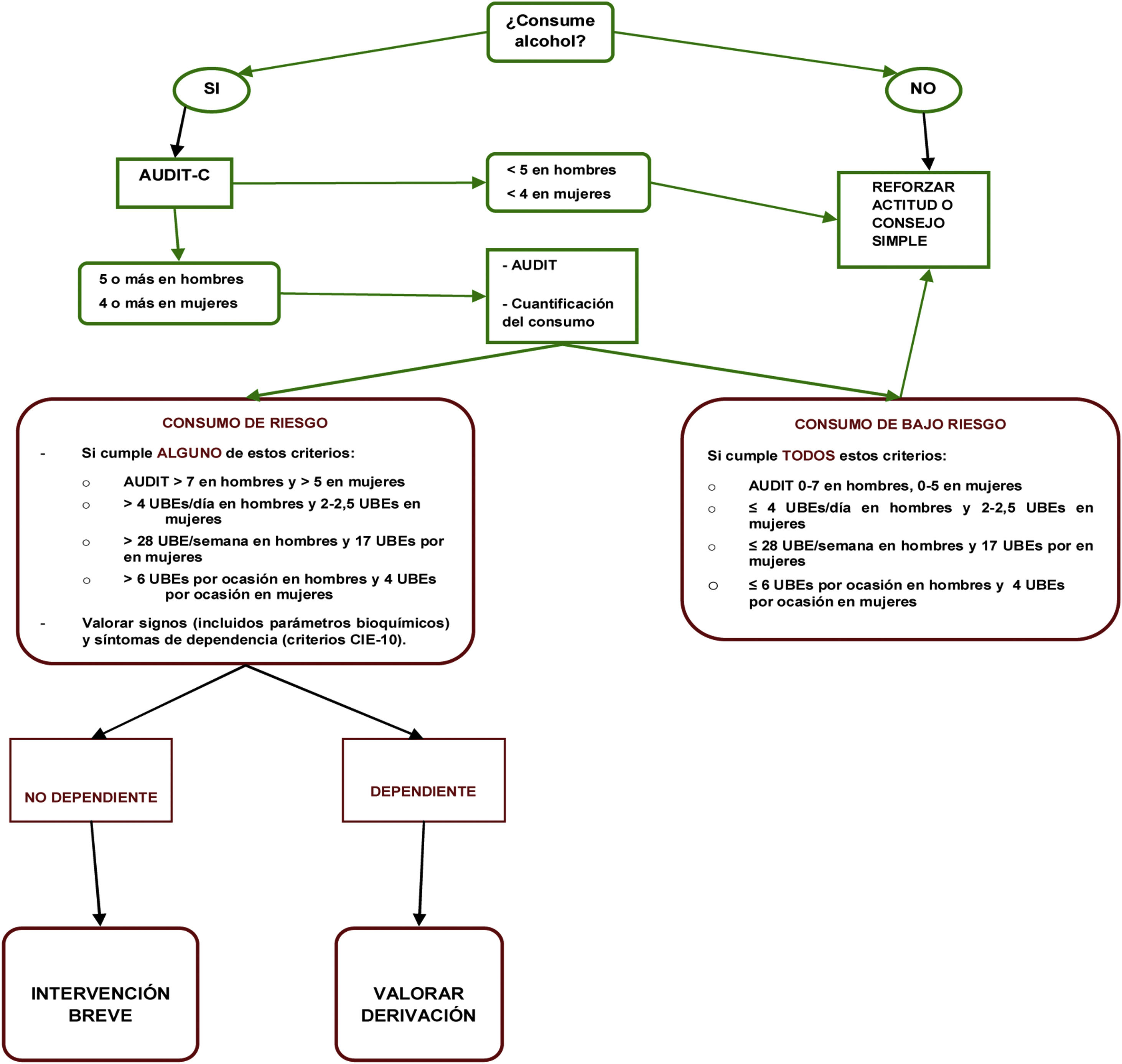
Recomendaciones PAPPS en cribado de alcohol
Se recomienda hacer cribado del consumo de alcohol y proveer intervención conductual a las personas que hagan consumo de riesgo o problemático. El cribado debe hacerse como mínimo cada dos años en toda persona de más de 14 años sin límite superior de edad. Aunque en los adolescentes la evidencia es insuficiente por imperativo ético se recomienda.
Poblaciones tributarias de la intervención, Recomendación GRADE
Adultos, GRADE B1 (Suficiente)
Embarazadas, GRADE B1 (Suficiente)
Adolescentes, GRADE I 2 (Insuficiente)
La actividad física presenta suficiente evidencia científica de que si se realiza de forma constante produce grandes beneficios para la salud, disminuye la probabilidad de sufrir una enfermedad en las personas que la practican, es útil en el tratamiento de las mismas, y mejora la calidad de vida y salud del individuo35. A pesar del objetivo establecido por la Asamblea Mundial de la Salud en 2018, de conseguir una reducción relativa de 15% en los niveles de actividad física insuficiente entre los adolescentes para 203036. El 81% de los adolescentes no cumplen con las recomendaciones de actividad física de la OMS 2010, y dichos resultados prácticamente no han mejorado desde entonces37.
Aunque se ha demostrado que el realizar actividad física de forma regular mejora la calidad y duración de vida, no se ha podido definir el punto óptimo de actividad física para la salud a partir del que la cantidad de ejercicio físico puede resultar perjudicial. Las últimas evidencias han promovido la edición de una nueva guía de actividad física por parte de la OMS que modifican las recomendaciones mínimas previas y por primera vez tiene en consideración a otros grupos de población como enfermos crónicos, discapacitados, mujeres embarazadas y puérperas. Por lo que consideramos que nuestras recomendaciones deben basarse en esta actualización38.
En los niños y adolescentes es recomendable un mínimo de 60 min de actividad física diaria predominantemente de tipo aeróbico a una intensidad entre moderada a vigorosa. Con el fin de reforzar la masa muscular y el tejido óseo deberán complementarse al menos tres días a la semana con actividades de intensidad vigorosa preferiblemente aeróbicas. (Recomendación fuerte a favor, evidencia moderada)
En los adultos (18-64 años) se recomendará un mínimo de entre 150 a 300 min semanales de actividad física aeróbica de intensidad moderada, o bien entre 75 y 150 min de actividad física aeróbica de intensidad vigorosa, o una combinación de ambas. Deben complementarlo con al menos dos días a la semana de ejercicios de fuerza a una intensidad moderada a vigorosa con el fin de prevenir la sarcopenia, la osteopenia y disminuir el riesgo de caídas y sus complicaciones. (Recomendación fuerte a favor, evidencia moderada)
En las personas de más de 65 años las recomendaciones serían las mismas que en el grupo anterior complementándolas con actividades físicas multicomponente variadas, que prioricen el equilibrio funcional y el entrenamiento de fuerza de intensidad moderada o vigorosa. (Recomendación fuerte a favor, evidencia moderada)
En las mujeres embarazadas y en puerperio sin contraindicaciones se les debe recomendar un mínimo 150 min de actividad física aeróbica de intensidad moderada cada semana, con una combinación de ejercicios aeróbicos, ejercicios de fuerza y estiramientos moderados. Las mujeres que previamente al embarazo realizasen ejercicio físico de forma habitual, pueden continuar con su actividad deportiva durante el embarazo y puerperio siempre y cuando no exista un riesgo. (Recomendación fuerte a favor, evidencia moderada)
En personas de 18 años y mayores con patologías crónicas las recomendaciones son las mismas que para la población de más de 65 años. En este grupo se hará especial hincapié en evitar el sedentarismo y sustituirlo por cualquier tipo de actividad física (cualquier cantidad de actividad física es mejor que ninguna). (Recomendación fuerte a favor, evidencia moderada)
En los niños con algún tipo de discapacidad, las recomendaciones de actividad física serán las mismas que en los niños sin discapacidades teniendo en cuenta sus limitaciones y que tipo de ejercicio les puede producir mayor beneficio. (Recomendación fuerte a favor, evidencia moderada)
En los adultos con algún tipo de discapacidad, las recomendaciones serían las mismas que en las personas de más de 18 o más años con patologías crónicas. (Recomendación fuerte a favor, evidencia moderada)
Se recomienda incluir este consejo en el set mínimo de actividades preventivas en el adulto (junto a tabaco, alcohol y HTA).
Recomendaciones PAPPS en actividad física
Aprovechar cualquier motivo de consulta para preguntar al paciente sobre sus hábitos en actividad física. Recomendación fuerte a favor, evidencia moderada
Insistir en realizar actividad física de forma regular en toda la población, con especial énfasis en el adolescente y el sexo femenino., Recomendación fuerte a favor, evidencia moderada
Educar al paciente sobre los beneficios de realizar actividad física de forma continuada y todos los perjuicios que conlleva no hacerla. Cualquier cantidad de actividad física es mejor que ninguna, y cuanta más, mejor., Recomendación fuerte a favor, evidencia moderada
Atención primaria debe intervenir para potenciar la actividad física/ejercicio físico por parte de toda la población. Cada persona ajustada por tramo de edad, condiciones física y patologías. Con especial interés en discapacitados. Toda actividad física cuenta., Recomendación fuerte a favor, evidencia moderada
Se debe recomendar disminuir al máximo el sedentarismo en todas las franjas de edad y características del paciente. Todas las personas se benefician de incrementar la actividad física y reducir los hábitos sedentarios., Recomendación fuerte a favor, evidencia moderada
La prevalencia de sobrepeso y obesidad de los adultos españoles es de 60,9%, representando solo la obesidad 23%39, asociándose a más de 50 enfermedades y a un aumento de mortalidad40. Se estima que la promoción de patrones de alimentación saludable podría prevenir, a nivel mundial, más de 11 millones de fallecimientos cada año, lo que supondría entre 19 y 24% del total de muertes en adultos41.
Eficacia de la intervención en AP:
- ?
Pacientes sanos: revisiones sistemáticas de USPSTF42, de Cochrane43 y Bhattarai et al.44 concluyen que los beneficios del asesoramiento sistemático para promover una alimentación saludable son escasos. Intervenciones de intensidad alta (más de seis horas), pero también de intensidad baja (intervención breve)45 consiguen cambios modestos en el consumo de calorías, sodio, fibra, frutas y verduras, así como en la presión arterial, colesterolemia y adiposidad. Los resultados sobre morbimortalidad cardiovascular no son concluyentes.
- ?
Pacientes con sobrepeso/obesidad y/o factores de riesgo cardiovascular: La USPSTF recomienda programas estructurados de intensidad media (de 30 min a 6 h) o alta, con estrategias conductuales sobre varios hábitos de vida46. Este asesoramiento produce cambios pequeños, pero estadísticamente significativos, en el peso, la presión arterial y el colesterol, y disminuye a la mitad el riesgo de desarrollar diabetes, sin reducción de la morbimortalidad cardiovascular, cosa que, por el contrario, sí sucede con los pacientes hipertensos y diabéticos en la última revisión Cochrane47.
Por otro lado, diversos estudios de intervención dietética, varios de ellos llevados a cabo en nuestro entorno, demuestran que aquellos consejos que fomentan la dieta mediterránea producen cambios beneficiosos en la conducta alimentaria y reducciones en la morbimortalidad cardiovascular, tanto en prevención primaria48 como secundaria49. La dieta mediterránea es la que utiliza el aceite de oliva como grasa culinaria, rica en alimentos de origen vegetal (frutas, verduras y frutos secos), con un consumo frecuente de legumbres y cereales integrales, moderado de pescado, carnes blancas y lácteos, y una baja ingesta de sal, carnes rojas o procesadas y alimentos con azúcares añadidos.
En el tratamiento de los factores de riesgo cardiovasculares, una adecuada implementación de cambios en el estilo de vida que incluya la pérdida de peso, la reducción del consumo de sal y azúcar y el incremento del ejercicio puede ser casi tan efectivo como el tratamiento farmacológico5051.
Las intervenciones para promover una alimentación saludable en personas sin evidencia de enfermedad cardiovascular ni factores de riesgo atendidas en AP deben realizarse de forma individualizada, teniendo en cuenta las preferencias y motivación del paciente, así como el juicio clínico del profesional. (GRADE B2)
Se recomiendan estrategias conductuales estructuradas de intensidad media/alta sobre dieta y hábitos saludables en personas adultas con sobrepeso/obesidad y/o con otros factores de riesgo cardiovascular. (GRADE B1)
Dentro de los patrones de dieta saludable, la mediterránea es la que mayor nivel de evidencia ha demostrado, reduciendo la morbimortalidad por enfermedades no transmisibles y es una de las que debería recomendarse (excluyento el consumo de bebidas alcohólicas). (GRADE A1).
Los accidentes de tráfico son una de las principales causas de discapacidad y mortalidad prematura evitable. Cada año fallecen aproximadamente 1,3 millones de personas a consecuencia de las lesiones provocadas por el tráfico. Entre 20 y 50 millones de personas sufren lesiones graves que causan importantes secuelas. Los accidentes de tránsito cuestan a la mayoría de países 3% de su PIB. Más de la mitad de las defunciones por accidentes de tránsito afectan a «usuarios vulnerables de la vía pública», es decir, peatones, ciclistas y motociclistas52,53.
En España fallecen cada año más de 1.700 personas por siniestros viales y más de 8.000 sufren lesiones graves que causan frecuentemente discapacidad54. En el año 2020, a pesar de las restricciones a la movilidad por el COVID-19, se produjeron 72.959 accidentes, 1.370 fallecidos, 6.681 ingresos hospitalarios y 87.881 heridos no hospitalizados55. Respecto a los fallecidos, en 2020 fallecieron 4,3 veces más hombres que mujeres, en todos los grupos de edad, con una mayor diferencia en el grupo de 75 y más años (tabla 3, tabla 4, tabla 5, tabla 6).
Recomendaciones al profesional sanitario para ayudar a dejar de fumar
| - Tanto las intervenciones para el cambio de comportamiento como las farmacológicas son efectivas para dejar de fumar, siendo la mejor opción el combinarlas. |
| - Se recomienda proporcionar intervenciones conductuales eficaces, que pueden incluir apoyo en el cambio de comportamiento, orientación, asesoramiento telefónico, y materiales de autoayuda. Tanto las intervenciones individuales como las grupales para ayudar a dejar de fumar son efectivas. |
| - Las intervenciones pueden variar en intensidad y formato, existiendo una relación dosis-respuesta entre la intensidad de las intervenciones y el resultado obtenido. Estas intervenciones deben ser ofrecidas por médicos, enfermeras, psicólogos y otros profesionales sanitarios. |
| - Un asesoramiento efectivo debe incluir apoyo social y entrenamiento en habilidades para resolver las dificultades que aparecen con el abandono del tabaco. |
| - Si usamos fármacos como la terapia sustitutiva con nicotina, bupropion, o vareniclina podemos multiplicar hasta por 2,5 los resultados obtenidos en el abandono del tabaco al usar placebo. |
| - No hay evidencia suficiente, y dudas sobre su seguridad, para recomendar cigarrillos electrónicos para dejar de fumar. El tabaco de liar es igual o más dañino que el cigarrillo convencional. |
Fuente: Últimas recomendaciones de la USPSTF7.
Recomendación de la USPTF, 201833
| Población | Recomendación | GRADE |
|---|---|---|
| Adultos mayores de 18 años, incluidas las mujeres embarazadas | El USPSTF recomienda la detección del consumo dañino de alcohol en entornos de atención primaria en personas adultas mayores de 18 años, incluidas las mujeres embarazadas (*), y proporcionar a las personas involucradas en el consumo de riesgo o consumo peligroso breves intervenciones de asesoramiento conductual para reducir el consumo de alcohol no saludable. | B1 |
| Adolescentes de 12 a 17 años | El USPSTF concluye que la evidencia actual es insuficiente para evaluar el equilibrio de los beneficios y los daños del cribado y las breves intervenciones de asesoramiento conductual para el consumo de alcohol en entornos de atención primaria en adolescentes de 12 a 17 años. | I 2 |
Recomendaciones sobre exploración del consumo
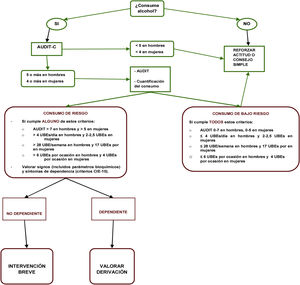
| El Audit-C es el cuestionario de elección para el cribado de consumos de riesgo en el ámbito sanitario. Cuando es positivo debe confirmarse con el Audit-10. |
| El Audit-10 es el cuestionario de elección para la detección del síndrome de dependencia alcohólica. |
| Los marcadores biológicos no deben ser utilizados como instrumentos de cribado aunque pueden ser útiles en el manejo clínico de los pacientes. |
| Los instrumentos de cribado adecuados deben ser incorporados a las historias clínicas informatizadas. |
Criterio de definición de consumo de riesgo:
| A) Promedio: Hablamos de persona bebedora de riesgo cuando el consumo de alcohol es mayor de 4 UBEs*/día (> 28 UBEs/semana) en hombres y de 2-2,5 UBEs/día (> 17 UBEs/semana) en mujeres. |
| B) Intensivo (Binge Drinking): Se considera cuando hay un consumo igual o mayor a 6 UBEs (varones) o 4 UBEs (Mujeres) en una sesión de consumo (habitualmente 4-6 h). |
| C) Límites de consumo de Bajo Riesgo: Se definen los límites de consumo de bajo riesgo en 20 g (2 UBEs/día) en varones y de 10 g (1 UBE/ día) en mujeres34. |
Los tres factores concurrentes principales se muestran en la tabla 7.
Factores que indicen en la seguridad
| Factores que inciden en la seguridad56 | |
|---|---|
| Distracción | 31% |
| Consumo de alcohol | 27% |
| Velocidad inadecuada | 25% |
Los costes directos e indirectos asociados se cifran entre 4.052 y 9.648 millones de € (0,86% del PIB de España 2020)55.
Las medidas legislativas para evitar lesiones y colisiones de tráfico han sido valoradas en varias revisiones57,58. Las evidencias más concluyentes se relacionan con el consejo sobre los sistemas de retención y protección en la infancia (tabla 8). Entidades internacionales recomiendan incorporar consejos preventivos entre las personas conductoras.
Estrategias recomendadas para reducir las lesiones relacionadas con las colisiones por tráfico (Adaptadas de la CDC)59
| Peligro | Consejo preventivo | Nivel evidencia |
|---|---|---|
| Ausencia uso de cinturones de seguridad y sillitas para niños | Usar siempre los cinturones de seguridad, también en los vehículos de alquiler y taxis. | Grado C |
| Utilizar sillitas adaptadas a los niños y sujetarlos correctamente. | Grado A | |
| No uso de casco en motocicletas y bicicletas | Usar siempre casco. | Grado C |
| Conducción bajo el efecto del alcohol | No conducir después del consumo de alcohol, y evitar usar vehículos con conductores que han bebido. | Grado C |
| Distracción por el uso de teléfonos móviles | No utilizar teléfonos móviles si se conduce. | Grado C |
Los estudios periódicos de prevalencia entre conductores, realizados por el Instituto Nacional de Toxicología, muestran controles de consumo de alcohol en 38% de las víctimas, siendo positivos (más del 0,05 g/L) 32% de los fallecidos en 202055.
En relación con el consumo de drogas de comercio ilegal, se dispone de pruebas en 62% de los conductores fallecidos, resultando un porcentaje de pruebas positivas de 21% (cocaína 62%, cannabis 55%). Analizando de manera conjunta los resultados de alcohol y/o drogas se encontró que 43% de los fallecidos tuvieron un resultado positivo a alguna de esas sustancias55. Los conductores tienen baja percepción de cómo afectan estas sustancias a la conducción y a que su asociación con el alcohol aumenta el riesgo de colisiones. Es necesario informar que, según normativa nacional (RD 818/2009) y europea, a estas personas no se les puede otorgar ni prorrogar su permiso de conducción. Los profesionales sanitarios deben informar que si consumen drogas adoptan una conducta de riesgo para ellos y para el resto de los usuarios en las vías60.
Fármacos y conducción: 33,9% de los medicamentos incluyen un pictograma sobre su posible interferencia en la conducción, especialmente si se asocian con alcohol. Los grupos con mayor número de principios activos afectados son los del sistema nervioso central y los antineoplásicos61. El profesional de AP debe conocer esta información y con ayuda de los sistemas informáticos, incluir avisos en los diferentes formatos de receta electrónica. Ante el uso de un fármaco, se considera necesario62,63:
- 1.
Seleccionar el medicamento que afecte menos a la conducción.
- 2.
Valorar factores que afectan la capacidad para conducir: efectos adversos, interacciones farmacológicas, automedicación, consumo conjunto de alcohol.
- 3.
Elegir pautas de prescripción más adecuadas, por ejemplo, usar dosis nocturnas en medicamentos con más efecto sedante. Vigilar al inicio del tratamiento o al cambiar dosis.
- 4.
Informar al paciente y familiares: advertir sobre signos de alteración de capacidad de conducción (visión borrosa, dificultad para permanecer alerta) y evitar consumo de alcohol concomitante.
El profesional de farmacia puede y debe tener un papel muy activo en este problema. Algunos datos señalan que recibir información sobre determinados medicamentos reduce hasta 45% la tasa anual de accidentes62.
Personas mayores conductorasLa capacidad de conducción la limita el estado de salud, no la edad. En este grupo de población se considera necesario64:
Valorar datos clínicos (uso de alcohol, movilidad, visión, capacidad cognitiva y patologías limitantes).
Informar cuándo debería evitar la conducción64,65.
Aconsejar a personas de edad avanzada:
- a.
No conducir de noche ni a horas extremas.
- b.
Descansar cada hora y media, y a ser posible trayectos de corta duración.
- c.
Revisar periódicamente vista y audición.
- d.
Vigilar automedicaciones y consumos de alcohol.
Por parte de diferentes grupos y organizaciones66 se han señalado los siguientes:
- 1.
Trasporte ecológicamente sostenible: incentivar sistemas seguros y sostenibles para combatir la crisis climática.
- 2.
Leyes realistas sobre cascos y cinturones de seguridad, que protejan a los niños en el asiento trasero y tengan cero tolerancias a drogas, alcohol y distracciones.
- 3.
La velocidad mata: establecimiento de límites de velocidad seguros y apropiados en función de la carretera.
- 4.
Protección a los usuarios vulnerables, como los ciclistas, niños y jóvenes cuando se dirigen a sus centros educativos.
- 5.
Regulación de los denominados vehículos de movilidad personal, especialmente en las ciudades (patinetes eléctricos, segways, etc.).
- 6.
Legislación estricta que limite el uso de teléfonos móviles y otros dispositivos electrónicos durante la conducción67,68.
Los autores declaran no tener ningún conflicto de intereses.
A Carmen Cabezas Peña, Asensio López Santiago, Soledad Justo Gil e Inés Zuza Santacilia.