Definición del problema
La diabetes tipo 2 es una enfermedad producida por la interacción de un conjunto de factores ambientales en un sujeto con una determinada predisposición genética. Hoy día conocemos mejor su compleja patogenia, que comprende una disminución de la sensibilidad a la insulina en los tejidos periféricos junto con una respuesta compensadora insuficiente de la función beta del páncreas. Así se produce la característica hiperglucemia, principal causante del daño a largo plazo que presentan diversos órganos. Las cifras de glucemia basal diagnósticas de diabetes se han reducido desde los 140 mg/dl que preconizaba la Organización Mundial de la Salud (OMS) en 1985 hasta los 126 mg/dl que recomendó la Asociación Americana de Diabetes (ADA) en 1997. Ello ha supuesto adelantar el diagnóstico probablemente unos 30 meses1. Por otro lado, hoy día disponemos de un mayor arsenal farmacológico y de nuevas estrategias terapéuticas en la diabetes establecida2,3.
Sin embargo, en todo el mundo desarrollado, la prevalencia de la diabetes continúa creciendo: se prevé que de los 150 millones de diabéticos actuales se alcancen 220 millones en el 2010, y hasta 300 millones en el 2025. No es de extrañar, pues, el especial interés por el estudio de las medidas necesarias para prevenir la enfermedad en la población de riesgo, en particular, en las personas con alteraciones glucémicas prediabéticas4,5. En este sentido, las últimas recomendaciones de la ADA reconocen la presencia de un amplio número de sujetos con cifras glucémicas elevadas, no diabéticos, pero con un riesgo aumentado de desarrollar la enfermedad: pueden presentar intolerancia a la glucosa (ITG) y/o glucemia basal alterada (GBA). Ambas categorías son catalogadas como prediabetes.
La ITG, a la que también se ha llamado «tolerancia anormal a la glucosa», se sigue diagnosticando con los criterios comunes de la OMS de 1985 y la ADA de 1997: cifras > 140 y < 200 mg/dl a las 2 h de la sobrecarga oral con 75 g de glucosa (SOG). Sin embargo, desde el año 2003, la ADA propone reducir el rango diagnóstico de GBA desde 110-125 hasta 100-125 mg/dl.
Ante esta situación, cabe preguntarse: ¿a quiénes y con qué criterios diagnósticos calificaremos como prediabéticos y qué intervenciones podemos hacer sobre ellos en atención primaria para prevenir el desarrollo de una diabetes franca?
Síntesis de las evidencias
¿A quién practicar pruebas diagnósticas de diabetes?
Frente a una sospecha clínica de diabetes hay un protocolo claro de intervención diagnóstica, pero frente a sujetos asintomáticos, por el momento no se dispone de evidencias para establecer unos u otros criterios de cribado de diabetes. En una primera aproximación habría que preguntarse si la diabetes cumple los criterios para ser una enfermedad susceptible de cribado: representar un problema de salud importante, tener historia natural conocida, presentar una fase asintomática diagnosticable mediante una prueba fiable y aceptable, tener un tratamiento precoz que pueda producir beneficios, y que los costes del posible programa de cribado sean asumibles. Aún no hay estudios realizados para contestar con suficiencia a estas preguntas, pero para la ADA el cribado poblacional es ineficiente, no sólo porque muchos individuos no llegan a completar el proceso diagnóstico, sino porque aún está por cuantificar la disminución del riesgo cardiovascular que supondría la intervención precoz subsecuente en los sujetos prediabéticos. Por ello, aboga por la detección oportunista, como corroboran otros expertos en nuestro país7.
¿Quién es «prediabético»?
El término prediabetes se refiere al período en el cual el paciente todavía no es diabético, pero tiene alto riesgo de serlo. Aunque puede utilizarse para la diabetes tipo 1 (cuando el paciente tiene anticuerpos contra la célula beta, pero todavía no ha desarrollado la enfermedad), en este artículo nos referiremos a la diabetes tipo 2, para la cual la Organización Mundial de la Salud prefirió en 1980 utilizar el concepto de «clases de riesgo estadístico de diabetes» y relegó el de prediabetes. Este último, sin embargo, ha sido recuperado por la ADA, como hemos señalado con anterioridad, para referirse a los pacientes con GBA y/o ITG. Así, la ADA señala que, aunque GBA e ITG no son, en rigor, entidades clínicas, comparten tanto el riesgo de progresión hacia la diabetes como hacia la enfermedad cardiovascular, y pueden observarse como estadios intermedios en la historia natural de la diabetes tipo 2.
La prediabetes así entendida es, pues, un concepto práctico y afín aunque no igual al de síndrome metabólico, definido éste como la presencia en un mismo sujeto de alteraciones metabólicas y vasculares que incluyen obesidad central, dislipidemia aterogénica y diversos grados de alteración del metabolismo de los hidratos de carbono. Y, al igual que el conocimiento del síndrome metabólico ha servido para concienciar a los clínicos sobre el riesgo cardiovascular de la asociación de factores de riesgo conocidos, el término prediabetes nos recuerda el efecto nocivo de la glucosa (glucotoxicidad) y el riesgo de desarrollar diabetes tipo 2, así como de la necesidad de actuar con el fin de evitar y/o retrasar su aparición.
Para el diagnóstico de prediabetes hay consenso en cuanto a los criterios que definen la ITG, pero surgen dudas en torno al rango glucémico propuesto para la GBA. Y es que debemos recordar que, aunque consideremos prediabéticos tipo 2 a los sujetos con GBA y/o ITG, estas 2 entidades no se comportan de igual modo. Así, la ITG es un indicador altamente sensible de la incidencia de diabetes, con un índice de conversión que puede estar en torno al 10% anual4. La GBA, por su parte, diagnosticada con los antiguos criterios diagnósticos ADA de 1997, comprende un conjunto más heterogéneo de alteraciones glucémicas correspondientes a un estadio de deterioro metabólico más tardío, y probablemente se comporta como un indicador más específico de la incidencia de diabetes, pero mucho menos sensible que la ITG. La aplicación de los nuevos criterios de la ADA para la GBA tendría importantes implicaciones diagnósticas que han sido analizadas por 2 estudios recientes. En Dinamarca, el Steno Diabetes Center señala8 que con los criterios de la ADA de 2003 la prevalencia de GBA se incrementaría en Dinamarca del 11,8 al 37,6% y permitiría identificar al 60% de los sujetos con ITG en comparación con el 29,2% de los criterios clásicos. Sin embargo, entre los individuos que presentan GBA sólo con los nuevos criterios, únicamente el 18,5% también tendría ITG. Los individuos con GBA aislada tendrían insulinemias menores y un riesgo cardiovascular más bajo que los diagnosticados con los criterios de la OMS. Asimismo, estiman un espectacular incremento de prevalencia entre los sujetos de 30-64 años de India, China y Estados Unidos del 78, 135 y 193%, respectivamente. Por todo ello, cuestionan la utilidad y la validez de los nuevos criterios.
El bajo riesgo cardiovascular de los sujetos con cifras de glucemia entre 100 y 109 mg/dl ha sido confirmado por un reciente estudio de cohortes9. En él se demuestra que, de 2.763 mujeres posmenopáusicas con enfermedad coronaria seguidas durante 6,8 años, las mujeres incluidas en la categoría de GBA sólo con los nuevos criterios no presentan mayor número de episodios coronarios o cerebrovasculares.
¿Es eficaz la intervención educativa para prevenir la diabetes?
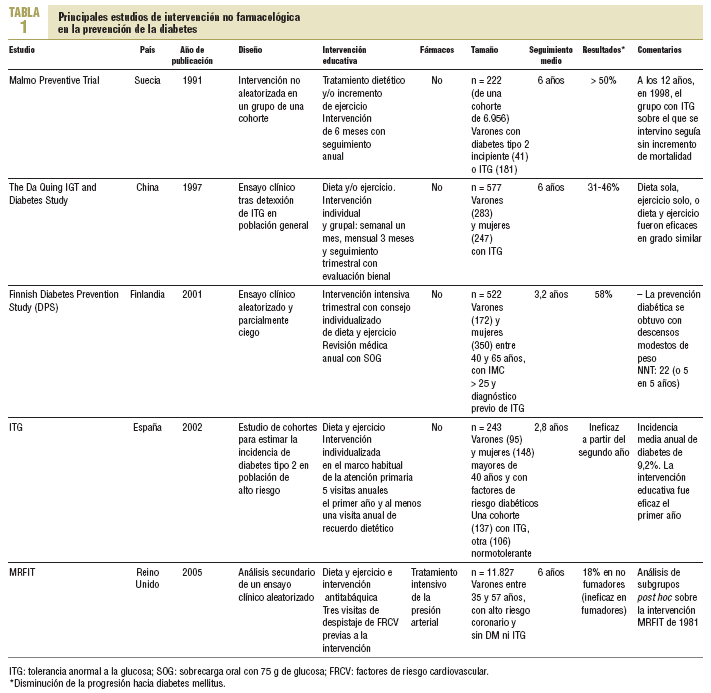
Actualmente disponemos de los resultados de 4 estudios internacionales que confirman la eficacia de las intervenciones no farmacológicas para prevenir la diabetes: Malmo10, Da Quing11, DPS12 y MRFIT13, así como de otro realizado en nuestro país, el ITG14, con resultados menos halagüeños. En la tabla 1 se presenta un amplio resumen.
El primer estudio publicado, el Malmo, presenta la limitación de su intervención no aleatorizada, e incluye también a pacientes ya diabéticos. El estudio de Da Quing, por otra parte, quizá presente alguna dificultad para que sus resultados sean extrapolables a nuestro medio; por ejemplo, los autores comentan que su intervención educativa se vio favorecida por la escasez de alimentos disponibles. Por ello, el estudio más sólido es, sin duda, el DPS, en el que se proponen como objetivos la reducción de peso, la reducción de las grasas saturadas y totales, el aumento de grasas insaturadas y fibra, y el incremento de ejercicio físico, con lo que se obtiene una reducción del 58% en el riesgo relativo de desarrollar diabetes respecto al grupo control. A pesar del escepticismo que a veces genera este tipo de intervenciones en nuestro medio, cabe destacar que el 21% de los participantes alcanzó 4 de 5 objetivos y sólo el 6% no alcanzó ninguno.
En este contexto, resultan aleccionadores los resultados del estudio ITG: un programa de educación sanitaria continuada sobre dieta, ejercicio y riesgo cardiovascular a 137 sujetos logró frenar durante los primeros 2 años la progresión a diabetes, pero fracasó a partir del segundo y tercer año, con una incidencia de casi el triple que la incidencia de diabetes en individuos de alto riesgo pero con tolerancia normal a la glucosa. Sin duda, estos resultados indican no que la intervención educativa sea ineficaz, sino la dificultad del mantenimiento del efecto educativo a lo largo plazo. Y probablemente, más que un problema inherente a la naturaleza de la enfermedad, sea un reflejo del déficit de infraestructura educativa en las condiciones habituales de trabajo en atención primaria. El autor del estudio reflexiona al respecto en un editorial15 y señala el carácter posibilista de la intervención educativa realizada que, aunque fue «más allá» de la intervención habitual en nuestra atención primaria, anduvo muy lejos de los recursos utilizados por el DPS o el DPP16 (que comentaremos más adelante). En cualquier caso, se muestra convencido de la necesidad de preconizar la educación sanitaria para prevenir la diabetes tipo 2, «en especial para sujetos de alto riesgo y, a ser posible, bien estructurada».
La reciente publicación de un análisis secundario del clásico MRFIT vuelve a aportar evidencias a esa afirmación. El MRFIT constituyó una ambiciosa intervención de prevención cardiovascular cuyos resultados principales se publicaron a principios de la década de los ochenta. A pesar de no demostrar una eficacia inicial, ha continuado generando amplia bibliografía, tanto por el seguimiento a muy largo plazo de la cohorte original como por estudios de análisis post hoc como el que nos ocupa, y en el que se demuestra que, en sujetos no fumadores, una reducción de peso del 7% junto con la práctica de 150 min semanales de ejercicio consiguió reducciones de incidencia de diabetes de hasta el 18% en 6 años. Cabe señalar algunas limitaciones metodológicas del estudio, además de las inherentes al tipo de análisis: la distribución asimétrica de algunas variables en la cohortes de fumadores y no fumadores; la selección de individuos, tanto fumadores como no fumadores, con un perfil de riesgo superior al de la población; y el posible efecto neutralizador de la intervención en los fumadores debido tanto a la ganancia de peso tras el abandono del tabaco como al uso de diuréticos como antihipertensivos. Sin embargo, el hecho de que esté realizado en sujetos sin diabetes ni ITG, en su mayoría normoglucémicos, nos recuerda el valor potencial del control del peso en la población general.
Una reciente revisión Cochrane17 que incluye varios de los estudios comentados en este epígrafe incide aún más en este aspecto y concluye: «las estrategias de pérdida de peso que utilizaban intervenciones dietéticas, de actividad física o conductuales produjeron mejorías significativas en el peso de las personas con prediabetes y una disminución significativa en la incidencia de la diabetes».
¿Fármacos para prevenir la diabetes?
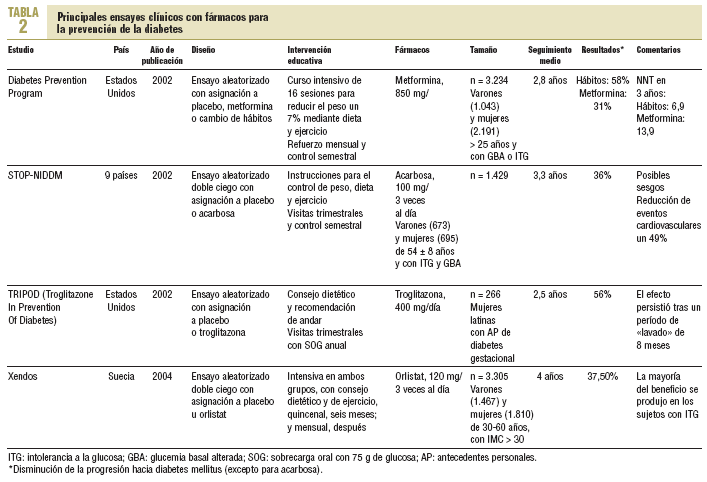
En los últimos años se ha postulado la posibilidad de utilizar fármacos para la prevención de la diabetes tipo 218,19. El fármaco ideal debería mejorar la insulinorresistencia y la hiperglucemia, sin riesgos de hipoglucemia u otros efectos adversos, y presentar una relación coste-efectividad al menos mejor que la intervención intensiva sobre el estilo de vida. Resulta, pues, comprensible que ningún medicamento haya sido aún autorizado para esta indicación, aunque ya se han publicado 4 ensayos aleatorizados con fármacos frente a placebo y cuyo objetivo principal fue la reducción de la incidencia de diabetes. Se muestran en la tabla 2: el ya citado DPP, con metformina (riesgo relativo [RR] de desarrollo de diabetes = 0,69; IC del 95%, 0,57-0,83), el Stop-NIDDM20, con acarbosa (RR = 0,75; IC del 95%, 0,63-0,90); el TRIPOD21, con troglitazona (RR = 0,45; IC del 95%, 0,25-0,83), y el Xendos22, con orlistat (RR = 0,63; IC del 95%, 0,460,86).
Además, hay algunos estudios de menor calidad, o basados en análisis secundarios de ensayos diseñados con otro fin, que analizan la utilidad de otros fármacos no hipoglucemiantes orales. Así, se ha explorado el posible uso de estatinas23, fibratos, antihipertensivos y estrógenos. Particular interés han despertado los fármacos que actúan mediante el bloqueo del sistema renina-angiotensina24, como el ramipril25 o, de forma particular, el telmisartán, que presentaría una significativa actividad agonista parcial frente a los mismos receptores sobre los que actúan las glitazonas para aumentar la sensibilidad a la insulina26. Varios ensayos en curso ofrecerán en los próximos años pruebas de la eficacia de estos y otros medicamentos: estudios NANSY (glimepirida frente a placebo), DREAM (ramipril y/o rosiglitazona frente a placebo), NAVIGATOR (nateglinida y/o valsartán frente a placebo), ONTARGET (telmisartán y/o ramipril), TRANSCEND (telmisartán frente a placebo), ORIGIN (insulina glargina frente a cuidados habituales) y CANOE (combinación de rosiglitazona y metformina frente a placebo).
Para comentar los ensayos principales ya publicados, cabe destacar, en primer lugar, que todos ellos se acompañan de intervenciones educativas, lo cual aporta aún mayor evidencia a la efectividad de éstas. En particular, en el DPP, aunque la metformina redujo la incidencia de diabetes un 9% en los pacientes de alto riesgo y retrasó el desarrollo de la diabetes unos 3 años, resultó menos coste-efectiva que la intervención no farmacológica, que obtuvo el 22% y 11 años, respectivamente, con menor beneficio del fármaco a mayor edad.
La acarbosa, por su parte, ha sido uno de los fármacos que más expectativas ha generado para este fin27,28. Así, el Stop-NDIDDM no sólo ha demostrado un descenso del riesgo de progresión a diabetes del 36% en sujetos con ITG, sino también una reducción del 49% de los eventos cardiovasculares29. Sin embargo, se han señalado dudas sobre sus conclusiones por algunos defectos metodológicos30. Asimismo, presenta las limitaciones de un cumplimiento terapéutico limitado y un coste relativamente alto. Los resultados definitivos de otro estudio, el EDIT, que comparaba acarbosa, metformina y placebo, no han llegado a publicarse, aunque no se han observado diferencias entre los grupos en los análisis preliminares31, al contrario de lo que indicaban los resultados intermedios, comunicados previamente.
En cuanto a las glitazonas, resultan muy indicativos los resultados del estudio TRIPOD, a pesar de la retirada del mercado, por hepatotoxicidad, de la troglitazona. La reducción del riesgo de desarrollar diabetes en un grupo de mujeres hispanas con antecedentes de diabetes gestacional alcanzó el 56%. Pero, mientras que en los ensayos comentados con acarbosa y metformina, el número de nuevos diabéticos aumentó en los meses siguientes a la finalización del estudio, en el TRIPOD, el efecto protector del tratamiento se mantenía 8 meses después. Esto sugiere una mayor capacidad de intervención en la historia natural de la diabetes tipo 2, mediante la modulación de la respuesta beta pancreática a la resistencia insulínica. De confirmarse estos resultados, podríamos acercarnos más a la prevención de la diabetes y no sólo a retrasarla.
El estudio Xendos, por su parte, demostró una reducción de la progresión a diabetes del 37,5% en una población de obesos tratada durante 4 años. Cabe señalar que, además de confirmarse la seguridad a largo plazo del tratamiento con orlistat, se confirma este fármaco como un posible recurso terapéutico en el obeso con ITG pues, aunque en la población de estudio el 79% de los sujetos era normotolerante a la glucosa y sólo el 21% presentaba ITG, estos últimos produjeron la mayoría del beneficio.
Traducción en la práctica clínica
Revisadas las evidencias presentadas, podemos concluir:
1. Dado que, por razones éticas y económicas, es improbable que se diseñen estudios con asignación aleatoria y grupo control que evalúen todos los aspectos beneficiosos y perjudiciales del cribado de la diabetes mellitus tipo 2, nos apoyamos en recomendaciones de expertos para preconizar el cribado oportunista de la diabetes tipo 2. Según la ADA6: realizar glucemia basal a los > 45 años y a los menores de esa edad con índice de masa corporal > 25 y al menos un factor de riesgo para desarrollar diabetes: sedentarismo, familiar de primer grado diabético, grupo étnico de alto riesgo, hipertensión arterial, dislipemia, ovario poliquístico, acantosis nigricans o antecedentes personales de GBA, ITG, diabetes gestacional o feto macrosómico. La frecuencia debería ser trienal (anual/bienal en los sujetos con GBA o ITG).
2. La propuesta de reducir el umbral diagnóstico para GBA hasta 100 mg/dl resulta, sin duda, controvertida. Además de provocar un incremento exponencial de la prevalencia diagnosticada de alteraciones glucémicas8, hemos observado que no parece identificar a sujetos con mayor riesgo cardiovascular ni aumentar suficientemente la concordancia entre las categoría diagnósticas de prediabetes. Al menos en nuestro medio, parece razonable, pues, mantener el criterio diagnóstico anterior (110-125 mg/dl), a la espera de nuevas pruebas que apoyen el cambio del punto de corte.
3. Las intervenciones educativas sobre el estilo de vida (dieta, ejercicio, etc.) en la prevención de la diabetes muestran un gran potencial de efectividad. Esta prevención no farmacológica debería iniciarse en fase prehiperglucémica, incluso antes de confirmarse la intolerancia a la glucosa o una alteración de la glucemia basal. Sin embargo, como bien ha señalado Costa4, «la mayor crítica de la intervención no farmacológica es el incumplimiento a largo plazo y su mayor ventaja, la inocuidad. Tan sólo basándose en el sentido común, el consejo dietético y educativo es insoslayable en cualquier proyecto de prevención primaria de la diabetes». Así pues, frente a la actitud pragmática de otros autores7 que proponen centrarse sin más en optimizar el tratamiento de la diabetes ya establecida, parece haber ya certidumbre suficiente para que en la atención primaria española se incentive el desarrollo de nuestras habilidades educativas para la prevención diabética, y se aumenten los recursos para ello. De hecho, la ADA, aunque admite que aún no está claro el coste-efectividad de las estrategias de intervención no farmacológica, las apoya sin reparos.
4. No hay evidencia suficiente para recomendar el uso de ningún fármaco en el sujeto prediabético, aunque deberíamos admitir que es posible que en un futuro próximo puedan indicarse en individuos de especial riesgo y/o incapaces de modificar sus hábitos.
Así pues, concluiremos señalando que es necesaria más investigación acerca de los efectos sobre la morbimortalidad a largo plazo de las intervenciones tanto farmacológicas como no farmacológicas en la prediabetes. Y, en particular, sobre los medios y las fórmulas de implementar estas intervenciones en contextos comunitarios diversos. Tuomilehto5 afirma que «debemos recordar que una gran proporción de la humanidad, de todas las razas, es portadora de genes que permiten a la diabetes tipo 2 desarrollarse si el entorno y el estilo de vida lo favorecen. Durante la historia de la Salud Pública, muchos problemas sanitarios y epidemias han sido vencidos actuando a partir de mucha menos evidencia de la que tenemos hoy para prevenir la diabetes tipo 2». Sin embargo, con los medios disponibles en la atención primaria española, ¿qué capacidad de intervención tenemos en la prevención de la diabetes?, ¿qué prioridad le damos? Ya hay evidencia clinicoepidemiológica de que, para evitar que la epidemia de diabetes tipo 2 y sus complicaciones desborden el sistema sanitario, debemos iniciar intervenciones desde el campo nutricional y de la actividad física. Aunque aún tardaremos en ser capaces de saber si las intervenciones educativas o farmacológicas pueden prevenir realmente el desarrollo de diabetes o simplemente la retrasan, es posible que, en la práctica, la diferencia no sea tan importante.