Conocer las opiniones sobre las guías de práctica clínica (GPC) para la depresión de médicos de atención primaria (AP), psiquiatras y psicólogos.
DiseñoEstudio cualitativo, descriptivo-exploratorio basado en entrevistas semiestructuradas individuales y grupales.
EmplazamientoCentros de AP y centros de salud mental de la red pública de Barcelona, Sabadell, Cornellà y Gavà.
Participantes y contextoTreinta y un profesionales (10 médicos de AP, 11 psiquiatras y 10 psicólogos). Las entrevistas se realizaron en su lugar de trabajo o en la unidad de investigación de la institución donde se realizó el estudio entre octubre de 2007 y junio de 2008.
MétodosMuestreo teórico y de conveniencia. Para garantizar la heterogeneidad se tuvo en cuenta el sexo, la edad, la experiencia y la pertenencia a diferentes instituciones. Grabación y transcripción de las entrevistas. Análisis de contenido. Triangulación de técnicas y contraste de resultado con los participantes.
ResultadosLa principal utilidad de las GPC es que agilizan la toma de decisiones y dan seguridad. Como inconvenientes, se duda sobre la objetividad de las GPC y no se considera que las recomendaciones puedan aplicarse a sus pacientes. Los médicos de AP no conocían, en el momento del estudio, ninguna GPC para la depresión. Los especialistas sí conocen, pero no las utilizan al priorizar su experiencia.
ConclusionesSe han detectado ideas erróneas sobre lo que es una GPC. Si se desea implementar una GPC, es necesario informar previamente sobre qué es una GPC, qué no es y para qué puede resultar útil.
To explore the views on clinical practice guidelines (CPG) of general practitioners (GP), psychiatrists, and psychologists.
DesignDescriptive-exploratory qualitative study based on semi-structured individual and group interviews.
SettingPublic primary health care and mental health centres in Barcelona, Sabadell, Cornellà de Llobregat and Gavà.
Participants and contextA total of 31 health professionals (10GPs, 11 psychiatrists, and 10 psychologists) interviewed at their work place or at the research unit between October 2007 and June 2008.
MethodConvenience sample. Participants were heterogeneous as regards sex, age, experience and workplace. Interviews were recoded and transcribed. Content analysis. Triangulation between techniques and results comparisons with participants was carried out as quality control.
ResultsThe main advantages of CPGs were that they helped in decision making and gave security. On the other hand, participants were sceptical about the objectivity of GPC and considered that recommendations could not be applied to their individual patients. Additionally, they perceived CPG as inflexible. At the time of the study, GPs did not know of any CPG for depression. Specialists knew several CPGs but they did not use them as they prioritise their own experience.
ConclusionsThere are some erroneous ideas about what a CPG is. If we want to implement CPGs, it is important to carry out some previous work presenting what a CPG is, what it is not and when it could be useful.
Las guías de práctica clínica (GPC) tuvieron su auge a principios de la década de los 90 cuando diferentes estudios detectaron amplias variaciones en la práctica médica, sobre todo en medicina general y en psiquiatría1,2. Otro factor que influyó en su desarrollo fue la demanda por parte de pacientes y familiares de tratamientos eficaces y de calidad que estuvieran reglados y no dependieran únicamente de un profesional2. En el actual contexto sanitario, las GPC son una de las herramientas de las que disponen los clínicos para intentar garantizar la seguridad del paciente y la calidad de la atención.
Sin embargo, elaborar una GPC y que esta se implemente no es lo mismo3,4. Recientes estudios5–9 han señalado las siguientes barreras para aplicar las recomendaciones de las GPC: a) los profesionales cuestionan que los ensayos clínicos aleatorizados sean la mejor fuente de información para sus pacientes «reales» y dudan de sus recomendaciones; b) priorizan la experiencia propia; c) señalan que es más importante fomentar la relación médico-paciente que seguir una GPC; d) prefieren hacer más pruebas que las indicadas por las GPC para asegurarse que no han olvidado nada importante; e) por aspectos prácticos y organizacionales como, por ejemplo, la falta de tiempo, o bien no disponer de fácil acceso a otros profesionales para poder dar una atención interdisciplinar como algunas GPC para la depresión recomiendan, y f) porque el formato de las GPC no es fácil de seguir.
En el 2003 se elaboró un estudio a nivel nacional para conocer la implementación y utilización de GPC en España10. Este informe destacaba como principal barrera para implementar las GPC la pobreza de las estrategias institucionales. El tiempo disponible y las actitudes de los profesionales clínicos no eran vistos como barreras demasiado importantes. No obstante, este trabajo está realizado desde una perspectiva institucional, sin profundizar en la visión de los clínicos.
El proyecto en el que se enmarca este estudio tenía como objetivo principal explorar qué dificultades detectaban los profesionales cuando trataban con pacientes con depresión, haciendo hincapié en las barreras para realizar un tratamiento concordante con las GPC. En este artículo se presentan solo los resultados relacionados con las opiniones de los profesionales sobre las GPC. Así pues, el objetivo de este trabajo es conocer la opinión sobre las GPC de médicos de atención primaria (AP), psiquiatras y psicólogos que trabajan en la red de asistencia pública de salud, haciendo hincapié en las ventajas e inconvenientes que, según estos profesionales, tienen las GPC en general y específicamente las GPC para la depresión. Conocer las percepciones que los profesionales tienen sobre las GPC a nivel local es una de las recomendaciones que hace la OMS para fortalecer los sistemas de salud3.
MétodosEstudio cualitativo, de tipo descriptivo-exploratorio, realizado en las ciudades de Barcelona, Sabadell, Cornellà de Llobregat y Gavà entre octubre de 2007 y junio de 2008.
Técnicas de recogida de informaciónSe utilizaron dos técnicas de recogida de información: la entrevista individual semiestructurada y la entrevista grupal. Se realizaron entrevistas grupales al considerarse importante contar también con el discurso grupal de los actores y disponer de este modo de otra técnica, además de la entrevista individual, con la que poder triangular la información11. La moderadora de los grupos fue la investigadora principal de este estudio (Anna Fernández Sánchez). Otra persona realizó el rol de observadora (Alejandra Pinto-Meza). En todas las entrevistas se contó con una guía establecida previamente por el equipo investigador basada en la literatura científica sobre el tema. A los participantes se les preguntó qué pensaban que era una GPC, conocimiento y uso de GPC de depresión y ventajas y limitaciones percibidas de las GPC.
Unidad de muestreo y diseño muestralLa unidad de muestreo fueron los profesionales de las tres especialidades: medicina de familia, psiquiatría y psicología, ya que son estos los profesionales que diagnostican y/o tratan la depresión. El principal objetivo es conocer qué opinan los clínicos hacia los que van dirigidas las GPC sobre las mismas, independientemente del grado de utilización o de experiencia que tengan sobre ellas. La característica principal que marcó el muestreo teórico fue que trataran con pacientes con un trastorno depresivo. Para garantizar la heterogeneidad se tuvo en cuenta que hubiese profesionales de ambos sexos, de diferentes edades y años de experiencia y que trabajasen para diferentes instituciones. Se buscó una persona clave que sirvió de enlace en cada uno de los grupos de profesionales, facilitando el primer contacto y la entrada en el estudio. A continuación, se siguieron contactando participantes utilizando también la técnica de «bola de nieve». Se dejaron de introducir participantes al llegar a la redundancia de la información.
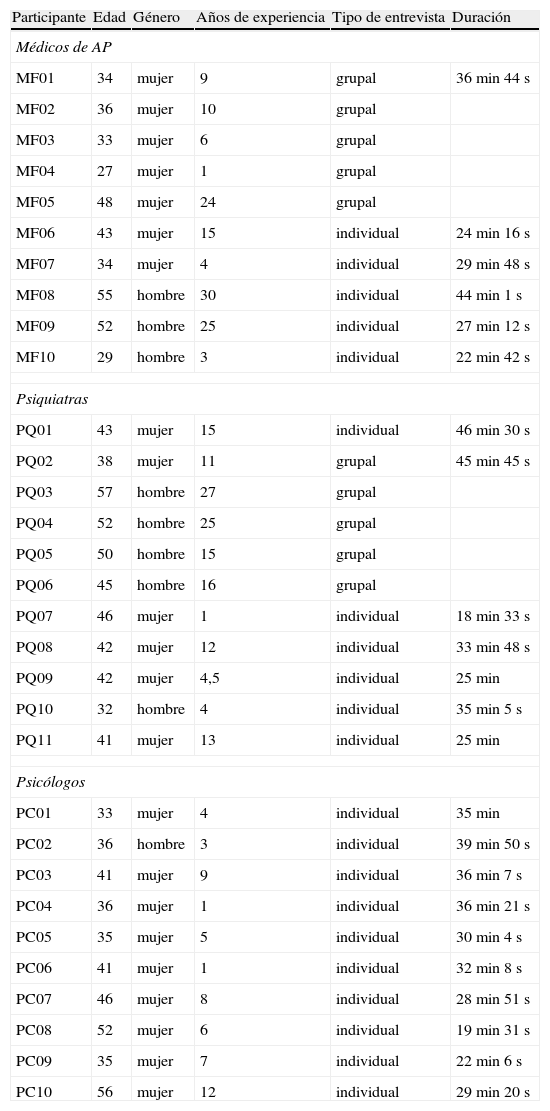
En la tabla 1 se describen las características de los profesionales relevantes para el análisis del discurso.
Características de los profesionales que participan en el estudio
| Participante | Edad | Género | Años de experiencia | Tipo de entrevista | Duración |
| Médicos de AP | |||||
| MF01 | 34 | mujer | 9 | grupal | 36min 44s |
| MF02 | 36 | mujer | 10 | grupal | |
| MF03 | 33 | mujer | 6 | grupal | |
| MF04 | 27 | mujer | 1 | grupal | |
| MF05 | 48 | mujer | 24 | grupal | |
| MF06 | 43 | mujer | 15 | individual | 24min 16s |
| MF07 | 34 | mujer | 4 | individual | 29min 48s |
| MF08 | 55 | hombre | 30 | individual | 44min 1s |
| MF09 | 52 | hombre | 25 | individual | 27min 12s |
| MF10 | 29 | hombre | 3 | individual | 22min 42s |
| Psiquiatras | |||||
| PQ01 | 43 | mujer | 15 | individual | 46min 30s |
| PQ02 | 38 | mujer | 11 | grupal | 45min 45s |
| PQ03 | 57 | hombre | 27 | grupal | |
| PQ04 | 52 | hombre | 25 | grupal | |
| PQ05 | 50 | hombre | 15 | grupal | |
| PQ06 | 45 | hombre | 16 | grupal | |
| PQ07 | 46 | mujer | 1 | individual | 18min 33s |
| PQ08 | 42 | mujer | 12 | individual | 33min 48s |
| PQ09 | 42 | mujer | 4,5 | individual | 25min |
| PQ10 | 32 | hombre | 4 | individual | 35min 5s |
| PQ11 | 41 | mujer | 13 | individual | 25min |
| Psicólogos | |||||
| PC01 | 33 | mujer | 4 | individual | 35min |
| PC02 | 36 | hombre | 3 | individual | 39min 50s |
| PC03 | 41 | mujer | 9 | individual | 36min 7s |
| PC04 | 36 | mujer | 1 | individual | 36min 21s |
| PC05 | 35 | mujer | 5 | individual | 30min 4s |
| PC06 | 41 | mujer | 1 | individual | 32min 8s |
| PC07 | 46 | mujer | 8 | individual | 28min 51s |
| PC08 | 52 | mujer | 6 | individual | 19min 31s |
| PC09 | 35 | mujer | 7 | individual | 22min 6s |
| PC10 | 56 | mujer | 12 | individual | 29min 20s |
Las entrevistas individuales y grupales fueron registradas en audio previo consentimiento de los participantes y transcritas íntegramente para su posterior análisis. Para facilitar la gestión de los datos, se utilizó el programa ATLAS-ti 5.0.
Se realizó un análisis de contenido de la información. Los datos fueron segmentados por grupos de profesionales y temas. Se generaron las categorías de análisis de forma mixta, utilizando las guías de entrevista y la información que emergía de los resultados.
Para garantizar el rigor de esta investigación, se trianguló la información comparando las diferentes técnicas y grupos de participantes. Se realizaron discusiones de los resultados con los informantes mediante un resumen al final de las entrevistas. Además, se envió (vía e-mail) a los profesionales la transcripción de su entrevista (individual o grupal) juntamente con el análisis específico y detallado del grupo al que pertenecían (médicos de familia, psiquiatras o psicólogos), dándoles la opción voluntaria de comentar y/o rectificar la información. A pesar de la voluntariedad, 11 de los 31 profesionales (3 médicos de AP, 3 psiquiatras y 5 psicólogas) que participaban en el estudio contactaron con la investigadora mostrándose conforme con el análisis realizado. De esta manera se incrementa la confirmabilidad y la credibilidad de la información.
Aspectos éticosEl proyecto contó con la aprobación del Comité de Investigación y del Comité de Etica de la Fundació Sant Joan de Déu per a la Recerca i la Docència.
ResultadosEn general no se detectó que los discursos de los participantes difirieran en función de si eran médicos de AP, psiquiatras o psicólogos en lo que respecta a definición, ventajas básicas e inconvenientes de las GPC para la depresión.
Definición de GPCLos participantes definen qué es una GPC en función de tres dimensiones polarizadas: a) su utilidad: las percepciones oscilan entre la definición de GPC como un instrumento útil para la práctica diaria hasta la percepción de que es una invasión de la gestión; b) en qué se basa su contenido: la GPC se define tanto como por representar un consenso de expertos como por ser un compendio de evidencia científica, y c) obligatoriedad: para algunos participantes la GPC es de obligado seguimiento, mientras que para otros es orientativa.
Conocimiento y uso de GPC para la depresiónAl preguntarles a los médicos y las médicas de AP si conocían GPC para la depresión, comentaron que no. Conocen las recomendaciones que hace el Institut Català de la Salut sobre qué fármacos recetar o las recomendaciones de la Sociedad Catalana de Medicina de Familia y Comunitaria, pero no las consideran una GPC oficial.
Los y las especialistas entrevistados citan como GPC para la depresión las siguientes: National Institute of Clinical Excellence las de la American Psychiatric Association, las del estudio Sequenced Treatment Alternatives to Relieve Depression o las recomendaciones terapéuticas en trastornos mentales realizada por la Societat Catalana de Psiquiatria. A pesar de conocerlas, no las utilizan habitualmente en el caso de la depresión porque no les es necesario al considerar que ya tienen integrados los conocimientos de la GPC. En este sentido, la experiencia personal y la formación individual se prioriza. La guía pasa a ser utilizada en aquellos casos en que el tratamiento no funciona para ver qué es lo que se recomienda o en un momento posterior para comprobar que lo recomendado durante la sesión es lo mismo que recomienda la GPC.
Ventajas y limitaciones de disponer de una GPC para la depresiónLa tabla 2 recoge las principales ventajas y limitaciones de las GPC con fragmentos que las ejemplifican. Para los participantes existen dos ventajas principales en el hecho de disponer de una GPC para la depresión. En primer lugar, los tres grupos de participantes perciben la GPC como un instrumento útil, que agiliza la toma de decisiones, orientando en caso de dudas y que puede favorecer la eficiencia. En segundo lugar, se percibe la GPC como un instrumento que da seguridad a tres niveles: 1) personal; 2) al paciente, y 3) jurídico.
Resumen de las principales ventajas e inconvenientes de las GPC
| Tema | Ejemplo |
| «Ventajas» | |
| 1. Agiliza la toma de decisiones | «La principal ventaja es el tiempo… si sigues el algoritmo es mucho más rápido» (MF07) |
| 2. Da seguridad a nivel | |
| 2.1. Personal | «Te da seguridad, porque cuando tienes a una persona delante y el tratamiento que le das coincide con la GPC te da seguridad…porque yo hago lo que creo que es más adecuado en aquel caso, pero si veo que coincide con la guía me quedo más tranquilo. La práctica clínica es pacientes individuales que no coinciden al 100% con lo que dice la guía clínica, el gold estándar…y en estos casos tienes que tener presente al paciente, no la guía, es mi punto de vista. Pero si muchas veces no coincide con la guía clínica, entonces revísalo, porque el problema eres tú» (MF09) |
| 2.2. Del paciente | «Yo añadiría que desde el punto de vista del paciente, hay una cierta escalonización de los procesos y por tanto una garantía de cara al paciente que no se le va a atender en función de quién le toque… digamos que en la experiencia que yo tengo, sino en que el tratamiento está aprobado» (PQ04) |
| 2.3. Judicial | «Si tienen que referenciar tu práctica en un caso que se haya complicado es importante que tengas un aval científico que justifique tu praxis» (PQ03) |
| «Inconvenientes» | |
| 1. Desconfianza hacia la GPC | «Los expertos se han de poner de acuerdo... pero ¿quién elige a los expertos? Y después está el problema de la industria farmacéutica, la presión, porque la industria está en todas las guías, bueno, en todas quizás no, pero en muchas la opinión de un laboratorio está detrás» (PQ01) |
| 2. Generales, no tienen en cuenta la individualidad del paciente | «En general considero que están bien para dar una idea pero que muchas veces no se adecuan al paciente concreto, pues es lo mismo que pasa con los ensayos clínicos, que no es el paciente real que ves con comorbilidad física, abuso de substancias, con problemática social…» (PQ10) |
| 3. Conflicto con la experiencia personal | «Hombre hay días que cuando llevas más tiempo en la práctica y te llegan cosas de otros sitios eres más crítico, ¿no? Y piensas pues entonces esta guía…como la del colesterol, ¿no? Antes nos guiábamos en contar el colesterol con un factor de riesgo que era el Framingham y eran como muy intervencionistas, enseguida te mandaban a tomar pastillas y después han salido otras que son menos intervencionistas y al final acabas cogiendo, posiblemente tu mix» (MF01) |
| 4. No tienen en cuenta el contexto | «Las GPC están bien como referencia, pero claro, también te dicen que has de ver al paciente con depresión cada 15 días, y una cosa es lo que tendría que ser y otra la que puede ser» (PC04) |
| 5. Difusión inadecuada | «El gran inconveniente de las guías de práctica clínica es la difusión de la misma. Para que sea accesible a todos, para que las podemos utilizar han de estar accesibles… y después se ha de realizar una formación conforme a las guías de clínicas, porque entregar las guías y marcharse no es demasiado útil» (MF10) |
Otra de las ventajas que emerge en el discurso de médicos de AP y psicólogas es que, si la necesidad de hacer una guía se origina dentro de un equipo para estandarizar los procedimientos para tratar la depresión (u otro problema de salud), se puede favorecer la relación entre los profesionales.
Los inconvenientes principales señalados por los participantes pueden ser agrupados en 5 aspectos: 1) los participantes se muestran escépticos hacia las GPC y la objetividad de las mismas, sobre todo cuando se define GPC como recomendaciones de expertos y no se conoce a estos expertos. Por el contrario, el hecho de conocer quién la ha elaborado da confianza. En este sentido, señalan que existe mucha presión de la industria farmacéutica y tienen la percepción de que las GPC se mueven únicamente por motivos económicos. Psiquiatras y psicólogos, cuando definen GPC como compendio de la evidencia científica, también se muestran escépticos ante el hecho de que solo recogen lo que está fundamentado científicamente, pudiendo dejar fuera de las recomendaciones técnicas útiles pero con las que no se ha realizado un esfuerzo de fundamentación científica; 2) los participantes no creen que reflejen las necesidades individuales de los pacientes; 3) las recomendaciones pueden entrar en conflicto con su experiencia personal; 4) no tienen en cuenta el contexto, son «ideales», y 5) la presentación y la difusión de las mismas no es adecuada. Son vistas como «aburridas» y «complejas de seguir».
En el discurso de los médicos de AP emerge además otra limitación relacionada con la percepción de que las GPC se realizan desde los servicios especializados sin contar con ellos. Se reivindica en la elaboración de GPC que tenga en cuenta el contexto de la AP: «En general a las GPC que están realizadas en AP se les infravalora su utilidad, pensando en la especialidad de medicina de familia y en sus peculiaridades, y en la incertidumbre que manejamos, si la GPC está bien hecha y enfocada al médico de AP, que es un ámbito diferente al de especializada, para nosotros podría ser muy útil (MF10)».
DiscusiónLos resultados del presente trabajo deben considerarse teniendo en cuenta una serie de limitaciones. Relacionado con el análisis de los resultados, la limitación más importante es que la segmentación y la codificación de la información la realizó únicamente la investigadora principal, Anna Fernández Sánchez, bajo la supervisión y el consenso de David Sánchez-Carracedo y M. Dolors Navarro-Rubio. Esto podría afectar la confirmabilidad, la veracidad y la transferibilidad de los datos. Para intentar compensar esta limitación, los resultados fueron triangulados con los diferentes participantes garantizando así la veracidad y la confirmabilidad de los mismos. Cabe destacar una limitación temporal; el presente trabajo se llevó a cabo antes de la publicación por parte del Ministerio de Sanidad y Consumo de la primera GPC oficial para la depresión, a finales del 200812, lo que imposibilitó que los profesionales conocieran la existencia de esta GPC. De todos modos, los resultados de este trabajo pueden resultar útiles para anticipar posibles problemas en su implementación.
Se observa en este trabajo la existencia por parte de algunos profesionales de creencias equivocadas sobre lo que es una GPC. Destacan dos: 1) el hecho de ver la GPC como algo que implica consenso de expertos pero no evidencia científica, y 2) la idea de que la GPC es positiva en la medida en que orienta, pero no si obliga. Es decir, no solo existe un desconocimiento sobre lo que es una GPC y cómo está elaborada, sino que también se desconocen las características que estas deben tener, como por ejemplo, que deben ser flexibles y elaboradas independientemente de presiones de colegios profesionales o de la industria farmacéutica13.
Los resultados referentes a las GPC confirman la repetida idea de que las GPC no se aplican porque los clínicos priorizan los aspectos relacionados con su experiencia, porque se desconfía de su objetividad, porque aun cuando se quieren aplicar no se puede por aspectos prácticos (lo que se recomienda entra en contradicción con lo que ofrece el sistema) y porque se viven como poco flexibles y generales, no adaptadas al paciente3–9,14,15. Entre los profesionales de AP destaca además la sensación de que no se les tiene en cuenta en la elaboración de las GPC, adoptando siempre el punto de vista del especialista. Esta opinión ya fue señalada por la literatura15.
Las críticas que realizan los profesionales a las GPC son muy parecidas a las que desde la filosofía de la ciencia se hace a la MBE. Básicamente las realizadas por la escuela pospositivista que cuestiona el concepto de objetividad, ya que cualquier diseño de estudio está condicionado por numerosas decisiones «subjetivas» que dependen del equipo investigador; y por las escuelas fenomenológicas que consideran que el problema de la MBE es que excluye la experiencia propia del paciente, ya que fomenta que los profesionales se fijen básicamente en los síntomas «objetivos», fundamentalmente físicos, descartando otras fuentes de conocimiento16. De todos modos, todas estas críticas ya quedaron superadas en la última definición de MBE realizada por Sackett17, que define la práctica basada en la evidencia como «la integración de las mejores pruebas disponibles de la investigación, con la experiencia clínica, en el contexto de las características, valores y preferencias del paciente».
En conclusión, se han observado creencias erróneas y actitudes de desconfianza hacia las GPC que pueden suponer una barrera más importante y previa para su implementación que no la escasa difusión de las mismas, como el informe del 2003 apuntaba10. Nos sumamos a las propuestas de otros autores sobre la necesidad de realizar un trabajo previo con los profesionales antes de implementar una GPC para la depresión en los diferentes dispositivos7,8,17,18. En concreto, nuestros datos señalan la conveniencia de dar a conocer qué es, cómo se elabora (basada en pruebas y no en el acuerdo entre expertos), y cuándo puede resultar útil.
Las GPC son una de las principales herramientas para garantizar una atención de calidad pero existen barreras para su implementación. La OMS recomienda la realización de estudios cualitativos a nivel local para conocer la actitud de los clínicos hacia las mismas.
Qué aporta este estudioSegún nuestro conocimiento, es el primer estudio a nivel español que indaga sobre qué piensan los clínicos sobre las GPC de la depresión. La percepción de que las GPC se basan únicamente en criterios de expertos y que son de obligado cumplimiento pueden suponer las principales barreras para su implementación.
Los autores declaran no tener ningún conflicto de intereses.
Los autores quieren agradecer la colaboración de todos los participantes en este estudio que han cedido desinteresadamente parte de su tiempo. También agradecer los comentarios de María Rubio, Antoni Serrano-Blanco y Juan Vicente Luciano por sus acertados comentarios en versiones previas del manuscrito.
Este estudio forma parte del proyecto de investigación del master oficial europeo «EM Phoenix Dynamics in Health and Welfare» impartido por la Universidad Autónoma de Barcelona, l’École d’Hautes Études en Sciences Sociales (París), la Universidad de Évora (Portugal) y la Universidad de Linköping (Suecia).