Evaluar el conocimiento y uso de la comunicación aumentativa y/o alternativa (CAA) entre los profesionales de la salud pediátrica.
DiseñoEstudio observacional descriptivo transversal.
EmplazamientoCentros de atención primaria, hospitales de tercer nivel y hospitales comarcales ubicados en Cataluña.
ParticipantesUn total de 338 profesionales: pediatras, residentes de pediatría, personal de enfermería y residentes de enfermería pediátrica.
IntervencionesAplicación de un cuestionario electrónico diseñado para este estudio. El contenido fue revisado por expertos y se realizó una prueba piloto con 89 profesionales para comprobar la comprensibilidad y relevancia de los ítems.
Mediciones principalesExperiencia en la atención a pacientes con necesidades complejas de comunicación, conocimientos sobre CAA, experiencias en el uso de CAA y formación previa en este ámbito.
ResultadosEl 90% de los encuestados atendía regularmente a niños con barreras en la comunicación, incluyendo el 94% que trataba a pacientes con trastorno del espectro autista. Solo el 22% conocía el concepto de CAA, y menos del 10% conocía los tableros ETRAN. El 89% de los participantes no había recibido formación en CAA, aunque el 99% consideró necesaria dicha capacitación.
ConclusionesExiste una necesidad urgente de integrar conocimientos sobre CAA en la formación inicial y continuada del personal sanitario. La implementación de sistemas de CAA no solo facilita la comunicación, sino que también promueve un entorno más inclusivo y seguro para los pacientes con necesidades complejas de comunicación.
To assess the knowledge and use of Augmentative and Alternative Communication (AAC) among pediatric healthcare professionals.
DesignCross-sectional descriptive observational study.
SettingPrimary care centers, tertiary hospitals, and regional hospitals in Catalonia.
ParticipantsA total of 338 professionals, including pediatricians, pediatric residents, nursing staff, and pediatric nursing residents.
InterventionsAn electronic questionnaire specifically designed for this study was administered. Its content was reviewed by experts, and a pilot test was conducted with 89 professionals to assess the clarity and relevance of the items.
Main outcomesExperience in caring for patients with complex communication needs, knowledge of AAC, experiences with AAC use, and prior training in this field.
ResultsNinety percent of respondents regularly cared for children with communication barriers, including 94% who treated patients with Autism Spectrum Disorder. However, only 22% were familiar with the concept of AAC, and less than 10% knew about ETRAN boards. Additionally, 89% of participants had not received training in AAC, although 99% considered such training necessary.
ConclusionsThere is an urgent need to integrate AAC knowledge into both initial and ongoing healthcare training. The implementation of AAC systems not only facilitates communication but also fosters a more inclusive and safer environment for patients with complex communication needs.
La comunicación es una de las habilidades fundamentales para el ser humano. Todas las personas tienen derecho a comunicarse y expresar sus necesidades, pensamientos y emociones de manera efectiva. Sin embargo, existen diversas condiciones que pueden interferir con este derecho, provocando dificultades en la comunicación oral y, en muchos casos, limitando la capacidad para ser comprendidas por los demás.
Las necesidades complejas de comunicación no están asociadas a una única condición o diagnóstico, sino que pueden surgir en una amplia variedad de situaciones. Estas pueden ser congénitas, como en el caso de los síndromes de Rett, Down, Angelman, algunas distrofias musculares o enfermedades mitocondriales; neurodesarrollo, como en el caso del trastorno del espectro autista (TEA); adquiridas como resultado de complicaciones perinatales (por ejemplo, la parálisis cerebral infantil) o de condiciones degenerativas o daño cerebral adquirido. Debemos considerar que incluso dentro de una misma enfermedad o síndrome, la naturaleza y la gravedad de las dificultades comunicativas pueden variar considerablemente1–3.
Independientemente de la causa subyacente, se debe tener en cuenta que las dificultades en la comunicación no solo afectan a la autonomía, la capacidad para interactuar con su entorno, sino que también se asocian a un aumento significativo en los niveles de malestar emocional, ansiedad, depresión y presencia de conductas disruptivas. Por lo tanto, abordar y dar soporte a la comunicación es crucial para mejorar la calidad de vida, teniendo como máximo objetivo el dar acceso al poder de la comunicación, para interactuar con otros y en última instancia poder influir en su entorno y participar de forma plena en la sociedad4.
La comunicación es esencial para acceder a la atención médica, la participación en la toma de decisiones y la calidad de la atención recibida. El derecho de una persona a poder comunicarse está recogido en la Declaración Universal de los Derechos Humanos y, más concretamente, la Comisión Conjunta de estándares de acreditación de los hospitales establece el derecho del paciente a tener una comunicación efectiva5. Las dificultades de comunicación entre el paciente y el personal sanitario se han asociado con un mayor riesgo de experimentar un evento adverso. Concretamente, los pacientes con dificultades de comunicación tienen 3 veces más riesgo de sufrir eventos adversos y perjudiciales para su seguridad6,7. Por otro lado, los padres de niños con discapacidad reportan peores experiencias de hospitalización cuando están en el hospital. Durante la estancia hospitalaria, la dificultad para comunicarse de manera efectiva puede generar angustia, confusión y frustración y desencadenar, en algunos casos, conductas y comportamientos desadaptativos8. Los comportamientos de mala adaptación aumentan el estrés del cuidador y la familia, y a veces disuaden o hacen imposible realizar ciertos procedimientos médicos o cuidados habituales9,10.
La comunicación aumentativa y alternativa (CAA) engloba una variedad de métodos y herramientas que facilitan la expresión de personas con dificultades para comunicarse mediante el lenguaje oral. Su objetivo es aumentar la capacidad comunicativa de las personas, mejorando la expresión y comprensión, o compensar la falta de habla mediante sistemas que permiten otras formas de comunicación. Dentro de esta categoría, los sistemas aumentativos y alternativos de comunicación (SAAC) son recursos que sirven para apoyar o reemplazar el lenguaje hablado en individuos con dificultades significativas de comunicación.
Hay diversos tipos de SAAC, cuya selección y configuración deben realizarse de manera individualizada, adaptándose a las capacidades, necesidades y contexto de cada usuario. Un mismo niño puede utilizar diferentes SAAC según el contexto.
Existen los SAAC sin ayuda que se basan en gestos, signos naturales o signos idiosincráticos (señales personalizadas que el usuario crea o adapta) y SAAC con ayuda, que incluyen soportes externos como tableros o libretas de comunicación o dispositivos electrónicos con salida de voz (fig. 1). Dentro de estos dispositivos electrónicos, destacan los comunicadores dinámicos, que consisten en tabletas digitales equipadas con software específico de comunicación.
Diferentes soportes de sistemas aumentativos y alternativos de comunicación (SAAC):
a) Libreta de comunicación con tira de frase. Fuente: Aula Abierta ARASAAC.
b) Plafón o tablero de comunicación. Autora: Fabiani Eggers. Fuente: ARASAAC.
c) Tablero tipo ETRAN, comunicador de baja tecnología. Fuente: Qinera.
d) ComuniQa L, comunicador dinámico que incluye el software de CAA Grid 3. Fuente: Qinera.
Los SAAC pueden contener distintos sistemas de representación simbólica para transmitir las intenciones comunicativas del usuario. Entre los más comunes se encuentran las fotografías (representaciones realistas que muestran objetos, acciones o personas concretas), los pictogramas (símbolos gráficos de alta transparencia visual, que son fáciles de reconocer y entender) y el lenguaje escrito, que puede ser utilizado en usuarios con competencias lectoescritoras funcionales. Cada uno de estos sistemas de representación tiene ventajas y limitaciones, y su elección debe basarse en la capacidad del usuario para reconocer, asociar y utilizar los símbolos en su vida diaria1–3.
En cuanto al acceso al SAAC, este puede ser directo o indirecto. El acceso directo se refiere a la selección del contenido mediante acciones físicas como señalar con el dedo o mediante el movimiento de los ojos. Por otro lado, los métodos de acceso indirectos incluyen técnicas como el barrido visual o auditivo, donde el sistema recorre una serie de opciones de manera sistemática y el usuario activa la selección mediante pulsadores, switches o sistemas de activación adaptados. Estos métodos permiten que personas con desafíos motores o sensoriales accedan a la comunicación, haciendo que el SAAC sea funcional en una amplia gama de contextos y para diversos usuarios con necesidades complejas.
Todos ellos pueden repercutir de forma positiva en la relación personal sanitario-paciente cuando se hace un uso adaptado al contexto del paciente y de sus cuidadores, pudiendo mejorar la evolución clínica y su experiencia hospitalaria4,10.
El objetivo principal de este estudio consiste en analizar el estado de conocimiento sobre el tema dentro del personal sanitario con el fin de identificar áreas de mejora en la práctica clínica.
Material y métodosSe realizó un estudio observacional descriptivo transversal utilizando un cuestionario electrónico diseñado específicamente para este propósito. La validez de contenido del cuestionario fue establecida mediante una revisión por parte de expertos en el área. Además, se evaluó la validez aparente a través de una prueba piloto con la participación de 89 profesionales, en la que se garantizó la representación de las diversas profesiones y lugares de trabajo, lo que permitió validar la comprensibilidad y relevancia de los ítems incluidos.
El cuestionario fue distribuido por correo electrónico utilizando direcciones corporativas y redes de pediatría. El cuestionario fue destinado a pediatras, residentes de pediatría, personal de enfermería y residentes de enfermería pediátrica que trabajaban en centros de atención primaria y hospitales de Cataluña. Los participantes respondieron a un total de 18 preguntas que evaluaban su experiencia profesional, la frecuencia de interacciones con pacientes con dificultades de comunicación, el nivel de familiaridad con la CAA y los recursos disponibles en su entorno profesional.
Para el análisis estadístico y la comparación de variables, se utilizaron la prueba exacta de Fisher y la prueba de Chi-cuadrado. La confidencialidad de los participantes fue garantizada mediante la codificación anónima de las respuestas.
ResultadosCaracterísticas de la muestraUn total de 338 profesionales de la salud (162 enfermeras/os pediátrica/os, 120 pediatras especialistas, 38 médicos internos residentes y 17 enfermeras/os internas/os residentes) participaron y rellenaron el cuestionario. Más del 60% (n=204) de los encuestados tenía más de una década de experiencia laboral en el ámbito sanitario. El 70% de los encuestados comunicó que ejerce sus funciones profesionales en el ámbito hospitalario, mientras que el 32% ejerce en el ámbito de la atención primaria (tabla 1).
Características de los encuestados
| Muestra (total, n=338) | n | % |
|---|---|---|
| Titulación | ||
| Pediatra especialista | 120 | 36 |
| Médico interno residente | 39 | 12 |
| Enfermera | 162 | 18 |
| Enfermera interna residente | 17 | 5 |
| Experiencia profesional | ||
| Menos de 5 años | 72 | 21 |
| De 5-10 años | 61 | 18 |
| 10-15 años | 130 | 39 |
| Más de 15 años | 74 | 22 |
| Lugar de trabajo | ||
| Atención primaria | 109 | 32 |
| Hospital | 233 | 69 |
| Consultas externas | 81 | 35 |
| Planta hospitalización | 113 | 49 |
| Urgencias | 97 | 42 |
| Área quirúrgica | 12 | 5 |
| Unidad Intensivos Pediátricos | 43 | 19 |
| Otros | 6 | 2 |
| Región sanitaria | ||
| Barcelona (Metropolitana Norte, Sur y Barcelona ciudad) | 253 | 75 |
| Cataluña central | 23 | 7 |
| Girona | 20 | 6 |
| Camp de Tarragona | 10 | 3 |
| Lleida | 24 | 7 |
| Terres de l’Ebre | 1 | 0,3 |
| Alt Pirineu i Aran | 8 | 2 |
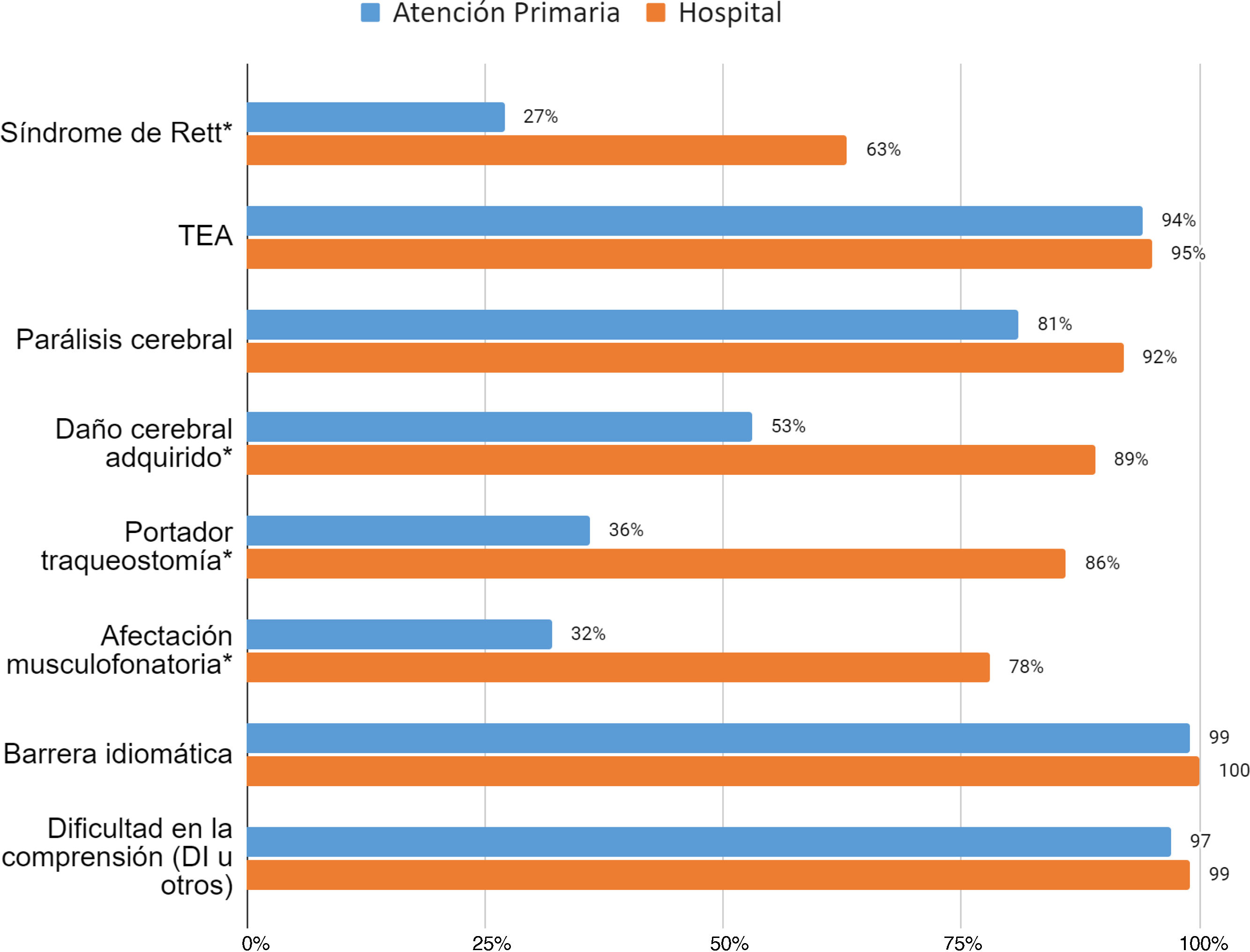
Más del 90% de los profesionales afirmó que atienden en su práctica habitual pacientes pediátricos con barrera idiomática, dificultades de comprensión, habla ininteligible o una incapacidad total para articular el habla (anartria). El 94% de profesionales expresó que atiende habitualmente niños o niñas con TEA, mientras que el 88% atiende personas con parálisis cerebral y el 76% personas con daño cerebral adquirido. No hubo diferencias significativas respecto a la titulación de los profesionales ni lugar de trabajo respecto a la atención de estas situaciones o entidades (fig. 2).
Experiencia previa del profesional encuestado en la atención de niños o niñas con necesidades complejas de comunicación según su lugar de trabajo habitual (atención primaria o hospitalaria) (%).
* Diferencia estadísticamente significativa (p<0,01) en el análisis Chi-cuadrado.
DI: discapacidad intelectual.
Por otro lado, los profesionales que trabajan en el ámbito hospitalario expresaron mayor interacción con pacientes con parálisis cerebral, daño cerebral adquirido, síndrome de Rett, o portadores de traqueostomía.
Solo 13 (4%) profesionales indicaron que no habían atendido pacientes con estas condiciones o patologías durante su actividad asistencial.
Del total de encuestados, 334 (99%) consideraron que la atención sanitaria a los niños/as que no pueden hablar o que presentan desafíos en la comunicación oral es una tarea difícil.
El 80% de los profesionales hizo hincapié en la importancia de la comunicación directa con el niño para determinar tanto las necesidades del paciente como el nivel de dolor.
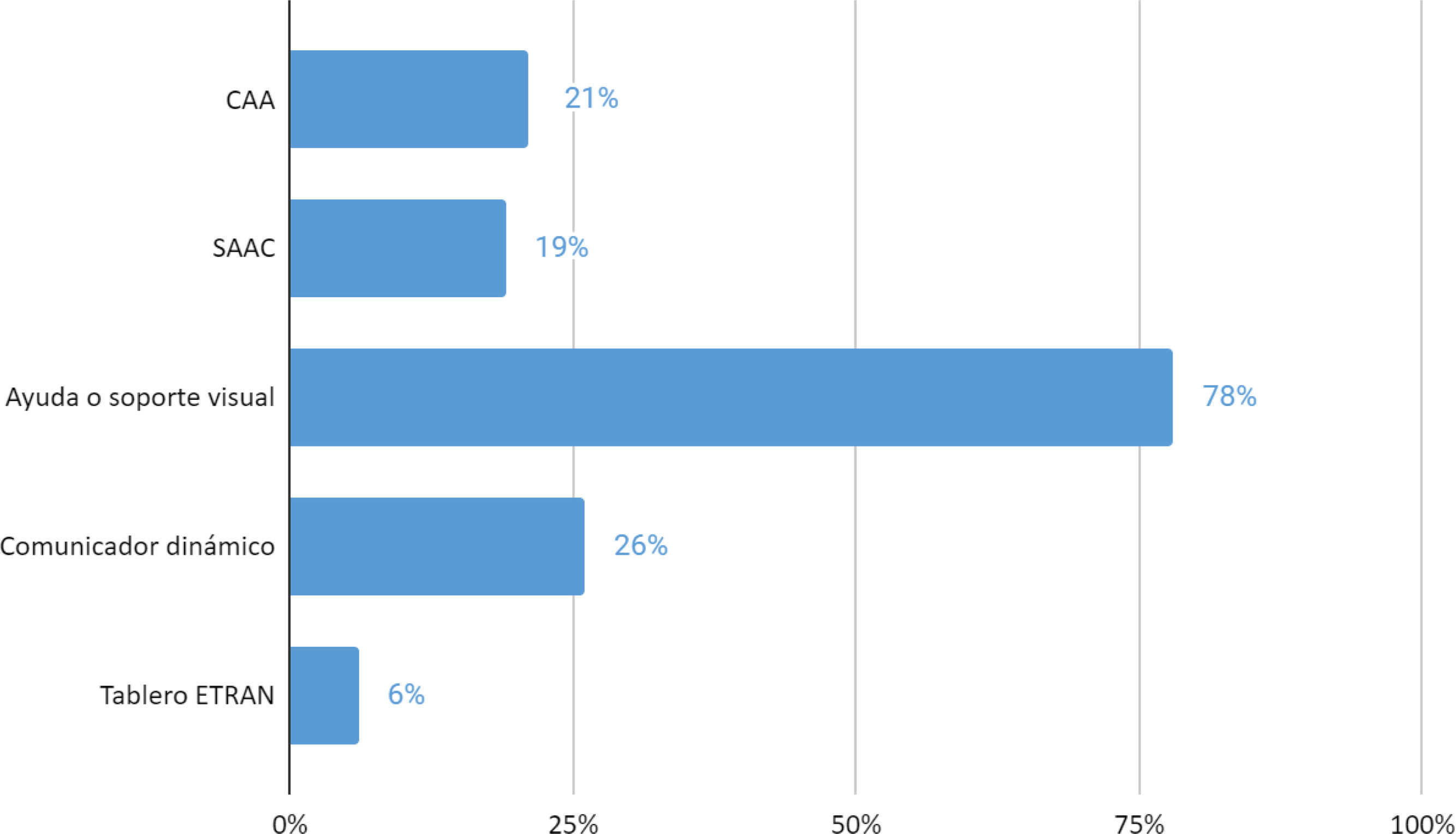
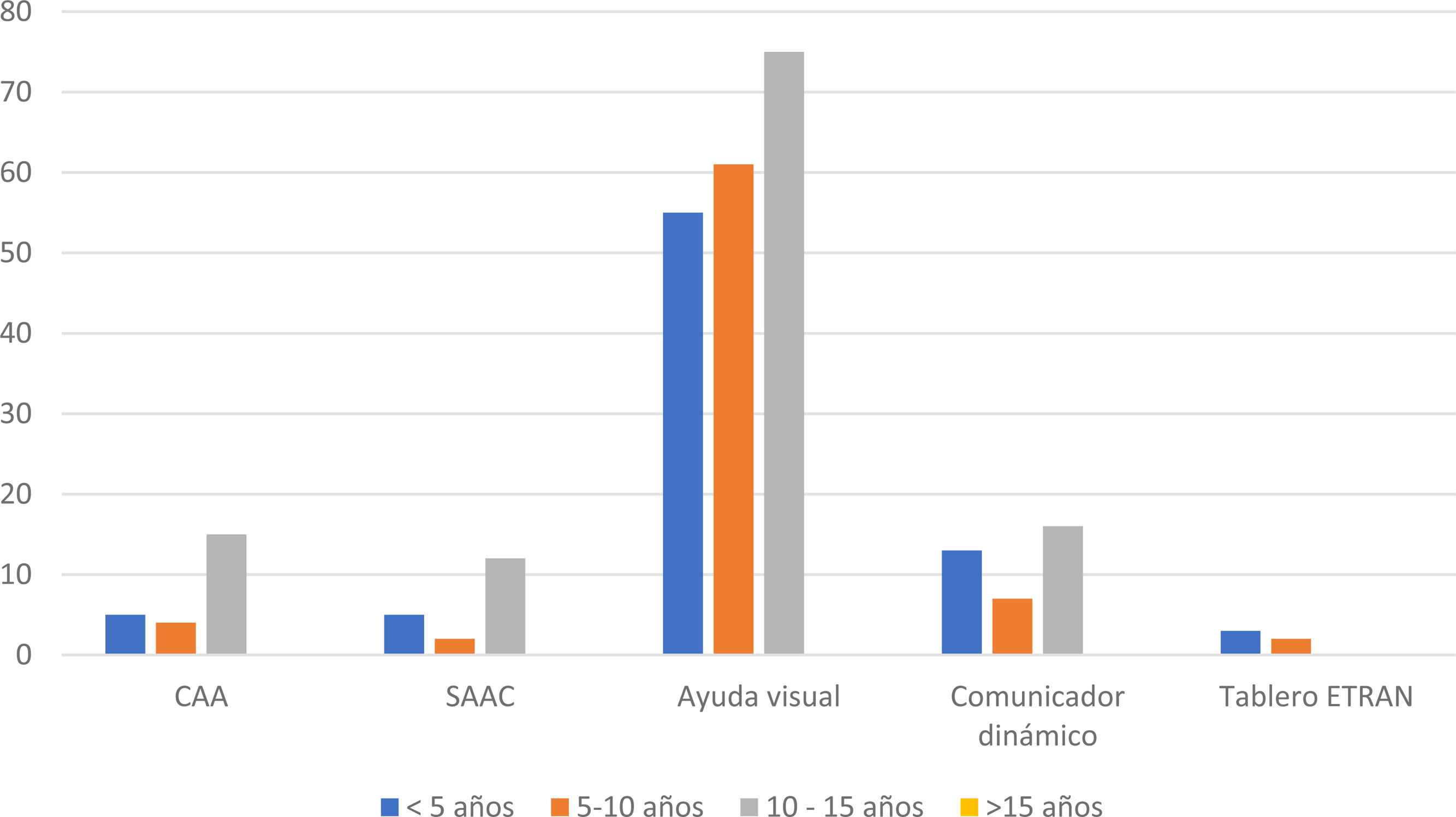
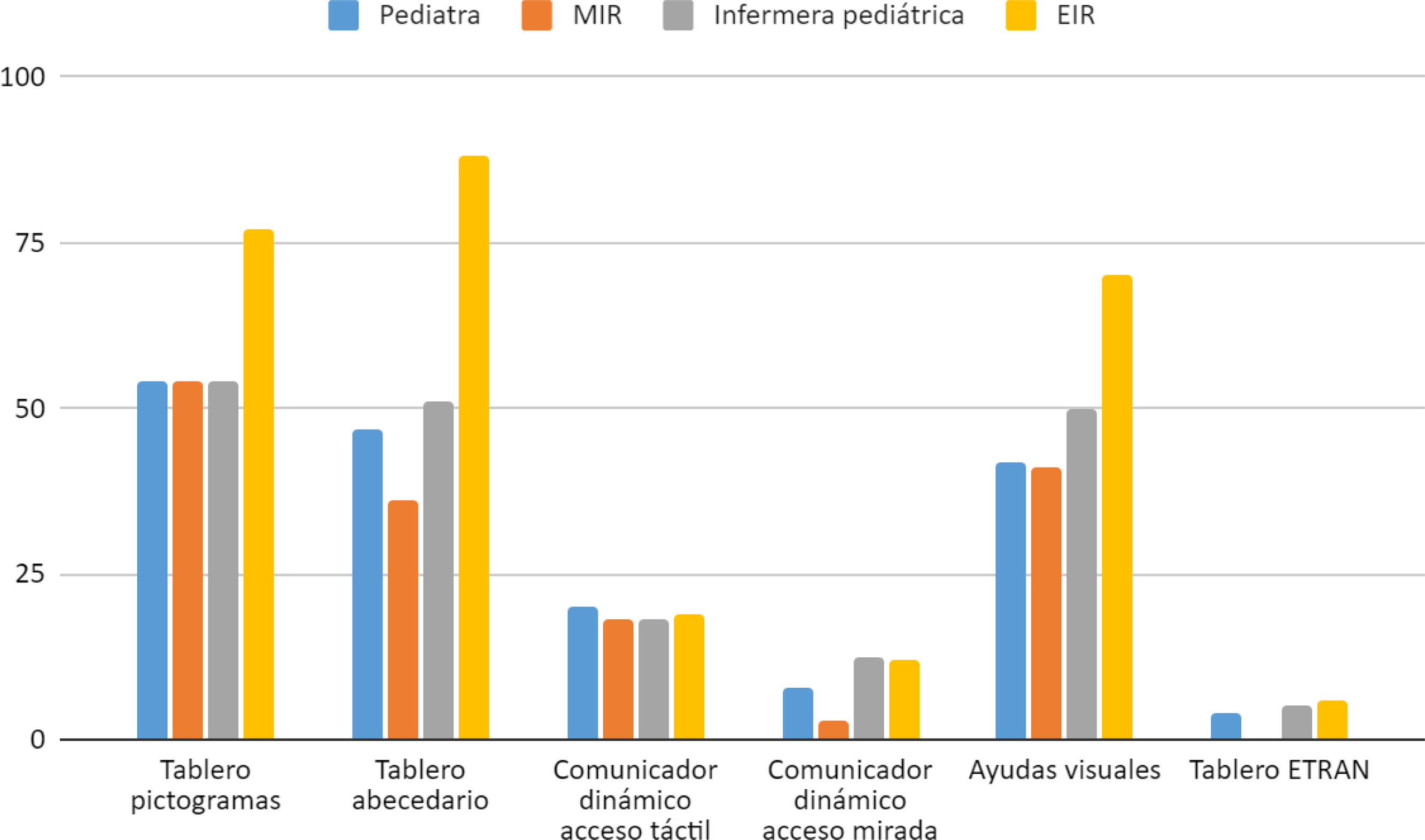
Conocimiento sobre comunicación aumentativa alternativaEl 78% de profesionales afirmó que desconocía el concepto de CAA y el 80% desconocía qué son los SAAC. Destaca que más del 75% (n=264) afirmó conocer las ayudas visuales, mientras que solo el 26% conocía qué es un comunicador dinámico y un 6% tenía conocimiento del tablero ETRAN (fig. 3). Si bien no existen diferencias estadísticamente significativas entre los profesionales, son evidentes las variaciones en función de la experiencia profesional (figs. 4 y 5).
Un 26,3% de profesionales refiere que ha atendido a usuarios de CAA. Según su experiencia, el 95% de profesionales valora como positivo el uso de estrategias o recursos de CAA. El 4% lo considera negativo alegando dificultades por falta de tiempo y recursos insuficientes.Respecto el material disponible en el centro de trabajo, un 24,3% (n=82) disponen de plafones con pictogramas, un 21% (n=71) tienen acceso a plafones con pictogramas traducidos a otros idiomas y un 2,1% (n=7) tienen plafones con las letras del abecedario. En relación con los dispositivos de tecnología compleja, un 3% (n=10) disponen de pulsadores que pueden grabar mensajes, un 4,7% (n=16) comunicadores dinámicos y un 0,6% (n=2) tienen en sus centros un tablero ETRAN.
Formación en comunicación aumentativa alternativaEl 89% (n=300) de profesionales no ha recibido ningún tipo de formación en CAA. El 99,1% (n=335) de los profesionales cree necesario recibir dicha formación para mejorar la atención a los niños con necesidades complejas de comunicación.
ComentariosFinalmente se dejó un espacio para comentarios, en los cuales se ha objetivado un interés por tener acceso a material y formación sobre CAA, destacando la importancia de este tema en la práctica clínica habitual. También se denota cierta inquietud por falta de tiempo en el día a día dada la elevada demanda asistencial y de acceso a la formación.
DiscusiónLa comunicación profesional sanitario-paciente y viceversa es necesaria para garantizar una asistencia sanitaria de calidad. Esta necesidad ha sido objeto de investigación previa, tanto desde un punto de vista de eficiencia para mejorar el funcionamiento de los centros como desde una visión más centrada en el paciente11,12. La vulnerabilidad temporal o crónica en la comunicación implica un aumento de la morbilidad, eventos adversos y desencadena sensaciones de frustración, estrés y desamparo, tanto sobre el paciente como sobre su equipo tratante6,7,13,14. Nuestro estudio objetiva que los profesionales sanitarios consideran muy importante la comunicación directa con el paciente, pero más del 90% especifica que le es muy difícil establecer intercambios comunicativos directos con aquellos que tienen necesidades complejas de comunicación.
La literatura existente sobre necesidades complejas de comunicación se ha centrado principalmente en los beneficios de la CAA para los pacientes o en el impacto desde el punto de vista de enfermería15,16. Sin embargo, pocos estudios han explorado el nivel de conocimiento y manejo de estos sistemas por parte de todo el personal sanitario. Una revisión sistemática previa destaca que la falta de conocimientos sobre CAA entre los profesionales constituye una barrera clave para su implementación en el entorno clínico17.
Nuestro estudio aporta evidencia adicional sobre este tema, mostrando una amplia carencia de conocimiento sobre la CAA entre todos los profesionales sanitarios encuestados, independientemente de su titulación. Además, los resultados muestran diferencias en la familiaridad con las herramientas de CAA según la experiencia profesional. Los profesionales con más de 10 años de experiencia parecen más familiarizados con los soportes o ayudas visuales tradicionales, mientras que los de menor experiencia laboral muestran un mayor conocimiento sobre enfoques dependientes de tecnología. Esta tendencia puede reflejar el impacto de los avances tecnológicos recientes y su integración en la formación más reciente.
Actualmente las guías clínicas y recomendaciones de organismos internacionales para la atención de personas con TEA18,19, síndrome de Rett20, parálisis cerebral o discapacidad intelectual21,22 hacen hincapié en el uso de CAA para mejorar la comunicación. Este estudio pone en manifiesto un gran desconocimiento de la CAA entre los profesionales que atienden a estos pacientes con necesidades complejas de comunicación. Solo 38 (11%) profesionales han recibido alguna formación en el tema.
Los resultados de este estudio son coherentes con investigaciones previas que destacan la percepción generalizada entre el personal sanitario sobre la insuficiente formación y la carencia de recursos específicos para abordar condiciones como el TEA en el ámbito sanitario23. En nuestro trabajo, más del 75% de los profesionales encuestados reportaron atender regularmente a niños con TEA en su práctica clínica. Sin embargo, los mismos profesionales muestran no tener conocimientos específicos. Es importante considerar que la prevalencia del TEA ha experimentado un incremento significativo en las últimas décadas, estimándose actualmente que afecta a uno de cada 100 niños24. Este aumento tiene relevantes implicaciones para el sistema sanitario, no solo por la elevada comorbilidad médica que presentan estos pacientes, sino también por la necesidad de un enfoque multidisciplinario que garantice una atención integral y adecuada25.
Este desconocimiento también se observa entre profesionales que atienden habitualmente a otros grupos de pacientes, como aquellos con parálisis cerebral, daño cerebral adquirido, o portadores de traqueostomía, quienes requieren intervenciones de comunicación personalizadas.
Existe suficiente evidencia científica para afirmar que la capacitación adecuada y el acceso a recursos de CAA no solo favorecen la mejora en la comunicación con los pacientes, sino que también contribuyen a la promoción de un entorno sanitario más inclusivo y eficiente26–28. No obstante, nuestros hallazgos, en consonancia con estudios previos, destacan que factores como la falta de tiempo y la alta demanda asistencial constituyen barreras significativas para la correcta implementación de estas herramientas17,26,29.
En nuestro estudio se detecta una muy buena predisposición de los profesionales para su implementación. Sin embargo, detectamos que la disponibilidad de materiales en los centros es limitada, con una mayor presencia de recursos básicos como plafones con pictogramas; no obstante, la accesibilidad a dispositivos de alta tecnología compleja sigue siendo muy reducida. Estos hallazgos sugieren la necesidad de mejorar la dotación de recursos en los centros de atención pediátrica, así como de fomentar la formación específica en CAA para los profesionales, con el fin de optimizar la atención a niños y niñas con necesidades complejas de comunicación.
Finalmente, es importante señalar las limitaciones de este estudio. Aunque la muestra incluye un número considerable de participantes, los datos se basan en respuestas autoinformadas, lo que podría introducir sesgos en la interpretación de los resultados. El uso de un cuestionario autoadministrado se justifica como una herramienta inicial de exploración. Aunque el cuestionario no contempla análisis de validez interna —por tratarse de ítems independientes entre sí que no conforman una escala unidimensional— su diseño se fundamentó en criterios de validez de contenido, mediante revisión por expertos en el área, y en criterios de validez aparente, a través de una prueba piloto que permitió verificar la comprensibilidad y relevancia de los ítems.
ConclusionesEste estudio revela que una parte significativa del personal sanitario atiende regularmente a niños con necesidades complejas de comunicación, aunque existe un notable desconocimiento sobre los sistemas y estrategias de CAA. A pesar de las barreras identificadas, los profesionales valoran de forma positiva el impacto potencial de la CAA en la atención pediátrica, reconociendo su capacidad para mejorar tanto la experiencia hospitalaria como los resultados clínicos de los pacientes.
Es imprescindible integrar conocimientos sobre la CAA en los planes formativos de los profesionales sanitarios. Esto debe incluir no solo la familiarización con herramientas como tableros de comunicación y dispositivos tecnológicos, sino también estrategias prácticas para su aplicación en contextos asistenciales.
Además, es fundamental garantizar la disponibilidad de recursos específicos en los entornos clínicos y desarrollar guías prácticas que permitan al personal sanitario incorporar estas herramientas en su rutina diaria, incluso en escenarios de alta demanda asistencial.
La implementación efectiva de sistemas de CAA no solo contribuirá a una comunicación más efectiva, sino que también fomentará un entorno más inclusivo, respetuoso y seguro para los niños con necesidades de comunicación complejas, promoviendo su autonomía y mejorando la calidad global de la atención sanitaria pediátrica.
- •
La comunicación es esencial para el desarrollo, pero ciertas condiciones como el TEA y la parálisis cerebral pueden dificultarla.
- •
La comunicación aumentativa y alternativa (CAA) es una herramienta clave para mejorar la comunicación cuando existen necesidades complejas de comunicación.
- •
La falta de comunicación efectiva puede afectar negativamente a la calidad de la asistencia sanitaria.
- •
Aunque la mayoría de los profesionales de la salud atienden a niños con dificultades de comunicación, solo el 22% conoce la CAA.
- •
Existe una gran carencia de formación en CAA entre los profesionales tanto de medicina como de enfermería.
- •
Se resalta la necesidad de incluir la CAA en la formación para crear entornos más inclusivos y mejorar la atención.
La presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Consideraciones éticasAceptado por del CEIC del hospital.
Conflicto de interesesNinguno.
Presentado en el 69.o Congreso de la AEP celebrado en Granada del 1 al 3 de junio de 2023.