Describir las características de los pacientes crónicos según el nivel de riesgo asignado por los grupos de morbilidad ajustados (GMA). Analizar los factores asociados al nivel de riesgo alto y estudiar el efecto de cada uno de ellos.
DiseñoEstudio observacional descriptivo transversal con enfoque analítico.
EmplazamientoAtención Primaria (AP). Servicio Madrileño de Salud.
ParticipantesPoblación de 18.107 pacientes estratificados por los GMA integrados en la historia clínica electrónica de AP de la Comunidad de Madrid.
Mediciones principalesVariables sociodemográficas, clínico-asistenciales y de uso de servicios. Se realizó análisis univariado, bivariado y multivariante.
ResultadosDe los 18.107 pacientes se identificaron 9.866 (54,4%) pacientes crónicos, 444 (4,5%) estratificados como de alto riesgo, 1.784 (18,1%) como de medio riesgo y 7.638 (77,4%) como de bajo riesgo. Los de alto riesgo, comparados con medio y bajo riesgo, tenían una edad media mayor (77,8 [12,9]; 72,1 [12,9]; 50,6 [19,4]), menor porcentaje de mujeres (52,3%, 65%, 61,1%), mayor número de enfermedades crónicas (6,7 [2,4]; 4,3 [1,5]; 1,9 [1,1]), polimedicación (79,1%, 43,3%, 6,2%) y contactos con AP (33,9 [28]; 21,4 [17,3]; 7,9 [9,9]) (p<0,01). En el multivariante el nivel de riesgo alto se relacionó de manera independiente con la edad>65 (OR=1,43; IC 95%=1,03-1,99), sexo masculino (OR=3,46; IC 95%=2,64-4,52), inmovilidad (OR=6,33; IC 95%=4,40-9,11), número de enfermedades crónicas (OR=2,60; IC 95%=2,41-2,81) (p<0,01) y número de contactos con AP>7 (OR=1,95; IC 95%=1,36-2,80).
ConclusionesMás de la mitad de la población fue clasificada por los GMA como crónica, y se estratificó en 3 niveles de riesgo que presentaban diferencias en sexo, edad, deterioro funcional, necesidad de cuidados, morbilidad, complejidad, polifarmacia y contactos con AP. La edad>65, el sexo masculino, la inmovilidad, el número de enfermedades crónicas y los contactos con AP>7 fueron los factores asociados al alto riesgo.
To describe the characteristics of patients with chronic conditions according to their risk levels assigned by the adjusted morbidity groups (AMG). To analyse the factors associated with a high risk level and to study their effect.
DesignObservational cross-sectional study with an analytical focus.
LocationPrimary care (PC), Madrid Health Service.
ParticipantsPopulation of 18,107 patients stratified by their risk levels with the AMG in the computerised clinical records of Madrid PC.
Main measurementsThe variables studied were: socio-demographic, clinical-nursing care and use of services. Univariate, bivariate, and multivariate analysis were performed.
ResultsOf the 18,107 patients, 9,866(54.4%) were identified as chronic patients, with 444 (4.5%) stratified as high risk, 1784 (18,1%) as medium risk, and 7,638 (77.4%) as low risk. The high risk patients, compared with medium and low risk, had an older mean age [77.8 (SD=12.9), 72.1 (SD=12.9), 50.6 (SD=19.4)], lower percentage of women (52.3%, 65%, 61.1%), a higher number of chronic diseases [6.7 (SD=2.4), 4.3 (SD=1.5), 1.9 (SD=1.1)], polymedication (79.1%, 43.3%, 6.2%), and contact with PC [33.9 (28), 21.4 (17.3), 7.9 (9.9)] (P<.01). In the multivariate analysis, the high risk level was independently related to age>65 [1.43 (1.03-1.99), male gender (OR=3.46, 95% CI=2.64-4.52), immobility (OR=6.33, 95% CI=4.40-9.11), number of chronic conditions (OR=2.60, 95% CI=2.41-2.81), and PC contact>7 times (OR=1.95, 95% CI=1.36-2.80)] (P<.01).
ConclusionsMore than half of the population is classified by the AMG as a chronic, and it is stratified into 3 risk levels that show differences in gender, age, functional impairment, need for care, morbidity, complexity, and use of Primary Care services. Age>65, male gender, immobility, number of chronic conditions, and contact with PC>7 times were the factors associated with high risk.
Las enfermedades crónicas son un importante problema de salud en la actualidad, y están consideradas por los principales sistemas de salud como uno de los mayores desafíos de salud del siglo xxi1. Los pacientes con enfermedades crónicas sufren un mayor número de problemas de salud y tienen aumentadas sus necesidades de asistencia y cuidados respecto a los pacientes sin condiciones crónicas, ya que suelen sufrir un deterioro progresivo con una pérdida gradual de su capacidad funcional, lo que se traduce en una mayor morbimortalidad, así como una elevada utilización de los servicios de salud, especialmente en atención primaria (AP)2. Se han utilizado muchas definiciones para definir la cronicidad y la multimorbilidad, lo que ha proporcionado resultados de prevalencia, características y consecuencias de las enfermedades crónicas difíciles de comparar3,4.
Diferentes países y organizaciones están abordando la atención a los pacientes crónicos con modelos de atención basados en la estratificación poblacional, como es el caso de la pirámide de Kaiser Permanente5 o el modelo de la King's Fund6. Estos modelos han influido en las propuestas y estrategias de abordaje a la cronicidad puestas en marcha por las diferentes administraciones sanitarias, tanto a nivel autonómico como estatal7. En España se han venido utilizando agrupadores de morbilidad como los Clinical Risk Group8, los Adjusted Clinical Groups9 y en los últimos años se han implantado en 13 comunidades autónomas los grupos de morbilidad ajustados (GMA) dentro de las estrategias de atención a pacientes con enfermedades crónicas. Este nuevo agrupador de morbilidad es una herramienta de case-mix de isocomplejidad de clasificación poblacional que permite agrupar a los pacientes en categorías mutuamente excluyentes según su nivel de riesgo, teniendo en cuenta para ello la presencia de morbilidad (a partir de códigos diagnósticos internacionales: Clasificación internacional de AP [CIAP-1 y CIAP-2] y Clasificación internacional de enfermedades [CIE-9-MC y CIE-10 del conjunto mínimo básico de datos]) y la complejidad (resultante de valorar el riesgo de ingreso hospitalario, mortalidad, visitas a atención primaria y gasto en farmacia para cada código diagnóstico)10. Adicionalmente, el agrupador ofrece para cada paciente una etiqueta resumen de las enfermedades presentes y asigna un valor numérico de su complejidad (índice de complejidad). Este último, utilizando percentiles, permite estratificar a la población agrupada en niveles de riesgo siguiendo el modelo de la pirámide de Kaiser Permanente (enfermos crónicos de alto riesgo, medio riesgo, bajo riesgo y población sin enfermedad crónica relevante)11. La estratificación de los pacientes crónicos en diferentes niveles de riesgo tiene entre sus objetivos ayudar a identificar a los pacientes con mayores comorbilidades, polifarmacia, uso de servicios y mayor riesgo de complicaciones, empeoramiento de capacidad funcional, calidad de vida y/o muerte prematura. La implantación de esta herramienta en la historia clínica electrónica de AP como sistema de ayuda a la toma de decisiones tiene como premisa que sea el médico de familia responsable del paciente el que a partir del nivel de riesgo que asigna el agrupador, y con el conocimiento del paciente y de su contexto, determine el nivel de intervención y, por tanto, el plan asistencial a poner en marcha para ofrecer una atención más personalizada10. El objetivo principal del estudio es describir las características de los pacientes crónicos de una zona básica de salud según el nivel de riesgo asignado por los GMA, así como analizar los factores asociados a un nivel de riesgo alto y estudiar el efecto de cada uno de ellos.
Material y métodosEstudio observacional descriptivo transversal con enfoque analítico. Se estudiaron los habitantes adscritos al Centro de Salud Ciudad Jardín (con una población total de 18.107 personas), situado en la zona norte de la ciudad de Madrid en el distrito de Chamartín (con una población de 143.424 personas, edad media=45 años, 23%>65 años, 55% mujeres y 8,9% extranjeros), a fecha de 30 de junio de 2015. Se incluyeron los pacientes identificados como crónicos por la herramienta de estratificación según GMA, incorporada en la historia clínica electrónica de AP de la Comunidad de Madrid («AP-Madrid»). La estrategia de crónicos de la Comunidad de Madrid12 consideraba como crónico a todo paciente de cualquier edad que presentaba al menos una de las enfermedades crónicas descritas en anexo 1.
Se recogieron variables sociodemográficas (edad y sexo), clínico-asistenciales (inmovilizado en el domicilio, institucionalizado en residencia, necesidad de cuidador principal y de cuidados paliativos13; nivel de riesgo según GMA, número y tipo de enfermedades crónicas, multimorbilidad [≥2 enfermedades crónicas], comorbilidad aguda hospitalaria intercurrente e índice de complejidad del paciente [valor numérico de la complejidad del paciente asignado por GMA] y polimedicado [≥5 principios activos]) y de uso de servicios (n.° de contactos con AP en un año).
Se calculó la prevalencia de pacientes crónicos en la zona básica de salud y su distribución por niveles de alto, medio y bajo riesgo estratificados por los GMA. Se realizó un análisis descriptivo de cada variable con frecuencias y porcentajes para las cualitativas y con media (desviación estándar) o mediana (rango intercuartílico) para las cuantitativas tras estudiar la normalidad de las variables cuantitativas. Para el análisis bivariado se emplearon los siguientes test: Chi cuadrado para contraste de variables cualitativas, U de Mann-Whitney para variables cualitativas dicotómicas y cuantitativas y Kruskal Wallis para variables politómicas y cuantitativas. Con el método de Bonferroni se ajustaron los resultados estadísticos en las comparaciones múltiples. En el análisis multivariante se realizó una regresión logística, siendo la variable dependiente el nivel de riesgo dividido en 2 categorías (alto riesgo versus medio/bajo riesgo) y como independientes se incluyeron las que se asociaron de forma significativa en el univariado (edad≤o>65, sexo, inmovilidad, número de enfermedades crónicas y contactos con AP categorizados como≤o>7 [se utilizó como punto de corte la mediana de su distribución]).
Los resultados se han considerado estadísticamente significativos en caso de p<0,05 y se utilizó el software estadístico IBM SPSS Statistics versión 21. Las pirámides de población acumuladas de las enfermedades crónicas priorizadas se realizaron con EPIDAT 4.2. El estudio cuenta con la aprobación del Comité de Ética de la Investigación con Medicamentos del Hospital Universitario de La Princesa y con el informe favorable de la Comisión Local de Investigación de la Dirección Asistencial Centro de la Comunidad de Madrid. En todo el proceso del estudio se respetaron las normas de confidencialidad presentes en la legislación vigente.
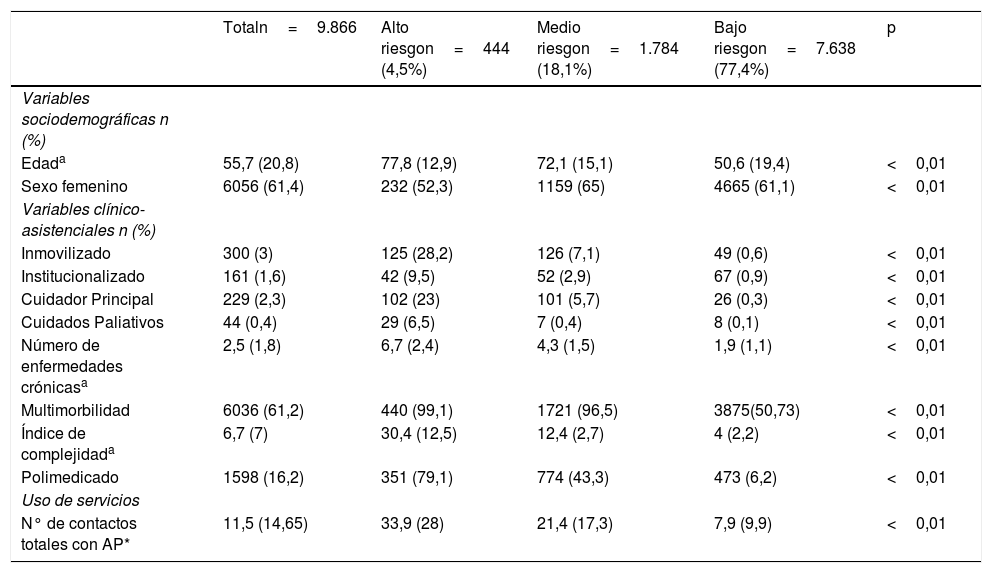
ResultadosLa prevalencia de pacientes con al menos una enfermedad crónica fue de 54,4% (9.866), clasificados por los GMA como de alto riesgo el 4,5% (444), 18,1% (1.784) de medio riesgo y 77,4% (7.638) de bajo riesgo.
La edad media de los pacientes crónicos fue de 55,7 años, el 61,4% fueron mujeres, el 3% estaban inmovilizados, la media de enfermedades crónicas era de 2,5, el 61,2% tenía multimorbilidad, el 16,2% estaba polimedicado y la media total de contactos con AP fue de 14,65. Los de alto riesgo, comparados con los de medio y bajo riesgo tenían una edad media mayor (77,8 [12,9], 72,1 [12,9], 50,6 [19,4]), menor porcentaje de mujeres respecto a medio y bajo riesgo (52,3%, 65%, 61,1%), mayor número de enfermedades crónicas (6,7 [2,4], 4,3 [1,5], 1,9 [1,1]), mayor polimedicación (79,1%, 43,3%, 6,2%) y contactos con AP (33,9 [28], 21,4 [17,3], 7,9 [9,9]) (p<0,01) (tabla 1).
Características sociodemográficas, clínico-asistenciales y de uso de servicios de los pacientes crónicos según nivel de riesgo
| Totaln=9.866 | Alto riesgon=444 (4,5%) | Medio riesgon=1.784 (18,1%) | Bajo riesgon=7.638 (77,4%) | p | |
|---|---|---|---|---|---|
| Variables sociodemográficas n (%) | |||||
| Edada | 55,7 (20,8) | 77,8 (12,9) | 72,1 (15,1) | 50,6 (19,4) | <0,01 |
| Sexo femenino | 6056 (61,4) | 232 (52,3) | 1159 (65) | 4665 (61,1) | <0,01 |
| Variables clínico-asistenciales n (%) | |||||
| Inmovilizado | 300 (3) | 125 (28,2) | 126 (7,1) | 49 (0,6) | <0,01 |
| Institucionalizado | 161 (1,6) | 42 (9,5) | 52 (2,9) | 67 (0,9) | <0,01 |
| Cuidador Principal | 229 (2,3) | 102 (23) | 101 (5,7) | 26 (0,3) | <0,01 |
| Cuidados Paliativos | 44 (0,4) | 29 (6,5) | 7 (0,4) | 8 (0,1) | <0,01 |
| Número de enfermedades crónicasa | 2,5 (1,8) | 6,7 (2,4) | 4,3 (1,5) | 1,9 (1,1) | <0,01 |
| Multimorbilidad | 6036 (61,2) | 440 (99,1) | 1721 (96,5) | 3875(50,73) | <0,01 |
| Índice de complejidada | 6,7 (7) | 30,4 (12,5) | 12,4 (2,7) | 4 (2,2) | <0,01 |
| Polimedicado | 1598 (16,2) | 351 (79,1) | 774 (43,3) | 473 (6,2) | <0,01 |
| Uso de servicios | |||||
| N° de contactos totales con AP* | 11,5 (14,65) | 33,9 (28) | 21,4 (17,3) | 7,9 (9,9) | <0,01 |
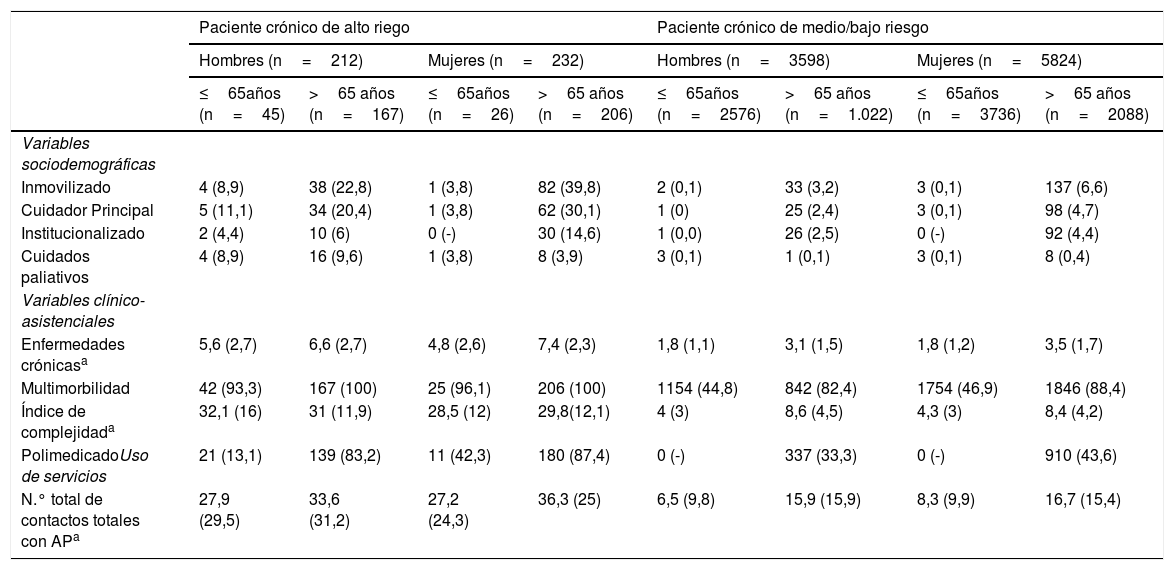
Las características sociodemográficas, clínico-asistenciales y de uso de servicios de los pacientes de alto riesgo frente a los de medio y bajo riesgo, estratificadas por sexo y edad (≤o>65años) se describen en la tabla 2.
Características sociodemográficas, clínico-asistenciales y de uso de servicios por nivel de riesgo del paciente crónico según sexo y edad en los mayores de 65 años
| Paciente crónico de alto riego | Paciente crónico de medio/bajo riesgo | |||||||
|---|---|---|---|---|---|---|---|---|
| Hombres (n=212) | Mujeres (n=232) | Hombres (n=3598) | Mujeres (n=5824) | |||||
| ≤65años (n=45) | >65 años (n=167) | ≤65años (n=26) | >65 años (n=206) | ≤65años (n=2576) | >65 años (n=1.022) | ≤65años (n=3736) | >65 años (n=2088) | |
| Variables sociodemográficas | ||||||||
| Inmovilizado | 4 (8,9) | 38 (22,8) | 1 (3,8) | 82 (39,8) | 2 (0,1) | 33 (3,2) | 3 (0,1) | 137 (6,6) |
| Cuidador Principal | 5 (11,1) | 34 (20,4) | 1 (3,8) | 62 (30,1) | 1 (0) | 25 (2,4) | 3 (0,1) | 98 (4,7) |
| Institucionalizado | 2 (4,4) | 10 (6) | 0 (-) | 30 (14,6) | 1 (0,0) | 26 (2,5) | 0 (-) | 92 (4,4) |
| Cuidados paliativos | 4 (8,9) | 16 (9,6) | 1 (3,8) | 8 (3,9) | 3 (0,1) | 1 (0,1) | 3 (0,1) | 8 (0,4) |
| Variables clínico-asistenciales | ||||||||
| Enfermedades crónicasa | 5,6 (2,7) | 6,6 (2,7) | 4,8 (2,6) | 7,4 (2,3) | 1,8 (1,1) | 3,1 (1,5) | 1,8 (1,2) | 3,5 (1,7) |
| Multimorbilidad | 42 (93,3) | 167 (100) | 25 (96,1) | 206 (100) | 1154 (44,8) | 842 (82,4) | 1754 (46,9) | 1846 (88,4) |
| Índice de complejidada | 32,1 (16) | 31 (11,9) | 28,5 (12) | 29,8(12,1) | 4 (3) | 8,6 (4,5) | 4,3 (3) | 8,4 (4,2) |
| PolimedicadoUso de servicios | 21 (13,1) | 139 (83,2) | 11 (42,3) | 180 (87,4) | 0 (-) | 337 (33,3) | 0 (-) | 910 (43,6) |
| N.° total de contactos totales con APa | 27,9 (29,5) | 33,6 (31,2) | 27,2 (24,3) | 36,3 (25) | 6,5 (9,8) | 15,9 (15,9) | 8,3 (9,9) | 16,7 (15,4) |
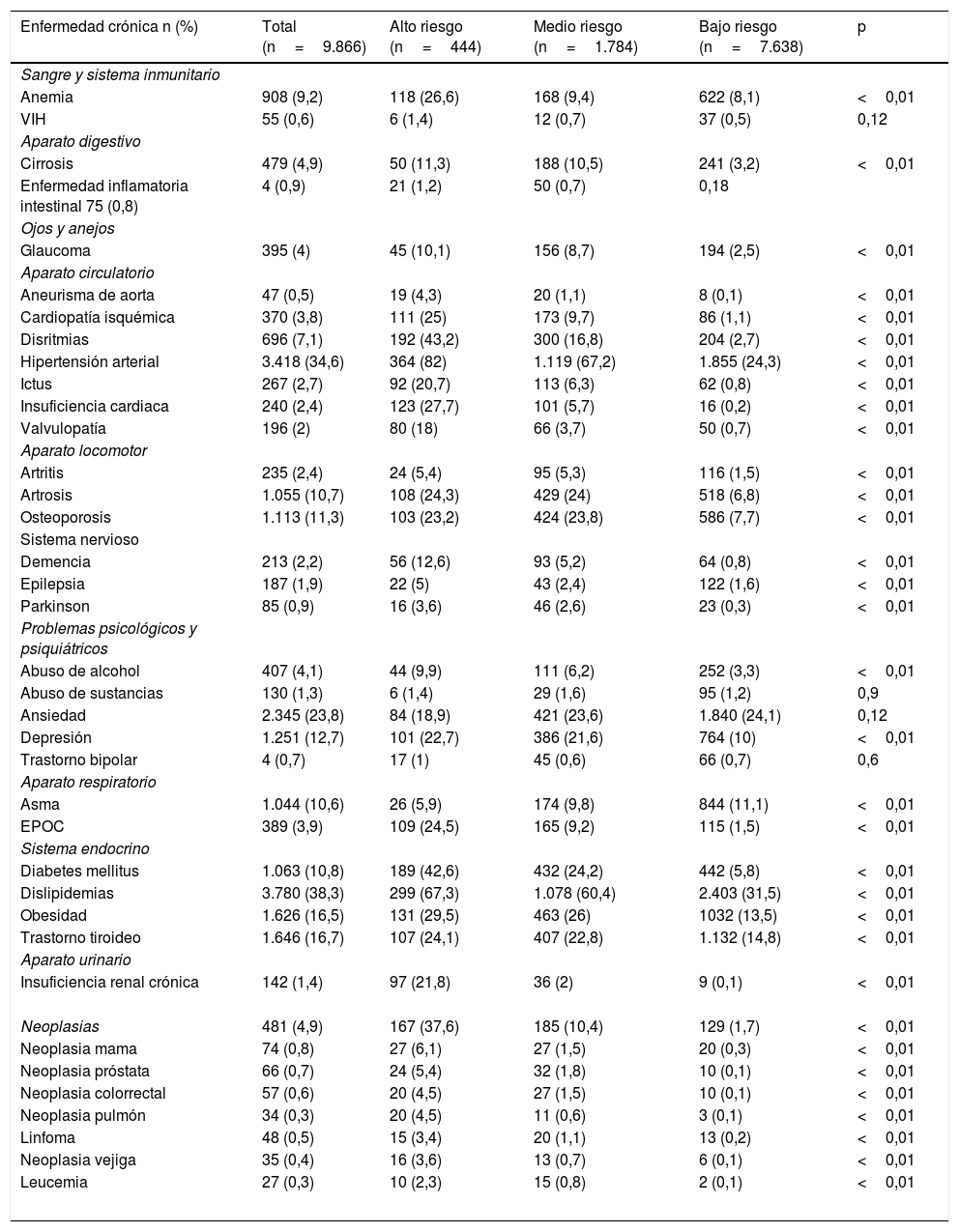
En la tabla 3 se observan las enfermedades crónicas más prevalentes y su distribución según nivel de riesgo. La HTA (82%), dislipidemia (67,3%) disritmias (43,2%), diabetes (42,6%), neoplasias (37,6%), insuficiencia cardiaca (27,7%) y cardiopatía isquémica (25%) fueron más frecuentes en el alto riesgo respecto a medio y bajo riesgo. La osteoporosis (23,2%) y la enfermedad inflamatoria intestinal (1,2%) fueron más frecuentes en los pacientes de medio riesgo respecto a los de bajo y alto riesgo. La ansiedad (24,1%) y el asma (11,1%) fueron más frecuentes en pacientes de bajo riesgo respecto a medio y alto riesgo.
Distribución de las enfermedades crónicas más prevalentes en la población del área básica de salud y en los pacientes crónicos según su nivel de riesgo
| Enfermedad crónica n (%) | Total (n=9.866) | Alto riesgo (n=444) | Medio riesgo (n=1.784) | Bajo riesgo (n=7.638) | p |
|---|---|---|---|---|---|
| Sangre y sistema inmunitario | |||||
| Anemia | 908 (9,2) | 118 (26,6) | 168 (9,4) | 622 (8,1) | <0,01 |
| VIH | 55 (0,6) | 6 (1,4) | 12 (0,7) | 37 (0,5) | 0,12 |
| Aparato digestivo | |||||
| Cirrosis | 479 (4,9) | 50 (11,3) | 188 (10,5) | 241 (3,2) | <0,01 |
| Enfermedad inflamatoria intestinal 75 (0,8) | 4 (0,9) | 21 (1,2) | 50 (0,7) | 0,18 | |
| Ojos y anejos | |||||
| Glaucoma | 395 (4) | 45 (10,1) | 156 (8,7) | 194 (2,5) | <0,01 |
| Aparato circulatorio | |||||
| Aneurisma de aorta | 47 (0,5) | 19 (4,3) | 20 (1,1) | 8 (0,1) | <0,01 |
| Cardiopatía isquémica | 370 (3,8) | 111 (25) | 173 (9,7) | 86 (1,1) | <0,01 |
| Disritmias | 696 (7,1) | 192 (43,2) | 300 (16,8) | 204 (2,7) | <0,01 |
| Hipertensión arterial | 3.418 (34,6) | 364 (82) | 1.119 (67,2) | 1.855 (24,3) | <0,01 |
| Ictus | 267 (2,7) | 92 (20,7) | 113 (6,3) | 62 (0,8) | <0,01 |
| Insuficiencia cardiaca | 240 (2,4) | 123 (27,7) | 101 (5,7) | 16 (0,2) | <0,01 |
| Valvulopatía | 196 (2) | 80 (18) | 66 (3,7) | 50 (0,7) | <0,01 |
| Aparato locomotor | |||||
| Artritis | 235 (2,4) | 24 (5,4) | 95 (5,3) | 116 (1,5) | <0,01 |
| Artrosis | 1.055 (10,7) | 108 (24,3) | 429 (24) | 518 (6,8) | <0,01 |
| Osteoporosis | 1.113 (11,3) | 103 (23,2) | 424 (23,8) | 586 (7,7) | <0,01 |
| Sistema nervioso | |||||
| Demencia | 213 (2,2) | 56 (12,6) | 93 (5,2) | 64 (0,8) | <0,01 |
| Epilepsia | 187 (1,9) | 22 (5) | 43 (2,4) | 122 (1,6) | <0,01 |
| Parkinson | 85 (0,9) | 16 (3,6) | 46 (2,6) | 23 (0,3) | <0,01 |
| Problemas psicológicos y psiquiátricos | |||||
| Abuso de alcohol | 407 (4,1) | 44 (9,9) | 111 (6,2) | 252 (3,3) | <0,01 |
| Abuso de sustancias | 130 (1,3) | 6 (1,4) | 29 (1,6) | 95 (1,2) | 0,9 |
| Ansiedad | 2.345 (23,8) | 84 (18,9) | 421 (23,6) | 1.840 (24,1) | 0,12 |
| Depresión | 1.251 (12,7) | 101 (22,7) | 386 (21,6) | 764 (10) | <0,01 |
| Trastorno bipolar | 4 (0,7) | 17 (1) | 45 (0,6) | 66 (0,7) | 0,6 |
| Aparato respiratorio | |||||
| Asma | 1.044 (10,6) | 26 (5,9) | 174 (9,8) | 844 (11,1) | <0,01 |
| EPOC | 389 (3,9) | 109 (24,5) | 165 (9,2) | 115 (1,5) | <0,01 |
| Sistema endocrino | |||||
| Diabetes mellitus | 1.063 (10,8) | 189 (42,6) | 432 (24,2) | 442 (5,8) | <0,01 |
| Dislipidemias | 3.780 (38,3) | 299 (67,3) | 1.078 (60,4) | 2.403 (31,5) | <0,01 |
| Obesidad | 1.626 (16,5) | 131 (29,5) | 463 (26) | 1032 (13,5) | <0,01 |
| Trastorno tiroideo | 1.646 (16,7) | 107 (24,1) | 407 (22,8) | 1.132 (14,8) | <0,01 |
| Aparato urinario | |||||
| Insuficiencia renal crónica | 142 (1,4) | 97 (21,8) | 36 (2) | 9 (0,1) | <0,01 |
| Neoplasias | 481 (4,9) | 167 (37,6) | 185 (10,4) | 129 (1,7) | <0,01 |
| Neoplasia mama | 74 (0,8) | 27 (6,1) | 27 (1,5) | 20 (0,3) | <0,01 |
| Neoplasia próstata | 66 (0,7) | 24 (5,4) | 32 (1,8) | 10 (0,1) | <0,01 |
| Neoplasia colorrectal | 57 (0,6) | 20 (4,5) | 27 (1,5) | 10 (0,1) | <0,01 |
| Neoplasia pulmón | 34 (0,3) | 20 (4,5) | 11 (0,6) | 3 (0,1) | <0,01 |
| Linfoma | 48 (0,5) | 15 (3,4) | 20 (1,1) | 13 (0,2) | <0,01 |
| Neoplasia vejiga | 35 (0,4) | 16 (3,6) | 13 (0,7) | 6 (0,1) | <0,01 |
| Leucemia | 27 (0,3) | 10 (2,3) | 15 (0,8) | 2 (0,1) | <0,01 |
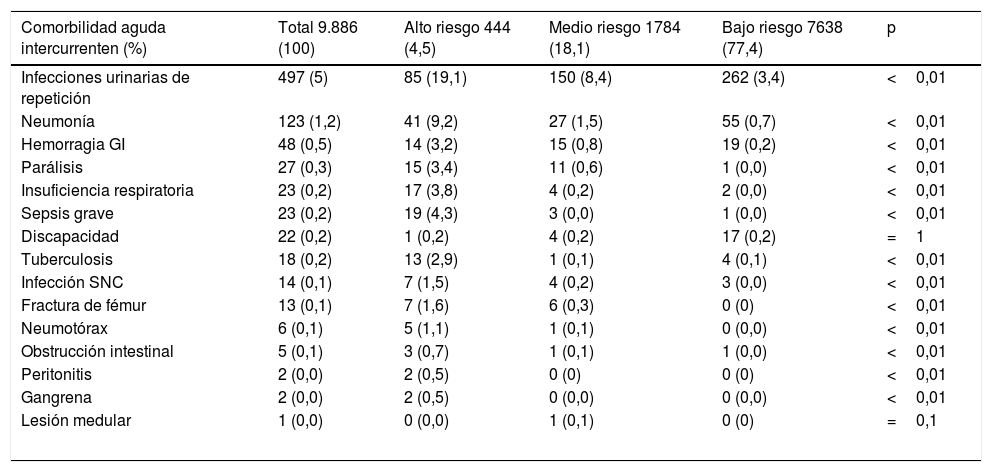
La comorbilidad aguda hospitalaria intercurrente que presentaron estos pacientes fue fundamentalmente infecciosa, predominando en el alto riesgo (19% infecciones urinarias de repetición, 9,2% de neumonías y 4,3% de sepsis grave) (tabla 4).
Comorbilidad aguda hospitalaria intercurrente según el nivel de riesgo
| Comorbilidad aguda intercurrenten (%) | Total 9.886 (100) | Alto riesgo 444 (4,5) | Medio riesgo 1784 (18,1) | Bajo riesgo 7638 (77,4) | p |
|---|---|---|---|---|---|
| Infecciones urinarias de repetición | 497 (5) | 85 (19,1) | 150 (8,4) | 262 (3,4) | <0,01 |
| Neumonía | 123 (1,2) | 41 (9,2) | 27 (1,5) | 55 (0,7) | <0,01 |
| Hemorragia GI | 48 (0,5) | 14 (3,2) | 15 (0,8) | 19 (0,2) | <0,01 |
| Parálisis | 27 (0,3) | 15 (3,4) | 11 (0,6) | 1 (0,0) | <0,01 |
| Insuficiencia respiratoria | 23 (0,2) | 17 (3,8) | 4 (0,2) | 2 (0,0) | <0,01 |
| Sepsis grave | 23 (0,2) | 19 (4,3) | 3 (0,0) | 1 (0,0) | <0,01 |
| Discapacidad | 22 (0,2) | 1 (0,2) | 4 (0,2) | 17 (0,2) | =1 |
| Tuberculosis | 18 (0,2) | 13 (2,9) | 1 (0,1) | 4 (0,1) | <0,01 |
| Infección SNC | 14 (0,1) | 7 (1,5) | 4 (0,2) | 3 (0,0) | <0,01 |
| Fractura de fémur | 13 (0,1) | 7 (1,6) | 6 (0,3) | 0 (0) | <0,01 |
| Neumotórax | 6 (0,1) | 5 (1,1) | 1 (0,1) | 0 (0,0) | <0,01 |
| Obstrucción intestinal | 5 (0,1) | 3 (0,7) | 1 (0,1) | 1 (0,0) | <0,01 |
| Peritonitis | 2 (0,0) | 2 (0,5) | 0 (0) | 0 (0) | <0,01 |
| Gangrena | 2 (0,0) | 2 (0,5) | 0 (0,0) | 0 (0,0) | <0,01 |
| Lesión medular | 1 (0,0) | 0 (0,0) | 1 (0,1) | 0 (0) | =0,1 |
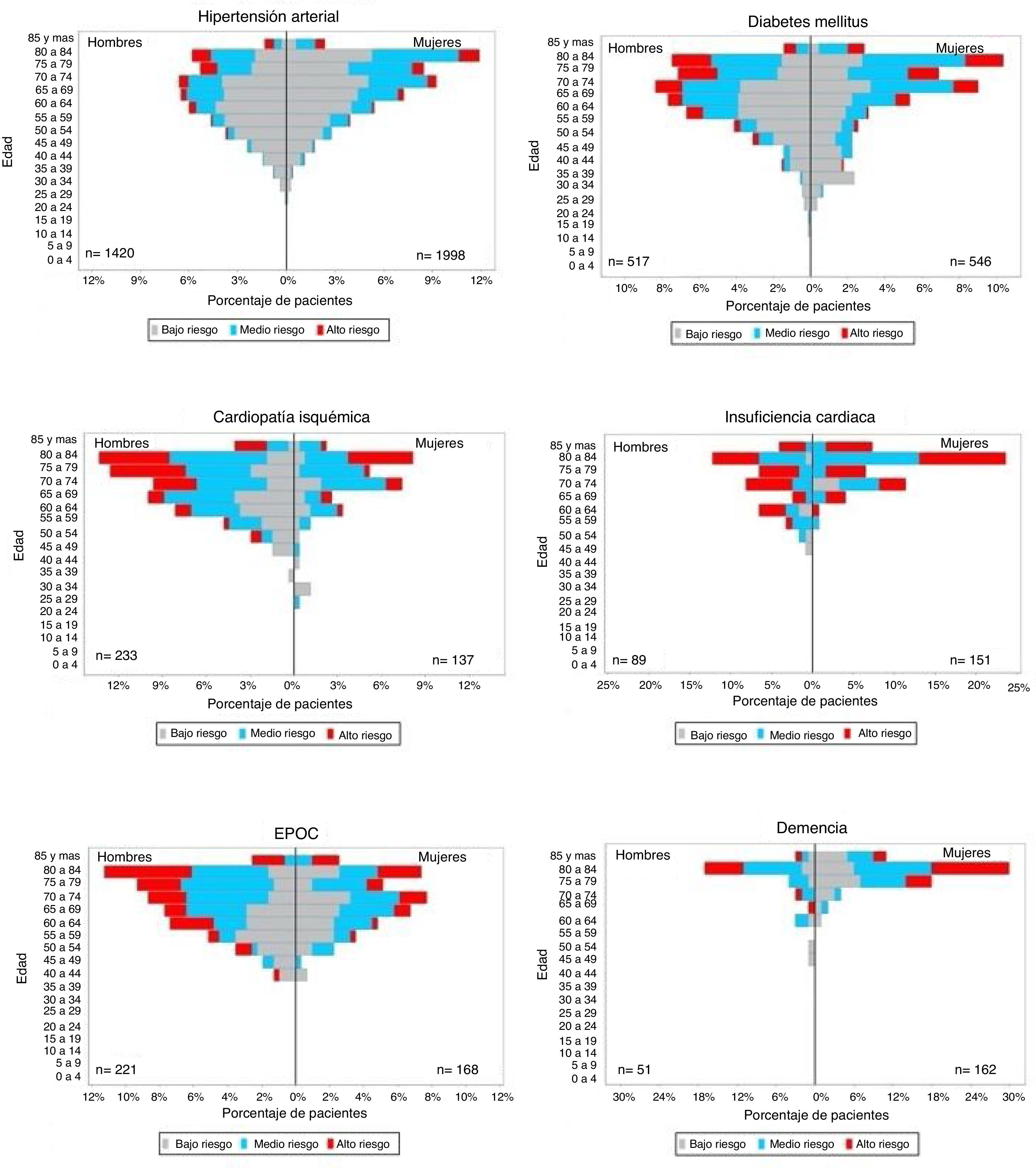
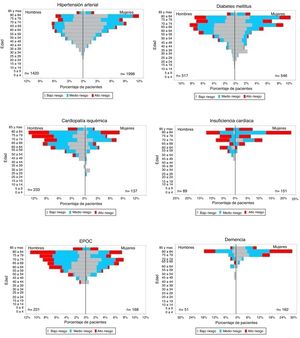
En la figura 1 se representa la distribución de 6 de las enfermedades crónicas más frecuentes, con líneas de actuación prioritarias, por sexo y edad según el nivel de riesgo. En todos los niveles de riesgo (alto/medio/bajo) la cardiopatía isquémica (66,7%/56,6%/70,9%) y la EPOC (64,2%55,2%/52,2%) predominaban en hombres, mientras que la demencia (76,8%/71%/82,8%), la insuficiencia cardiaca (58,5%/69,3%/56,3%) y la hipertensión arterial (53,6%/64,5%/55,5%) fueron más frecuentes en mujeres. Independientemente de los niveles de riesgo, en>65 años HTA (90,7%/82,2%/54,2%) insuficiencia cardiaca (94,3%/92,1%/75%), cardiopatía isquémica (92,8%/83,2%/54,7%), la EPOC(84,4%/79,4%/52,8%) y demencia (96,7%/92,2%/97,8%). La diabetes era más frecuente en≤65 años en bajo riesgo (51,8%) y en>65 años en medio y alto riesgo (80,6%/88,4%).
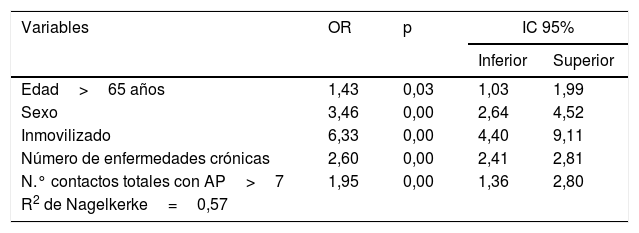
En el análisis multivariante el nivel de riesgo alto se relacionó de manera independiente con la edad>65 años, sexo masculino, inmovilidad, número de enfermedades crónicas y contactos con AP>7 (tabla 5).
Análisis multivariado de las variables relacionadas con el nivel de riesgo alto
| Variables | OR | p | IC 95% | |
|---|---|---|---|---|
| Inferior | Superior | |||
| Edad>65 años | 1,43 | 0,03 | 1,03 | 1,99 |
| Sexo | 3,46 | 0,00 | 2,64 | 4,52 |
| Inmovilizado | 6,33 | 0,00 | 4,40 | 9,11 |
| Número de enfermedades crónicas | 2,60 | 0,00 | 2,41 | 2,81 |
| N.° contactos totales con AP>7 | 1,95 | 0,00 | 1,36 | 2,80 |
| R2 de Nagelkerke=0,57 | ||||
Un 54,4% de las personas de la zona básica de salud eran pacientes crónicos, aproximado a los datos de la Encuesta Europea de Salud en España de 2014, con un 59,8% de la población que padecía al menos un proceso crónico (incluyó pacientes≥15 años) y superior al 42,4% de la Encuesta Nacional de Salud 2011-2012 (incluyó<15 años igual que nuestra serie). En otros países las cifras varían entre un 33-55% en Europa14–16, 38,9-77% en Estados Unidos17,18 y 12-43% en Asia19. En relación con estudios que utilizan agrupadores de morbilidad en España, Monterde que usa los GMA, observó>60% de la población asignada del Instituto Catalán de la Salud en 2012 con al menos una enfermedad crónica11. Sin embargo, en estudios basados en Adjusted Clinical Groups, los pacientes con al menos una enfermedad crónica fueron un 42%20. Esta variabilidad puede estar relacionada con los diseños, fuentes de datos utilizadas o clasificación usada para definir una enfermedad como crónica21. A pesar de haberse realizado en una única zona básica de salud, los datos se correlacionan en su distribución con el total de la pirámide de estratificación de la Comunidad de Madrid (anexo 2).
El concepto de paciente crónico de bajo, medio y alto riesgo, según GMA, es un concepto novedoso y el único estudio que aporta datos sobre la distribución de pacientes crónicos con estos niveles de riesgo según GMA es el realizado en Cataluña11, donde se ven unas cifras similares a las observadas en nuestro estudio. No obstante, se podrían relacionar los crónicos de bajo riesgo con los pacientes con una sola enfermedad crónica y los crónicos de medio riesgo con los pacientes pluripatológicos o con multimorbilidad, términos que aparecen en la literatura y comparten frecuencia y características similares22. Los crónicos de alto riesgo se podrían correlacionar más específicamente con los pluripatológicos con deterioro funcional y frágiles, o con los pacientes crónicos complejos, siendo la prevalencia de estos pacientes de 1,38-5%23, similar a nuestro estudio.
La multimorbilidad observada fue del 61,2%, superando el 95% en medio y alto riesgo, mientras que en las series mencionadas anteriormente variaba entre 12,9-95,1%4, dependiendo de la población, grupo de edad, enfermedades crónicas consideradas y definición de multimorbilidad aplicada, lo que podría explicar las grandes diferencias observadas.
En cuanto a las características de los pacientes crónicos observamos un predominio de mujeres, coincidente con otras series que muestran mayor frecuencia de enfermedades crónicas en mujeres15,19,20. No obstante, en bajo y medio riesgo se observó mayor proporción de mujeres que en alto riesgo. Esto podría explicarse porque en estos estratos predominan enfermedades menos graves y más frecuentes en mujeres como ansiedad, depresión, trastorno tiroideo, osteoporosis u obesidad.
La edad media de nuestra serie fue similar a otras series de crónicos con edades entre 42 y 58 años16,20,24. En relación con el medio y alto riesgo la edad media fue superior y se corresponde con edades de series de pacientes pluripatológicos o con multimorbilidad de 58 hasta 78 años22,25. Los de alto riesgo presentaron un mayor porcentaje de deterioro funcional e inmovilidad respecto al medio y bajo riesgo, lo que también observamos en pacientes crónicos complejos22,24,26. Los crónicos que precisaban cuidador principal en alto riesgo fueron superiores a los de medio y bajo riesgo, pero menor al 40% de pacientes con cuidadores principales de otras series de pluripatológicos22. Respecto a los crónicos con cuidados paliativos algunas series hablan de un 0,4%27, dato similar en nuestra serie, siendo mucho más elevado en el estrato de alto riesgo. El número medio de enfermedades crónicas fue de 4,3 y 6,7 en pacientes de medio y alto riesgo respectivamente, mientras que la serie de pluripatológicos de Bernabéu presentaba un número medio de 4,5 enfermedades, no ajustado a edad25. En bajo riesgo el número total fue de 1,9 porque nuestra serie consideraba pacientes con una sola enfermedad crónica. El número de enfermedades crónicas ajustado a la edad se incrementaba con la edad, al igual que en otras series18,21,28.
Las mujeres>65 años tenían mayor inmovilidad, mayor número de enfermedades crónicas y polifarmacia que los hombres, como se observa en otros estudios22.
Las enfermedades crónicas más frecuentes fueron similares a otras series, predominando cardiovasculares, osteoarticulares y neoplasias respecto al resto de enfermedades4,25,29; siendo más graves las que presentan los crónicos de alto y medio riesgo. Estas enfermedades variaban según el género, siendo más frecuente en mujeres la demencia, la hipertensión e insuficiencia cardíaca, mientras que en los hombres fueron la EPOC y la cardiopatía isquémica, coincidiendo con otros estudios18,29. La polifarmacia en alto riesgo fue elevada, lo que coincide con el 50-94% de otros trabajos22,25,30, siendo muy superior a la observada en medio y bajo riesgo. Las comorbilidades agudas intercurrentes hospitalarias más frecuentes en estos crónicos fueron las enfermedades infecciosas, similar a lo observado en la literatura31. El contacto con AP de estos pacientes crónicos fue elevado, similar a lo observado en otros estudios2, siendo muy superior en los de alto riesgo. De las variables que se relacionaron de forma independiente en el multivariante con alto riesgo, la edad, el sexo masculino, la inmovilidad y el número de enfermedades crónicas coinciden con trabajos que detectan cómo la comorbilidad y la edad son factores de riesgo de deterioro funcional y discapacidad22.
En cuanto a las limitaciones, los GMA se utilizan sobre población que ha recibido atención médica en AP, así que podría dejar fuera a pacientes que no han contactado nunca con AP. Sin embargo, el acceso de las personas a AP en la Comunidad de Madrid es muy elevado29. Además, esta información diagnóstica de AP aporta una buena aproximación de la morbilidad de una población (especialmente enfermedades crónicas), pero no es completa al 100% y debe reconocerse cierto subregistro, ya que la codificación de los diagnósticos puede variar según el médico que la realiza.
Existen autores que han planteado dudas acerca de la transparencia y complejidad de los GMA32,33, lo que generado un debate sobre si esta situación es común al resto de herramientas de agrupación comerciales34,35. Además, los GMA tienen una utilidad de gestión clínico-asistencial que considera la complejidad y morbilidad del paciente, pero no tienen en cuenta otros factores como la problemática psicosocial. Pese a ello, se revelan como una herramienta de utilidad para la medición de la carga de morbilidad en el ámbito de la AP y el Ministerio de Sanidad, Servicios Sociales e Igualdad tiene como objetivo que sean aplicables a la totalidad del Sistema Nacional de Salud para la gestión del enfermo crónico10,35.
En conclusión, más de la mitad de la población fue clasificada por los GMA como crónica y estratificó a estos pacientes crónicos en 3 niveles de riesgo que presentaban diferencias en sexo, edad, deterioro funcional, necesidad de cuidados, morbilidad, complejidad y polifarmacia. El alto riesgo se asoció a mayor edad, sexo masculino, inmovilidad, mayor número de enfermedades crónicas y contactos con AP>7.
- •
La estratificación de los pacientes crónicos en diferentes niveles de riesgo mediante agrupadores de morbilidad tiene entre sus objetivos ayudar a identificar a los pacientes con mayores comorbilidades, polifarmacia, uso de servicios, riesgo de complicaciones, empeoramiento de la capacidad funcional, calidad de vida y/o muerte prematura.
- •
La implantación de esta herramienta en la historia clínica electrónica de AP tiene como premisa que sea el médico de AP responsable del paciente el que, a partir del nivel de riesgo que asignan los GMA y con el conocimiento del paciente, determine el nivel de intervención y, por tanto, el plan asistencial a poner en marcha para ofrecer una atención más personalizada.
- •
La mayoría de los estudios sobre estratificación poblacional se han aplicado a nivel poblacional y no exclusivamente en el ámbito de la AP.
- •
En este estudio se describen las características de los pacientes crónicos en atención primaria y su distribución por nivel de riesgo según los GMA.
- •
Los GMA clasifican a los pacientes crónicos en 3 niveles de riesgo que presentan diferencias de edad, deterioro funcional, necesidad de cuidados, morbilidad, complejidad y polifarmacia.
- •
Qué factores de los pacientes están asociados a un nivel de riesgo alto y cuál es la magnitud de esa asociación, lo que aporta conocimiento sobre cómo se comporta el agrupador.
El presente trabajo ha sido financiado por las Ayudas para la elaboración de tesis doctorales de la Fundación para la Investigación e Innovación Biomédica de Atención Primaria de la Comunidad de Madrid (FIIBAP).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A José Carlos Estévez Muñoz (Unidad de Apoyo Técnico de la Gerencia Asistencial de Atención Primaria de Madrid) por su colaboración en la extracción de los datos.
A la Unidad de Apoyo a la Investigación de la Gerencia Asistencial de Atención Primaria de Madrid por habernos permitido participar en sus actividades formativas y por su apoyo metodológico.