Definición del problema
Se conoce la relación entre enfermedad tromboembólica y anticoncepción hormonal; así, la incidencia de tromboembolismo venoso es aproximadamente de un episodio por cada 10.000 mujeres por año; esta incidencia aumenta a 3-4 episodios por cada 10.000 mujeres por año cuando se usan anticonceptivos orales (ACO)1. Los mecanismos por los cuales los ACO aumentan la incidencia de trombosis venosa profunda (TVP) no son del todo conocidos. En estudios experimentales se ha observado que provocan un descenso de los niveles de antitrombina III provocando un incremento del volumen del trombo2. También se ha detectado que las personas portadoras de anomalías genéticas, como déficit de antitrombina III, presentan un mayor riesgo de experimentar TVP; así se ha observado una incidencia por paciente y año en pacientes con déficit de antitrombina III del 3,4%, aumentando dicha incidencia al 27,5% cuando se acompaña de ingesta de ACO3. En la práctica clínica diaria nos encontramos protocolos en los que se recomienda no realizar la determinación de antitrombina III, proteína C y proteína S antes de iniciar el tratamiento con ACO4, y otros que incorporan la determinación de antitrombina III entre las pruebas a solicitar previamente a iniciar un tratamiento con ACO5,6. Esta variabilidad es la que nos ha llevado a preguntarnos: ¿debemos realizar cribado del déficit de antitrombina III a las mujeres antes de comenzar con anticoncepción oral?
Síntesis de las evidencias
Hemos realizado una búsqueda de las evidencias científicas disponibles que nos permitan responder a la pregunta expuesta anteriormente.
Estrategia de búsqueda
Se realizó una búsqueda en la base de datos Medline desde 1966 hasta febrero de 2001. Utilizamos como palabras clave: antithrombin III deficiency, screening, contraceptives oral, hypercoagulable states.
Criterios de inclusión
a) Idioma: inglés, español o francés, y b) artículos que valorasen la realización de cribado de estados de hipercoagulabilidad hereditarios.
Se obtuvieron 25 artículos. Sólo 8 valoraban la realización de una prueba de cribado de los estados de hipercoagulabilidad hereditarios (uno fue rechazado debido al idioma). De ellos,
3 artículos eran revisiones, uno era un estudio de coste-efectividad y en 3 casos se trataba de estudios descriptivos. Los artículos seleccionados corresponden a las citas bibliográficas números: 7, 8, 9, 10, 11, 12 y 13.
Resultados
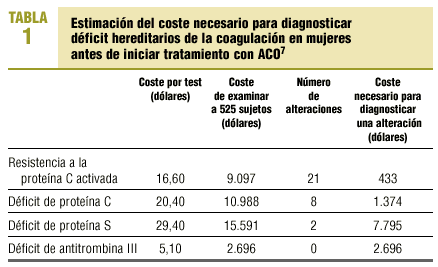
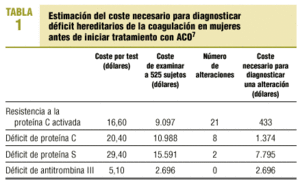
En el estudio de Palareti et al7, realizado con 525 mujeres antes de iniciar tratamiento con ACO en Bolonia (Italia), se encontraron prevalencias muy bajas (un 4% presentaba resistencia a la proteína C activada, el 1,5% déficit de proteína C, un 0,4% déficit de proteína S, y no detectaron ningún caso de déficit de antitrombina III); debido a esto los costes necesarios para diagnosticar estas alteraciones en dicha población son muy elevados (433 dólares para diagnosticar un caso de resistencia a la proteína C activada, 2.696 para diagnosticar un caso de déficit de antitrombina III). El coste necesario para prevenir un episodio tromboembólico por año en sujetos con resistencia a la proteína C activada se estimó en 152.000 dólares. En la tabla 1 exponemos los resultados del estudio económico. Los autores concluyen que realizar un cribado a esta población presenta una relación coste-efectividad desfavorable, fundamentalmente en el caso del déficit de antitrombina III.
Basándose en la prevalencia en población asintomática (un 5,7% de resistencia a la proteína C activada y el 0,5% de déficit de factores inhibidores de la coagulación) y en la incidencia de enfermedad tromboembólica (1,4 por cada 10.000), Winkler8 calcula que por cada millón de usuarias de ACO habrá 140 mujeres que presentarán un episodio tromboembólico (39 casos resistencia a la proteína C activada y 10 casos déficit de inhibidores de la coagulación). Habría más de 60.000 mujeres con resultados positivos en el cribado a las que se negaría el tratamiento con ACO y que no iban a presentar episodios tromboembólicos. De las 140 pacientes que tendrían un episodio, menos de 50 podrían detectarse con el cribado masivo. El autor concluye que, debido a la baja prevalencia y al bajo valor predictivo positivo (10-3-10-4), no se puede recomendar el cribado masivo de las mujeres en tratamiento con anticonceptivos orales.
Vanderbroucke et al9 exponen que la proporción de muertes por embolismo pulmonar (TEP) en mujeres en tratamiento con ACO y portadoras del factor V de Leiden es de 5,7 por cada 100.000 mujeres y año. Considerando esta proporción, nos encontramos que deberíamos negar el tratamiento con ACO a 20.000 mujeres con factor V de Leiden cada año para prevenir una muerte y, teniendo en cuenta la prevalencia de la mutación (5%), deberíamos realizar el cribado a 400.000 mujeres para prevenirla. No recomiendan el cribado masivo de esta población. Debemos recordar que el riesgo de muerte puerperal debido a embolismo pulmonar es de 5 mujeres de cada 100.000 y si son portadoras de la mutación llega a 1/2.000/año.
Nachman y Silverstein10 señalan que el cribado realizado a pacientes con TVP no es coste-efectivo debido a la baja prevalencia en esta población (2,8% déficit de antitrombina III, 2,5% déficit de proteína C, 1,3% déficit de proteína S y 0,4% de casos de deficiencias combinadas).
Heijboer et al11 detectan también prevalencias muy bajas (1,1% para el déficit de antitrombina III) en población que ha presentado una TVP; además, estos autores estimaron el valor predictivo positivo (VPP) del hecho de haber experimentado una TVP previamente del 13%; el tener una historia familiar positiva para episodios tromboembólicos presentó un VPP del 16%, y el tener el primer episodio de TVP antes de los 41 años tuvo un VPP del 12%. Si combinamos estos 3 indicadores, encontramos que el VPP aumenta hasta el 30%. Esto indica que la anamnesis no nos sirve para realizar el cribado de los pacientes que pueden presentar defectos hereditarios de la coagulación. Sólo si de dicho diagnóstico depende el tratamiento anticoagulante durante largo tiempo, deberíamos proceder a la determinación de los estados de hipercoagulabilidad.
Pabinger et al12 señalan que, debido a la baja prevalencia, serían deseables unos criterios de preselección de los pacientes con episodios tromboembólicos con objeto de que fuese viable económicamente realizar una estrategia de cribado en esta población. Se apuntan dos criterios que podrían ser útiles para este objetivo: la historia familiar y edad de presentación del primer episodio tromboembólico (< 45 años). Comentan los autores que, aplicando estos criterios, reducirían el número de pacientes a ser testados en un tercio y ninguno de los pacientes detectados en el estudio «se hubiese escapado».
Schambeck et al13 realizaron un estudio con pacientes que habían presentado TVP y/o TEP mientras tomaban ACO, y encontraron una prevalencia de mutación del factor V de Leiden del 7,4%; estimaron que deberíamos practicar el cribado a 200.000 mujeres para prevenir un fallecimiento. La sensibilidad de la historia familiar de TVP para el cribado de pacientes con esta mutación fue del 49% y el VPP fue < 15%.
Traducción a la práctica clínica
Debido a la baja prevalencia, y por tanto al bajo valor predictivo positivo de las pruebas de cribado, ninguno de los artículos seleccionados recomienda la implementación de políticas de cribado a las mujeres jóvenes asintomáticas que solicitan tratamiento anticonceptivo; aún más, tampoco se recomienda practicarlas a las pacientes que han experimentado un primer episodio tromboembólico. Los autores señalan que estas políticas de cribado deberían reservarse para población de riesgo. En la actualidad no se han establecido los criterios que definan esta población, señalándose como posibles presentar historia familiar de episodios tromboembólicos, tener antecedentes personales de episodios tromboembólicos y haber experimentado el primer episodio antes de los 41 años. No se recomienda realizar el cribado para ninguno de los estados de hipercoagulabilidad hereditarios (déficit de antitrombina III, déficit de proteína C y S, resistencia a la proteína C activada), ni aun de la resistencia a la proteína C activada, que es el estado que presenta mayor prevalencia en la población general, con una relación coste-efectividad desfavorable. Para finalizar, debemos comentar las limitaciones de la revisión; una primera es que no se han encontrado estudios realizados en nuestro país, con lo que debemos aceptar que la prevalencia de estos estados es similar a los observados en los estudios que exponemos, ya que son trabajos europeos y uno de ellos en población mediterránea (Italia). Otras limitaciones vienen dadas por realizar la búsqueda bibliográfica en una sola base de datos (Medline) y por el hecho de limitar los artículos seleccionados en función del idioma, aunque debemos decir que sólo un artículo se excluyó por este motivo y sus conclusiones iban en la misma línea que las expuestas en los otros artículos.
En conclusión, se debe decir que todas las evidencias encontradas recomiendan no realizar el cribado de los estados de hipercoagulabilidad hereditarios a las mujeres que solicitan tratamiento anticonceptivo oral.