El linfedema es un edema crónico por mal drenaje linfático y acumulación de líquido intersticial. Puede ser primario, debido a aplasia o hipoplasia del sistema linfático o incompetencia del sistema valvular, o secundario, cuando se produce una obstrucción o infiltración de los vasos linfáticos por tumores, infecciones (linfangitis recurrente), obesidad, cirugía o sobrecarga del sistema venoso en miembros inferiores. La causa más frecuente en países no desarrollados es la filariasis y en desarrollados es la iatrogenia por radioterapia y cirugía de neoplasias malignas1. El grado más severo del linfedema crónico no filariásico se denomina elefantiasis verrucosa nostra (EVN), con hipertrofia cutánea desfigurante.
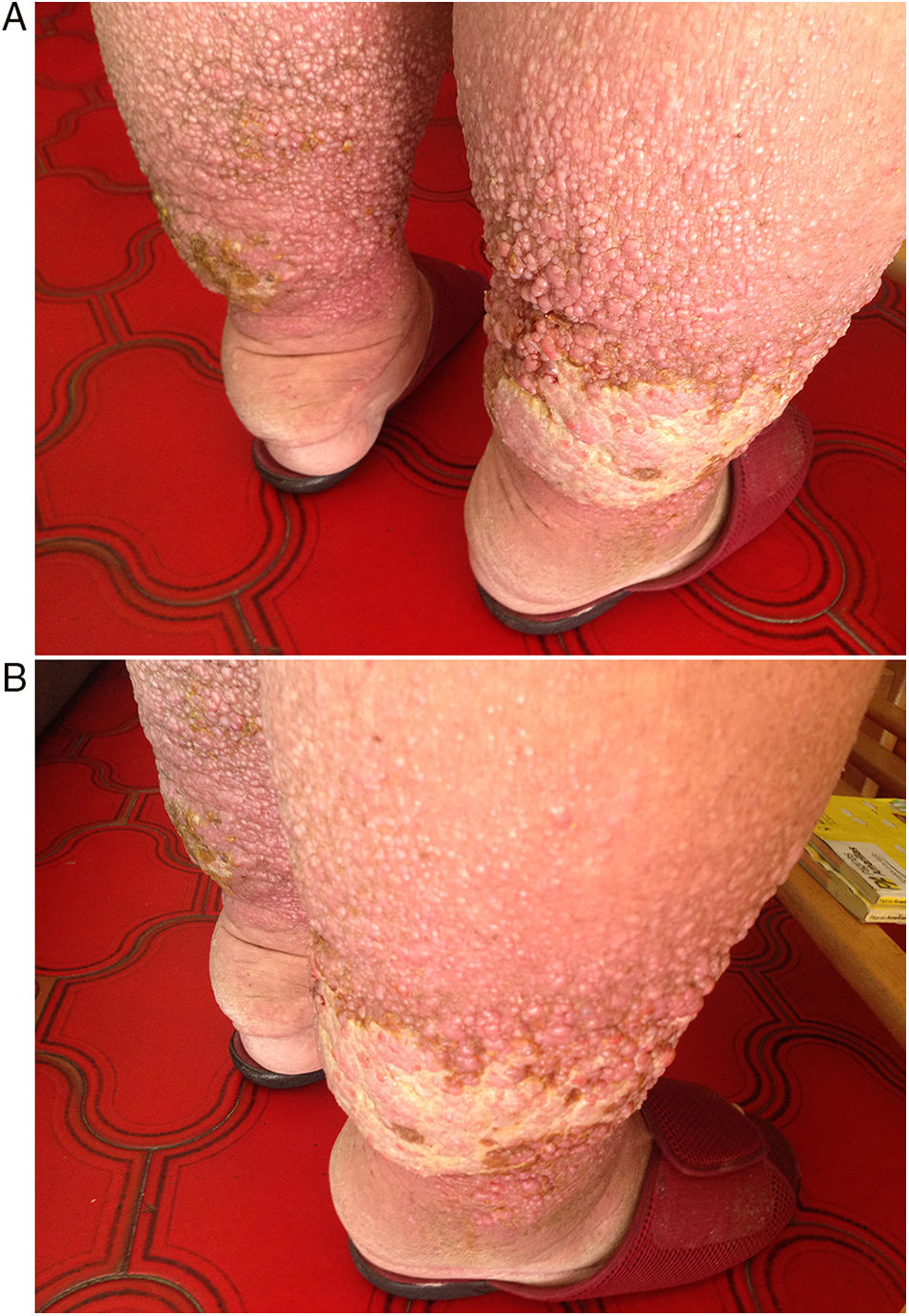
Presentamos el caso de un varón de 73 años con antecedentes de obesidad (IMC: 43,42), HTA, diabetes mellitus tipo 2, hipercolesterolemia, tromboembolismo pulmonar bilateral e insuficiencia cardiaca derecha crónica, lo que le ha provocado edemas crónicos en extremidades inferiores y que, junto a su obesidad e inmovilidad, le han causado un linfedema en estadio III, fibrótico (figs. 1A y B). En la exploración física se aprecian las extremidades inferiores tumefactas, con edemas hasta zona infrarrotuliana y múltiples pápulas confluentes que tienden a formar placas de consistencia firme, tanto en la cara anterior como posterior, con aspecto verrucoso en empedrado, algunas exudativas. El paciente presenta el signo de Kaposi-Stemmer, característico de los pacientes con linfedema, que consiste en la imposibilidad de pinzar la piel dorsal de la primera falange del 2.° dedo del pie por aumento de su espesor. Por sus problemas de movilidad se realizó fotografía de las piernas y se consultó mediante e-consulta con el servicio de dermatología del hospital de referencia. Se confirmó el diagnóstico de EVN y se le recomendó fomentos con sulfato de cobre al 1×1.000 durante 10min, 2 veces al día para las lesiones exudativas, e higiene y crema hidratante para el resto. Valorada la importancia de perder peso, realizar una dieta adecuada a sus enfermedades, ejercicio según sus condiciones y fisioterapia individualizada, se le propuso el ingreso en una residencia que dispusiera de servicio de fisioterapia y el paciente aceptó. Actualmente se encuentra a la espera de ingresar.
La EVN es el grado más avanzado del linfedema crónico no filariásico. La acumulación prolongada de fluido intersticial, rico en proteínas, induciría una proliferación de fibroblastos y afectaría a la respuesta inmune local, lo que conduciría a una mayor fibrosis de la dermis y a un aumento de la susceptibilidad a infecciones2. Se caracteriza por presentar una piel con hiperqueratosis, papilomatosis e hiperplasia verrucosa, lo que le da un aspecto en empedrado, pudiendo evolucionar a ulceración e infección por bacterias y hongos3 que, a su vez, predispone a celulitis de repetición.
El diagnóstico de la EVN es clínico y se debe diferenciar de otras enfermedades que producen aumento de volumen de las extremidades como la papilomatosis cutis carcinoide, la cromoblastomicosis, la mucinosis papular, el síndrome Stewart-Treves, el mixedema pretibial, el lipedema y la dermatitis por estasis venosa2,4.
El mejor tratamiento es la prevención, al no existir terapia curativa. Se puede comenzar con control de peso y ejercicios isométricos realizados por el paciente en su domicilio. Se recomiendan otros tratamientos si es sintomático y el perímetro de la extremidad es mayor a 2cm con respecto a la otra, como el drenaje linfático manual, vendajes de baja elasticidad, prendas de contención elástica a medida y presoterapia neumática secuencial intermitente5. En algunos casos se han utilizado retinoides orales o tópicos6, queratolíticos tópicos, láser de CO24, reservando la opción quirúrgica para casos severos sin respuesta, por su alta tasa de complicaciones y alto riesgo de recidiva2.