Objetivo. Mejorar el control de los pacientes con fibrilación auricular crónica (FAC) usando la terapia anticoagulante oral (TAO) en los casos en que existan indicaciones establecidas, mediante un programa de intervención multifactorial.
Diseño. Estudio casi experimental de intervención en un solo grupo de tipo antes-después, formado por todos los médicos de un área básica de salud (ABS).
Emplazamiento. ABS de Granollers Sur (Barcelona).
Participantes. Se recogió información, en septiembre de 2001 y en marzo de 2002, de todos los pacientes que reunían criterios de inclusión (diagnóstico de FAC registrado en la historia clínica de atención primaria [HCAP] y con alguna visita a su médico de cabecera en el último año) de los 7 médicos de medicina general que componen la plantilla del centro. En total 53 pacientes cumplieron los criterios de selección.
Intervenciones. a) Estudio inicial de la adecuación del TAO de los pacientes con FAC del ABS (septiembre del 2001); b) revisión del tema en sesión clínica del centro de atención primaria, con asesoramiento de un experto y la aceptación por consenso del equipo de las indicaciones de TAO propuestos con el apoyo de una guía clínica, y c) nuevo registro (marzo de 2002) de la adecuación del tratamiento en los mismos pacientes estudiados en septiembre del 2001.
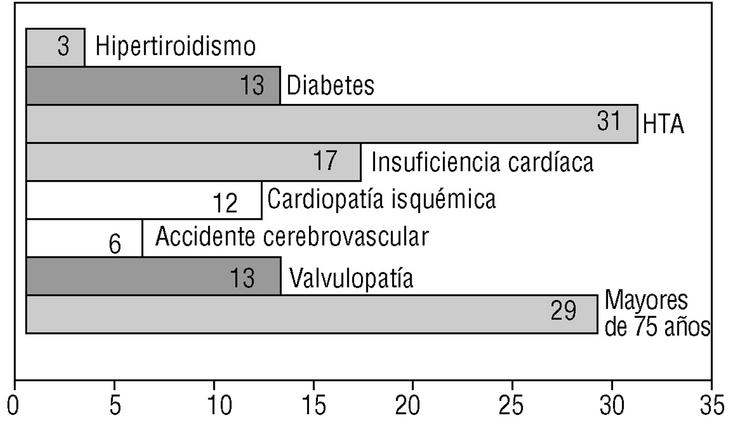
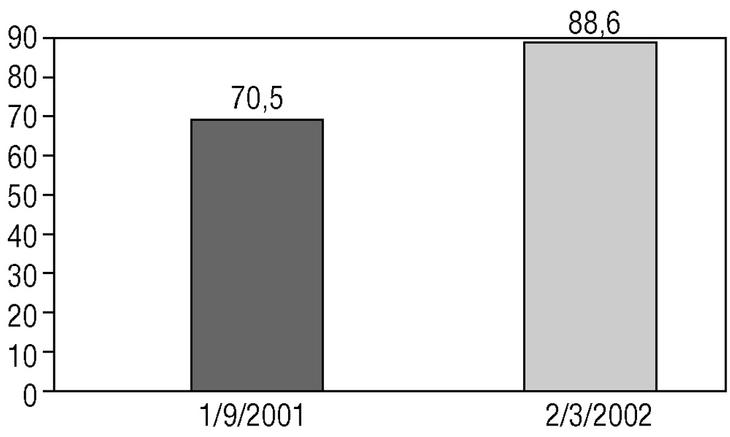
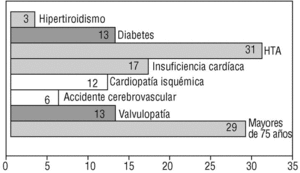
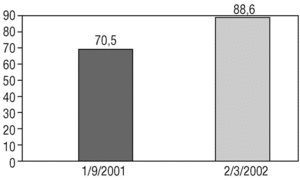
Mediciones principales. Para la revisión de la adecuación del tratamiento con acenocumarol se registró la presencia de indicaciones de TAO en cada paciente (valvulopatía, insuficiencia cardíaca, accidente cerebrovascular, hipertensión arterial, diabetes, hipertiroidismo y edad superior a 75 años) (fig. 1), la ausencia de contraindicaciones (rechazo del paciente, caídas/riesgo de caídas, episodios previos de hemorragia) y la terapia con acenocumarol. La eficacia de la intervención se analizó comparando la diferencia en valores absolutos de los tratamientos indicados al principio y al final de la intervención con la prueba de la χ2 y un valor de p igual o inferior a 0,05 (fig. 2).
FIGURA 1. Prevalencia de los factores de riesgo tromboembólico.HTA: hipertensión arterial.
FIGURA 2. Porcentaje de tratamientos correctamente pautados según indicaciones establecidas. Significación estadística de la prueba de la χ2 < 0,01.
Resultados. La prevalencia de la FAC en el ABS Granollers-Sur en mayores de 65 años es del 2,52%. En la primera revisión, en el grupo de pacientes en que existía indicación tomaban acenocumarol el 70,5% y el 29,5% no. En la segunda revisión, después de la intervención, el 88,6% de los pacientes con indicación recibían TAO. Esta mejoría del 18,1% en la adecuación de la TAO en las indicaciones consensuadas era significativa (p < 0,01).
Discusión y conclusiones. Las guías clínicas han demostrado ser herramientas eficaces para mejorar la calidad de la asistencia sanitaria cuando presentan una estructura válida. En nuestro estudio usamos un protocolo para mejorar el tratamiento de un problema de salud que últimamente está siendo objeto de numerosas revisiones porque afecta a más de un 2,5% de los individuos mayores de 65 años y les ocasiona un riesgo de padecer tromboembolismos sistémicos del 5,6% anual. Se sabe que este riesgo se puede reducir en dos tercios cuando estos pacientes reciben TAO1. Sin embargo, hemos constatado la evidencia de que la TAO se utiliza de manera insuficiente en atención primaria y en nuestra área. Tal vez debido a que no existe absoluta unanimidad en las indicaciones para este tratamiento, hemos escogido un método basado en estándares internacionales2 y en el consenso de los profesionales del centro de salud asesorados por un especialista en cardiología del hospital de referencia, para elaborar un protocolo que adquiere su máxima validez en nuestro entorno de trabajo particular. Este método se nos presenta como la alternativa más válida por reunir algunas de las condiciones que caracterizan una guía clínica de buena calidad3: asociarse a una área de salud determinada, estar elaborada de manera multidisciplinaria, referida a un problema de salud crónico y relacionada con la cartera de servicios. En nuestro estudio hemos observado una mejora significativa en las indicaciones establecidas de TAO tras la implantación de un protocolo clínico trascurrido un período de 7 meses, y consideramos que esta herramienta, junto al estímulo que suponen las actividades de investigación, ha resultado útil para luchar contra la incertidumbre y facilitar la toma de decisiones del médico de familia en los pacientes con FAC.
Hemos de recordar que la incertidumbre es una característica omnipresente en la práctica médica, pero que preocupa a los profesionales porque, además, les puede provocar sufrimiento psicológico. Éste se puede presentar en forma de ansiedad a consecuencia del conflicto que podría ocasionar a los médicos la percepción de que la medicina no es una ciencia exacta, mientras que, al mismo tiempo, las expectativas de la población y la cultura de la profesión actúan como si lo fuera4. La incertidumbre puede conducir, a través de este fenómeno y por otras vías, al error y puede actuar como fuente de desmotivación en los profesionales. La investigación clínica y la protocolización de la forma de actuar frente a determinadas patologías, además de ser una de las actividades que todo equipo de atención primaria debe desarrollar, pueden actuar como mecanismo de protección ante la ansiedad y ser, al mismo tiempo, fuente de motivación en los equipos de atención primaria, con el consiguiente beneficio para la calidad de los servicios y los pacientes.
Si bien no era el propósito de este estudio elaborar formalmente una guía de práctica clínica siguiendo todas las recomendaciones existentes para su diseño5, sí hemos conseguido algunos de los objetivos para los que se demuestran más útiles estas herramientas y que legitiman su validez6. A nuestro juicio, hemos conseguido alcanzar una mejor práctica clínica y hemos obtenido una mejora de la calidad asistencial con el consiguiente beneficio esperado para nuestros pacientes. Buena parte del éxito de esta intervención cabe imputarlo al hecho de que el protocolo ha sido elaborado en el centro de salud por los propios profesionales, porque esto quiere decir que el documento ha llegado a todos ellos y que éstos lo entienden y, por consiguiente, también lo utilizan. Conocedores de que la divulgación de estos documentos representa todavía un gran inconveniente para su implantación, nuestro grupo de trabajo piensa que sigue siendo beneficioso que las guías se elaboren por los profesionales en el mismo de centro de salud, aunque sea adaptando con pocas modificaciones otras ya existentes y, a poder ser, con el asesoramiento de expertos que ayudan a los médicos de familia a refrescar la materia7. Ello supone, en la mayoría de casos, una motivación adicional, y es bastante aconsejable desde el punto de vista académico-científico y de comunicación entre niveles asistenciales, dadas ciertas limitaciones presentes en atención primaria y que nada tienen que ver con este contexto, como la escasez de recursos y precariedad laboral a que se enfrentan algunos profesionales de nuestra geografía.
A pesar de que los resultados han sido favorables con esta intervención, y con la prudencia de que no usar la TAO es razonable cuando se estudian a fondo las cuestiones clínicas particulares de cada caso, todavía queda margen de mejora en el manejo con esta terapia. El autocontrol de los pacientes mediante sangre capilar podría suponer un avance de primer orden en el tratamiento de estos pacientes, con el consiguiente aumento de los enfermos que inician TAO según las indicaciones establecidas.
En general, consideramos que la intervención, basada en un estudio de revisión del estado de la materia y una sesión clínica interna a fin de consensuar un protocolo clínico con las indicaciones establecidas para instaurar la TAO, ha sido efectiva para mejorar el control de los pacientes con FAC.
Agradecimientos. Al cardiólogo Dr. José María Mercader Cuesta, del Hospital General de Granollers, por su amabilidad y por el material científico aportado en la sesión clínica en el Centro de Salud Granollers Sur.
A los médicos del Centro de Salud Granollers Sur por su participación en las sesiones de trabajo y apoyo al presente estudio.