Evaluar la efectividad de la incorporación del asistente clínico en la mejora del control de la diabetes mellitus tipo 2 y la hipertensión en un centro de atención primaria.
DiseñoEstudio cuasi-experimental (pre-post), con grupo control, de un año de seguimiento.
EmplazamientoCentro de atención primaria.
ParticipantesSe seleccionaron pacientes entre 18 y 85 años con diagnóstico de diabetes tipo 2 y/o hipertensión.
IntervenciónIncorporación de la figura del asistente clínico, previamente formado, quien contactaba con el paciente para explicar su función y obtener el consentimiento informado, valoraba el cumplimiento de los protocolos y cuando estos estaban incompletos y/o detectaban signos de alarma, derivaban al paciente directamente a medicina y/o enfermería.
ResultadosParticiparon 3.064 pacientes, el 30,74% asignados al grupo intervención. El 50% eran mujeres. La edad media fue de 68,5 años (DE 11,07). El 93,59% de los pacientes diabéticos del grupo intervención tenían al menos una determinación de hemoglobina glicosilada frente al 86,83% del grupo control (p=0,003). El cribado de fondo de ojo y del pie diabético fue significativamente superior en el grupo intervención (94,31% y 85,41% vs. 83,49% y 72,38%). El 88,43% de los pacientes del grupo intervención tenían registradas cifras de presión arterial frente al 62,06% de los pacientes del grupo control (p<0,05). No se observaron diferencias estadísticamente significativas en el control de la presión arterial entre los pacientes con medidas registradas (p=0,478).
ConclusionesLos asistentes clínicos pueden facilitar la implementación y cumplimiento de los protocolos de patologías crónicas y, a largo plazo, mejorar el grado de control de estos pacientes y la calidad asistencial.
To evaluate the effectiveness of the incorporation of the clinical assistant in improving the control of type 2 diabetes mellitus and hypertension in a primary care center.
DesignQuasi-experimental study (pre-post), with a control group, with a 1-year follow-up.
SettingPrimary care center.
ParticipantsPatients between the ages of 18 and 85 with a diagnosis of diabetes type 2 and/or hypertension were selected.
InterventionIncorporation of the figure of the clinical assistant, previously trained. The latter contacted the patient to explain their role and obtain informed consent, assessed compliance with the protocols, and when they were incomplete and/or detected warning signs, referred the patient directly to medicine and/or nursing.
ResultsThree thousand and sixty-four patients participated, 30.74% assigned to the intervention group. Fifty percent were women. The mean age was 68.5 years (SD 11.07). 93.59% of diabetic patients in the intervention group had at least one determination of glycosylated hemoglobin compared to 86.83% in the control group (p=0.003). Fundus and diabetic foot screening was significantly higher in the intervention group (94.31% and 85.41% vs. 83.49% and 72.38%). 88.43% of the patients in the intervention group had registered blood pressure figures compared to 62.06% of the patients in the control group (p<0.05). There were not statistically significant differences in the control of blood pressure between the patients with recorded measures (p=0.478).
ConclusionsClinical assistants can facilitate the implementation and compliance with chronic diseases protocols, and in the long run improve the degree of control of these patients and the quality of care.
Las enfermedades cardiovasculares son la primera causa de muerte en España (24,3%) y han pasado a ser la segunda causa de muerte prematura, tras el cáncer, aunque siguen siendo la primera causa de años potenciales de vida perdidos1. Dentro de los factores de riesgo cardiovasculares más importantes se encuentran la hipertensión arterial (HTA), la diabetes mellitus, la dislipidemia, la obesidad, el tabaquismo y el consumo de alcohol1. En España, la prevalencia de HTA en el año 2018 era del 48%, con un control adecuado de las cifras de presión del 58%, mientras que la prevalencia de diabetes mellitus era de 7-13%1. En Barcelona, la Agencia de Salud Pública en su informe anual ha informado de una prevalencia del 20% de HTA y del 7% de diabetes mellitus en el 20192. Por otra parte, el tabaco es causa frecuente de morbilidad, invalidez y mortalidad en España. En el año 2020, se asociaron al consumo de tabaco un total de 56.124 muertes; el consumo diario de tabaco se situó en el 16,4% de las mujeres y el 23,3% de los hombres3. En cuanto al alcohol, es el tercer factor de riesgo más importante de morbilidad y mortalidad prematura, después de la HTA y el tabaquismo, siendo más importante que el sobrepeso y la hipercolesterolemia, y la primera causa evitable de morbilidad y mortalidad3. A nivel mundial, se estima que en 2019, el 2,2% y el 6,8% de mortalidad en mujeres y en hombres, respectivamente, se atribuían al consumo de alcohol3.
Al ser la HTA y la diabetes mellitus tipo 2 (DM2) enfermedades crónicas de alta prevalencia, requieren un seguimiento en el tiempo, realizado usualmente por el personal sanitario de la atención primaria. Sin embargo, el tiempo requerido para dicho seguimiento suele ser superior al tiempo disponible por el personal sanitario durante una visita médica4–6. En consecuencia, las tasas reales de prestación de servicios de atención médica preventiva y de control de enfermedades crónicas siguen siendo bajos6,7. Se estima que en el 2020, en España, el 70% de los pacientes hipertensos en tratamiento no alcanzan los valores de presión arterial adecuados. De la misma manera, el 31% de los pacientes diabéticos no están controlados adecuadamente1. Además, un estudio poblacional realizado en Cataluña estimó que solo un 13% de los pacientes con DM2 visitados en el ámbito de la atención primaria tenían un buen control de factores de riesgo cardiovasculares8.
Varios estudios han evaluado la incorporación del asistente clínico como una nueva figura en el sistema de atención primaria para intentar proporcionar una respuesta a este problema, buscando un modelo de gestión de la atención que disminuya la carga de trabajo de los sanitarios al delegarles tareas administrativas que ayuden a mejorar la calidad de la atención y el control de ciertas enfermedades6,9,10. Para ello, se han valorado los diferentes papeles que pueden asumir los asistentes clínicos, como realizar tareas de educación en salud o de coordinación de atención médica, así como en el ámbito de documentación, teniendo un papel de redactor o de asistente de calidad9. Se ha observado que al ejercer el papel de redactor, los asistentes clínicos permiten disminuir la carga administrativa de los sanitarios, mejorando así la eficiencia y la interacción de las visitas médicas4, con una mejora significativa en la satisfacción general del médico, sin restarle satisfacción al paciente5. Así, los asistente clínicos también pueden solicitar peticiones bajo protocolo y ayudar con la documentación10,11. Por otra parte, los asistentes clínicos, previamente entrenados, pueden proporcionar la educación, asesoramiento y orientación a los pacientes en cuanto al manejo de sus condiciones crónicas6. Aparte de estos papeles, también se ha observado que los asistentes clínicos pueden contribuir a mejorar las tasas de cribado de ciertas enfermedades, por ejemplo la depresión12.
El objetivo de este estudio fue evaluar la efectividad de la incorporación del asistente clínico en un centro de atención primaria de Barcelona en la mejora del control de la DM2 y la HTA, según los protocolos propios del centro.
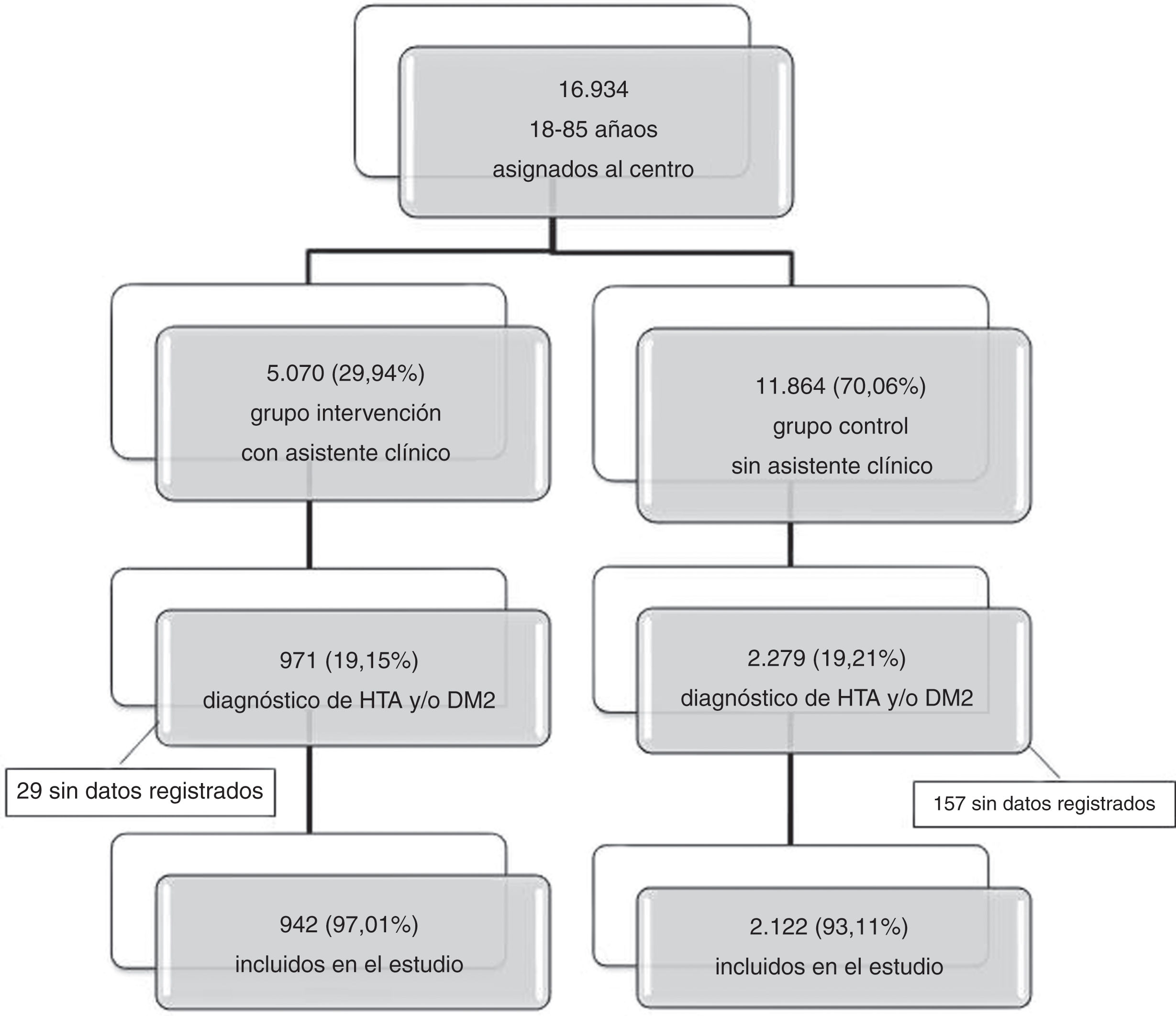
Material y métodosEstudio cuasi-experimental (pre-post), con grupo control, de un año de seguimiento. Participaron en el estudio todos los pacientes entre 18 y 85 años con diagnóstico de HTA y/o DM2, asignados a un centro de atención primaria de Barcelona. El centro cuenta con nueve cupos diferentes de pacientes de entre 1.500-2.000 pacientes. Se seleccionaron por conveniencia tres de estos cupos para recibir la intervención, representando una razón de 1 sujeto del grupo intervención vs. 3 sujetos del grupo control. Los cupos seleccionados para recibir la intervención correspondían a tres profesionales médicos que estaban más interesados en el tema y que más activamente habían participado en la discusión de la incorporación del asistente clínico. Se registró información sociodemográfica y clínica de cada individuo.
La intervención consistió en la incorporación de la figura del asistente clínico en la valoración del cumplimiento de los protocolos específicos del centro sobre diabetes y hipertensión desarrollados a partir de guías nacionales de estas patologías13,14. En el protocolo de DM2, el asistente valoraba si existía el registro anual de al menos una determinación de hemoglobina glicosilada y el grado de control (<7%), y la revisión del pie diabético, y de forma bianual el cribado del fondo de ojo. Los protocolos de HTA y DM2 consistían en valorar la determinación y control de las cifras de presión arterial, el registro de al menos un electrocardiograma (ECG) durante el último año y de las determinaciones del colesterol LDL, filtrado glomerular (FG) y cociente albúmina/creatinina.
En el periodo previo, se consideraron las determinaciones realizadas durante los años 2018-2019 (para atenuar el impacto de la pandemia por COVID-19), considerando como fecha de referencia la última visita realizada por el paciente al centro en ese periodo, excluyendo a aquellos pacientes con fecha de diagnóstico de DM2 y/o HTA posterior. En el periodo post intervención se utilizó la última visita realizada por el paciente por cualquier motivo como fecha de referencia.
Se ofreció a todo el personal administrativo del centro, con titulación de bachiller u otro título equivalente o superior, recibir la formación necesaria para desarrollar las tareas de asistente clínico. Parte de esta formación consistía en proveer de conocimientos básicos sobre la utilización de la historia clínica digital, la historia clínica compartida de Cataluña, enfermedades crónicas y sobre la realización de la entrevista telefónica, recogida de datos y detección de signos de alarma de ambas enfermedades. Estas formaciones las realizó personal sanitario (médicos y enfermeras) del centro. Así mismo, realizaron el curso «Formación y Desarrollo para Asistentes Clínicos» del Colegio Oficial de Médicos de Barcelona, que tiene una duración de 90 horas lectivas y 20 horas de prácticas.
El asistente clínico contactaba telefónicamente con el paciente para explicar su función y obtener el consentimiento informado verbal del paciente, registrándolo en la historia clínica. Todos los pacientes contactados aceptaron verbalmente las funciones del asistente. Seguidamente, valoraban el cumplimiento de los protocolos de HTA y DM2, y si estos estaban incompletos, citaban al paciente por vía telefónica o presencial para recabar la información y obtener las mediciones faltantes. Esta visita presencial la realizaba el personal de enfermería, quien valoraba la necesidad de solicitar exploraciones y/o analíticas si resultaba pertinente, así como complementarlas ante la presencia de otra comorbilidad. En caso de que el asistente clínico identificara signos de alarma (cifras de presión arterial superiores a 160/100mmHg, valores analíticos fuera del rango definido por el laboratorio de referencia o ingresos hospitalarios relacionados con estas patologías), los asistentes clínicos derivaban al paciente directamente a medicina de familia para ser visitados presencialmente. Una vez cumplimentados los protocolos, los asistentes clínicos programaban una visita con el médico de familia de referencia para la valoración integral del paciente y las posteriores visitas de seguimiento
El estudio fue aprobado por el comité de ética de la IDIAP Jordi Gol (referencia 22/075-P).
Análisis estadísticoSe realizó un análisis descriptivo de todos los datos basales estratificando por grupos de estudio.
Para valorar la efectividad del programa, al año de seguimiento se compararon entre grupos de estudio el porcentaje de pacientes con registro de al menos una determinación analítica de HbA1C y de las medidas de presión arterial en la historia clínica electrónica dentro de los plazos establecidos como adecuados.
Se compararon los valores pre y post intervención entre grupos de estudio. El mal control para la presión arterial (>140/90) y la hemoglobina glicada (>7%) se valoró en un análisis por protocolo en todos aquellos pacientes que disponían de valores registrados y también por intención a tratar para todos los participantes en el estudio, considerando la falta de registro como mal control.
Las comparaciones entre grupos de estudio en los periodos pre y post intervención se realizaron utilizando la prueba de chi cuadrado para variables categóricas y la prueba t de Student para datos independientes al tratar con variables cuantitativas.
También se analizó el cambio en el cumplimiento de los diferentes protocolos de los pacientes del grupo intervención antes y después de la intervención. Para ello se utilizó la prueba de MacNemar para datos apareados con el fin de realizar la comparación estadística de la evolución de los valores en el tiempo.
El análisis estadístico de los datos se realizó con el programa STATA 14.2 (StataCorp. 2015. Stata Statistical Software: Release 14. College Station, TX, USA: StataCorp LLC).
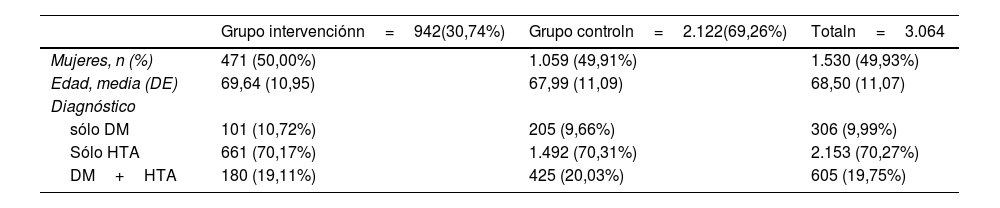
ResultadosSe incluyeron en el estudio a 3.064 pacientes con diagnóstico de DM2 y/o HTA (fig. 1). El 30,74% formaban parte de los cupos con asistencia en la gestión del asistente clínico. De los pacientes incluidos, el 50% eran mujeres y la edad media fue de 68,5 (DE 11,07) años (tabla 1). Ambos grupos mostraron valores basales similares, excepto en el porcentaje de pacientes con determinación de la presión arterial y filtrado glomerular (superior en el grupo intervención) y determinación del colesterol LDL y del cociente albúmina/creatinina (superior en el grupo control).
Características sociodemográficas y clínicas basales de los participantes en el estudio por grupos de estudio
| Grupo intervenciónn=942(30,74%) | Grupo controln=2.122(69,26%) | Totaln=3.064 | |
|---|---|---|---|
| Mujeres, n (%) | 471 (50,00%) | 1.059 (49,91%) | 1.530 (49,93%) |
| Edad, media (DE) | 69,64 (10,95) | 67,99 (11,09) | 68,50 (11,07) |
| Diagnóstico | |||
| sólo DM | 101 (10,72%) | 205 (9,66%) | 306 (9,99%) |
| Sólo HTA | 661 (70,17%) | 1.492 (70,31%) | 2.153 (70,27%) |
| DM+HTA | 180 (19,11%) | 425 (20,03%) | 605 (19,75%) |
| Protocolo DM2* | n=247 | n=535 | n=782 |
|---|---|---|---|
| HbA1C, n (%) | |||
| Determinación analítica | 197 (79,76%) | 410 (76,64) | 607 (77,62%) |
| <7%, n (% sobre determinación analítica) | 107 (54,31%) | 222 (54,15%) | 329 (54,20%) |
| (% sobre total de pacientes) | (43,32%) | (41,50%) | (42,07%) |
| Cribado pie diabético, n (%) | 144 (58,30%) | 281 (52,52%) | 425 (54,35%) |
| Determinación fondo de ojo, n (%) | 202 (81,78%) | 405 (75,70%) | 607 (77,62%) |
| Protocolo DM2+HTA* | n=832 | n=1853 | n=2685 |
|---|---|---|---|
| Presión arterial | |||
| Registro en la HCe | 551 (66,23%) | 1447 (61,90%) | 1698 (63,24%) |
| <140/90, n (% sobre registro en la HCe) | 402 (72,96%) | 818 (71,32%) | 1220 (71,85%) |
| (% sobre total de pacientes) | (48,32%) | (44,14%) | (45,44%) |
| Electrocardiograma, n (%) | 333 (40,02%) | 785 (42,36%) | 1117 (41,60%) |
| Determinación colesterol LDL, n (%) | 428 (51,44%) | 1093 (58,99%) | 1521 (56,65%) |
| Determinación filtrado glomerular, n (%) | 280 (33,65%) | 498 (26,88%) | 778 (28,98) |
| Determinación cociente A/C, n (%) | 189 (22,72%) | 536 (28,93%) | 725 (27,00%) |
DE: desviación estándar; DM2: diabetes mellitus tipo 2; HTA: hipertensión arterial; HbA1C: hemoglobina glicosilada; A/C: albúmina/creatinine; HCe: historia clínica electronica.
De los 911 pacientes con diagnóstico de DM2, el 93,59% de los pacientes del grupo intervención tenían registrada en la historia clínica al menos una determinación de hemoglobina glicosilada frente al 86,83% de los pacientes del grupo control (p=0,003). El control de la hemoglobina fue similar entre los grupos (p=0,274), siendo aproximadamente del 60% entre los pacientes con datos válidos (tabla 2). El cribado de fondo de ojo y del pie diabético fue significativamente superior en los pacientes del grupo de asistente que en el grupo control (94,31% y 85,41% vs. 83,49% y 72,38%).
Descripción del cumplimiento de los protocolo de DM2 y/o HTA por grupos de estudio tras la intervención del asistente clínico
| Protocolo DM | Grupo intervenciónn=281 | Grupo controln=630 | p-valor |
|---|---|---|---|
| HbA1C, n (%) | |||
| Determinación analítica | 263 (93,59%) | 547 (86,83%) | 0,003 |
| <7%, n (% sobre determinación analítica) | 150 (57,03%) | 334 (61,06%) | 0,274 |
| (% sobre total de pacientes) | (53,38%) | (53,02%) | 0,919 |
| Cribado pie diabético, n (%) | 240 (85,41%) | 456 (72,38%) | 0,000 |
| Determinación fondo de ojo, n (%) | 265 (94,31%) | 526 (83,49%) | 0,000 |
| Protocolo DM/HTA | Grupo intervenciónn=942 | Grupo controln=2.122 | p-valor |
|---|---|---|---|
| Presión arterial | |||
| Registro en la HCe | 833 (88,43%) | 1.317 (62,06%) | 0,000 |
| <140/90, n (% sobre registro en la HCe) | 567 (68,07%) | 877 (66,59%) | 0,478 |
| (% sobre total de pacientes) | (60,19%) | (41,33%) | 0,000 |
| Electrocardiograma, n (%) | 804 (85,35%) | 1.159 (54,62%) | 0,000 |
| Determinación colesterol LDL, n (%) | 808 (85,77%) | 1.462 (68,90%) | 0,000 |
| Determinación filtrado glomerular, n (%) | 831 (88,22%) | 1.448 (68,24%) | 0,000 |
| Determinación cociente A/C, n (%) | 544 (57,75%) | 851 (40,10%) | 0,000 |
DM2: diabetes mellitus tipo 2; HTA: hipertensión arterial; HbA1C: hemoglobina glicosilada; A/C: albúmina/creatinine; HCe: historia clínica electronica.
Los protocolos de HTA y DM2 coincidían en los criterios de determinación y control de la presión arterial, realización de un electrocardiograma, determinación de colesterol LDL, filtrado glomerular y cociente albúmina-creatinina (tabla 2), mostrando el grupo intervención porcentajes significativamente superiores de cumplimiento de dichas determinaciones que el grupo control. El 88,43% de los pacientes del grupo intervención tenían registradas cifras de presión arterial actualizadas en la historia clínica, frente al 62,06% de los pacientes del grupo control (p<0,05). Sin embargo, no se registraron diferencias estadísticamente significativas en el control de la presión arterial entre los pacientes con medidas registradas (p=0,478).
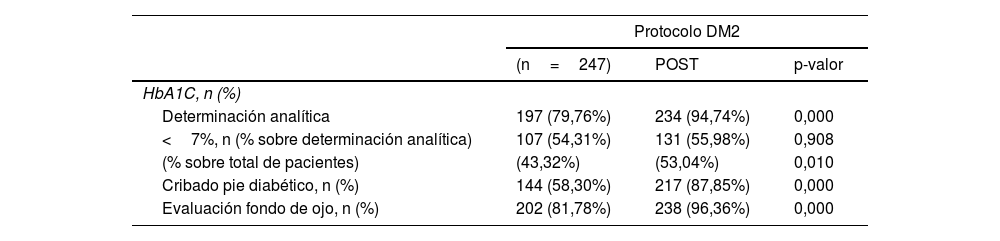
Entre los pacientes que se pudo evaluar el cambio producido en su manejo clínico tras la intervención del asistente clínico en el grupo intervención (tabla 3), se registró un aumento estadísticamente significativo en el número de determinaciones de hemoglobina glicosilada (p<0,001), aunque no en el grado de control (HbA1c<7%) entre aquellos que tenían al menos una determinación registrada en la historia clínica, así como un aumento en el cribado de pie diabético, evaluación del fondo de ojo, registro de las medidas de presión arterial, electrocardiogramas realizados y determinaciones registradas de colesterol LDL, filtrado glomerular y albúmina/creatinina (tabla 3).
Descripción del cumplimiento del protocolo en el grupo intervención para DM2 y/o HTA antes y después de la intervención del asistente clínico
| Protocolo DM2 | |||
|---|---|---|---|
| (n=247) | POST | p-valor | |
| HbA1C, n (%) | |||
| Determinación analítica | 197 (79,76%) | 234 (94,74%) | 0,000 |
| <7%, n (% sobre determinación analítica) | 107 (54,31%) | 131 (55,98%) | 0,908 |
| (% sobre total de pacientes) | (43,32%) | (53,04%) | 0,010 |
| Cribado pie diabético, n (%) | 144 (58,30%) | 217 (87,85%) | 0,000 |
| Evaluación fondo de ojo, n (%) | 202 (81,78%) | 238 (96,36%) | 0,000 |
| Protocolo DM2/HTA(n=832) | |||
|---|---|---|---|
| Tensión arterial | |||
| Registro en la HCe | 551 (66,23%) | 744 (89,42%) | 0,000 |
| <140/90, n (% sobre registro en la HCE) | 402 (72,96%) | 507 (68,15%) | 0,292 |
| (% sobre total de pacientes) | (48,32%) | (60,94%) | 0,000 |
| Electrocardiograma, n (%) | 333 (40,02%) | 718 (86,30%) | 0,000 |
| Determinación colesterol LDL, n (%) | 428 (51,44%) | 814 (97,84%) | 0,000 |
| Determinación filtrado glomerular, n (%) | 280 (33,65%) | 743 (89,30%) | 0,000 |
| Determinación cociente A/C, n (%) | 189 (22,72%) | 488 (58,65%) | 0,000 |
DM2: diabetes mellitus tipo 2; HTA: hipertensión arterial; HbA1C: hemoglobina glicosilada; A/C: albúmina/creatinina; HCe: historia clínica electrónica.
Este es el primer estudio en España que analiza objetivamente la figura del asistente clínico en atención primaria. Muestra cómo la figura del asistente clínico es efectiva en el cumplimiento de los protocolos de HTA y DM2, en relación con las determinaciones de presión arterial, peticiones de analíticas y realización de ECG, examen de pie diabético y fondo de ojo. Sin embargo, no se encontraron diferencias ni en el control de la hemoglobina glicosilada ni en el control de la presión arterial a favor del grupo intervención en aquellos pacientes a los que se les hizo la determinación. Si consideramos a todos los pacientes (tanto a los que se les hizo la determinación como a los que no) sí observamos diferencias significativas a favor del grupo intervención en el control de la presión arterial (60% vs. 41%), ya que consideramos que los que no tenían determinación de presión arterial estaban mal controlados.
Cuando analizamos las diferencias intragrupo (grupo intervención) antes y después de la intervención, observamos diferencias en todas las determinaciones, no así en el grado de control entre aquellas personas que tienen la determinación hecha, pero sí se confirman las diferencias si se consideran a aquellos pacientes sin determinación como mal controlados.
Un estudio realizado en Suiza en pacientes diabéticos tampoco encontró diferencias significativas en el grado de control de los pacientes con o la sin intervención de un asistente clínico, aunque un 33% de los médicos con participación del asistente clínico consideraban que realizaban menos visitas que a un paciente diabético promedio sin la participación del asistente15.
Un ensayo clínico realizado en el atención primaria en el área de California, mostró que los asistentes clínicos eran efectivos en mejorar al año al menos unos de los tres factores de riesgo cardiovascular, mejorando el control de la hemoglobina glicosilada, y del c-LDL, observando diferencias estadísticamente significativas a favor del grupo con asistente clínico (46,4% vs. 34,3%, P=0,02). No observaron diferencias en el control de la presión arterial sistólica16. A diferencia de nuestro estudio, uno de los criterios de selección era que tuvieran la hemoglobina glicosilada mal controlada, superior a 8%, hecho que pudo influir en observar diferencias a favor del grupo del asistente clínico.
Otro estudio realizado en el estado de Texas, en dos centros de atención primaria en población hipertensa mal controlada afroamericana, evaluó la efectividad de una intervención realizada por los propios pacientes que sí tenían la presión arterial bien controlada, con el apoyo de personal del centro (asistente clínico, enfermera, educador sanitario). Se observó un mejor control de la presión arterial sistólica a los seis meses de seguimiento, sin observarse cambios en el riesgo coronario17.
Un estudio realizado en Alemania en el año 2010, en pacientes con al menos una patología crónica (DM2, enfermedad pulmonar obstructiva crónica y/o insuficiencia cardíaca), evaluó el impacto del asistente clínico en la reducción de ingresos hospitalarios y la calidad de vida relacionada con la salud, comparado con los que seguían la práctica clínica habitual. A pesar de no hallar diferencias estadísticamente significativas en el número de ingresos, sí se observó que tanto la salud física como la mental de estos pacientes mejoraba significativamente al finalizar el estudio a los dos años de seguimiento18.
Nuestro estudio tiene algunas limitaciones que vale la pena considerar. Se ha llevado a cabo en un único centro de atención primaria, realizándose la intervención por tres asistentes clínicos en tres cupos de médicos, por lo que los resultados no son generalizables a otros centros de atención primaria. No es de extrañar que no se hayan encontrado diferencias en el grado de control de la DM2 y la HTA entre ambos grupos, muy probablemente porque ya se partía de unos niveles basales altos de buen control, y porque el tiempo de seguimiento de un año es corto para poder observar diferencias.
Los asistentes clínicos no estaban enmascarados, y el registro post también lo hicieron ellos mismos, lo que pudo influir en los resultados a favor de la intervención.
Por el contrario, nuestro estudio representa la práctica clínica real de la atención primaria y se han abordado dos patologías –HTA y DM2– muy prevalentes y con un campo de mejora en su grado de control.
Como líneas futuras de investigación, sería interesante evaluar el papel del asistente clínico en otras patologías crónicas, como la insuficiencia cardíaca o la enfermedad coronaria, y también evaluar el impacto que el asistente clínico puede tener en los cambios de estilos de vida de los pacientes crónicos.
ConclusiónLa atención primaria debe buscar estrategias novedosas para dar una mejor atención a los pacientes crónicos. La figura del asistente clínico puede dar respuesta a las barreras que padecen los profesionales sanitarios, como el escaso tiempo por consulta y la alta presión asistencial y el exceso trabajo administrativo que no le corresponde. Nuestro estudio, con un enfoque pragmático, ha demostrado que los asistentes clínicos pueden facilitar la implementación y cumplimiento de los protocolos de patología y, a la larga, mejorar el grado de control de estos pacientes y la calidad asistencial.
El asistente clínico es una figura que, bien entrenada, puede ser de gran ayuda para los profesionales sanitarios con escaso tiempo por consulta y por el exceso trabajo administrativo que no les corresponde.
El asistente clínico puede facilitar la implementación de los protocolos de patologías crónicas.
El asistente clínico a largo plazo puede ayudar a mejorar el control de las patologías crónicas y la calidad asistencial
Se obtuvo el consentimiento informado de todos los sujetos participantes en el estudio siguiendo todos los procedimientos éticos correspondientes, en conformidad con el Código de Ética de la Asociación Médica Mundial (Declaración de Helsinki) para experimentos con seres humanos, siendo aprobado por el Comité de Ética IDIAP Jordi Gol (Dictamen CEI 22/075-P).
FinanciaciónNinguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los asistentes clínicos Ricardo Asensio, Sergi Padrós, Meritxell Ordóñez. A todos los profesionales de medicina y enfermería que han colaborado en el estudio.