Identificar las raíces socioculturales que explican la mayor frecuencia de diagnósticos de depresión y/o ansiedad y de prescripción de psicofármacos en las mujeres, con el fin de proponer un marco explicativo preliminar para la investigación de las desigualdades de género en la salud mental y su medicalización.
DiseñoEstudio cualitativo con un diseño descriptivo-interpretativo, a través de entrevistas en profundidad realizadas en enero y febrero de 2021.
EmplazamientoLas entrevistas se realizaron en diversas ciudades del País Vasco, Barcelona y Madrid.
Participantes y/o contextosSe incluyeron 12 personas expertas en género y salud mental del ámbito clínico (Atención Primaria y Salud Mental), académico y asociativo.
MétodoMuestreo intencional, siguiendo la técnica de bola de nieve, hasta cubrir la diversidad de perfiles previamente identificados y la saturación del discurso. Se realizó un análisis de contenido temático partiendo de una perspectiva epistemológica crítica-realista.
ResultadosLos factores principales identificados que pueden explicar las desigualdades de género en los diagnósticos de depresión o ansiedad y de prescripción de psicofármacos fueron 1) La subordinación material y simbólica de las mujeres, 2) el papel de las ciencias «psi» en la patologización de lo femenino, 3) los sesgos epistemológicos y androcéntricos de la biomedicina, y 4) la agencia activa de las mujeres en los procesos de medicalización.
ConclusionesLa reducción de las desigualdades de género en los diagnósticos y la prescripción de psicofármacos requerirá de la intervención conjunta en los planos clínico, comunitario y estructural que, desde una perspectiva feminista, logren revertir la posición de vulnerabilidad socioeconómica, simbólica y epistémica de las mujeres.
To identify the sociocultural roots that explain the higher frequency of diagnoses of depression and/or anxiety and the prescription of psychotropic drugs in women, in order to propose a preliminary explanatory framework for the investigation of gender inequalities in mental health and its medicalization. Qualitative study with a descriptive–interpretive design, through in-depth interviews conducted in January and February 2021. Interviews were held in various cities of the Basque Country, Barcelona and Madrid. 12 experts in gender and mental health from the clinical (Primary Care and Mental Health), academic and associative fields. Intentional sampling, following the snowball technique, until covering the diversity of previously identified profiles and the saturation of the discourse. An analysis of thematic content was carried out starting from a critical-realistic epistemological perspective. The main dimensions to explain gender inequalities in diagnoses of depression or anxiety and prescription of psychoactive drugs were: 1) the material and symbolic subordination of women, 2) the role of «psi» sciences in the pathologization of the feminine identity, 3) the epistemological and androcentric biases of biomedicine, and 4) the active agency of women in medicalization processes. The reduction of gender inequalities in the diagnoses and prescription of psychotropic drugs will require joint intervention at the clinical, community and structural levels that, from a feminist perspective, manage to reverse the socioeconomic, symbolic and epistemic vulnerability of women.
En todas las sociedades, las mujeres, por el simple hecho de serlo, viven con peores condiciones de vida y sufren discriminación y violencias específicas, lo cual impacta de forma relevante sobre su salud física y mental1. El género no sólo regula las relaciones de poder entre hombres y mujeres, asignando posiciones de subalternidad material y simbólica a estas últimas, sino que también influye en la construcción de las subjetividades, siendo uno de los ejes vertebradores más relevantes de la psique2. La regulación social de estas relaciones de género intersecciona, además, con otros ejes de desigualdad por razón de clase social o raza, como consecuencia de una compleja estructura social heteropatriarcal, capitalista y colonial3,4. De forma consistente, las mujeres muestran peores indicadores de salud mental que los hombres, al menos en lo que se refiere a ese conjunto de malestares que clínicamente se denomina trastorno mental común (TMC). En España, la prevalencia de depresión y/o ansiedad según diagnóstico médico en las mujeres y hombres se sitúa en un 19,4 y 8,5%, respectivamente5. Según registros clínicos de Atención Primaria (AP), la prevalencia de trastornos depresivos es del 5,9% en las mujeres y del 2,3% en los hombres, siendo 8,8 y 4,5% respectivamente para los trastornos de ansiedad. Asimismo, en términos de prescripción farmacológica, mientras que el 12,4% de los hombres ha recibido ansiolíticos y un 7,3% antidepresivos, las cifras en mujeres se duplican6. Es importante, sin embargo, no partir de concepciones que definan los diagnósticos psiquiátricos como entidades naturales y objetivas en sí mismas, sino como categorías culturales que se han construido bajo coordenadas espaciotemporales concretas, de forma que las narrativas culturales acaban influyendo en la forma y en la frecuencia con las que se observa y gestiona clínicamente cualquier proceso de salud mental7. La AP, gracias a su accesibilidad, es la puerta de entrada de gran parte del sufrimiento emocional, que a menudo se expresa través de síntomas muy relacionados con la complejidad sociocultural de su propia etiología, y ante los que la biomedicina no es capaz de dar una respuesta satisfactoria8. Algunos estudios han puesto de relieve la importancia de atender los sesgos de género9 en la atención al TMC10, mostrando que, a igualdad de estado de salud mental, las mujeres reciben con mayor frecuencia un diagnóstico psiquiátrico, y que incluso a igualdad de frecuencia de diagnósticos, se produce una sobreprescripción de psicofármacos en ellas11–13. Ello sugiere la existencia de una medicalización de la salud mental de las mujeres, ya que las emociones esperables ante situaciones estresantes se manejan con intervenciones sanitarias o se definen como problemas médicos, más frecuentemente en las mujeres, descontextualizándolos de sus raíces sociales14,15. Sin embargo, no están claros cuáles son los factores que pueden explicar esta realidad y cuáles de ellos se generan y/o reproducen en el encuentro clínico-asistencial. Por ello, resulta imprescindible la inclusión de una perspectiva de género que atienda al origen multifactorial y estructural de estos malestares de género16,17. Este artículo analiza, desde una perspectiva epistemológica crítica-realista18, las percepciones de personas expertas en género y salud mental acerca de las raíces socioculturales que explican la mayor frecuencia de diagnósticos de TMC y de prescripción de psicofármacos en las mujeres, con el fin de sintetizar los principales factores en un marco preliminar que permita avanzar en la investigación sobre desigualdades de género en la salud mental y su medicalización, así como en su mejor abordaje clínico.
Material y métodosSe realizó un estudio cualitativo con un diseño descriptivo-interpretativo. Se realizaron 12 entrevistas en profundidad (11 mujeres y un hombre) entre enero y febrero de 2021 en el País Vasco, Madrid y Barcelona. Una de las entrevistas se realizó a dos personas conjuntamente, y otra de ellas fue virtual. Tres personas rechazaron la invitación a participar por no disponer de tiempo. El muestreo fue intencional en base a la selección de personas expertas en desigualdades de género en la salud mental procedentes del ámbito clínico, académico y asociativo, o de la intersección de ellos, y que por sus trayectorias profesionales o académicas se consideraba que podían aportar un enfoque teórico-analítico acorde a los objetivos. El contacto con las personas participantes se efectuó a través de la técnica de bola de nieve, partiendo de una selección de personas inicialmente definida según los criterios anteriores, y hasta la saturación del discurso. Los perfiles, lugares y tipos de entrevista se especifican en la tabla 1. Tres investigadoras (dos sociólogas y una médica de AP) realizaron las entrevistas, ninguna de ellas con relación personal y/o profesional directa con las personas entrevistadas. Las entrevistas se realizaron habitualmente en los espacios laborales de las entrevistadas, tuvieron una duración media de 1 hora y 17 minutos y se tomaron notas durante y después de las entrevistas. El estudio fue aprobado por el Comité de Ética de la UPV/EHU. Todas las personas fueron detalladamente informadas de antemano acerca del estudio y dieron su consentimiento a participar por escrito. Las entrevistas fueron grabadas y posteriormente transcritas, y se analizaron siguiendo un análisis del contenido temático, focalizándose en las dimensiones que generan desigualdades de género en la salud mental y su medicalización, identificadas algunas de ellas a priori a partir de una revisión de alcance de la literatura sobre género y salud mental realizada antes del estudio cualitativo y que permitió orientar el guion semiestructurado de las entrevistas11,y otras dimensiones identificadas a posteriori, mediante un proceso inductivo de análisis. Para mejorar la validez, los resultados se triangularon entre las tres personas investigadoras y se consensuaron los temas identificados. Asimismo, las personas entrevistadas revisaron y dieron feedback sobre los resultados. Para mejorar la validez y calidad del estudio se utilizaron los Consolidated criteria for reporting qualitative research (COREQ)19.
Perfil de las personas entrevistadas, y lugar y tipo de entrevista
| Persona entrevistada (Entr.) | Perfil | Lugar y tipo |
|---|---|---|
| 1 | Médica de Familia y Comunitaria | Madrid - presencial |
| 2 | Psiquiatra Centro de Salud Mental | País Vasco - presencial |
| 3 | Médica de Familia y Comunitaria | Barcelona - virtual |
| 4 | Médico de Familia y Comunitaria | País Vasco - presencial |
| 5 | Psiquiatra Centro de Salud Mental | Madrid - presencial |
| 6 | Psiquiatra Unidad de Cuidados Psiquiátricos Prolongados | Madrid - presencial |
| 7 | Activista en salud mental/superviviente de la psiquiatría/escritora | Madrid - presencial |
| 8 | Médica de Familia y Comunitaria | País Vasco - presencial |
| 9 | Psiquiatra Hospital y profesora universitaria | País Vasco - presencial |
| 10 | Enfermera de Salud Mental | País Vasco - presencial |
| 11 | Médica de Familia y Comunitaria | País Vasco - presencial |
| 12 | Psiquiatra Centro de Salud Mental | Madrid - presencial |
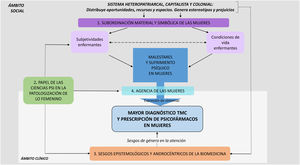
La mayor proporción de diagnósticos de depresión y ansiedad, así como de prescripción de psicofármacos a las mujeres, es el resultado de varios factores complejamente interrelacionados recogidos en la figura 1.
Para entender el origen de las desigualdades de género en el sufrimiento psíquico, las personas entrevistadas destacan que hay que limitar la centralidad de los diagnósticos psiquiátricos y comenzar a considerar conceptos como el de malestares o sufrimientos de género. Éstos darían mejor cuenta del efecto que tiene la subordinación histórica de las mujeres, desarrollando roles socialmente desvalorizados y soportando condiciones de vida más precarias, discriminación y violencias que, al expresarse en síntomas, se diagnostican frecuentemente como patológicas (Verbatim 1.1, en tabla 2). Se percibe que la falta de visibilidad y simbolización social de este tipo de sufrimientos impide, incluso, su adecuada identificación por parte de las mujeres, ya que no existen referentes culturales que lo hayan narrado, ni discursos referentes que lo hayan valorizado públicamente, ni siquiera léxico apropiado para nombrarlo (1.2). Se apunta a que la identidad femenina normativa se ha construido desde la centralidad de lo emocional, lo relacional y los cuidados a los demás, lo que a menudo ha generado subjetividades enfermantes, que derivan en falta de autonomía, de autoestima y culpa en la gestión de las relaciones cotidianas (1.3). Se añade que, tanto atenerse a los mandatos de género, como tratar de subvertirlos generan sufrimiento y daño emocional, situando a las mujeres en una encrucijada, porque su identidad se ha construido sobre la base de una contradicción difícilmente salvable (1.4, 1.5). Asimismo, la propia socialización emocional de las mujeres ha propiciado su mayor expresividad en torno a sentimientos y quejas, lo que también ha facilitado una mayor frecuencia de consultas a los/as profesionales de la salud en busca de respuestas terapéuticas y ha podido favorecer procesos de medicalización de su salud mental (1.6).
Verbatims representativos (y referencias en el texto) sobre la subordinación material y simbólica de las mujeres como origen de su sufrimiento mental
| Ref. en texto | Verbatim |
|---|---|
| 1.1 | No es que tengamos más depresiones, tenemos más sufrimiento. Tenemos más sufrimiento y nos presentamos delante del sistema biomédico diciendo «estamos sufriendo» y el sistema biomédico lo que hace es ponernos una etiqueta, ¿vale?. Entonces no es que tengamos más, más depresiones, que es lo que nos han puesto, sino que tenemos más sufrimiento. Y en ese camino no nos han entendido. Porque para quitarnos el diagnóstico de depresión tenemos que luchar contra la violencia, contra la violencia machista en los hogares. Contra que metan mano a las chavalas jóvenes cuando van en el autobús. Contra la prostitución... […] Claro que nos ponen más etiquetas, pero más etiquetas porque ese sufrimiento se ha llevado a la etiqueta, ¿sabes? Entr. 3. |
| 1.2 | -Tú puedes hacer una construcción con ella de una narrativa de la que ella no dispone de entrada y que no existe, así, intuitivamente. O sea, ella te lo intenta contar, pero no te lo logra contar bien porque no tiene el léxico para hacerlo ni siquiera... Porque eso no está simbolizado, no está representado. No tenemos 20.000 películas que hablen de cuidados y de la experiencia de las mujeres, ¿no?- Y si las hay, son un rollo porque utilizan unos códigos narrativos estereotipadísimos. Porque las películas que hablan de historias de mujeres siempre tienen que ser lentísimas, ñonísimas y no sé qué... Entr. 5 y 6. |
| 1.3 | Son mujeres a partir de los 45 o los 50, con lo que eso conlleva de cómo se han leído socialmente los roles de género cuando ellas los han aprendido […] O sea mujeres que han aprendido que se vive a través de los demás. Que sufrir por los demás es una muestra de cariño. […] Han aprendido que el preocuparse por alguien y el sufrir por alguien es algo positivo. Y eso es un vínculo y es una forma de vincularse. Y muchas veces no saben vincularse de otra forma a la gente que tienen cerca ¿no?, que sufriendo por ellos o preocupándose por ellos o buscando su bienestar, pero de una forma un tanto... sufriente […], pero es que es una dinámica de relación y son mujeres que están a la vez socialmente colocadas en una zona muy poco agradecida y muy invisible, no sólo arrinconadas en el hogar y relegadas a tareas que no se valoran nunca en lo que son […]. Y entonces ellas intentan revalorizarse y buscar su identidad y su propia autoestima en este tipo de roles. Y es que son roles que generan mucho sufrimiento y que además generan mucha negatividad de los demás hacia ellas.Entr. 1 |
| 1.4 | Pues yo creo que al final las mujeres estamos como en una encrucijada que no llegamos porque es imposible llegar, porque de base es imposible llegar a tener que hacer bien, por ejemplo... es como que nos hubieran vendido... Hablo de mi generación, ¿no? Como que la igualdad ya ha llegado, que estamos... que si estudias... vas a tener tu carrera profesional, vas a poder desarrollarte, vas a poder hacerla y luego la realidad que se impone es que no, que no, que no llega porque es imposible poder. […]. O sea, las cuidadoras somos las mujeres […], porque generalmente hay un vínculo afectivo, también te genera una ambivalencia, pues estás a lo mejor agotada, cansada de mala leche y te tienes que ir a cuidar a tu padre, pero si no vas te sientes mal y si vas y dejas a tus hijos también te sientes mal. Entonces al final digo que son caminos imposibles, estás abocada a sentirte mal y encima no lo puedes decir porque entonces es que estás loca, o si gritas o tienes mal humor… Entr. 9 |
| 1.5 | Pero si te importa mucho... Si no te arreglas, y eres muy tal, estás abandonada, descuidada, eres muy tal. Si te arreglas demasiado ya eres muy... una seductora que tal y que buscas... No sé, vamos, creo que es un ejemplo simple, pero creo que por ahí va el tema de: o salirte del rol o adaptarte demasiado [...] en el caso de las mujeres. Entr.12 |
| 1.6 | Pero es muy fácil que cuando ante una mujer digas esto, surjan un poco todas esas quejas, esas situaciones que están ahí de fondo. Entonces, pues claro, es una cuestión yo creo de, simplemente de expresión, ¿no? Si no te lo cuentan pues no figura. Claro, como las mujeres vienen y cuentan eso, pues están llenas de etiquetas diagnósticas o tienen más posibilidades… Entr.4 |
Las entrevistadas destacan que las ciencias psi han contribuido históricamente a situar a las mujeres en el universo sociosimbólico de la locura, ya que caracterizaron al cuerpo de las mujeres –y por analogía al no masculino o heteronormativo- como naturalmente vulnerable a lo psicopatológico (Verbatim 2.1, 2.2, en tabla 3). Las personas entrevistadas atribuyen este hecho a que la psiquiatría ha realizado atribuciones diferentes a los síntomas de lo considerado como malestar psicológico de hombres y mujeres, en congruencia con las expectativas de sus correspondientes roles de género, de forma que los atributos normativos del rol femenino –dependencia, vulnerabilidad, emocionalidad, etc.– se han patologizado con mayor frecuencia, mientras que aquellos considerados masculinos –independencia, racionalidad, liderazgo o egoísmo– se han definido menos habitualmente como patológicos (2.3). En las mujeres, además, no sólo su adecuación a las expectativas de género, sino su inadecuación a las mismas ha sido definida como patológica, de forma que el margen de normalidad o no-locura que social y clínicamente se les permite, es mucho más estrecho que a los hombres (2.4).
Verbatims representativos (y referencias en el texto) sobre el papel de las ciencias psi en la patologización de lo femenino
| Ref. en texto | Verbatim |
|---|---|
| 2.1 | Yo creo que de alguna manera desde la psiquiatría y desde la psicología hemos interiorizado que las mujeres tenemos de base peor salud mental, de base, porque histeria, es que no lo puedo evitar, pero histeria tienen el concepto histeros, que es útero. Entonces si ya en el concepto mismo están las mujeres... Estamos dentro ya. O sea, nosotros ya tenemos peor salud mental de base, es como que venimos mal de serie. Entr.9 |
| 2.2 | La psiquiatría en sí es una institución relativamente moderna de finales del siglo XIX hacia aquí y siempre se ha sentido acomplejada del resto de las disciplinas de la medicina. Y yo creo que, esto es opinión mía, ¿eh? Yo creo que hay ahí… quiero decir que hay como un factor compensador, a través de la praxis psiquiátrica, que hace que... Bueno, que se investigue y se siente cátedra en función de síntomas súper vagos...Y desde la construcción de la psiquiatría, el factor estrella que, si os ponéis a leer libros, novelas, estas que tengan que ver con un poco lo morboso del tema de los psiquiátricos de finales del siglo y principios del XX. O sea, se ha investigado el malestar de la mujer. El útero, la histeria... […] También teniendo en cuenta la falta de libertades que históricamente ha tenido la mujer, eso se ha construido como un síntoma patológico. Y eso se ha ido heredando y se ha ido como empujando hacia adelante hasta, hasta el día de hoy. Entr.10 |
| 2.3 | Yo creo que de hecho […] si es hombre o mujer, probablemente vayamos a hacer atribuciones diferentes de lo que se considera irritable, desinhibido... Bueno, no digamos ya lo que tiene que ver con lo sexual; promiscuidad... O hacer descripciones o juzgar como patológico o no el número de parejas o el tipo de prácticas.... O sea que sí que me parece que, dentro de los conceptos, dentro de la descripción de los síntomas y de la psicopatología… está muy atravesado el género. [...] Patologizamos los síntomas si vemos que se amoldan o no al sexo de la persona. Si se amoldan demasiado ya es patológico también. Si no se amolda es muy raro, ¿no? Entr. 12 |
| 2.4 | Si no lo cumples [con el rol], si te revelas ante él, te califican de loca. Si no te revelas ante él y lo performas, no solamente te califican de loca, sino que te insisten en que sigas haciendo eso que estás haciendo y que te está enfermando... Un interés debe tener el sistema social para que las mujeres sigan haciendo un papel que desde hace muchísimo tiempo ya sabemos que nos está sometiendo a un sufrimiento psíquico espectacular. Entr.6 |
Las entrevistadas destacan que la biomedicina no proporciona ni el marco de compresión teórico ni las herramientas clínicas necesarias para abordar el sufrimiento psíquico de las mujeres sin medicalizarlo. En la entrevista clínica, se esperan descripciones específicas, objetivas y sucintas de los síntomas, sobre los que se pueda hipotetizar una clara etiología, y se deslegitiman, en cambio, narrativas complejas, cronológicamente no lineales, difusas o incoherentes, que suelen ser más habituales en las causas que originan el sufrimiento mental de las mujeres. Además, este sufrimiento no encaja adecuadamente en la dicotomía salud-enfermedad, sino que se encuentra en un espacio intermedio, impregnado de elementos que provienen del contexto social, de forma que el diagnóstico es una vía efectiva de simplificar y acallar el relato social que lo acompaña, dando la respuesta esperada desde un paradigma que, fundamentalmente, está orientado a resolver enfermedades a través de la etiqueta y el tratamiento (Verbatim 3.1, en tabla 4). Las personas entrevistadas apuntan a que la carencia de herramientas con las que se enfrentan los y las profesionales, tanto de AP como de Salud Mental, a estos relatos de sufrimiento complejo, dispara reacciones estereotipadas y sesgadas en términos de género, que pueden colaborar en la medicalización de las mujeres, presuponiendo a menudo una mayor vulnerabilidad innata en ellas (3.2). Se destaca la incapacidad de los/as profesionales de identificar la ubicuidad de la desigualdad entre hombres y mujeres como fuente de malestar y sufrimiento, lo que mantiene ciegos –y, por tanto, probablemente sesgados-, muchos ángulos del abordaje clínico de la salud mental: por ejemplo, el mayor esfuerzo por hallar causas orgánicas en el diagnóstico de los hombres ante síntomas psicosomáticos similares (3.3, 3.4) o considerar relevante en la decisión de la prescripción de psicofármacos en hombres o en mujeres determinados efectos secundarios, según mandatos de género (3.5, 3.6). En varias entrevistas se recoge que a menudo, desde el desequilibrio de poder que se genera en la consulta, no se considera que el sufrimiento psíquico o la locura pueda formar parte del universo de experiencias vitales posibles de los/as profesionales, lo cual dificulta un abordaje empático del mismo (3.7, 3.8). Además, en el caso concreto de la AP, se hizo alusión a que los sesgos en la atención deben entenderse en el marco de condicionantes estructurales, como la falta de tiempo, o de capacidad de atención longitudinal, etc., que pueden limitar a veces un abordaje integral de calidad a la salud mental, especialmente en las mujeres, dada la complejidad de la expresión de sus malestares (3.9, 3.10).
Verbatims representativos (y referencias en el texto) sobre sesgos epistemológicos y androcéntricos del modelo biomédico y su influencia en la atención al malestar mental
| Ref. en texto | Verbatim |
|---|---|
| 3.1 | Nuestro paradigma biomédico es incapaz de comprender lo social… Incapaz desde todos los puntos de vista. Es decir, como piensa que no tiene una solución, y muchas veces no la tiene, pues entonces no lo quiero entender […] Como no puedo captar lo social, lo único que puedo hacer es: las manifestaciones de eso social, transformarlo en biológico. Y una vez que lo transformo en biológico, le pongo una etiqueta y a esa etiqueta le viene una indicación terapéutica. Este es el paradigma con el que trabajamos. […] En el momento que le hemos puesto depresión, pues listo, ya está. Lo siguiente es el fármaco, y listo ya. Entonces ese es el funcionamiento de la biomedicina, transforma lo social en biológico y a lo biológico le pone fármaco. Entr. 3 |
| 3.2 | Yo creo que los propios profesionales tienen la convicción de que […] las mujeres son más débiles para soportar la situación de la vida y no pueden con todo y entonces, pues... O sea, está en su constructo el decir «Es esperable que una mujer... No pueda más. Pero no es esperable que no pueda un hombre, entonces, como esta mujer no puede más, pues vamos a darle un ansiolítico porque lo necesita para poder seguir viviendo.» Entr. 4 |
| 3.3 | Si a mí una persona me viene diciendo que es que no, es que tiene como una angustia, como un peso, como no sé qué y si es una mujer, posiblemente piense en algo psicosomático. En un hombre igual... igual pienso bueno... sin querer, ¿eh? Pues a lo mejor tiene algo en el estómago, por ejemplo. O sea, la organicidad de un síntoma, igual hago más cosas en un hombre. En general... Y yo también, sin querer, el hecho de ser mujer me inclino a pensar que va a ser un tema más de tipo psicosomático. Entr.11 |
| 3.4 | O sea, en un hombre igual seguramente te empeñas en buscar más patología orgánica antes de decir «a ver, vamos a ver si esto no es un tema de ansiedad lo que está de fondo». Probablemente. Entr. 4 |
| 3.5 | - Y además, claro, yo siempre saco el tema de que la medicación tiene un problema, que es la disfunción eréctil. Entonces, claro, eso [risas] ya descuadra todo, porque dicen «no, pues entonces esa no me des, porque no». Porque es cierto...- ¿Y en las mujeres?- Pues en las mujeres no sé... Quitan las ganas también, quita el deseo.- ¿Tú eso se lo comentas a una mujer?- Pues menos... No, no. A las mujeres no se lo comento.- ¿Porque igual crees que no es tan relevante?- Eh... Sí, sí. Pero a lo mejor es igual de relevante. No lo sé. No se lo comento. […] Bueno, el que les comento siempre es el de engordar, porque hay un psicofármaco que te engorda y eso siempre lo comento. Entr. 8 |
| 3.6 | Tampoco se pregunta sobre los efectos secundarios de la medicación, efectos secundarios que tiene en la sexualidad de las mujeres... sigue siendo un tema tabú. No se habla de la sexualidad de las mujeres.Entr. 9 |
| 3.7 | Está también muy normalizado que, si trabajas a turnos, tomes benzodiacepinas para dormir, pero a la vez es «no, yo las tomo porque trabajo a turnos, porque tengo problemas de insomnio» […]. Y hay una disonancia también entre yo como persona no diagnosticada, trabajadora que puede justificar una causa funcional y social para la automedicación o pedir medicación a la médica de familia y hacer una diferenciación con... las personas psiquiatrizadas. Somos entes distintos. Yo funciono, ellas no. Entr. 10. |
| 3.8 | Y que nosotras mismas, las sanitarias... Si dijeras: «oye pues yo tuve una depresión posparto» O sea, es que yo conozco a muchísima gente, psicólogas y psiquiatras y no lo cuentan. Y creo que eso también es algo importante porque como que de alguna manera... La relación de igual a igual es porque tú sabes que tú puedes estar en el otro lado y eso es algo que no se trasmite […], cualquiera podemos estar en el otro lado y hay gente que cree que eso no, ¿sabes? como que la enfermedad mental es algo como que ¡uh! y que le pasa a otros. Entr.9 |
| 3.9 | Y también creo que la atención primaria tiene mucha sobrecarga de trabajo e igual no tienen el tiempo suficiente también para una escucha más amplia, para ver qué hay detrás del síntoma, para ver qué historias hay detrás. Entr. 9 |
| 3.10 | Hablando de la frustración, diría que para no ahondar en el maltrato sanitario hacen falta cosas que sé que por desgracia es poco frecuente ahora mismo en la atención primaria o en la salud mental, como es la longitudinalidad. Entr. 1 |
El papel activo que también adquieren las mujeres en sus procesos de etiquetaje y consumo de psicofármacos es otro factor recurrentemente mencionado en las entrevistas. La expresión de síntomas y el consiguiente diagnóstico y prescripción proporcionan una cierta legitimación a un sufrimiento que se deriva, en gran parte de los casos, de la subordinacion de las mujeres y el escaso reconocimiento social y familiar del trabajo reproductivo y de cuidados (Verbatim 4.1, en tabla 5). Se destaca que este etiquetaje diagnóstico dota de una identidad a las mujeres de la que habitualmente están desprovistas en su vida cotidiana (4.2). La función de tal legitimación puede ser doble: en ocasiones, las mujeres necesitan la etiqueta diagnóstica para permitirse no cumplir con las obligaciones asignadas (4.3) o demandan medicación para poder seguir realizándolas (4.4), mientras que, en otras ocasiones, el diagnóstico y el consumo de psicofármacos constituyen el inicio para la toma de conciencia de los condicionantes estructurales de su sufrimiento mental, un proceso complejo que requerirá del compromiso por parte de los/as profesionales para su acompañamiento (4.5). Desde el activismo en salud mental, cada vez se defiende más que, de generarse algún diagnóstico, éste se haga reconociendo la capacidad de agencia de las mujeres y desde la horizontalidad (4.6), junto con otros agentes comunitarios y espacios de cuidado colectivos (4.7, 4.8).
Verbatims representativos (y referencias en el texto) sobre mujeres como agentes activos en los procesos de etiquetaje y medicalización
| Ref. en texto | Verbatim |
|---|---|
| 4.1 | Lo que tenemos que entender es que, a esta mujer, como a tantas mujeres del mundo, siempre se les ha prometido una retribución en amor a los cuidados. Sí tú te dedicas a los cuidados, tu retribución va en amor. Pero claro, esto […] es la gran mentira y el gran ocultamiento social, que luego es mentira, que luego ni siquiera les pagan en amor. […] Pero claro, es que esta señora sindicalmente no tiene un sindicato de representación de cuidadoras que cobre en amor. Que diga «aquí la cuota de amor no ha llegado señor, hijos» Esto no está pagado. […] A las mujeres se nos pagan los cuidados en amor y a los hombres en dinero. Ya, de partida, es injusto. Entr. 6 |
| 4.2 | Te da una identidad y una identidad reconocible, reconocida, representada. O sea, por lo menos ya no eres simplemente una señora que se queja y que ha pasado por el digestivo, el neurólogo, el reumatólogo y que todo el mundo dice que no tiene nada. Por lo menos ya algo tienes… claro, tu sufrimiento está validado […] Y que le pongan un nombre técnico, un nombre científico a mi sufrimiento. Entr. 6. |
| 4.3 | Sí, yo creo que las mujeres muchas veces utilizan la enfermedad o los síntomas, no de manera consciente, sino muchas veces es el único recurso que ellas tienen a través del enfermar de evitar... eh... el enfrentarse a ese conflicto o, o de resolverlo, ¿no? Entonces, el estar enfermas, pues de alguna manera las libera de presión, ¿no? Entr.2 |
| 4.4 | Porque ellos, los hombres, no suelen venir pidiendo medicación normalmente y las mujeres a veces sí. A veces dicen «ponme algo porque tengo que aguantar», y te lo piden directamente. «Dame algo, yo tengo que aguantar» Los hombres no suelen venir pidiendo algo porque tienen que estar... Sí que hay una actitud ahí… en eso distinta, o sea, vienen pues porque ha pasado algo que le ha superado o porque les han mandado de casa. Entr. 8 |
| 4.5 | A veces creo que se demoniza su uso [de los fármacos] y no estoy para nada de acuerdo. Creo que los fármacos pueden ser una estrategia también de ayuda y política muy interesante. El tema es que no tapen el malestar, sino que sirvan para ayudar. Es decir […] cuando tú lo pautes también poder hablar de que qué situación le está provocando el dolor. Cuando empecé yo con el tema de la violencia de género […] que a veces el mensaje antes era que «no hay que poner benzodiacepinas porque anestesian y… no hay que poner antidepresivos porque enmascaran». Bueno, pues a lo mejor, en algunas mujeres, el mejorar el estado de ánimo también le permite tomar decisiones. Entr.12 |
| 4.6 | El diagnóstico te puede legitimar para ciertas cosas como acceder a ciertos recursos sociales, pero en todo caso las cajas diagnosticas son un constructo social con muchos sesgos. En realidad, tu diagnostico no va a hablar de lo que tú eres, sino que sirve para comunicarse entre profesionales, para abrirte puertas, y cerrarte otras, así que según lo que te interese en tu vida abrir, eso se puede hablar y pactar. Enfocándolo así me parece que puede tener algo de sentido, sin embargo, enfocándolo desde cajas estancas que hable de ti mucho más que lo que tú digas, ese «ya no te escucho a tí sino que escucho tu caja» independientemente de lo que tu desees en tu vida, no sirve para nada. Entr. 5 |
| 4.7 | Hay algunos colectivos mixtos (profesionales de la salud mental y no profesionales), yo creo que es un encuentro difícil, pero posible. Creo que es especialmente difícil para los profesionales porque tienen que saber que si quieren dialogar seguramente hay rabia, pero es que es inevitable que la haya (..) y esa rabia quien quiera tendrá que poder escucharla y trabajar con ella. Hay también colectivos no mixtos que no quieren participar con profesionales por razones experienciales en las que se les ha utilizado para instrumentalizarlas. Entr. 7 |
| 4.8 | Los servicios de salud mental creo que tienen o deberían tener una filosofía muy similar a la atención primaria, más comunitaria, más contextualizada. Entr. 1 |
Este estudio pone de manifiesto la gran complejidad subyacente a la diferente frecuencia en los diagnósticos de depresión y ansiedad y en la prescripción de psicofármacos entre hombres y mujeres observados en el ámbito clínico. Su adecuada comprensión requiere, por una parte, subrayar que la posición estructuralmente desigual de las mujeres origina condiciones de vida precarias y subjetividades devaluadas, que generan, a su vez, gran sufrimiento mental. Cuantiosa literatura ya ha descrito el impacto que la exposición a determinantes sociales desfavorables provoca sobre la salud mental20, y son las mujeres las que protagonizan gran parte de los indicadores socioeconómicos adversos, de discriminación, así como el efecto de las violencias machistas21. Asimismo, la identidad de las mujeres está construida sobre su adscripción al «poder de los afectos»22 basado en cuidar los vínculos interpersonales que dan sentido de pertenencia, pero que ha dificultado su individuación. Esta identidad relacional23 tiende a enfatizar la complacencia al resto, la subalternidad, la sumisión, así como la representación del agrado de encontrarse en tal situación2, lo que trunca la autonomía de quien la detenta y genera dependencia y culpa16, afectando directamente sobre la salud mental de las mujeres24. Los resultados también evidencian la influencia que, en el contexto de una biomedicina androcéntrica25, han ejercido las disciplinas «psi» en lo que Chesler26 denominó el «doble estándar de la enfermedad mental», por el cual las mujeres han tenido más probabilidades de ser etiquetadas con algún diagnóstico psiquiátrico, debido a que los criterios de su buena salud mental (dependencia, sumisión y emotividad) han sido también claros factores de riesgo para el sufrimiento mental. A los hombres, sin embargo, los criterios de buena salud mental (independencia, autonomía o racionalidad) les protegerían frente a un exceso de etiquetaje psiquiátrico20. Por su parte, se han identificado los sesgos epistemológicos del modelo biomédico de atención, en relación a su historicidad, su enfoque patogénico y de búsqueda de etiología biológica, e insensibilidad en torno al efecto de la desigualdad social en la salud27, así como sus sesgos androcéntricos en la atención clínica a la salud mental. Gil García et al. describieron el sesgo presente entre profesionales de AP y Salud Mental según el cual sus creencias ideológicas asociadas con la debilidad de las mujeres generaban una valoración desigual ante los mismos problemas de salud12. Otros estudios han evidenciado procesos de medicalización de la salud mental de las mujeres, por el cual los/as profesionales de la salud etiquetan a las mujeres con más frecuencia con depresión y ansiedad ante estados de salud mental similares en ambos sexos, y a igualdad de diagnóstico les prescriben con mayor intensidad psicofármacos28. La limitación principal de los resultados consiste en que únicamente recoge voces expertas, como fase exploratoria de un estudio más amplio con clínicos/as y pacientes. Asimismo, tampoco se ha realizado un análisis desde un enfoque interseccional para analizar el efecto simultáneo de los diversos ejes de desigualdad social en los procesos de medicalización de la salud mental3, lo que ha conllevado una falta de especificidad de los hallazgos en grupos de mujeres especialmente vulnerables según su clase social u origen. Como principal fortaleza destaca la variabilidad de perfiles entrevistados. Asimismo, partir de una perspectiva epistemológica crítica-realista14, que reconoce la influencia de las experiencias de desigualdad social en la materialidad de lo psicológico, a la vez que entiende que tal materialidad está condicionada por la cultura y los marcos discursivos, ha permitido una interpretación más compleja de los resultados. Los hallazgos de este estudio evidencian que la reducción de las desigualdades de género en los diagnósticos psiquiátricos y la prescripción de psicofármacos requerirá de la intervención conjunta en los planos clínico, comunitario y estructural que, desde una perspectiva feminista, logren revertir las injusticias socioeconómica y cultural/simbólica4 junto con la injusticia epistémica29 que han colaborado en la falta de reconocimiento y deslegitimación del sufrimiento emocional de las mujeres en nuestras sociedades.
- •
Las mujeres muestran prevalencias más altas de diagnósticos de depresión y de ansiedad y de consumo de psicofármacos.
- •
Parecen existir sesgos de género en la atención clínica de la depresión y ansiedad ya que, a igualdad de necesidad, las mujeres reciben con mayor frecuencia un diagnóstico psiquiátrico, y a igualdad de frecuencia de diagnósticos, mayor prescripción de psicofármacos.
- •
Se han identificado creencias asociadas con una supuesta debilidad innata de las mujeres que generan una valoración clínica desigual ante los mismos problemas de salud mental respecto a los hombres.
- •
La posición estructuralmente desigual de las mujeres origina condiciones de vida precarias y subjetividades devaluadas, que generan, a su vez, gran sufrimiento mental que se traduce en más diagnósticos y prescripción.
- •
Hay sesgos epistemológicos del modelo biomédico y psicopatológico, así como sesgos androcéntricos en la atención clínica a la salud mental que explican parte de tales desigualdades.
- •
El papel activo de las mujeres en sus procesos de etiquetaje y consumo de psicofármacos es otro factor relevante, ya que la expresión de síntomas y el consiguiente diagnóstico y prescripción proporcionan legitimación a su sufrimiento.
La investigación ha sido aprobada por el Comité de ética de la Universidad del País Vasco (UPV/EHU) con número de referencia: M10/2020/263. Todas las personas participantes en el estudio firmaron un consentimiento informado al inicio de la investigación en las que se constata la voluntariedad y gratuidad de su participación. Las participantes autorizaron la publicación, reproducción y divulgación en soporte papel y en Internet de los resultados obtenidos en revistas de divulgación científica como Atención Primaria.
De conformidad al Reglamento Europeo de Protección de Datos (UE2016/679), los datos personales que nos ha facilitado para este proyecto de investigación han sido tratados con absoluta confidencialidad y sólo se utilizarán para fines investigativos y de manera completamente anonimizada. Los datos facilitados se encuentran en un fichero con código «TI0283» y de nombre «Salud mental, Medicalización y Género» y el tipo de tratamiento de datos es pseudonimizado.
Por todo ello podemos confirmar que el estudio ha cumplido rigurosamente todas las consideraciones éticas necesarias para su realización.
FinanciaciónEl estudio ha contado con la financiación del Ministerio de Ciencia, Innovación y Universidades de la convocatoria 2018 de proyectos I+D+i «RETOS INVESTIGACIÓN» (MCI/AEI/FEDER, UE). Ref. RTI2018-098796-A-I00. Dicha fuente de financiación no ha tenido ninguna participación en el diseño del estudio, ni en la recopilación, análisis e interpretación de datos, la redacción del informe o la decisión de enviar el artículo para su publicación.
Conflicto de interesesLos autores no tienen ningún conflicto de interés que declarar.
A las personas participantes en el estudio, que han revisado el manuscrito, así como a Mikel Baza y Unai Martín, por sus valiosos comentarios para la mejora del mismo.