Probar la hipótesis de que las mujeres con epilepsia pertenecen a familias con deficiencias en la cohesión y adaptabilidad a la enfermedad, en comparación con mujeres sanas.
DiseñoEstudio transversal analítico.
EmplazamientoSe incluyó de forma retrospectiva a 263 mujeres de la consulta externa del servicio de neurología y una unidad de medicina familiar del Instituto Mexicano del Seguro Social en Sonora (México), entre 2010 y 2011.
ParticipantesOchenta y dos mujeres epilépticas (casos) y 181 mujeres sanas (grupo control). Muestra apareada por edad y zona de residencia (1:2,2).
Mediciones principalesSe realizó un análisis univariado para variables sociodemográficas, tipología familiar, nivel socioeconómico y nivel de cohesión-adaptabilidad familiar con el cuestionario FACES III. Un análisis con regresión logística se realizó para aquellas variables asociadas a disfunción familiar en mujeres con y sin epilepsia.
ResultadosSe encontró disfunción familiar en el 22% de las mujeres epilépticas (RM=2,91 [2,17-3,89]; p=0,0001). El análisis univariado sugirió asociación para presencia de epilepsia, edad, evolución mayor a 15 años con epilepsia, tipología familiar (rural, urbana y tradicional) contra la presencia de disfunción familiar. El modelo de regresión logística confirmó asociación solo para la presencia de epilepsia (RM=7,30 [4,00-13,33]; p=0,0001).
ConclusiónEl estudio responde la hipótesis de que mujeres con epilepsia viven con familias con mayor deterioro psicosocial, manifestado por deficiencias en la cohesión y adaptabilidad a la enfermedad, en comparación con mujeres sanas.
Objective To test the hypothesis that women with epilepsy come from families with poor cohesion and adaptability to the disease, compared with healthy women.
Design Cross-sectional study.
Setting A retrospective study was done on 263 women from a neurology outpatient department and a family medicine unit from the Mexican Social Security Institute in Sonora (Mexico) between 2010 and 2011.
Participants Were 82 women with epilepsy (cases), and 181 healthy women (control group). Age and area of residence was utilized to pair the sample (1:2,2).
Measurements Univariate analysis was performed for socio-demographic variables, family type, socio-economic status, level of cohesion and family adaptability based on FACES III. A logistic regression analysis was performed for those variables that were associated with functionality of family in women with and without epilepsy.
Results A family dysfunction were found in 22% of epileptic women (OR = 2.91 [2.17, 3.89], p=.0001). Univariate analysis suggested the presence of epilepsy and of family dysfunction associated with age, disease more than 15 years of evolution, and family type (rural, urban and traditional). The logistic regression model confirmed an association only for presence of epilepsy (OR = 7.30 [4.00, 13.33], p=.0001).
Conclusion The study answers the hypothesis that women with epilepsy live in families with greater psychosocial impairment, manifested by deficiencies in cohesion and adaptability to the disease, compared with healthy women.
La epilepsia es uno de los trastornos neurológicos más comunes en todo el mundo, con una prevalencia de 6,8 por 1.000 habitantes y un riesgo acumulado a lo largo de la vida del 3%1,2. El 25% de los casos son de difícil manejo, con repercusiones en el paciente y la familia3,4. Las mujeres con epilepsia experimentan aislamiento social, baja autoestima5,6, ansiedad7, estigmatización8,9, falta de comprensión y desempleo10, que pueden ser problemáticos e incapacitantes11.
Algunos estudios indican que los efectos negativos de la enfermedad disminuyen con apoyo familiar al enfermo12,13. Sin embargo, ante la epilepsia, el apoyo familiar se ve afectado, con mayor tendencia a sobreproteger al enfermo, incluso ocultándolo a la sociedad14. Es sabido que las familias sometidas a un exceso de acontecimientos estresantes (como la epilepsia) tienen mayor riesgo de disfunción familiar, mal autocuidado15,16 y dificultad para adaptarse; incluso con desarrollo de conductas dañinas en el 89% de los casos17. Pocos estudios profundizan en los conflictos y las alteraciones en las familias de mujeres epilépticas18, y menos aun describen las intervenciones para paliar la disfunción familiar, la influencia de diferencias culturales, creencias, acceso al tratamiento, cumplimiento terapéutico y otros servicios de apoyo familiar. Además de eliminar las crisis convulsivas, también es importante lograr una adecuada adaptación psicosocial del paciente, disminuir los estigmas sociales y familiares, mejorar la calidad de vida y contribuir al bienestar de estas personas.
En el contexto del funcionamiento familiar, diversos son los instrumentos que han sido propuestos para estudiarlo19. La mayoría facilita la clasificación de las familias basándose en sus capacidades, necesidades, apoyos, recursos, estrategias y respuestas ante acontecimientos. Uno de los más utilizados es el modelo circunflejo desarrollado por Olson et al. (1978)20 y que ha tenido diversas versiones21,22.
En México y Latinoamérica, no existe información detallada sobre el impacto que tiene la epilepsia en mujeres sobre las alteraciones de la dinámica familiar. El objetivo de este estudio es probar la hipótesis de que las mujeres con epilepsia pertenecen a familias con deficiencias en la cohesión y la adaptabilidad a la enfermedad, en comparación con mujeres sanas.
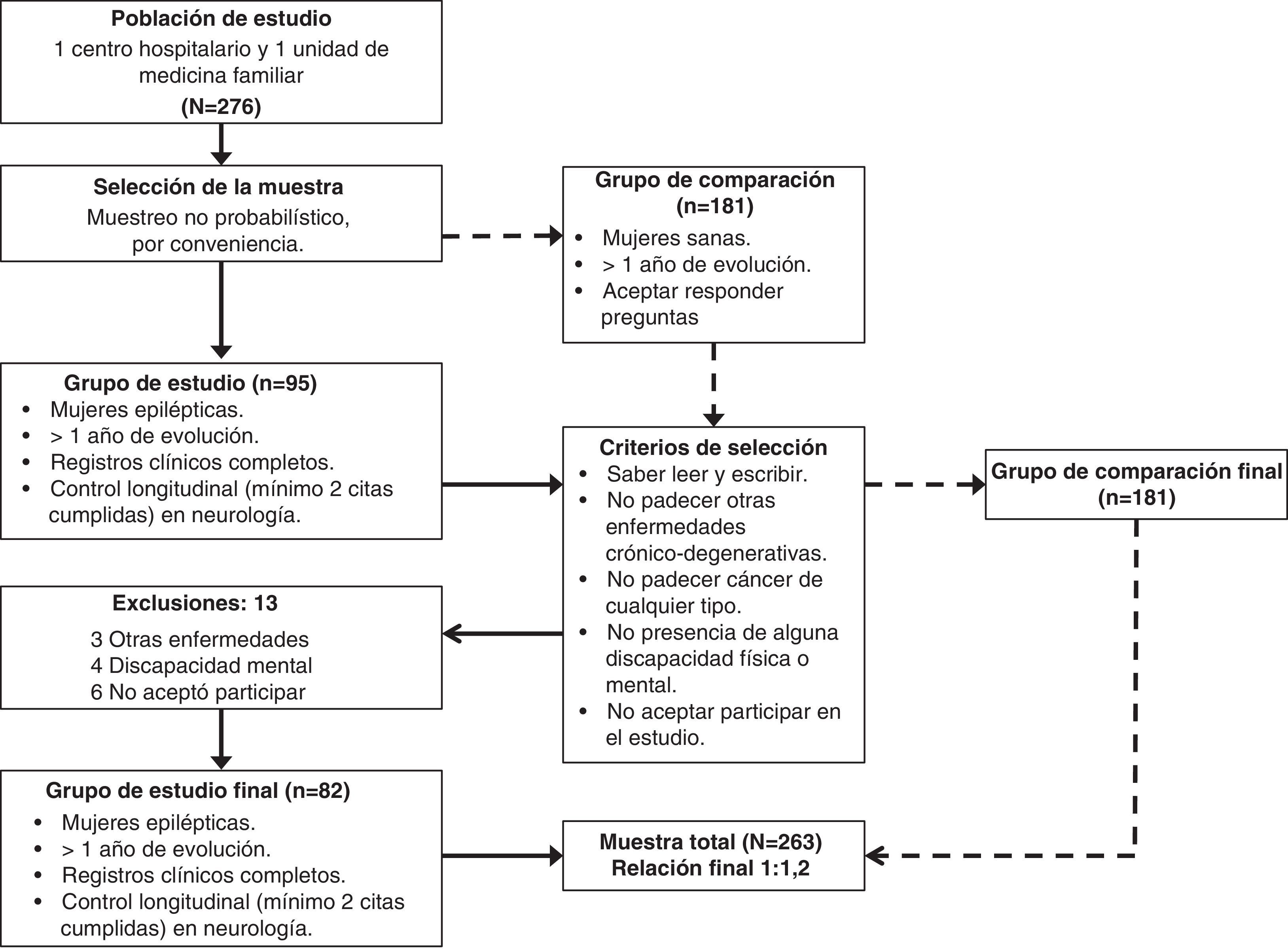
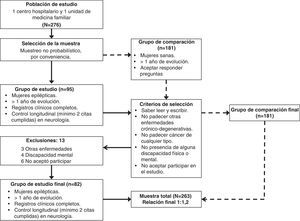
Material y métodosDiseño: estudio transversal analíticoSujetos y ámbito del estudio: se incluyó, de manera retrospectiva mediante un muestreo no probabilístico por conveniencia, a 263 mujeres (epilépticas y no epilépticas). La presencia de epilepsia se definió en toda aquella mujer adulta (18-60 años) que hubiera tenido 2 o más crisis convulsivas de cualquier etiología durante su vida y que formara parte del censo total de mujeres epilépticas de nuestro hospital. Un total de 95 mujeres eran epilépticas, y de estas, 82 cumplieron los criterios de selección, que incluían: más de un año de evolución de su enfermedad, presencia de registros clínicos completos y control longitudinal con al menos 2 citas ya cumplidas en la consulta externa del servicio de neurología del Hospital de Especialidades del Instituto Mexicano del Seguro Social en el Centro Médico Nacional del Noroeste en ciudad Obregón, Sonora (México), entre enero del 2010 y diciembre del 2011. El grupo de comparación estuvo conformado por 181 mujeres sanas, acompañantes de pacientes que acudían a la consulta de una unidad de medicina familiar de la misma institución y ciudad, y que nunca habían experimentado un estado epiléptico. Al final, la muestra total fue pareada por edad y zona de residencia (urbana o rural) en una relación 1:2,2. Este estudio fue aprobado por el Comité Local de Investigación en Salud (2010-2602-17). Las mujeres aceptaron participar en el estudio mediante la firma de un consentimiento informado. Se excluyó a mujeres que no sabían leer ni escribir, con enfermedades crónico-degenerativas, cáncer, discapacidad física o mental, y las que no aceptaron participar en el estudio.
MedicionesSe obtuvo información de variables sociodemográficas y médicas. Se interrogó acerca de la tipología familiar: desarrollo, demografía, integración, conformación y complicaciones para su desarrollo; posteriormente, se clasificó el nivel socioeconómico con el método de Graffar-Méndez Castellano23, que utiliza 4 indicadores para su construcción: 1) procedencia del ingreso; 2) profesión del jefe del hogar; 3) nivel de instrucción de la madre, y 4) condiciones del alojamiento, que ha demostrado ser un método fiable, objetivo y sencillo de aplicar en comparación con otros existentes, ya que permite estratificar a los individuos de acuerdo con la distribución de bienes y servicios, deberes y derechos expresado a través de la disminución de oportunidades en el cabal desarrollo de su bienestar físico y psicosocial.
Posteriormente, se definió en cada mujer, la pertenencia a una familia tradicional o moderna, y al final, se les aplicó el cuestionario Family Adaptability and Cohesion Evaluation Scales III (FACES III), validado en México24, con un valor de alfa de Cronbach de 0,70. Este instrumento, desarrollado por Olson et al.25 está constituido por reactivos planteados, como actitudes organizadas con una escala de puntuación tipo Likert de 1 a 5 (1=nunca, 2=casi nunca, 3=algunas veces, 4=casi siempre, 5=siempre); las preguntas nones se destinan a la cohesión y las pares, a la adaptabilidad, para una mejor interpretación. La puntuación final posible para cohesión y adaptabilidad se encuentra entre 10 y 50 puntos. Con los resultados anteriores, se definieron los subtipos de cohesión familiar: no relacionada, semirrelacionada, relacionada y aglutinada. Para la adaptabilidad, se definieron como: rígida, estructurada, flexible y caótica. Con estos resultados, se clasificó la funcionalidad familiar26,27 mediante el modelo circunflejo de Olson en 3 categorías: equilibradas, medias y extremas, siendo las familias equilibradas aquellas que mejor se adaptaban a circunstancias estresantes y las familias extremas las que lo hacían con mayor dificultad. Si bien no es posible recomendar categóricamente un instrumento como el ideal para evaluar la función familiar; elegimos emplear el modelo de Olson en virtud de que ha sido uno de los más utilizados en el mundo. Su importancia se refleja en la capacidad de aunar la teoría, la investigación y su aplicación en el ámbito de la práctica clínica.
Análisis estadísticoLas variables categóricas fueron caracterizadas mediante distribución de frecuencias y porcentajes; se utilizaron medidas de tendencia central (media) y de variabilidad (desviación estándar) para las variables cuantitativas. La comparación de variables categóricas se realizó mediante la prueba de la ji al cuadrado de Pearson (χ2) y corrección de Fisher, cuando las frecuencias esperadas eran menos de 5. Un análisis de regresión logística univariante se utilizó para identificar las variables que se asociaban a disfunción familiar. Las variables resultantes (p < 0,200) fueron incluidas en una regresión logística bivariada. De todas las variables analizadas, las que presentaban valores de «p» más altos se eliminaron a partir del modelo, y la regresión logística se llevó a cabo de nuevo utilizando las variables restantes. Este proceso se repitió sucesivamente y se completó cuando todas las variables utilizadas en el modelo fueron significativas (p < 0,05). Los resultados se expresaron en forma de razón de momios (RM) con intervalos de confianza del 95% (IC del 95%). Se evaluó la robustez del modelo sobre la base del área bajo la curva ROC y los supuestos del modelo se comprobaron mediante el cálculo de residuos. Un valor de «p» igual o menor a 0,05 fue considerado como estadísticamente significativo.
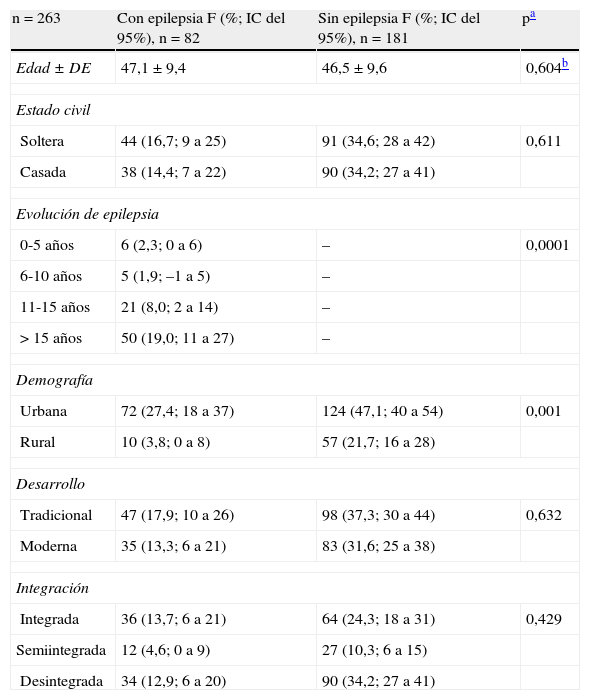
ResultadosCaracterísticas sociodemográficas y clínicas de la muestra (tabla 1)En las mujeres estudiadas, el promedio de edad fue de 47±10 años. El 14% de las epilépticas estaban casadas y de las no epilépticas lo estaban el 34%. La mayoría de las epilépticas tenían más de 5 años con la enfermedad. De la misma forma, la mayoría de las que radicaban en la ciudad eran epilépticas (27%). El resto de las mujeres vivían en zonas rurales, con una prevalencia de epilepsia mucho menor (4%). La mitad de las mujeres pertenecían a una familia tradicional (55%) y, en relación con su integración, el 38% eran integradas, el 15% semiintegradas y el 47% desintegradas.
Características generales de las mujeres con y sin epilepsia
| n=263 | Con epilepsia F (%; IC del 95%), n=82 | Sin epilepsia F (%; IC del 95%), n=181 | pa |
| Edad ± DE | 47,1 ± 9,4 | 46,5 ± 9,6 | 0,604b |
| Estado civil | |||
| Soltera | 44 (16,7; 9 a 25) | 91 (34,6; 28 a 42) | 0,611 |
| Casada | 38 (14,4; 7 a 22) | 90 (34,2; 27 a 41) | |
| Evolución de epilepsia | |||
| 0-5 años | 6 (2,3; 0 a 6) | – | 0,0001 |
| 6-10 años | 5 (1,9; –1 a 5) | – | |
| 11-15 años | 21 (8,0; 2 a 14) | – | |
| > 15 años | 50 (19,0; 11 a 27) | – | |
| Demografía | |||
| Urbana | 72 (27,4; 18 a 37) | 124 (47,1; 40 a 54) | 0,001 |
| Rural | 10 (3,8; 0 a 8) | 57 (21,7; 16 a 28) | |
| Desarrollo | |||
| Tradicional | 47 (17,9; 10 a 26) | 98 (37,3; 30 a 44) | 0,632 |
| Moderna | 35 (13,3; 6 a 21) | 83 (31,6; 25 a 38) | |
| Integración | |||
| Integrada | 36 (13,7; 6 a 21) | 64 (24,3; 18 a 31) | 0,429 |
| Semiintegrada | 12 (4,6; 0 a 9) | 27 (10,3; 6 a 15) | |
| Desintegrada | 34 (12,9; 6 a 20) | 90 (34,2; 27 a 41) | |
DE: desviación estándar; F: frecuencia; %: porcentaje.
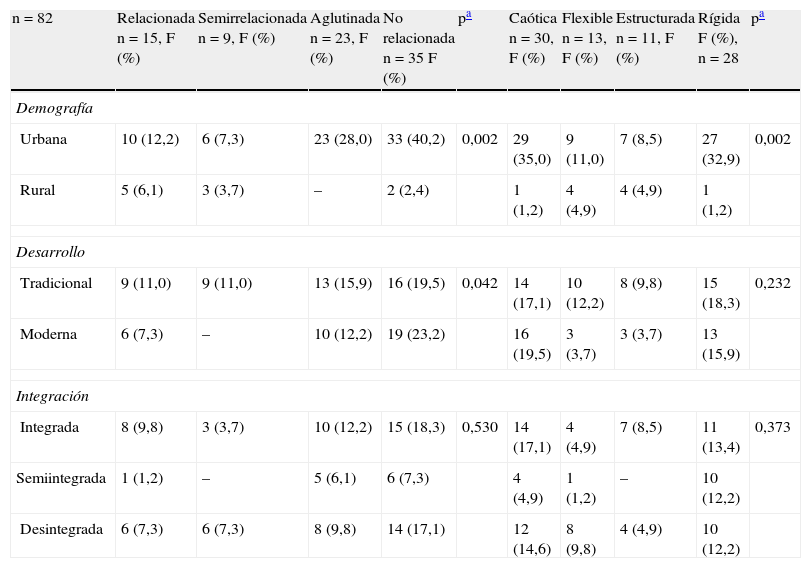
En las mujeres con epilepsia de la ciudad, prevaleció un patrón extremo de cohesión de los tipos: aglutinado (28%) caracterizado por cercanía emocional y lealtad familiar extrema, interdependencia afectiva y extrema reactividad emocional, y el no relacionado (40%), donde, a diferencia del anterior, existía una extrema separación emocional, falta de lealtad familiar y poco involucramiento entre sus miembros. En cambio, las familias rurales en su mayoría eran relacionadas, manifestado por mayor cercanía y lealtad emocional, con interacciones afectivas benéficas y adecuada cercanía parento-filial; algunas otras de las familias fueron semirrelacionadas, donde existía una mayor separación emocional, con ocasional lealtad familiar, límites parento-filiales claros donde el interés era focalizado fuera de la familia. De la misma forma, se observa una mayor tendencia al patrón extremo de cohesión (aglutinado o no relacionado) en el 71% de las familias, sin diferencia entre su nivel de desarrollo tradicional o moderna, en comparación con el 29% para familias que eran relacionadas o semirrelacionadas (p=0,042). No se encontraron diferencias significativas entre los patrones de cohesión y el nivel de integración de las familias (p=0,530). Por último, en la adaptabilidad, la mayoría de las familias urbanas tenían un patrón extremo del tipo caótico (35%), donde prevalecía un liderazgo limitado, disciplina relajada, falta de claridad en las funciones y frecuentes cambios en las reglas familiares. Otras, en cambio, presentaban un tipo rígido (33%), donde prevalecía liderazgo autoritario, control parental, disciplina estricta (autocrática) y roles bien definidos, en comparación con las familias rurales que, en su mayoría, eran flexibles y donde el liderazgo era igualitario, con cambios permitidos en los roles familiares, una disciplina severa pero con acuerdo en las decisiones, compartiendo roles o funciones y donde las reglas se cumplen con flexibilidad; el resto eran del tipo estructuradas, con un liderazgo autoritario, una disciplina democrática, donde los padres eran los que tomaban las decisiones, con funciones estables y donde las reglas se cumplían firmemente. No se hallaron diferencias significativas entre los patrones de adaptabilidad y el tipo de desarrollo (p=0,232) y el nivel de integración de las familias (p=0,373).
Asociación entre tipología, cohesión y adaptabilidad familiar en mujeres epilépticas
| n=82 | Relacionada n=15, F (%) | Semirrelacionada n=9, F (%) | Aglutinada n=23, F (%) | No relacionada n=35 F (%) | pa | Caótica n=30, F (%) | Flexible n=13, F (%) | Estructurada n=11, F (%) | Rígida F (%), n=28 | pa |
| Demografía | ||||||||||
| Urbana | 10 (12,2) | 6 (7,3) | 23 (28,0) | 33 (40,2) | 0,002 | 29 (35,0) | 9 (11,0) | 7 (8,5) | 27 (32,9) | 0,002 |
| Rural | 5 (6,1) | 3 (3,7) | – | 2 (2,4) | 1 (1,2) | 4 (4,9) | 4 (4,9) | 1 (1,2) | ||
| Desarrollo | ||||||||||
| Tradicional | 9 (11,0) | 9 (11,0) | 13 (15,9) | 16 (19,5) | 0,042 | 14 (17,1) | 10 (12,2) | 8 (9,8) | 15 (18,3) | 0,232 |
| Moderna | 6 (7,3) | – | 10 (12,2) | 19 (23,2) | 16 (19,5) | 3 (3,7) | 3 (3,7) | 13 (15,9) | ||
| Integración | ||||||||||
| Integrada | 8 (9,8) | 3 (3,7) | 10 (12,2) | 15 (18,3) | 0,530 | 14 (17,1) | 4 (4,9) | 7 (8,5) | 11 (13,4) | 0,373 |
| Semiintegrada | 1 (1,2) | – | 5 (6,1) | 6 (7,3) | 4 (4,9) | 1 (1,2) | – | 10 (12,2) | ||
| Desintegrada | 6 (7,3) | 6 (7,3) | 8 (9,8) | 14 (17,1) | 12 (14,6) | 8 (9,8) | 4 (4,9) | 10 (12,2) | ||
F: frecuencia; %: porcentaje
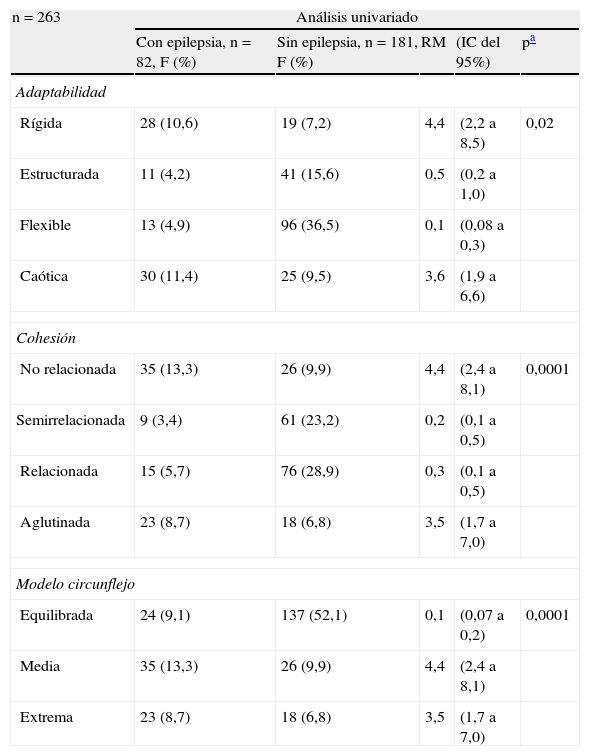
Al comparar con análisis univariado el grado de adaptabilidad entre mujeres con y sin epilepsia, se observó que las mujeres epilépticas presentaban mayor frecuencia de patrones extremos, ya sea rígida (RM=4,4; p=0,0001) o caótica (RM=3,6; p=0,0001), comparado con el de las mujeres sanas, que en su mayoría pertenecían a familias estructuradas (RM=0,5; p=0,08), o flexibles (RM=0,1; p=0,0001). De manera similar, las mujeres epilépticas presentaron patrones extremos de cohesión, ya sea no relacionada (RM=2,4; p=0,0001) o aglutinada (RM=3,5; p=0,0001), en comparación con las sanas, que en su mayoría pertenecían a familias semirrelacionadas (RM=0,2; p=0,0001) o relacionadas (RM=0,3; p=0,0001). Al aplicar el modelo circunflejo de Olson, prevalecieron las mujeres sanas familias equilibradas (RM=0,1; p=0,0001), a diferencia de las mujeres epilépticas, en quienes se observó una mayor frecuencia de familias medias (RM=4,4; p=0,0001) o extremas (RM=3,5; p=0,0001).
Resultado del análisis univariado y regresión logística bivariada para adaptabilidad y cohesión familiar en mujeres con y sin epilepsia
| n=263 | Análisis univariado | ||||
| Con epilepsia, n=82, F (%) | Sin epilepsia, n=181, F (%) | RM | (IC del 95%) | pa | |
| Adaptabilidad | |||||
| Rígida | 28 (10,6) | 19 (7,2) | 4,4 | (2,2 a 8,5) | 0,02 |
| Estructurada | 11 (4,2) | 41 (15,6) | 0,5 | (0,2 a 1,0) | |
| Flexible | 13 (4,9) | 96 (36,5) | 0,1 | (0,08 a 0,3) | |
| Caótica | 30 (11,4) | 25 (9,5) | 3,6 | (1,9 a 6,6) | |
| Cohesión | |||||
| No relacionada | 35 (13,3) | 26 (9,9) | 4,4 | (2,4 a 8,1) | 0,0001 |
| Semirrelacionada | 9 (3,4) | 61 (23,2) | 0,2 | (0,1 a 0,5) | |
| Relacionada | 15 (5,7) | 76 (28,9) | 0,3 | (0,1 a 0,5) | |
| Aglutinada | 23 (8,7) | 18 (6,8) | 3,5 | (1,7 a 7,0) | |
| Modelo circunflejo | |||||
| Equilibrada | 24 (9,1) | 137 (52,1) | 0,1 | (0,07 a 0,2) | 0,0001 |
| Media | 35 (13,3) | 26 (9,9) | 4,4 | (2,4 a 8,1) | |
| Extrema | 23 (8,7) | 18 (6,8) | 3,5 | (1,7 a 7,0) | |
| Análisis bivariado | |||||
| β (SE) | Wald | RM | (IC del 95%) | p | |
| Factores | |||||
| Epilepsia | 1,989 (0,307) | 42,070 | 7,30 | (4,00 a 13,33) | 0,0001 |
| Edad | 0,030 (0,015) | 3,770 | 1,03 | (1,00 a 1,06) | 0,052 |
| > 15 años con epilepsia | 0,421 (0,517) | 0,664 | 1,52 | (0,55 a 4,19) | 0,415 |
| Tipo de familia | |||||
| Rural | 0,259 (0,339) | 0,584 | 1,29 | (0,66 a 2,51) | 0,445 |
| Urbana | −0,257 (0,338) | 0,580 | 0,77 | (0,39 a 1,49) | 0,446 |
| Desarrollo | |||||
| Tradicional | 0,019 (0,287) | 0,004 | 1,01 | (0,58 a 1,78) | 0,948 |
β: coeficiente estandarizado; F: frecuencia; IC del 95%: intervalo de confianza del 95%; RM: razón de Momios; %: porcentaje
Por último, el análisis de regresión logística indica una fuerte asociación entre la epilepsia (RM=7,3 [4,00-13,33]; p=0,0001) y la presencia de disfunción familiar entre mujeres con y sin epilepsia.
DiscusiónLos resultados de este estudio indican que factores psicosociales pueden influir en la vida de mujeres epilépticas28 y responden a la hipótesis de que mujeres con epilepsia tienen familias con deficiencias en la cohesión y la adaptabilidad a la enfermedad, en comparación con las mujeres sanas. Se observaron valores extremos de cohesión en las familias de mujeres epilépticas. Este resultado impacta en nuestra población, ya que, ante una enfermedad crónica, la familia responde mejor cuando existe cohesión, libre expresión de sentimientos negativos y ausencia de conflictos familiares. En cambio, si la cohesión es extrema, condiciona que la enfermedad impacte directamente en la calidad de vida del individuo en lo físico, social y psicológico, e indirectamente introduce limitaciones y restringe sus oportunidades4.
La epilepsia limita llevar una vida individual, se asocia a miedos, incomprensión, estigmatización29 y discriminación social30. El problema no solo se centra en la mujer epiléptica en relación con el diagnóstico, el tratamiento y la evolución de la enfermedad, sino también del entorno familiar. A este respecto, la orientación que se proporcione a familiares es importante para disminuir el riesgo de estigmatización por sobreprotección que se asocia a adaptabilidad extrema, como se observa en nuestros resultados29,31.
No encontramos mayor riesgo de disfunción familiar para las características sociodemográficas, la evolución de la enfermedad, la demografía, el tipo de familia o el nivel de integración en mujeres epilépticas. Lo anterior puede traducir un cambio generacional en los patrones culturales de conformación de la familia y esto influye directamente en la forma en que afrontan la crisis de un enfermo con epilepsia32. Una adaptabilidad extrema fue más frecuente en familias urbanas y modernas, dato que se considera importante, ya que estas familias tendrán una deficiencia en la capacidad de adaptación a la presencia de un enfermo epiléptico dentro del seno familiar, donde la existencia de un «cuidador clave» será necesaria para atender al enfermo, muchas veces sin ayuda del resto de la familia, y que puede generar ansiedad, depresión o conflictos internos entre los miembros33,34.
Son escasos los estudios que aborden la disfunción familiar en mujeres epilépticas mediante la aplicación de escalas. Las ventajas de haber utilizado en este estudio el modelo circunflejo de Olson radican en su naturaleza dinámica en cuanto al supuesto de que pueden ocurrir cambios en la pareja y en la familia con el transcurso del tiempo. En consecuencia, las familias se pueden mover en cualquier dirección conforme las exigencias de la situación requerida, el estadio del ciclo vital familiar o la socialización de los miembros familiares. Como limitaciones del estudio, podemos mencionar que no se incluyeron en el análisis las características propias de las mujeres con epilepsia, tales como nivel de autosuficiencia, trabajo, nivel de estudios, la frecuencia y tipo de crisis epilépticas, presencia de estrés, depresión o calidad de vida en los miembros de la familia. Es necesario desarrollar nuevos estudios que aborden el problema de la mujer epiléptica desde un contexto más social, que permita conocer mejor cómo influyen estos factores en el contexto de los niveles y los tipos de afrontamiento de la enfermedad desde el contexto de la familia.
En conclusión, al ser la familia la unidad básica de la sociedad, que funciona como una red de apoyo para mantener dimensiones adecuadas de comunicación, control emocional, comportamiento y resolución de conflictos, la presencia de una mujer epiléptica en la familia se asocia a un mayor riesgo de disfunción familiar en comparación con las familias donde no existe esta enfermedad.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
- •
La epilepsia es un trastorno neurológico muy común en el mundo.
- •
Las mujeres epilépticas cursan con mayor riesgo de patología psicosocial.
- •
La presencia de una mujer con epilepsia podría afectar a la dinámica familiar.
- •
La presencia de una mujer epiléptica en la familia se asocia a un mayor riesgo de disfunción familiar en comparación con familias donde no existe esta enfermedad.
- •
Es necesario desarrollar nuevos estudios que aborden el problema de la mujer epiléptica desde el contexto familiar.
Al Instituto Mexicano del Seguro Social, por el soporte técnico, humano y financiero en la realización de las pruebas clínicas y de laboratorio, así como el acceso a información de archivos clínicos.