Aunque son relativamente poco frecuentes, las lesiones arteriales del miembro superior son graves y pueden tener un impacto significativo en el desenlace clínico del paciente traumatizado. Se revisó el tratamiento de las lesiones arteriales del miembro superior en un centro metropolitano de traumatología de nivel 1 para determinar su incidencia, evaluar las estrategias actuales de tratamiento, y los resultados inmediatos. En esta revisión retrospectiva se incluyeron los pacientes con lesiones arteriales causadas por traumatismos en los miembros superiores que acudieron al centro entre enero de 2005 y diciembre de 2006. Los datos obtenidos fueron edad, sexo, etnia, mecanismo de la lesión, tipo de lesión, lesiones asociadas en el miembro superior, lesiones concomitantes, puntuación de la gravedad de la lesión (PGL), modalidades diagnósticas empleadas, procedimientos e intervenciones quirúrgicas, mortalidad, duración de la hospitalización, y situación al alta. Se incluyeron en el análisis estadístico las lesiones arteriales contusas y penetrantes, así como entre las lesiones de las arterias proximales y distales. Durante un período de 2 años, fueron ingresados 28 pacientes con 30 lesiones arteriales en los miembros superiores, lo que arrojó una incidencia del 0,48%. La población estudio estuvo formada principalmente por hombres jóvenes de raza caucásica, con una PGL media de 9,0. La mayoría de los pacientes (89,3%) sufrieron lesiones concomitantes en el miembro superior. Se identificaron 22 lesiones nerviosas en 16 pacientes (57,1%). El mecanismo más habitual de la lesión fue la herida incisa por cristal (39,3%). Las lesiones arteriales se clasificaron en 18 penetrantes (60,0%) y 12 contusas (40,0%). La distribución de las arterias afectadas fue la siguiente: 12 braquiales (40,0%), 8 cubitales (26,7%), 7 radiales (23,3%), y 3 axilares (10,0%).
Más de la mitad (56,7%) de las lesiones fueron consecuencia de laceraciones y se trataron de la siguiente forma: 14 correcciones primarias (46,7%), 8 ligaduras (26,7%), 6 injertos de derivaciones con vena safena (20,0%), y 2 intervenciones endovasculares (6,7%). Once pacientes (39,3%) requirieron su ingreso en la unidad de cuidados intensivos (UCI). La duración media de la hospitalización de estos pacientes fue de 7,4 días en comparación con una media de 2,0 días en los 17 pacientes (44,7%) que no requirieron el ingreso en la UCI. El porcentaje de salvamento global del miembro fue del 96,4%, dado que las lesiones arteriales fueron reparadas de forma satisfactoria en 27 de 28 pacientes. No se produjo ningún fallecimiento y todos los pacientes fueron dados de alta a su domicilio. La demografía, los mecanismos de la lesión, los abordajes quirúrgicos, y los resultados inmediatos satisfactorios también se analizaron en las lesiones penetrantes y contusas, así como de las arterias proximales y distales a la zona traumatizada. La estrategia terapéutica actual sigue basada en la práctica sistemática de angiografía y el tratamiento quirúrgico precoz, ya que comporta la mejor tasa de resultados satisfactorios en casos de lesiones arteriales de los miembros superiores.
La incidencia de traumatismos vasculares del miembro superior en EE. UU. como consecuencia de todas las guerras modernas y los traumatismos civiles se estima en un 30%1. La incidencia limitada a traumatismos en la vida civil es mucho menor, pero dado que la literatura que se centra en estas lesiones es bastante escasa, resulta difícil determinar con certeza su incidencia real. Aunque relativamente poco habituales, las lesiones de las arterias de los miembros superiores son graves y pueden tener un impacto significativo en el desenlace clínico del paciente traumatizado. Si no se tratan de forma adecuada y rápida, estas lesiones pueden comportar la pérdida del miembro o el fallecimiento2. Según Dowrick et al3, en los pacientes que han sufrido un traumatismo mayor, la presencia de una lesión en el miembro superior es un factor predictivo significativo de la duración de la hospitalización, que se traduce en una mayor complejidad y un mayor coste de la atención sanitaria. Durante los últimos 15 años se han publicado pocos estudios centrados en los traumatismos arteriales de los miembros superiores2,4,5. Los métodos diagnósticos actuales permiten una valoración más precisa de los traumatismos vasculares de los miembros superiores. El objetivo de este estudio fue revisar el tratamiento de las lesiones arteriales de los miembros superiores en un centro de traumatología de nivel 1 para determinar la incidencia, valorar las estrategias terapéuticas actuales, y evaluar sus resultados inmediatos.
Materiales y métodosSe llevó a cabo una revisión retrospectiva, con la autorización del comité de ética, para evaluar las lesiones arteriales de los miembros superiores tratadas en un centro metropolitano de traumatología de nivel 1. La población del estudio estuvo formada por pacientes mayores de 18 años con lesiones arteriales, causadas por traumatismos de los miembros superiores, y que acudieron al Departamento de Urgencias entre enero de 2005 y diciembre de 2006. Los pacientes fueron tratados por un equipo quirúrgico integrado por cirujanos traumatólogos responsables del cuidado global del paciente; cirujanos ortopédicos, que atendieron las lesiones óseas; y cirujanos de la mano, que realizaron las correcciones nerviosas y de partes blandas, además de tratar las lesiones arteriales situadas por debajo del pliegue antecubital; y cirujanos vasculares, que realizaron las intervenciones en las arterias proximales. En los pacientes que presentaron signos apropiados de lesiones arteriales penetrantes, se realizó la exploración quirúrgica inmediata sin otra evaluación diagnóstica previa. Se practicó estudio angiográfico en aquellos casos de duda diagnóstica razonable o con dificultades para identificar su localización. Los pacientes con lesiones arteriales contusas o penetrantes y signos clínicos de afectación de partes blandas fueron sometidos a radiografía simple o angiografía. Para minimizar la carga del contraste, se utilizó la tomografía computerizada de alta resolución solamente en los casos de baja probabilidad de lesión arterial.
Se realizó una búsqueda en la base de datos de traumatología y se revisaron las historias clínicas para determinar y analizar las siguientes variables: edad, sexo, etnia, mecanismo de la lesión, tipo de lesión, lesiones asociadas en el miembro superior, lesiones concomitantes, modalidades diagnósticas empleadas, procedimientos e intervenciones quirúrgicas, mortalidad, duración de la hospitalización, y situación al alta. También se obtuvo la puntuación de la gravedad de la lesión6 (PGL).
Además, a efectos del estudio, se realizaron las comparaciones de las variables mencionadas anteriormente entre lesiones arteriales contusas y penetrantes, así como entre lesiones arteriales proximales y distales.
Se utilizó la estadística descriptiva, incluyendo la media, mediana, desviación estándar (DE), frecuencia, y porcentaje, para describir la demografía, lesión, tratamiento, y datos del desenlace clínico. Se compararon las variables de la demografía, lesión, tratamiento, y desenlace clínico entre lesiones arteriales contusas y penetrantes, así como entre lesiones arteriales proximales y distales. Se realizó un test t de Student para comparar las variables continuas de distribución normal, mientras que se utilizó el test de la suma de rangos de Mann-Whitney para comparar las variables continuas sin distribución normal o los datos ordinales. El test exacto de Fisher y el análisis chi cuadrado se utilizaron para comparar los datos categóricos, con intervalos de confianza (IC) del 95% en el análisis de las odds ratio (OR) para determinar la asociación entre ambas variables. A lo largo de todo el análisis estadístico se utilizaron IC del 95%. Las diferencias se consideraron estadísticamente significativas a p≤0,05 con una potencia de como mínimo 0,8. Los análisis estadísticos se realizaron utilizando el programa Sigma-Stat®, versión 2.0 (SPSS, Inc., Chicago, IL).
ResultadosDurante el período de 2 años de duración del estudio, 28 pacientes con lesiones arteriales en los miembros superiores fueron ingresados en el centro de traumatología. Todos ellos presentaban afectación de una sola arteria, exceptuando un paciente que sufrió lesiones simultáneas en la arteria braquial, radial, y cubital. La población resultante estuvo formada por 30 lesiones arteriales. En conjunto se produjeron 6.198 ingresos traumatológicos durante este período, lo que proporcionó una incidencia de lesiones arteriales en miembros superiores presentadas en nuestro centro de traumatología del 0,48%.
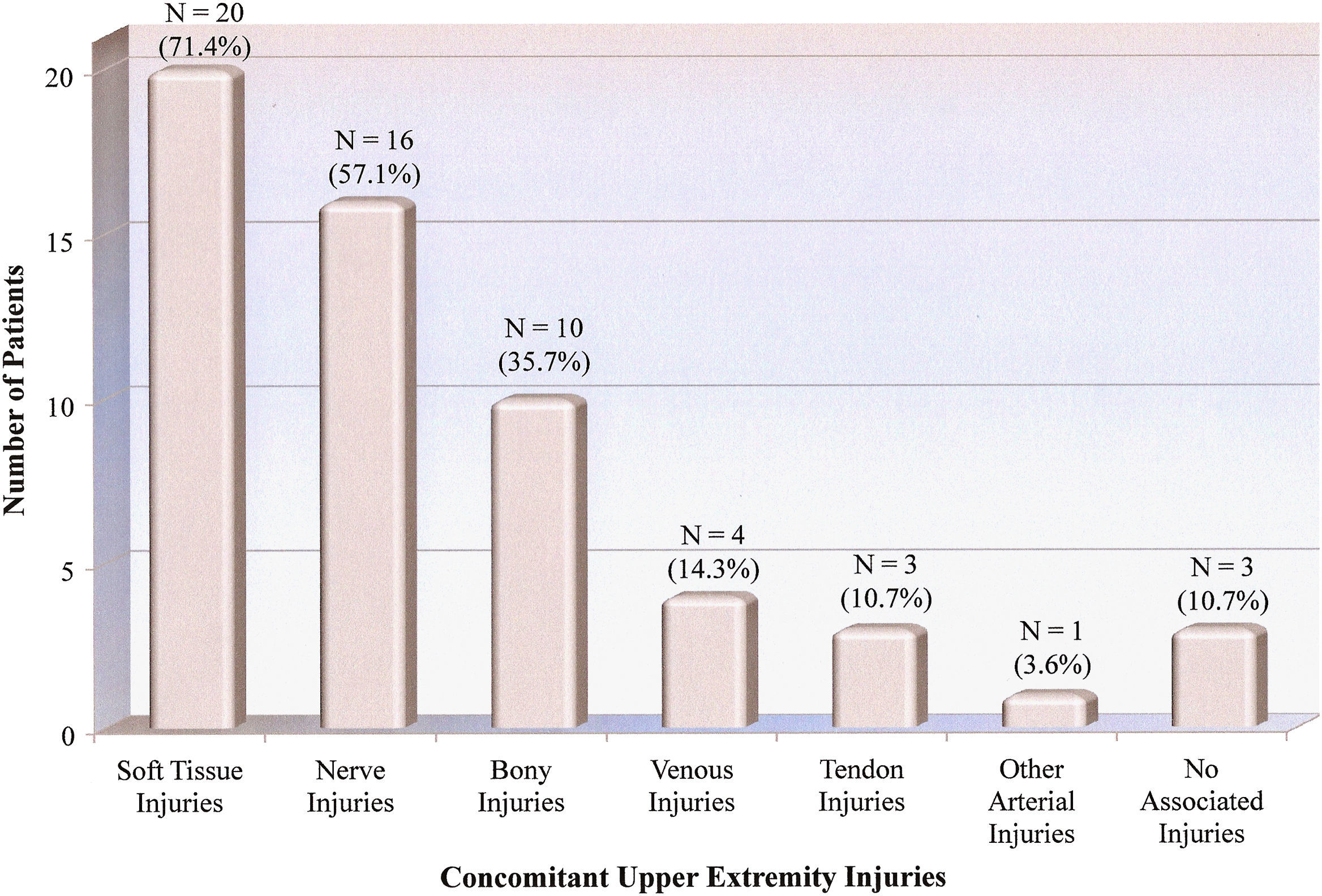
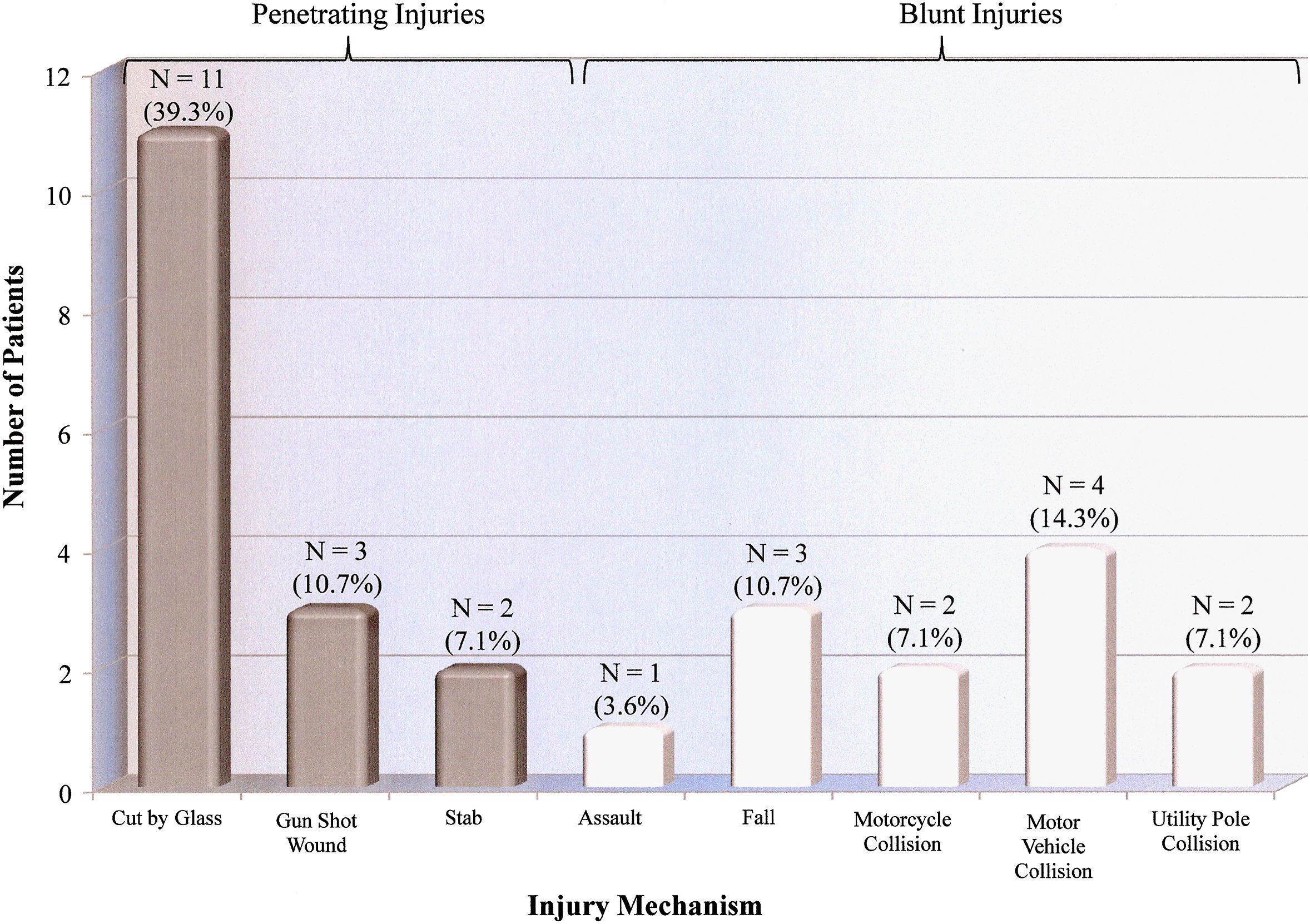
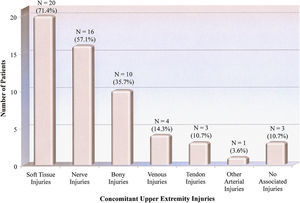
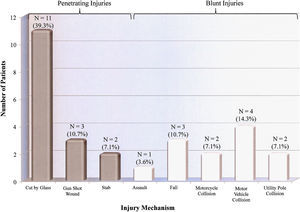
La población del estudio estuvo formada principalmente por hombres jóvenes, con una distribución por sexos de 25 hombres (89,3%) y 3 mujeres (10,7%). La mayoría de los pacientes (64,3%, n = 18) fueron de raza caucásica; los 10 restantes (35,7%) fueron afroamericanos. La media de edad fue de 38,1 años (DE = 14,4, media = 32,5, límites 21,0-83,0). Todos los pacientes acudieron con ausencia o disminución de pulso a la palpación. La mayoría de los pacientes (89,3%, n = 25) sufrieron lesiones concomitantes en el miembro superior (fig. 1), siendo más prevalentes las lesiones de nervios y partes blandas. Se identificaron 22 lesiones nerviosas en 16 pacientes (57,1%) y se distribuyeron de la siguiente forma: 11 lesiones del nervio mediano (50,0%), 6 del cubital (27,3%), 4 del radial (18,2%), y 1 del braquial (4,5%). Si bien la mayoría de los pacientes (60,7%, n = 17) no sufrieron otras lesiones, la incidencia de lesiones asociadas incluyeron las siguientes: 8 pacientes (28,6%) con lesiones de la cabeza/cuello, 4 (14,3%) con lesiones en los miembros inferiores, 3 (10,7%) con lesiones torácicas y 1 (3,6%) con una lesión abdominal. La PGL media fue de 9,0 (DE = 4.7, mediana = 9.0, intervalo 1,0-18,0). Los mecanismos de la lesión se resumen en la figura 2, siendo la herida incisa por cristal el mecanismo más habitual (39,3%, n = 11). No se identificaron casos de lesiones iatrogénicas, incluidas las causadas por la inyección vascular de drogas.
Lesiones concomitantes del miembro superior según la población del estudio. Number of Patients = Númeo de pacientes. Concomitant Upper Extremity Injuries = Lesiones concomitantes del miembro superior. Soft tissue injuries = Lesiones de partes blandas. Nerve injuries = Lesiones nerviosas. Bone injuries = Lesiones óseas. Venous injuries = Lesiones venosas. Tendon injuries = Lesiones tendinosas. Other arterial injuries = Otras lesiones arteriales. No associated injuries = Lesiones no asociadas.
Mecanismos de la lesión según la población del estudio. Number of Patients = Númeo de pacientes. Injury Mechanism = Mecanismo de la lesión. Penetrating injuries = Lesiones penetrantes. Blunt injuries = Lesiones contusas. Cut by glass = Corte con un cristal. Gunshot wound = Herida por arma de fuego. Stab = Apuñalamiento. Assault = Agresión. Fall = Caída. Motorcycle collisison = Accidente de moto. Motor vehicle collision = Accidente de coche. Utility pole collision = Accidente con un poste de electricidad.
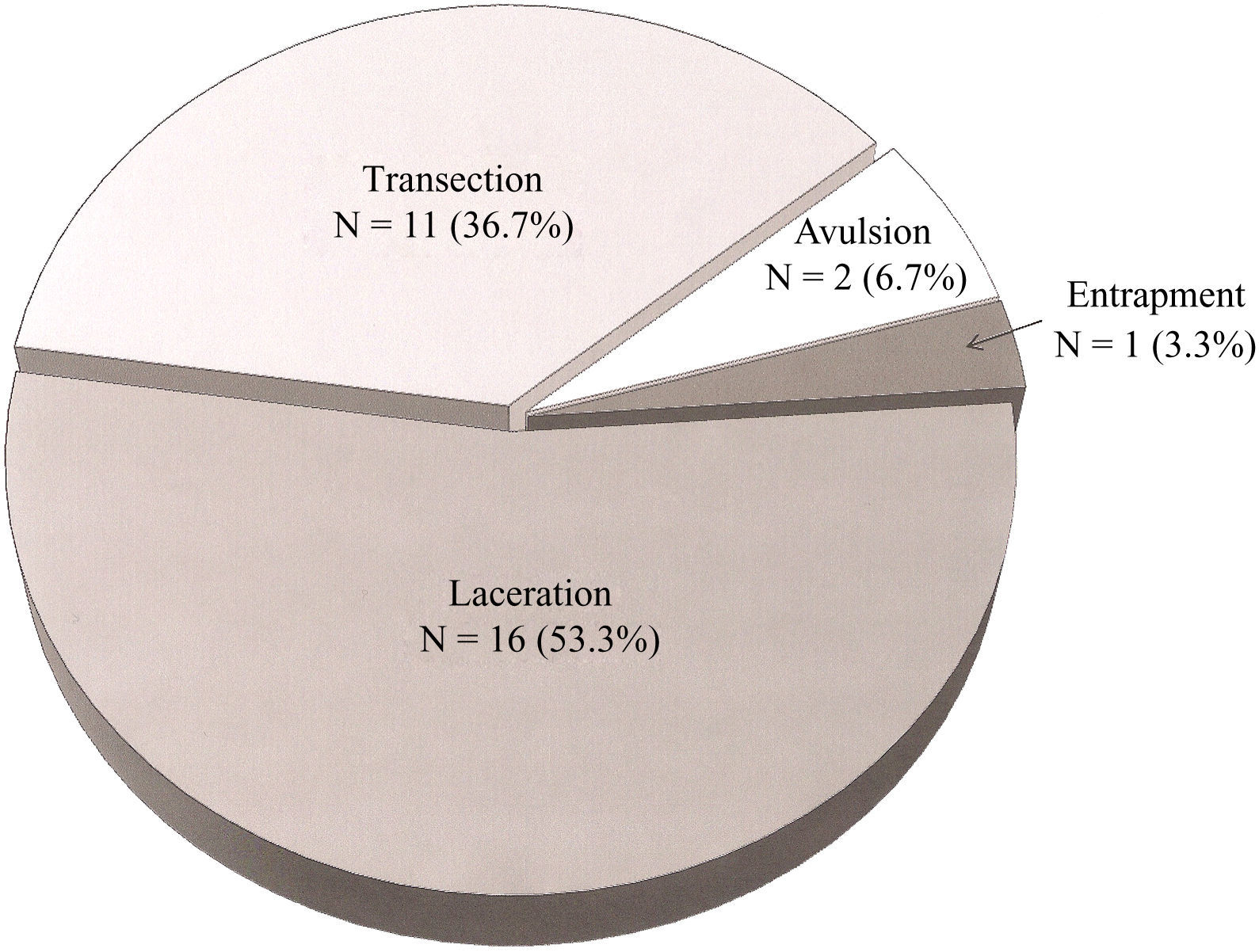
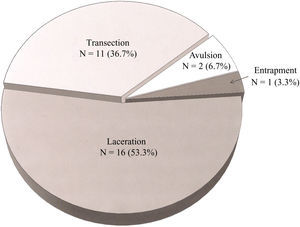
Las 30 lesiones arteriales se clasificaron en 18 penetrantes (60,0%) y 12 contusas (40,0%). Las 18 penetrantes necesitaron de la inmediata exploración mediante cirugía abierta, mientras que en las 12 contusas se obtuvieron imágenes diagnósticas preoperatorias. La distribución de las arterias afectadas se resume en la tabla I. La arteria braquial se vio afectada con mayor frecuencia (40,0%, n = 12). La afectación arterial se subdividió así mismo en 15 lesiones arteriales proximales y 15 distales. Como muestra la figura 3, las lesiones también se agruparon en función del tipo (avulsión, atrapamiento, laceración, o sección transversal). Más de la mitad de las lesiones (56,7%, n = 17) fueron consecuencia de laceraciones.
Distribución de las arterias afectadas según la población del estudio
| Lesión arterial | Grupo global (n = 30) | Grupo lesiones penetrantes (n = 18) | Grupo lesiones contusas (n = 12) |
| Axilar | 3 (10,0%) | 0 (0,0%) | 3 (25,0%) |
| Braquial | 12 (40,0%) | 7 (38,9%) | 5 (41,7%) |
| Radial | 7 (23,3%) | 5 (27,8%) | 2 (16,7%) |
| Cubital | 8 (26,7%) | 6 (33,3%) | 2 (16,7%) |
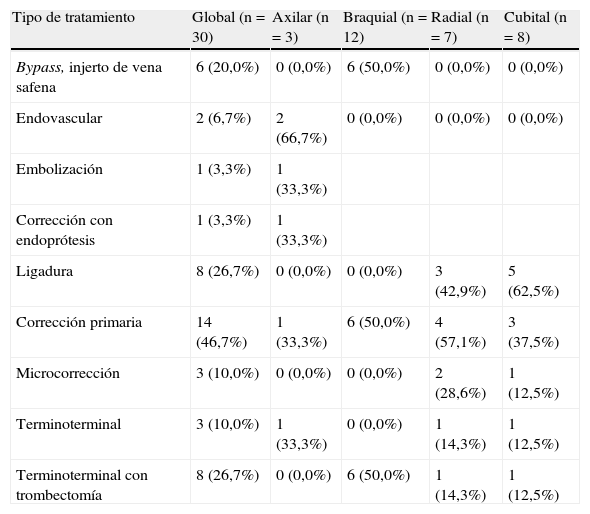
El tratamiento quirúrgico de las lesiones arteriales se realizó en las primeras 6 h en todos los casos y se detalla en la tabla II. El más frecuente fue la corrección arterial (46,7%, n = 14). El examen de las estrategias terapéuticas en función de la arteria afectada reveló que se realizaron 2 intervenciones endovasculares (corrección mediante endoimplante y embolización) para tratar las lesiones de las arterias axilares. La embolización endovascular se realizó cuando la lesión se limitó a una rama lateral de la arteria axilar. Se utilizó un implante protésico de politetrafluoroetileno (PTFE) (7 mm x 80 cm; Bard Peripheral Vascular, Tempe, AZ) para la reparación endovascular de una lesión axilar por arma de fuego en la unión entre las arterias axilar proximal y subclavia distal. Se utilizó un abordaje combinado femoral y braquial para lograr el abordaje para la corrección. Todas las ligaduras se realizaron en las arterias distales (radial y cubital) en los pacientes con una prueba de Allen normal, mientras que las intervenciones de derivación se realizaron solamente para las lesiones braquiales. También se evaluaron las presiones del pulso mediante Doppler continuo durante la evaluación inicial del miembro superior y tras la cirugía, para confirmar la existencia de un aporte sanguíneo adecuado. Las correcciones se dividieron casi por igual entre las lesiones arteriales proximales y distales. Para mantener el aporte sanguíneo del brazo, todas las arterias braquiales fueron sometidas a cirugía de derivación con injerto de vena safena o corrección mediante anastomosis terminoterminal con trombectomía. Las lesiones únicas radiales o cubitales fueron sometidas a ligadura si se confirmó el aporte sanguíneo colateral y si así lo exigió la gravedad de la lesión arterial, o la corrección. Además de la anastomosis terminoterminal simple, en ocasiones se requirió microcirugía de las lesiones radiales y cubitales debido al pequeño tamaño del vaso. La anastomosis terminoterminal abierta con trombectomía se realizó en las arterias braquial, radial, y cubital de los pacientes con afectación arterial triple. Una de las 4 lesiones venosas asociadas fue sometida a cirugía de derivación con un injerto de vena safena interna, mientras que las 3 restantes fueron tratadas mediante anastomosis terminoterminal simple con trombectomía. Si bien las lesiones venosas del miembro superior con frecuencia suelen ligarse de forma rutinaria, se realizó la corrección venosa en los casos de lesión venosa axilar más proximal para mantener el flujo venoso normal, lo que disminuye el dolor y la inflamación postoperatorios. No se registraron casos de síndrome compartimental o de reperfusión. En ningún caso se requirieron fasciotomías.
Tratamiento quirúrgico de las lesiones arteriales según la población del estudio
| Tipo de tratamiento | Global (n = 30) | Axilar (n = 3) | Braquial (n = 12) | Radial (n = 7) | Cubital (n = 8) |
| Bypass, injerto de vena safena | 6 (20,0%) | 0 (0,0%) | 6 (50,0%) | 0 (0,0%) | 0 (0,0%) |
| Endovascular | 2 (6,7%) | 2 (66,7%) | 0 (0,0%) | 0 (0,0%) | 0 (0,0%) |
| Embolización | 1 (3,3%) | 1 (33,3%) | |||
| Corrección con endoprótesis | 1 (3,3%) | 1 (33,3%) | |||
| Ligadura | 8 (26,7%) | 0 (0,0%) | 0 (0,0%) | 3 (42,9%) | 5 (62,5%) |
| Corrección primaria | 14 (46,7%) | 1 (33,3%) | 6 (50,0%) | 4 (57,1%) | 3 (37,5%) |
| Microcorrección | 3 (10,0%) | 0 (0,0%) | 0 (0,0%) | 2 (28,6%) | 1 (12,5%) |
| Terminoterminal | 3 (10,0%) | 1 (33,3%) | 0 (0,0%) | 1 (14,3%) | 1 (12,5%) |
| Terminoterminal con trombectomía | 8 (26,7%) | 0 (0,0%) | 6 (50,0%) | 1 (14,3%) | 1 (12,5%) |
Once pacientes (39,3%) requirieron su ingreso en la unidad de cuidados intensivos (UCI) debido a otras lesiones asociadas, con una media de estancia en la UCI de 3,7 días (DE = 2,7, mediana = 3,0, intervalo 1,0-10,0). La media de la hospitalización total en estos pacientes fue de 7,4 días (DE = 3,2, mediana = 7,0, intervalo 3,0-13,0) en comparación con una media de hospitalización de 2,0 días (DE = 1,4, mediana = 1,5, intervalo 1,0-5,0) en los 17 pacientes (44,7%) que no requirieron su ingreso en la UCI. El porcentaje de salvamento global de la extremidad en el estudio fue del 96,4%, dado que las lesiones arteriales se repararon de forma satisfactoria en 27 de 28 pacientes. La amputación fue necesaria en un hombre de 31 años que se vio implicado en un accidente de tráfico y sufrió la laceración de la arteria braquial con oclusión a nivel del tercio medio del húmero, fracturas diafisarias conminutas del cúbito y el radio, y sección completa de los nervios mediano y cubital. La laceración de la arteria braquial se trató de forma satisfactoria con un injerto de derivación con vena safena; sin embargo, posteriormente fue necesaria la amputación debido a la gravedad de las lesiones nerviosas y óseas concomitantes con un miembro no funcional. No se produjo ningún fallecimiento, y todos los pacientes recibieron el alta domiciliaria con un buen estado funcional arterial y venoso según el grado de lesión nerviosa asociada.
El análisis estadístico que comparó las 18 lesiones penetrantes (60,0%) y las 12 contusas (40,0%) no reveló diferencias estadísticamente significativas respecto a la demografía, lesiones asociadas no traumáticas, mecanismo de la lesión, tipo de lesión, arterias afectadas, tratamiento quirúrgico, duración de la hospitalización, ingreso en la UCI, mortalidad, y porcentajes de salvamento de las extremidades. Sin embargo, la diferencia en la prevalencia entre lesiones penetrantes (5,6%) y contusas (75,0%), en pacientes con lesiones óseas asociadas, fue estadísticamente significativa (p < 0,001, potencia = 0,987). Sobre la base de las OR, la probabilidad de tener una lesión ortopédica fue 51,0 veces más elevada entre los pacientes con lesiones contusas que entre los que presentaron lesiones penetrantes (p < 0,001, potencia = 0,987, OR = 51,0, IC 95% 4,6-563,9). Además, se observó una diferencia significativa en la PGL (p = 0,011, potencia = 0,841) dado que la media de la PGL fue significativamente menor en el subgrupo de lesiones penetrantes (media = 6,9, DE = 3,6, mediana = 7,0, intervalo 1,0-14,0) que en el de lesiones contusas (media = 11,8, DE = 4,6, mediana = 10,0, intervalo 4,0-18,0). Es importante destacar que este hallazgo fue significativo a pesar de la ausencia de significancia estadística en las lesiones concomitantes no traumáticas del miembro superior y otras lesiones entre ambos subgrupos. El análisis estadístico que comparó las 15 lesiones arteriales proximales (50,0%) y las 15 distales (50,0%) no reveló diferencias estadísticamente significativas respecto a la demografía, lesiones asociadas, PGL, mecanismos de la lesión, tipo de lesión, arterias afectadas, tratamiento quirúrgico, duración de la hospitalización, mortalidad, y porcentaje de salvamento de la extremidad. La única diferencia significativa se produjo en la prevalencia de los pacientes que requirieron estancia en la UCI entre las lesiones proximales (66,7%) y distales (14,3%) (p = 0,008, potencia = 0,832). Sobre la base de las OR, la probabilidad de requerir un ingreso en la UCI fue 12,0 veces más elevada en los pacientes con lesiones proximales que en los pacientes con lesiones distales (p = 0,008, potencia = 0,832, OR = 12,0, IC 95% 1,9-75,7). A pesar de esta diferencia significativa en la prevalencia, no existieron diferencias significativas en la duración real de la hospitalización en la UCI entre las lesiones proximales y distales ni tampoco en la duración global de la hospitalización entre ambos subgrupos. La ausencia de significancia estadística en las otras variables del estudio indica la existencia de similitudes respecto a la demografía, mecanismos de la lesión, afectación arterial, estrategias terapéuticas quirúrgicas, y resultados hospitalarios satisfactorios entre los subgrupos de lesiones penetrantes y contusas, así como entre los subgrupos de lesiones arteriales proximales y distales.
DiscusiónTratamiento de las lesiones arteriales del miembro superiorLa filosofía del tratamiento de las lesiones arteriales del miembro superior utilizada en nuestro centro se basa en la localización de la lesión e implica un enfoque por un equipo multidisciplinar. Los cirujanos vasculares se encargan del tratamiento de las lesiones proximales del brazo, los cirujanos de la mano tratan las lesiones de los nervios y tendones del antebrazo, y cuando es necesario se activa una consulta ortopédica. Dado que los pacientes traumatizados son evaluados según los principios del apoyo vital avanzado en trauma (ATLS), la evaluación típica del miembro superior se realiza como reconocimiento secundario, a menos que la lesión sea una hemorragia exanguinante potencialmente mortal5. El tratamiento vascular exitoso se basa en un diagnóstico y un tratamiento rápidos7. Además de evaluar las presiones del pulso del miembro superior mediante un examen físico y eco-Doppler de onda continua, también deben evaluarse la función neuromuscular, la afectación de partes blandas, y la integridad ósea5,7,8.
En las lesiones del miembro superior asociadas a hemorragia aguda o isquemia severa del miembro, se realiza una exploración quirúrgica abierta inmediata con la consiguiente corrección directa o mediante bypass2,5,7,9. En los pacientes que acuden con lesiones penetrantes y signos clínicos apropiados de lesión arterial también se realiza una exploración quirúrgica inmediata2,5,7,9,10. Entre estos signos destacan la ausencia o la disminución de los pulsos distales, isquemia distal, soplo local, hemorragia arterial de la herida abierta, hematoma expansivo o pulsátil, soplo o frémito, y déficit neurológico profundo1,2,5,7,8,10,11. En estos casos de traumatismo significativo, una exploración física positiva predice de forma fiable la presencia de lesiones vasculares mayores, así como la localización, siendo obligado realizar una exploración quirúrgica inmediata sin demorarse en una evaluación diagnóstica11.
Por el contrario, se recomienda realizar un diagnóstico por la imagen, como una radiografía simple y una angiografía, en las lesiones del miembro superior como consecuencia de un traumatismo contuso ya que permite determinar la localización de la lesión y su extensión y facilita la planificación ordenada de la reconstrucción5,10-12. El diagnóstico por la imagen también está indicado en las lesiones penetrantes con signos clínicos inciertos, incluyendo lesiones de proximidad, hematoma pequeño o moderadamente estable, lesión neurológica adyacente, e hipotensión inexplicada1,5,7,8,10,11. Ocasionalmente está justificado en casos de lesiones arteriales penetrantes con signos clínicos apropiados cuando no está clara la existencia o la localización de la lesión11. Como ejemplos de estos casos destacan la presentación diferida, la fractura ósea grave o las lesiones de partes blandas, la vasculopatía crónica, y las heridas por arma de fuego11.
Por tanto, las principales indicaciones para realizar una angiografía de las lesiones arteriales son: 1) exclusión de lesiones vasculares en ausencia de signos clínicos apropiados y 2) determinación de la localización de la lesión, la naturaleza y extensión de la lesión vascular cuando no es evidente de forma clara en el examen físico2,11,13. Es particularmente útil en casos de traumatismos contusos debido a la elevada incidencia de lesiones óseas, nerviosas y de partes blandas asociadas, que podrían ser responsables de los signos clínicos apropiados, enmascarando un diagnóstico certero11. El ezman con eco-Doppler se usa poco en nuestro centro, dado que no puede realizarse a partir de las 7 de la tarde. Además, la tomografía computerizada de alta resolución se utiliza siempre que es necesario en una evaluación inicial en pacientes estables con signos clínicos inciertos, pero, en un intento por minimizar la carga de contraste, no se realiza si la probabilidad de que vaya a realizarse una angiografía es elevada.
Uno de los desafíos más significativos en el tratamiento de las lesiones del miembro superior es la presencia combinada de lesiones vasculares y ortopédicas9. Cuando se sospecha afectación ósea y/o de partes blandas, está justificada una radiografía simple y una consulta ortopédica. Dado que la duración de la isquemia es crítica para el resultado global, la corrección arterial debería preceder a la estabilización ortopédica para restaurar la circulación del miembro1,7,9. La reconstrucción vascular debe inspeccionarse antes del cierre final de la herida durante la intervención ortopédica para verificar la permeabilidad de la corrección7,9. En los casos poco frecuentes en los que es necesaria una fijación externa inmediata para estabilizar el miembro tras un traumatismo musculoesquelético, pueden utilizarse de forma temporal y selectiva shunts para restaurar la circulación y permitir la colocación rápida de la fijación, con una posterior reparación vascular y ortopédica8,9.
Las lesiones de los segmentos proximales cortos se tratan de forma más apropiada mediante corrección primaria1,2,5,7. Las arterias braquiales deben repararse para mantener el aporte sanguíneo al brazo7. Dado que las arterias axilares son difíciles de reparar debido a su anatomía, las intervenciones endovasculares son una opción viable, especialmente cuando son consecuencia de un traumatismo contuso9,14. El tratamiento óptimo de las lesiones de segmentos largos es mediante cirugía de bypass, que se realizan típicamente utilizando injertos de venas autólogas2,7,10. La reconstrucción o la ligadura venosa se realizan cuando esté justificado1. La fasciotomía debe utilizarse en pacientes con isquemia prolongada o en casos de lesiones combinadas arteriales y venosas2. Se exploran las estructuras neurovasculares y, si están seccionadas transversalmente, se reparan tras la reconstrucción vascular o de forma diferida, según aconsejan los especialistas pertinentes.
Se utiliza una estrategia similar para el tratamiento de las lesiones arteriales del antebrazo. La estabilización ortopédica de las lesiones óseas asociadas se realiza típicamente antes de la reconstrucción vascular. Las principales estrategias para el tratamiento vascular son la ligadura y la corrección primaria7,10. Las lesiones simples radiales o cubitales pueden ser ligadas si se confirma la presencia de aporte sanguíneo colateral y si la gravedad de la lesión arterial lo justifica7-9. Si ambas arterias están lesionadas, se prefiere la corrección cubital porque es el vaso mayor y dominante7-9. Si bien puede lograrse la corrección mediante las técnicas estándar abiertas, a menudo es necesaria la microcorrección debido al pequeño tamaño de los vasos. La reconstrucción o la ligadura venosa se realizan siempre que es necesario. La fasciotomía y la reparación neurovascular también siguen las recomendaciones mencionadas anteriormente.
Las lesiones arteriales no oclusivas, como los defectos de la íntima, las laceraciones parciales, los pseudoaneurismas, y las fístulas arteriovenosas, no constituyen una amenaza inmediata para la viabilidad del miembro, pero deben detectarse y solucionarse a tiempo, con el tratamiento adecuado, como observación inicial, embolización, trombectomía, o corrección10,11.
Comparación de estudios publicados recientementeLos traumatismos vasculares del miembro superior afectan de forma significativa al desenlace clínico del paciente traumatizado, pero la literatura a este respecto es escasa. Desde 1990 se han publicado 5 revisiones retrospectivas centradas en su incidencia, mecanismo de la lesión, y tratamiento2,4,5,10,15. Los dos estudios de mayor tamaño fueron publicados en 1990 e incluyen revisiones de 4 y 6 años con una población de estudio de 95 y 101 lesiones arteriales, respectivamente10,15. El resto son revisiones de entre 2 y 7 años con poblaciones que oscilan entre las 17 y 28 lesiones2,4,5. Nuestro estudio de 30 lesiones a lo largo de un período de 2 años fue posible dado el elevado volumen de pacientes traumatizados ingresados en nuestro centro de traumatología de nivel 1. La mayoría de los estudios restantes también se llevaron a cabo en centros de traumatología de nivel 15,10,15.
La población con traumatismos arteriales del miembro superior está formada predominantemente por hombres jóvenes, constituyendo entre el 79 y el 89,3% de la población del estudio, con una media de edad que oscila entre 24 y 38,1 años2,4,5,10. Nuestro estudio presentó la mayor prevalencia de hombres, así como la media de edad más elevada. En la literatura no se describe la incidencia específica de los traumatismos arteriales del miembro superior; sin embargo, la incidencia del 0,48% de las lesiones arteriales del miembro superior durante un período de 2 años en nuestro centro está dentro de la estimación general realizada por Diamond et al2, quienes establecieron que las lesiones vasculares de los miembros representan < 1% de todas las lesiones traumáticas.
La distribución de los mecanismos de las lesiones arteriales del miembro superior entre penetrantes y contusas, descrita previamente en la literatura, oscila entre 47,1 y 93,1% para las penetrantes y entre 6,9 y 52,9% para las contusas2,4,5,10. La incidencia del 40,0% de los traumatismos contusos observados en nuestro estudio es mucho más elevada que el 6,9 y el 28,6% descrito previamente por los centros de traumatología de nivel 15,10. Esta discrepancia puede estar justificada por el elevado número de traumatismos ortopédicos referidos al programa de traumatología ortopédica de nuestro centro de traumatología de nivel 1, que está formado por un gran número de cirujanos especializados en traumatología ortopédica. El examen de la composición de los traumatismos contusos parece apoyar esta opinión dado que 11 de las 12 lesiones contusas (91,7%) de nuestro estudio se produjeron como consecuencia de caídas o accidentes de tráfico, que típicamente causan traumatismos óseos y de partes blandas4. El estudio canadiense realizado por Joshi et al4 notificó una mayor incidencia de traumatismos contusos (52,9%), con una prevalencia significativamente mayor de fracturas coexistentes (p = 0,009) en casos de traumatismos contusos que en penetrantes.
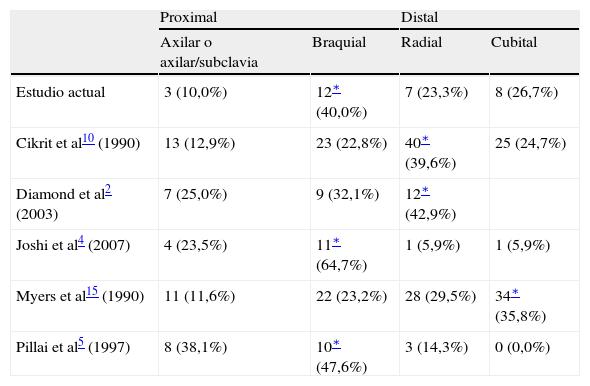
La distribución de las arterias afectadas en cada estudio se resume en la tabla III. Si bien la arteria con mayor prevalencia de lesiones varía entre los estudios, la prevalencia global se divide por igual entre las lesiones arteriales proximales y distales en los estudios. Esta tendencia general concuerda con la estimación previa de que las arterias braquiales se ven afectadas en un 50% de las lesiones de miembros superiores, representando las arterias radiales y cubitales aproximadamente un 25% cada una de ellas1.
Distribución de la afectación arterial en los estudios publicados sobre traumatismos arteriales del miembro superior
| Proximal | Distal | |||
| Axilar o axilar/subclavia | Braquial | Radial | Cubital | |
| Estudio actual | 3 (10,0%) | 12∗ (40,0%) | 7 (23,3%) | 8 (26,7%) |
| Cikrit et al10 (1990) | 13 (12,9%) | 23 (22,8%) | 40∗ (39,6%) | 25 (24,7%) |
| Diamond et al2 (2003) | 7 (25,0%) | 9 (32,1%) | 12∗ (42,9%) | |
| Joshi et al4 (2007) | 4 (23,5%) | 11∗ (64,7%) | 1 (5,9%) | 1 (5,9%) |
| Myers et al15 (1990) | 11 (11,6%) | 22 (23,2%) | 28 (29,5%) | 34∗ (35,8%) |
| Pillai et al5 (1997) | 8 (38,1%) | 10∗ (47,6%) | 3 (14,3%) | 0 (0,0%) |
Según Sise y Shackford7, la mayoría de las lesiones vasculares de miembros superiores se tratan mediante corrección primaria (42%), seguido de interposición de injerto con vena autóloga. La corrección primaria fue la forma más habitual de tratamiento quirúrgico en 4 estudios, oscilando la incidencia entre el 46,7% de nuestro estudio y el 76,5% del estudio de Joshi et al4,10,15. Tanto la interposición como las derivaciones mediante injerto fueron las intervenciones más prevalentes en los estudios realizados por Diamond et al2 y Pillai et al5, con un 53,6 y un 80%, respectivamente. La angioplastia con parche venoso se realizó en 2 estudios con una frecuencia del 3,0 y el 3,6%2,10. Esta intervención raramente puede realizarse en lesiones traumáticas y, en los casos en que se ha llevado a cabo, se ha asociado con una mayor frecuencia de trombosis y estenosis diferidas1. Nuestro estudio tiene la tasa más elevada de ligadura, con un porcentaje del 26,7%, con tasas que en otros estudios han oscilado entre el 5,3 y el 17,0%2,4,5,10,15. Las 8 ligaduras de nuestro estudio se realizaron en lesiones arteriales distales únicas tras la confirmación del aporte sanguíneo contralateral debido a la gravedad de la lesión. Nuestro estudio también fue el único que utilizó técnicas endovasculares, que son ideales para tratar las lesiones arteriales axilares contusas, de difícil corrección desde el punto de vista anatómico9,14.
De forma habitual se logran porcentajes de salvamento de la extremidad > 95% en la mayoría de las lesiones arteriales de los miembros11. De forma más específica, esta tendencia también se observa en las arterias del miembro superior, con porcentajes de salvamento de la extremidad que oscilan entre el 94,1 y el 100% de nuestro estudio y de otros estudios publicados2,4,5,10,15. Este éxito documenta la evolución y los avances de la cirugía vascular, con una mayor habilidad para detectar y reparar dichas lesiones, evitando así la amputación y la mortalidad1,11. Además, la ausencia de síndromes compartimental o de reperfusión y el elevado porcentaje de salvamento de la extremidad son atribuibles a la rápida respuesta al tratamiento, que se produjo en menos de 6 h en todos los casos. Esta filosofía de intervención quirúrgica intensiva también es posible debido a los avances en los cuidados traumatológicos en general, incluida la facilidad de acceso al quirófano, la anestesia y el personal de apoyo durante las 24 h en nuestro centro. Dada la creciente disponibilidad de dichos recursos, recomendamos referir las lesiones arteriales del miembro superior a centros traumatológicos de nivel 1.
Se calcularon dos diferencias estadísticamente significativas entre los subgrupos del estudio. La PGL media fue significativamente menor en el subgrupo de lesiones penetrantes que en el de lesiones contusas y el subgrupo de lesiones proximales tuvo una prevalencia significativamente mayor de pacientes que requirieron ingreso en la UCI en comparación con el subgrupo de lesiones distales. La PGL media significativamente menor de las lesiones penetrantes frente a las contusas se produjo a pesar de que no existieron diferencias estadísticamente significativas en las lesiones concomitantes no ortopédicas del miembro superior y otras lesiones asociadas entre los subgrupos. Por tanto, la base lógica de esta tendencia no es evidente de forma inmediata. Se especula que las lesiones arteriales penetrantes más habituales fueron lesiones confinadas a la extremidad. Otra explicación de esta diferencia supone la limitación inherente en el cálculo de la PGL ya que el sistema de puntuación limita el número total de lesiones a 3, impidiendo así su utilidad a la hora de evaluar las lesiones penetrantes, en las que es frecuente observar lesiones múltiples16. La prevalencia significativamente elevada de pacientes con lesiones arteriales proximales que requirieron su ingreso en la UCI en comparación con los que presentaron lesiones arteriales distales puede deberse a la naturaleza más grave de las lesiones proximales, que típicamente suponen una mayor pérdida de sangre. Incluso con esta diferencia significativa en la prevalencia, no se observaron diferencias significativas en la duración real de la hospitalización en la UCI o de la hospitalización global entre ambos subgrupos. Este hallazgo contrasta con otros estudios que han documentado una hospitalización significativamente más larga en pacientes con traumatismos contusos frente a los penetrantes3,4.
El principal punto fuerte del estudio es que se realizó en un centro de traumatología de nivel 1 con un elevado volumen de pacientes. Además de informar de la incidencia y los datos sobre el mecanismo de la lesión, este estudio incorporó lesiones asociadas e incluyó parámetros hospitalarios, lo que permite un análisis más exhaustivo de los resultados. Entre los puntos débiles destacan el diseño retrospectivo del estudio y la reducida población de pacientes. Sin embargo, dado que la incidencia de lesiones arteriales del miembro superior es relativamente rara, no pudo realizarse un estudio prospectivo en un tiempo razonable y la población del estudio existente es equivalente o mayor que la de estudios similares publicados durante los últimos 15 años. Por último, no se incluyó el seguimiento postoperatorio debido a la naturaleza transitoria de la población del estudio, como es frecuente en otros estudios descritos con anterioridad2,10.
ConclusiónSe demostró la existencia de una equivalencia respecto a los factores demográficos, mecanismos de la lesión, estrategias terapéuticas quirúrgicas, y resultados inmediatos satisfactorios entre lesiones arteriales penetrantes y contusas, asi como entre lesiones arteriales proximales y distales. El porcentaje global de salvamento de la extremidad fue del 96,4% ya que las lesiones arteriales fueron reparadas de forma satisfactoria en 27 de 28 pacientes. No se produjo ningún fallecimiento, y todos los pacientes recibieron el alta domiciliaria. La utilización de la angiografía como modalidad diagnóstica y el tratamiento quirúrgico rápido son los principales factores que contribuyen al elevado índice de salvamento de la extremidad, a la ausencia de fasciotomía y de déficit funcional causado por las lesiones arteriales observadas en este estudio. El actual abordaje terapéutico multidisciplnar con un rápido tratamiento comporta resultados satisfactorios de las lesiones arteriales del miembro superior y seguirá utilizándose.
Los autores agradecen a Katie Haldeman, RN, Clinical Outcomes Manager, su ayuda con la obtención de los datos.