La hiperhidrosis severa es un trastorno incapacitante cuyo tratamiento es controvertido. El tratamiento médico consiste en la aplicación tópica de cloruro de aluminio, la administración de anticolinérgicos por vía oral, la iontoforesis, y las inyecciones de toxina botulínica A (Botox). A pesar de la naturaleza mínimamente invasiva de la simpatectomía toracoscópica, existe la percepción generalizada de que la cirugía solamente se realiza como ‘‘último recurso”. El subtipo palmoplantar de hiperhidrosis es particularmente problemático para los pacientes, desde el punto de vista profesional y social. El objetivo de nuestro estudio fue determinar la seguridad, eficacia y efectos secundarios de diferentes tratamientos médicos frente a la simpatectomía toracoscópica bilateral (STB) para tratar la hiperhidrosis palmoplantar. Se seleccionaron pacientes consecutivos (n = 192) sobre la base de una sudoración palmar excesiva, nivel similar de sudoración plantar, inicio bimodal en la primera infancia o pubertad, y exacerbación con las lociones habituales para manos. Una cohorte prospectiva de 47 pacientes fue sometida a tratamiento médico y su respuesta se monitorizó de forma prospectiva, y 145 pacientes fueron sometidos a una evaluación retrospectiva de su tratamiento médico sobre la base de sus historias clínicas. Se ofreció cirugía ambulatoria de STB a nivel de T2-T3 a los pacientes cuyos tratamientos médicos fracasaron o tuvieron como consecuencia efectos secundarios intolerables. De los 47 pacientes prospectivos, 46 recibieron cloruro de aluminio tópico, 40 anticolinérgicos, 6 iontoforesis, y 45 cirugía de STB. Solamente un paciente (2,2%) fue tratado de forma satisfactoria con cloruro de aluminio y uno (2,5%) con anticolinérgicos, y éstos no fueron sometidos a cirugía. La iontoforesis no fue satisfactoria en ningún paciente de los que se realizó el seguimiento prospectivo. La STB fue eficaz en la curación de la hiperhidrosis palmar en el 100% de los pacientes. La superioridad de la STB frente al cloruro de aluminio tópico, anticolinérgicos, e iontoforesis para tratar de forma satisfactoria la hiperhidrosis palmar fue estadísticamente significativa (p < 0,001). En el grupo retrospectivo de 145 pacientes, 89 habían recibido tratamiento con cloruro de aluminio tópico, 38 con anticolinérgicos orales, 31 con iontoforesis, 8 con Botox, 1 sin tratamiento médico, y 144 con cirugía de STB. Todos los tratamientos médicos fracasaron, a excepción de un paciente que recibió tratamiento anticolinérgico (2,6%), y este paciente no fue sometido a STB. La STB tuvo éxito en la curación de la hiperhidrosis palmar bilateral en el 99,3% (un fracaso unilateral debido a adherencias). La STB fue superior en el tratamiento de la hiperhidrosis palmar en comparación con el cloruro de aluminio, los anticolinérgicos, la iontoforesis, y el Botox (p < 0,001). Los pacientes tratados médicamente sufrieron efectos secundarios significativos que oscilaron entre escozor local, agrietamiento, y ampollas hasta xerostomía, xeroftalmia, y embotamiento mental. En conjunto, la hiperhidrosis compensatoria (HC) estuvo presente en el 56% de los pacientes sometidos a STB, pero solamente el 3,2% de los pacientes sometidos a STB presentaron una HC severa con molestias significativas; todos fueron hombres. No existieron otras complicaciones quirúrgicas significativas. La seguridad y eficacia de la STB en comparación con el tratamiento médico de la hiperhidrosis palmoplantar severa parecen demostradas en este estudio. En lugar de ser el ‘‘último recurso’’, la STB puede recomendarse como tratamiento de primera elección en casos graves de hiperhidrosis palmoplantar.
La hiperhidrosis es un trastorno que cursa con una producción excesiva de sudoración por parte de las glándulas ecrinas inervadas por fibras simpáticas colinérgicas. La hiperhidrosis esencial probablemente se debe a un funcionamiento excesivo de las fibras nerviosas simpáticas que atraviesan los ganglios T2-T31 y probablemente está neuromodulada por la corteza frontal cingulada2. La prevalencia de la hiperhidrosis severa varía geográficamente y es especialmente destacada en oriundos del sudeste asiático, afectando hasta el 3% de la población3. La transmisión hereditaria es autosómica dominante con penetración variable, siendo la probabilidad de hiperhidrosis en el hijo de un padre afectado de aproximadamente un 25%4 y la mayoría de los estudios a gran escala han notificado que cerca de la mitad de los pacientes afectados tienen algún antecedente familiar.
El manejo médico incluye varios medicamentos y tratamientos tópicos y sistémicos, todos los cuales son, como mucho, soluciones temporales y generalmente no son adecuados para los casos graves5-8. Los antitranspirantes tópicos que contienen aluminio son de fácil aplicación, pero pueden provocar irritaciones cutáneas y descamación, y la sudoración puede reaccionar con el cloruro de aluminio para formar ácido clorhídrico irritante6. Pueden actuar obstruyendo de forma mecánica los poros de las glándulas ecrinas o llegando a atrofiar las células secretoras9 y son más eficaces para la hiperhidrosis axilar que para la palmar.
Los anticolinérgicos orales (glicopirrolato, propantelina) reducen la sudoración, pero las dosis necesarias para lograr un tratamiento eficaz provocan efectos secundarios significativos, como xerostomía, xeroftalmia, sed excesiva, visión borrosa, estreñimiento, y disminución de la agudeza mental10. La propia literatura médica describe su utilidad como limitada5,7.
La iontoforesis es sencilla pero requiere mucho tiempo, es irritante para la piel, y a menudo ineficaz. Popularizada en 196811, consiste en la introducción en la piel de iones de sales solubles a través de una corriente eléctrica. El efecto es de corta duración, y entre los efectos adversos destacan sensación de hormigueo, formación de vesículas, descamación, y fisuras12,13.
Las inyecciones de toxina botulínica A (Botox) pueden tener un efecto beneficioso temporal, y en la mejor de las series son necesarias inyecciones repetidas cada varios meses7,8. El efecto secundario más frecuente es el dolor local severo7. Otro efecto es la debilidad transitoria de los músculos finos de las manos14. El Botox parece ser más eficaz en la sudoración axilar que palmar15, y hasta la fecha solamente está autorizado por la Food and Drug Administration (FDA) de EE. UU. para la primera localización16.
La simpatectomía quirúrgica es en la actualidad el único tratamiento curativo para la hiperhidrosis severa. Sobre la base de los resultados de múltiples series de gran tamaño17-26, la simpatectomía quirúrgica es más eficaz (es decir, tiene una mayor incidencia de éxito quirúrgico y de satisfacción por parte de los pacientes, una menor incidencia de hiperhidrosis compensatoria severa) en la hiperhidrosis palmoplantar que en la sudoración o los sofocos axilares o faciales.
En la literatura se recomiendan los tratamientos médicos estándar de la hiperhidrosis palmoplantar severa como primera elección, y el tratamiento quirúrgico a menudo se describe como ‘‘último recurso’’ tras el fracaso del resto de los tratamientos5,8. Otros autores6,7 reconocen que las opciones terapéuticas dependen de los diferentes grados de hiperhidrosis y de los riesgos y efectos beneficiosos de la terapia. Se ha descrito la seguridad y eficacia de la intervención quirúrgica como tratamiento de primera línea en estos pacientes21-23,27. Sin embargo, ningún estudio ha comparado directamente los resultados del tratamiento médico frente al quirúrgico en casos de hiperhidrosis. Nuestro objetivo en este estudio fue evaluar la eficacia y efectos secundarios del tratamiento médico frente al quirúrgico en casos de hiperhidrosis palmoplantar severa utilizando series de pacientes prospectivas y retrospectivas.
Material y MétodoSe seleccionaron los pacientes consecutivos que se presentaron entre enero de 2005 hasta agosto de 2006 (n = 192) en función de cuatro criterios distintivos de hiperhidrosis palmoplantar22: 1) sudoración palmar masiva llegando a producir goteo o casi goteo, 2) sudoración plantar aproximándose a la sudoración palmar, 3) inicio bimodal de alguna de ellas en la primera infancia o en la pubertad, y 4) exacerbación con las lociones habituales para manos. La amplia mayoría de los pacientes cumplieron los cuatro criterios, y ningún paciente presentó menos de 3 de estos criterios.
Se seleccionó una cohorte prospectiva de 47 pacientes cuya respuesta al tratamiento médico de la hiperhidrosis se monitorizó de forma prospectiva. Se seleccionó una cohorte retrospectiva de 145 pacientes cuya respuesta al tratamiento médico se evaluó de forma retrospectiva en función de su historia clínica y la descripción de los tratamientos. No se observaron diferencias globales en los signos, síntomas, o el examen físico entre ambos grupos.
Los pacientes del grupo prospectivo o retrospectivo que estuvieron satisfechos con los resultados de estos tratamientos médicos no fueron sometidos a intervención quirúrgica. Se instruyó a los pacientes de la cohorte prospectiva para que valoraran de forma individualizada la eficacia del tratamiento médico durante un mínimo de 2 semanas, monitorizando cuidadosamente sus efectos beneficiosos y secundarios, antes de proponer la alternativa quirúrgica. La cohorte de pacientes recibió en primer lugar tratamiento tópico con cloruro de aluminio hexahidrato al 20% (Drysol) o al 6,25% (Xerac AC) en etanol anhidro. Si este tratamiento no fue satisfactorio y los pacientes continuaron mostrando niveles importantes de hiperhidrosis palmar, se recetó el anticolinérgico oral glicopirrolato (Robinul) en dosis incrementales progresivas. Si este tratamiento tampoco tuvo éxito debido a ausencia de eficacia o a los efectos secundarios intolerables, se ofreció el tratamiento quirúrgico directamente o un tratamiento de prueba con iontoforesis (Drionic device; General Medical, Los Ángeles, CA). En caso de fracaso de este último se ofreció definitivamente la cirugía.
Dado el dolor y la ausencia de eficacia permanente del Botox en la sudoración palmar, así como la ausencia de autorización de la FDA para esta indicación16, no insistimos en este tratamiento antes de ofrecer a los pacientes la intervención quirúrgica. La única excepción fue un hombre cuyo seguro requirió la administración de inyecciones de Botox antes de considerar la intervención. Sin embargo, sufrió un desmayo mientras se preparaba el Botox, de manera que se evitaron las inyecciones y se optó directamente por la cirugía curativa.
Las simpatectomías toracoscópicas bilaterales (STB) ambulatorias a nivel de los ganglios T2-T3 se realizaron por un único cirujano en estos dos grupos durante el marco temporal del estudio. Los aspectos técnicos de la cirugía fueron los descritos anteriormente21, incluida la intubación endotraqueal con una sola luz, la posición en decúbito supino en Trendelenburg inverso con rotación del paciente hacia el lado contrario al de la intervención, y la insuflación de dióxido de carbono hasta no más de 10 mmHg. Los análisis estadísticos se realizaron utilizando el test chi cuadrado. Se obtuvieron el consentimiento informado y la autorización del comité ético del centro.
ResultadosSe estudió una combinación total de 192 pacientes con hiperhidrosis palmar, 47 de forma prospectiva y 145 de forma retrospectiva. De éstos, 120 fueron hombres y 72 mujeres. La distribución étnica incluyó a 92 asiáticos, 60 caucásicos, 30 hispanos, 5 de Oriente Medio, 2 indios, 1 negro, y 2 mestizos. De los 192 pacientes, en 189 se practicó una STB (45 con tratamiento médico prospectivo, 144 con tratamiento médico retrospectivo), 135 fueron sometidos a tratamiento tópico con cloruro de aluminio (46 de forma prospectiva, 89 de forma retrospectiva), 78 recibieron tratamiento con anticolinérgicos orales (40 de forma prospectiva, 38 de forma retrospectiva), 37 fueron sometidos a iontoforesis (6 de forma prospectiva, 31 de forma retrospectiva); y 8 recibieron inyecciones palmares de Botox (Allegan, Irvine, CA) (0 de forma prospectiva, 8 de forma retrospectiva).
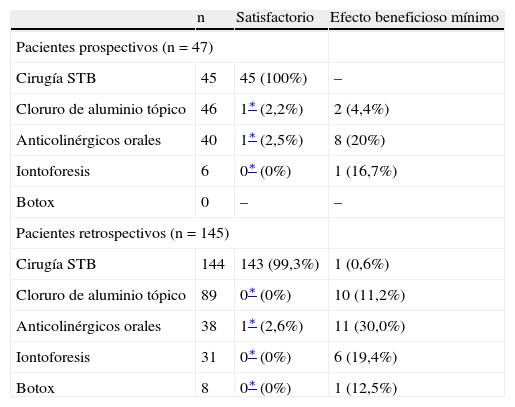
Los resultados de estos tratamientos se presentan en la tabla I. Tanto en los grupos prospectivo como retrospectivo, el tratamiento quirúrgico de la hiperhidrosis palmar mediante simpatectomía toracoscópica demostró su superioridad estadísticamente significativa en cuanto a eficacia, en comparación con la administración de cloruro de aluminio tópico, anticolinérgicos orales y iontoforesis. En el grupo retrospectivo, la cirugía fue superior en eficacia al Botox. Ningún paciente del grupo prospectivo recibió Botox, en realidad; un paciente del grupo prospectivo fue programado para la inyección de Botox antes de la STB debido a los requerimientos de su seguro, pero presentó un síncope mientras se estaba preparando la inyección de Botox. Posteriormente fue sometido a cirugía curativa. El éxito técnico global de la STB en la curación de la hiperhidrosis palmar fue de 188/189 (99,5%). El único fracaso en el grupo retrospectivo fue unilateral, secundario a adherencias severas; si bien la simpatectomía contralateral resultó satisfactoria.
Resultados del tratamiento quirúrgico y médico de la hiperhidrosis
| n | Satisfactorio | Efecto beneficioso mínimo | |
| Pacientes prospectivos (n = 47) | |||
| Cirugía STB | 45 | 45 (100%) | – |
| Cloruro de aluminio tópico | 46 | 1∗ (2,2%) | 2 (4,4%) |
| Anticolinérgicos orales | 40 | 1∗ (2,5%) | 8 (20%) |
| Iontoforesis | 6 | 0∗ (0%) | 1 (16,7%) |
| Botox | 0 | – | – |
| Pacientes retrospectivos (n = 145) | |||
| Cirugía STB | 144 | 143 (99,3%) | 1 (0,6%) |
| Cloruro de aluminio tópico | 89 | 0∗ (0%) | 10 (11,2%) |
| Anticolinérgicos orales | 38 | 1∗ (2,6%) | 11 (30,0%) |
| Iontoforesis | 31 | 0∗ (0%) | 6 (19,4%) |
| Botox | 8 | 0∗ (0%) | 1 (12,5%) |
STB: simpatectomía toracoscópica bilateral.
‘‘Satisfactorio’’ es el tratamiento adecuado de la hiperhidrosis palmar con satisfacción del paciente; ‘‘Efecto beneficioso mínimo’’ es cualquier efecto beneficioso pero en un nivel no satisfactorio.
En conjunto, la STB provocó una hiperhidrosis compensatoria (HC) en el 56% de los pacientes (68,8% en el grupo prospectivo). Se identificaron un total de 6/189 pacientes (3,2%) con HC severa que provocó una incomodidad significativa. Todos fueron hombres, con significancia estadística marginal. Un paciente desarrolló un neumotórax unilateral que se apreció en la radiografía torácica postoperatoria y que se resolvió mediante evacuación con drenaje torácico. No se observaron otras complicaciones significativas. El dolor torácico pleurítico postoperatorio transitorio mejoró de forma significativa a partir del primer día tras la intervención. En ocasiones se produjo una parestesia transitoria en la parte interna del brazo que se resolvió a los pocos días; no existieron neuropatías residuales. Todas las intervenciones se realizaron de forma ambulatoria.
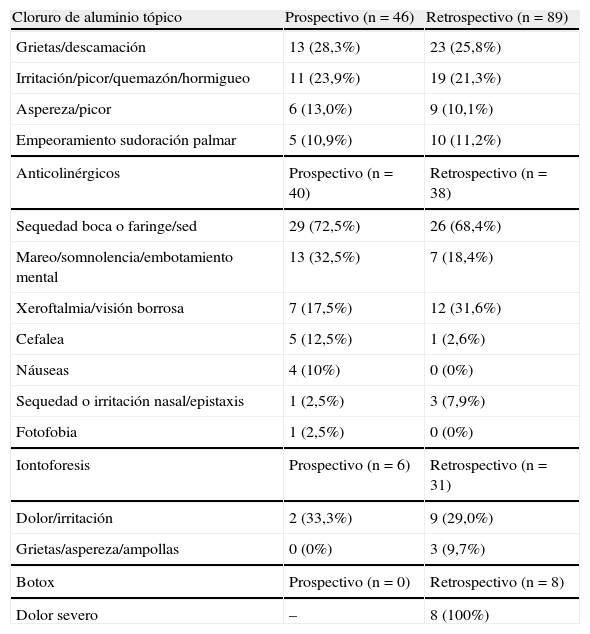
Las complicaciones de los diferentes tratamientos médicos en nuestros pacientes se presentan en la tabla II. Con el tratamiento de cloruro de aluminio tópico las complicaciones más frecuentes fueron reacciones palmares causantes de molestias significativas. La piel de los pacientes con frecuencia presentaba grietas y el sudor seguía transcurriendo por las grietas sin disminuir. Tanto en los grupos prospectivo como retrospectivo, el 11% de los pacientes afirmaban que el tratamiento tópico en realidad empeoraba la sudoración palmar.
Efectos secundarios/complicaciones del tratamiento médico de la hiperhidrosis
| Cloruro de aluminio tópico | Prospectivo (n = 46) | Retrospectivo (n = 89) |
| Grietas/descamación | 13 (28,3%) | 23 (25,8%) |
| Irritación/picor/quemazón/hormigueo | 11 (23,9%) | 19 (21,3%) |
| Aspereza/picor | 6 (13,0%) | 9 (10,1%) |
| Empeoramiento sudoración palmar | 5 (10,9%) | 10 (11,2%) |
| Anticolinérgicos | Prospectivo (n = 40) | Retrospectivo (n = 38) |
| Sequedad boca o faringe/sed | 29 (72,5%) | 26 (68,4%) |
| Mareo/somnolencia/embotamiento mental | 13 (32,5%) | 7 (18,4%) |
| Xeroftalmia/visión borrosa | 7 (17,5%) | 12 (31,6%) |
| Cefalea | 5 (12,5%) | 1 (2,6%) |
| Náuseas | 4 (10%) | 0 (0%) |
| Sequedad o irritación nasal/epistaxis | 1 (2,5%) | 3 (7,9%) |
| Fotofobia | 1 (2,5%) | 0 (0%) |
| Iontoforesis | Prospectivo (n = 6) | Retrospectivo (n = 31) |
| Dolor/irritación | 2 (33,3%) | 9 (29,0%) |
| Grietas/aspereza/ampollas | 0 (0%) | 3 (9,7%) |
| Botox | Prospectivo (n = 0) | Retrospectivo (n = 8) |
| Dolor severo | – | 8 (100%) |
El efecto secundario más frecuente de los anticolinérgicos orales, en los grupos tanto prospectivo como retrospectivo, fue la sequedad de boca y la incomodidad. Xeroftalmia, visión borrosa, cambios mentales, y cefalea también fueron manifestaciones frecuentes.
Un tercio de los pacientes sometidos a iontoforesis, tanto en el grupo prospectivo como en el retrospectivo, desarrollaron dolor y/o irritación debido a los tratamientos, y casi el 10% del grupo retrospectivo refirió alteraciones cutáneas tales como la aparición de ampollas. Todos los pacientes tratados con Botox presentaron dolor palmar significativo como consecuencia del tratamiento. Al parecer, el dolor fue el efecto secundario más significativo de los tratamientos con Botox; no se notificaron casos de parálisis muscular.
La tabla III enumera otros tratamientos utilizados por los pacientes de los grupos prospectivo y retrospectivo. Los tratamientos iniciados con más frecuencia por los propios pacientes, sin necesidad de receta médica, fueron la administración de antitranspirantes en forma de aerosol o barra en las manos y de talco o polvos talco para bebés. Todos estos tratamientos no lograron impactar de forma significativa en el nivel o intensidad de la hiperhidrosis a excepción de la ingestión de alcohol. Varios pacientes reconocieron que la intoxicación etílica pareció funcionar mejor y redujo de forma transitoria la sudoración palmar.
Otros tratamientos/remedios utilizados para la hiperhidrosis palmar severa
| Tópico |
| Antitranspirante axilar |
| Polvos talco para bebés/talco |
| Fitoterápicos |
| Alcohol |
| Hidrocortisona |
| Zumo de limón |
| Caldo de avena |
| Orina |
| Agua salada caliente |
| Agua de arroz |
| Bolsitas de té |
| Oral |
| Sedantes (Valium, Xanax) |
| Fitoterápicos |
| Cinc |
| Polvo de perlas |
| Intoxicación etílica |
| Otros |
| Acupuntura |
| Psicoterapia |
Las experiencias clínicas médicas y quirúrgicas reconocen la relativa ineficacia de los tratamientos médicos para la hiperhidrosis palmoplantar severa. No obstante, parece que la literatura médica está menos inclinada a recomendar la cirugía como primera opción, con el mito casi autoperpetuante con respecto a la no idoneidad de la cirugía. A este respecto, es de destacar la recomendación de un informe especificando que la STB debería ser el último recurso tras agotar todas las opciones médicas, independientemente de la localización o gravedad de la hiperhidrosis, sin que clasificase la hiperhidrosis palmoplantar como entidad clínica diferenciada8. Vale la pena destacar que los 8 autores de este estudio eran dermatólogos que recibían honorarios o dietas de un laboratorio fabricante de toxina botulínica tipo A8. En realidad, hasta el estudio aquí descrito, ningún ensayo clínico ha comparado directamente de forma prospectiva o retrospectiva el tratamiento médico frente al quirúrgico de la hiperhidrosis palmoplantar severa.
A pesar de la multitud de datos que sugieren lo contrario, muchas compañías aseguradoras siguen requiriendo la aplicación de tratamientos médicos antes de realizar una intervención quirúrgica para la hiperhidrosis palmoplantar28-30. Una razón para ello es la agrupación, a veces indiscriminada, de varios tipos de hiperhidrosis, no todos ellos tratados de forma igualmente satisfactoria mediante cirugía. Una compañía aseguradora requería, hasta 2006, la aplicación de los 4 tratamientos médicos (tópico, oral, iontoforesis, e inyecciones de Botox) antes de realizar la cirugía. La modificación de esta política sigue requiriendo los 3 primeros tratamientos médicos antes de la cirugía28. El Botox, sin embargo, se excluyó de los requerimientos, dado que su eficacia temporal, el dolor, y el peligro intrínseco para los músculos de la mano limitaban su utilidad clínica. Con respecto a la hiperhidrosis palmar, la FDA destaca además que ‘‘no se ha establecido la seguridad y eficacia del Botox en la hiperhidrosis de zonas corporales diferentes a la axila’’16.
Para otra compañía aseguradora30, la necesidad de cualquier tratamiento de hiperhidrosis como paso previo, debe estar documentada e incluir como indicación para la cirugía la aparición de maceración cutánea o interferencia con las actividades de la vida diaria. Cabe destacar que ninguno de los 192 pacientes de nuestra serie presentó maceración cutánea per se, y aun así todos presentaron un nivel excesivo y limitante de sudoración palmar hasta llegar al goteo o casi goteo. Lo que se observa con más frecuencia son dedos hinchados y saturados de sudor. Si se llega a producir la maceración requerida por la aseguradora, entonces puede ser demasiado tarde para prevenir la necesidad de una amputación digital.
Está claro que existen diferentes formas de hiperhidrosis (facial, axilar, palmoplantar) con prioridades terapéuticas completamente diferentes. Nuestro estudio incluye solamente pacientes con las características de hiperhidrosis palmoplantar severa descritas por nosotros con anterioridad22, incluyendo una sudoración palmar predominante, sudoración plantar equivalente, inicio en la primera infancia o pubertad, y exacerbación con lociones para manos. Este subgrupo palmoplantar parece tener excelentes resultados con la cirugía de STB, lográndose índices de satisfacción elevados, y esto se ve confirmado en este estudio.
En el primer encuentro con nuestros pacientes afectados de hiperhidrosis palmoplantar severa, fue frecuente observar que las palmas y las plantas parecían secas, de hecho, casi deshidratadas. Sin embargo, casi sin excepción, una vez se aplicaba una loción habitual para manos, al minuto las palmas llegaban a un nivel espectacular y casi increíble de sudoración masiva, seguido poco tiempo después por sudoración plantar. Hay que destacar que el 11% de los pacientes de nuestro estudio que utilizaron cloruro de aluminio tópico en realidad sintieron que el tratamiento en sí empeoraba la sudoración de las manos.
La mayor eficacia de la STB en comparación con el cloruro de aluminio tópico, los anticolinérgicos orales, la iontoforesis, y las inyecciones de Botox queda documentada en nuestro estudio, tanto en el grupo tratado médicamente de forma prospectiva como retrospectiva. Solamente 6/189 pacientes (3,2%) con STB presentaron una HC severa que provocó incomodidad y molestias significativas. Hay que destacar, pero sin una explicación clara, que todos ellos fueron hombres; y este hecho casi logró significancia estadística. Los tratamientos médicos de nuestro estudio no estuvieron exentos de efectos secundarios significativos, como lesiones cutáneas y cambios molestos en la piel con el cloruro de aluminio tópico y la iontoforesis; manifestaciones orales, oculares, mentales, y sistémicas con el glicopirrolato oral (Robinul); y dolor severo con las inyecciones de Botox. En el grupo prospectivo, solamente 1 paciente de 46 (2,2%) estuvo satisfecho con los resultados de la administración tópica de cloruro de aluminio y solamente 1 paciente de 40 (2,5%) estuvo satisfecho con el Robinul oral. En el grupo retrospectivo, solamente 1 paciente de 38 (2,6%) estuvo suficientemente satisfecho con los resultados del tratamiento con Robinul para renunciar a la cirugía de STB. Dejando de lado estas excepciones, ningún tratamiento médico tuvo efecto beneficioso significativo para los pacientes con hiperhidrosis palmoplantar.
Algunos tratamientos médicos fueron más eficaces que otros a la hora de lograr un efecto beneficioso, por mínimo que fuese. En los grupos prospectivo y retrospectivo, respectivamente, el Robinul tuvo un efecto beneficioso mínimo (aunque inadecuado) en el 20 y el 30% de los usuarios; la iontoforesis tuvo un efecto beneficioso mínimo (aunque inadecuado) en el 16,7 y el 19,4%. La literatura médica parece excluir los anticolinérgicos orales como plan terapéutico viable en casos de hiperhidrosis, debido a la gravedad de las manifestaciones sistémicas con dosis eficaces5,7. No obstante, este tratamiento fue el que tuvo la mayor probabilidad de éxito, entre todos los tratamientos médicos en los casos de hiperhidrosis palmoplantar severa, si bien no a un nivel suficientemente satisfactorio.
A pesar de la confusión y las discrepancias a la hora de comparar los requisitos de los compañías aseguradoras, el subgrupo de hiperhidrosis palmoplantar generalmente se identifica y diferencia fácilmente de otras formas de hiperhidrosis, incluida la sudoración/sofoco facial, la hiperhidrosis axilar, o la humedad u olor palmar o plantar leves. En estos otros grupos, el tratamiento médico u otras formas de tratamiento quirúrgico pueden tener efectos beneficiosos significativos y la simpatectomía quirúrgica debe enfocarse con mucha precaución. Incluso se sugiere que los índices de insatisfacción y de HC severa en pacientes con hiperhidrosis solamente facial o axilar son tan elevados que imposibilitan la simpatectomía quirúrgica en estos pacientes24. Lejos de considerar estos requisitos tan dogmáticos, lo que debe tenerse en cuenta es que la cirugía en estas formas de hiperhidrosis puede no tener unos resultados tan evidentemente positivos como en el caso de la hiperhidrosis palmoplantar, y el consentimiento informado exhaustivo y la evaluación de la estabilidad psicológica global del paciente deben reflejar este punto de forma adecuada. La STB en estos casos debe limitarse generalmente a los fracasos médicos (cloruro de aluminio, iontoforesis, Botox para la variedad axilar y glicopirrolato tópico u oral para la variedad facial).
Varios autores23,24 han incriminado a la simpatectomía a nivel de T2 como el principal factor en la HC severa y en la reducción de la satisfacción del paciente. Sin embargo, en estos estudios, el nivel de la simpatectomía se determinó en función de la localización de la hiperhidrosis primaria (T2 para la hiperhidrosis facial, T3 o T4 para la palmar). Dewey et al23 destacaron que la excepción a la insatisfacción y a la HC severa en los pacientes sometidos a simpatectomía a nivel de T2 está constituida por aquellos que también fueron sometidos a la intervención como tratamiento para la hiperhidrosis palmar. Otros autores sugieren que preservar T2 disminuye las posibilidades de HC severa31,32, aunque solamente un estudio31 comparó de forma prospectiva la simpatectomía de T2 frente a T3 para la hiperhidrosis palmoplantar, resultando en los mismos índices de satisfacción del paciente. Nuestra serie de hiperhidrosis palmoplantar tratada mediante simpatectomía de T2-T3 presentó un índice de insatisfacción muy bajo con respecto a la HC severa. Al parecer, la localización primaria de la hiperhidrosis está asociada de forma más fiable con la satisfacción del paciente tras la STB.
Dada la clara superioridad de la STB en casos de hiperhidrosis palmoplantar severa, utilizar deliberadamente tratamientos médicos que se sabe casi con certeza que son ineficaces y en ocasiones considerablemente nocivos, como requisito previo a una cirugía, no es lo más adecuado para dichos pacientes ni es un enfoque rentable en última instancia. No existen pruebas de que la intervención quirúrgica deba considerarse como ‘‘último recurso’’ para esta forma de hiperhidrosis. La STB puede recomendarse de forma segura y fiable como tratamiento de primera línea para los casos típicos y graves de hiperhidrosis palmoplantar.