El objetivo del presente estudio fue evaluar el cambio de las tendencias en el tratamiento y sus resultados entre pacientes afectos de un aneurisma de la arteria renal (AAR) sometidos a intervención quirúrgica abierta o a técnicas endovasculares en el estado de Nueva York (ENY). A partir de la base de datos del Statewide Planning and Research Cooperative System se identificó un estudio de cohorte, retrospectivo, de pacientes que se sometieron a tratamiento por AAR en el ENY desde el 1 de octubre de 2000 hasta el 31 de diciembre de 2006. Se utilizaron modelos de regresión que incluyeron las características del hospital y del paciente para identificar las variables pronósticas de los acontecimientos adversos después de la intervención quirúrgica o endovascular. Durante este período de tiempo, se analizaron 215 pacientes sometidos a tratamiento por AAR. En el análisis multivariante, las variables preoperatorias pronósticas de mortalidad incluyeron la diabetes (odds ratio [OR] ajustada=57,8, intervalo de confianza [IC] del 95% 2,3-1.430,1, p=0,013), la presencia de otros aneurismas (OR ajustada=18,5, IC del 95% 1,5-234,4, p=0,024), y coagulopatía (OR ajustada=16,9, IC del 95% 3,4-393,1, p=0,03), pero no el tipo de corrección. Las complicaciones perioperatorias cardíacas (OR ajustada=16,7, IC del 95% 1,4-197,1, p=0,026) y vasculares relacionadas con el dispositivo (OR ajustada=11,1, IC del 95% 1,003-123,0, p=0,049) fueron predictivas de mortalidad. Cuando se excluyó del análisis a los pacientes con otros aneurismas (n=153), no se identificaron variables pronósticas significativas de mortalidad. Se efectuaron 91 correcciones endovasculares y 124 procedimientos abiertos, con un aumento significativo en la proporción de los procedimientos endovasculares realizados con el tiempo (p<0,001), aunque, desde 2003, la proporción de ambos procedimientos ha sido aproximadamente la misma. La diabetes (15,4% frente al 5,6%, p=0,018), anemia crónica (5,5% frente al 0,8%, p=0,04), y el ingreso urgente (48,4% frente al 24,2%, p<0,001) fueron más prevalentes entre pacientes sometidos a una técnica de corrección endovascular. Ésta se asoció a una menor incidencia de complicaciones, una estancia mediana hospitalaria más breve (4 comparado con 7 días, p<0,001) y unas tasas más bajas de alta a centros especializados de enfermería (18,9% comparado con 39,2%, p=0,001). Desde el año 2000, en el estado de Nueva York, se ha producido un aumento cada vez mayor del número de AAR tratados, correspondiendo principalmente al tratamiento con técnicas endovasculares. Se desconoce si esto representa un aumento real de la incidencia de los que requieren tratamiento o es una extensión de las indicaciones. Los resultados tras tratamiento endovascular fueron mejores que después de cirugía convencional, aunque no puede determinarse si esto se debió a la propia técnica o a un sesgo de selección previo al procedimiento.
Los aneurismas de la arteria renal (AAR) son poco frecuentes, el espectro de tratamiento disponible y documentado es amplio y no se ha alcanzado un consenso sobre las indicaciones de tratamiento apropiadas. Los no tratados pueden asociarse con hipertensión arterial, disección, insuficiencia renal y rotura, aunque se desconoce la incidencia real de estos acontecimientos1-4. Las indicaciones aceptadas en general para la intervención incluyen un diámetro>2,0cm, hipertensión arterial renovascular, disección, síntomas localizados, como dolor lumbar y hematuria, embolización distal y mujeres en edad fértil1-10. Las opciones terapéuticas incluyen la observación, las técnicas endovasculares y la cirugía abierta. Se ha demostrado que, en pacientes seleccionados adecuadamente, el tratamiento quirúrgico proporciona excelentes resultados clínicos a largo plazo11.
Durante las dos últimas décadas, la mejora continuada de las técnicas e instrumentos endovasculares ha creado nuevas opciones para su tratamiento. Sin embargo, la mayoría de los datos sobre procedimientos endovasculares derivan de registros clínicos; y no se dispone de pruebas fiables que confirmen los resultados de estas técnicas12-14. Realizamos un estudio de cohorte, retrospectivo, usando una base de datos que recogía las altas de todo el Estado para examinar un gran grupo de pacientes sometidos a tratamiento endovascular de AAR para poder así definir mejor la práctica clínica actual y los resultados hospitalarios de los procedimientos.
MétodosEl estado de Nueva York (ENY) recoge los datos de las altas de los pacientes de todo el estado ingresados en instituciones no federales de asistencia sanitaria, a través del NYS Department of Health. Conocida como Statewide Planning and Research Cooperative System (SPARC), esta unidad está obligada por ley a obtener los datos del alta, que incluyen las características del paciente y del centro, los diagnósticos y tratamientos, servicios y costes, y dispone de mecanismos que permiten la revisión de los datos y la corrección de los errores. Se obtuvo la aprobación del comité de investigación del centro para la realización de esta revisión.
Efectuamos un estudio de cohorte, retrospectivo, de pacientes incluidos en esta base de datos desde el 1 de octubre de 2000 hasta el 31 de diciembre de 2006. Puesto que los datos sólo están disponibles para el ingreso actual, los acontecimientos sólo corresponden a los ocurridos en el hospital. Los pacientes con AAR se identificaron utilizando el código 442.1 (aneurisma de la arteria renal) de la Clasificación Internacional de las Enfermedades (CIE-9). Éste es el único código para el AAR y excluye implícitamente la estenosis de la arteria renal, displasia fibromuscular, hipertensión arterial renovascular, etcétera. Limitamos la presente investigación exclusivamente a pacientes sometidos a intervención y, por consiguiente, también se requirió el código 39.79 de la CIE-9 (otro tratamiento endovascular de aneurisma de otros vasos) o un código quirúrgico (v. más adelante). El código de procedimiento 39.79 de la CIE-9 se introdujo el 1 de octubre de 2000 y no especifica el tipo exacto de técnica endovascular que el paciente recibe; se usa después de embolización u oclusión con coil, implantación de un injerto endovascular, embolización u oclusión con adhesivo tisular líquido (pegamento) y otro implante o sustancia para su corrección, embolización u oclusión. Los códigos quirúrgicos incluyeron el 38.46 (resección del vaso con interposición de injerto, arterias abdominales), 39.52 (otro tratamiento del aneurisma), 39.24 (bypass aorto-renal), 55.51 (nefroureterectomía), 38.36 (resección del vaso con anastomosis, arterias abdominales), 38.66 (otra resección del vaso, arterias abdominales), 55.61 (autotrasplante renal) y 39.55 (reimplantación del vaso renal aberrante).
Las complicaciones también se identificaron mediante códigos CIE-9: 997.1 (complicaciones quirúrgicas cardíacas), 997.3 (complicaciones respiratorias del tratamiento quirúrgico), 998.11 (hemorragia como complicación de un procedimiento), 997.5 (complicaciones urinarias, insuficiencia renal debida a un procedimiento), 997.72 (complicaciones vasculares de la arteria renal), 998.5 (infección postoperatoria), 996.62 (infección/reacción inflamatoria debida a un dispositivo vascular), 996.74 (complicación debida a un dispositivo vascular) y 996.1 (disfunción de un dispositivo/injerto vascular). Las complicaciones del dispositivo son específicas del dispositivo o injerto interpuesto.
Para evaluar los procesos comórbidos preoperatorios se usó el índice de comorbilidad de Elixhauser, un índice que identifica y evalúa los efectos de 30 procesos comórbidos diferentes. Esta escala separa los problemas existentes de la razón primaria de hospitalización en función de los códigos de grupo relacionados con el diagnóstico y permite una mejor evaluación de las comorbilidades derivadas de una base de datos administrativa15.
La base de datos SPARCS proporciona información sobre los costes (la cantidad facturada por los servicios hospitalarios). Usamos los archivos cost to charge del Healthcare Cost and Utilization Project (HCUP) para convertir los costes hospitalarios en costes reales16.
La supervisión y el análisis estadístico de los datos se efectuaron con el programa SPSS versión 15 (SPSS, Inc., Chicago, Estados Unidos). Para probar la relación bivariada entre los factores de riesgo y las complicaciones perioperatorias y para determinar la introducción posterior en modelos de regresión logística multivariados se usó un análisis de la χ2. Se calcularon odds ratios (OR) ajustados usando una regresión logística; los factores se incluyeron si fueron significativos en la prueba de la χ2 con un valor de p<0,10. Cuando fue apropiado, se usaron pruebas no paramétricas. Las OR ajustadas se documentaron como intervalos de confianza (IC) del 95%. Nuestra hipótesis fue que la intervención endovascular daría lugar a una menor morbilidad y mortalidad, de modo que los resultados se consideraron significativos con un valor de p unilateral<0,05.
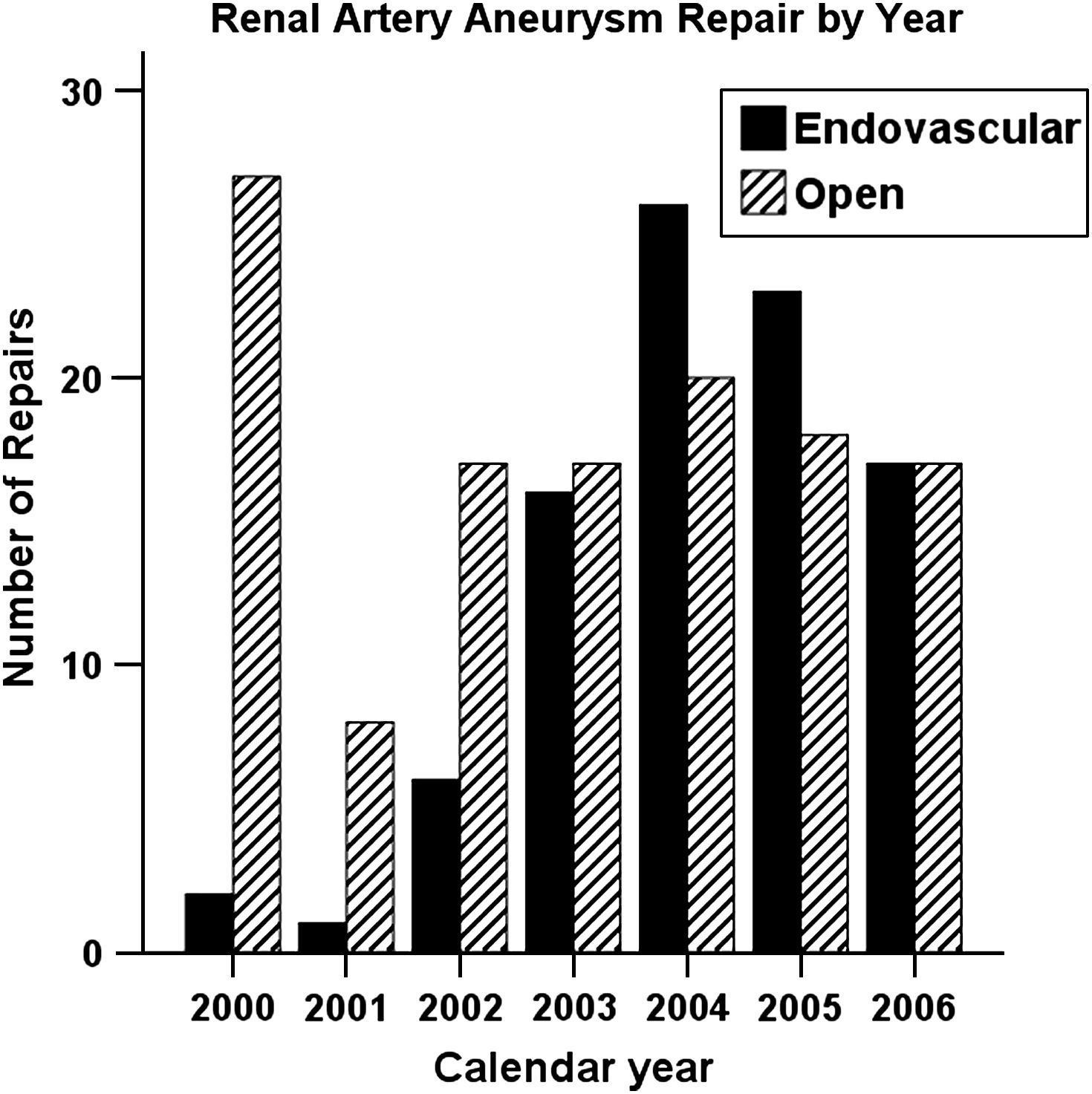
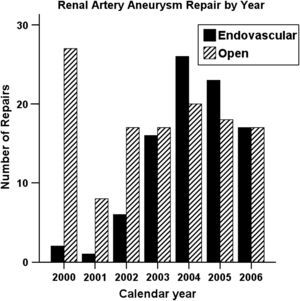
ResultadosDesde 2000 a 2006, 222 pacientes se sometieron a una intervención para AAR en función de los códigos CIE-9 mencionados previamente. Siete pacientes se presentaron con rotura de aneurisma aórtico abdominal, por lo que se excluyeron del análisis, lo que dejó a 215 pacientes analizados en el presente estudio. Se sometieron a tratamiento endovascular (ENDO) 91 pacientes, y a un procedimiento abierto (ABIERTO), 124. De todos los procedimientos, el 52,6% se efectuaron en hospitales donde estaba disponible un cirujano vascular y el 70,2% se efectuaron en hospitales asociados a un programa de residencia en cirugía general. El porcentaje de tratamientos endovasculares fue del 43,7% en los hospitales docentes y del 39,1% en los no docentes (p=0,529) y del 44,2% en hospitales con un cirujano vascular especialista comparado con el 40,2% en hospitales sin él (p=0,549). Durante este período, el número total de tratamientos aumentó significativamente (p<0,001), aunque el de procedimientos abiertos permaneció estable (p=0,10) y el de técnicas endovasculares aumentó (p<0,001) (fig. 1). Desde 2000 hasta 2006, también se identificó un aumento significativo de la proporción de técnicas ENDO sobre las abiertas (p<0,001); sin embargo, desde 2003, la proporción de ambos procedimientos ha seguido siendo aproximadamente la misma.
Incidencia de aneurismas de arteria renal sometidos a corrección en el estado de Nueva York entre 2000 y 2006. Las barras negras corresponden a los tratados con tratamiento endovascular (ENDO), y las líneas diagonales, a los tratados con cirugía abierta (ABIERTA). Calendar year: año de calendario; Endovascular: endovascular; Numer of Repairs: número de correcciones; Open: abierto; Renal Artery Aneurysm Repair by Year: corrección de aneurisma de arteria renal por año.
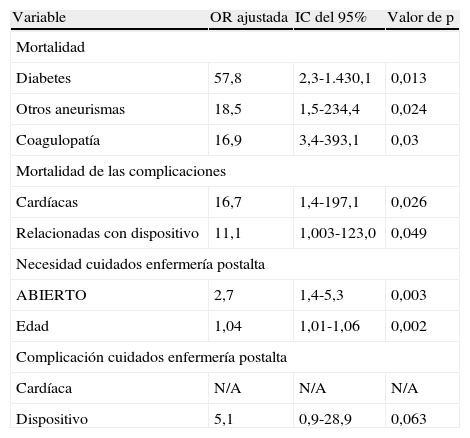
Los resultados sólo corresponden a los acontecimientos hospitalarios. El tipo de tratamiento no fue predictivo de la mortalidad (ENDO 1,1% comparado con ABIERTO 3,2%, p=0,308). Las variables pronósticas preoperatorias de mortalidad incluyeron la diabetes (odds ratio [OR] ajustada=57,8, intervalo de confianza [IC] del 95% 2,3-1.430,1, p=0,013), la presencia de otros aneurismas (OR ajustada=18,5, IC del 95% 1,5-234,4, p=0,024), y coagulopatía (OR ajustada=16,9, IC del 95% 3,4-393,1, p=0,03), pero no el tipo de corrección. Las complicaciones perioperatorias cardíacas (OR ajustada=16,7, IC del 95% 1,4-197,1, p=0,026) y vasculares relacionadas con el dispositivo (OR ajustada=11,1, IC del 95% 1,003-123,0, p=0,049) fueron predictivas de mortalidad (tabla I). Las complicaciones del dispositivo vascular incluyeron trombosis o hemorragia del injerto vascular (cuatro pacientes), infección del injerto vascular (dos pacientes), y disfunción del injerto vascular (un paciente).
Análisis multivariable
| Variable | OR ajustada | IC del 95% | Valor de p |
| Mortalidad | |||
| Diabetes | 57,8 | 2,3-1.430,1 | 0,013 |
| Otros aneurismas | 18,5 | 1,5-234,4 | 0,024 |
| Coagulopatía | 16,9 | 3,4-393,1 | 0,03 |
| Mortalidad de las complicaciones | |||
| Cardíacas | 16,7 | 1,4-197,1 | 0,026 |
| Relacionadas con dispositivo | 11,1 | 1,003-123,0 | 0,049 |
| Necesidad cuidados enfermería postalta | |||
| ABIERTO | 2,7 | 1,4-5,3 | 0,003 |
| Edad | 1,04 | 1,01-1,06 | 0,002 |
| Complicación cuidados enfermería postalta | |||
| Cardíaca | N/A | N/A | N/A |
| Dispositivo | 5,1 | 0,9-28,9 | 0,063 |
IC: intervalo de confianza; N/A: no aplicable.
Variables pronósticas del alta a un centro especializado en enfermería según análisis multivariado. Las odds ratios (OR) positivas indican que el proceso mencionado (comorbilidad preoperatoria o complicación perioperatoria) se correlacionó positivamente con la complicación en cuestión.
Los factores que predijeron la necesidad de alta a un centro especializado de enfermería o al domicilio con servicios de enfermería fueron el procedimiento ABIERTO (OR ajustada=2,7, p=0,003), y una edad creciente (OR ajustada=1,04, p=0,002) (tabla I).
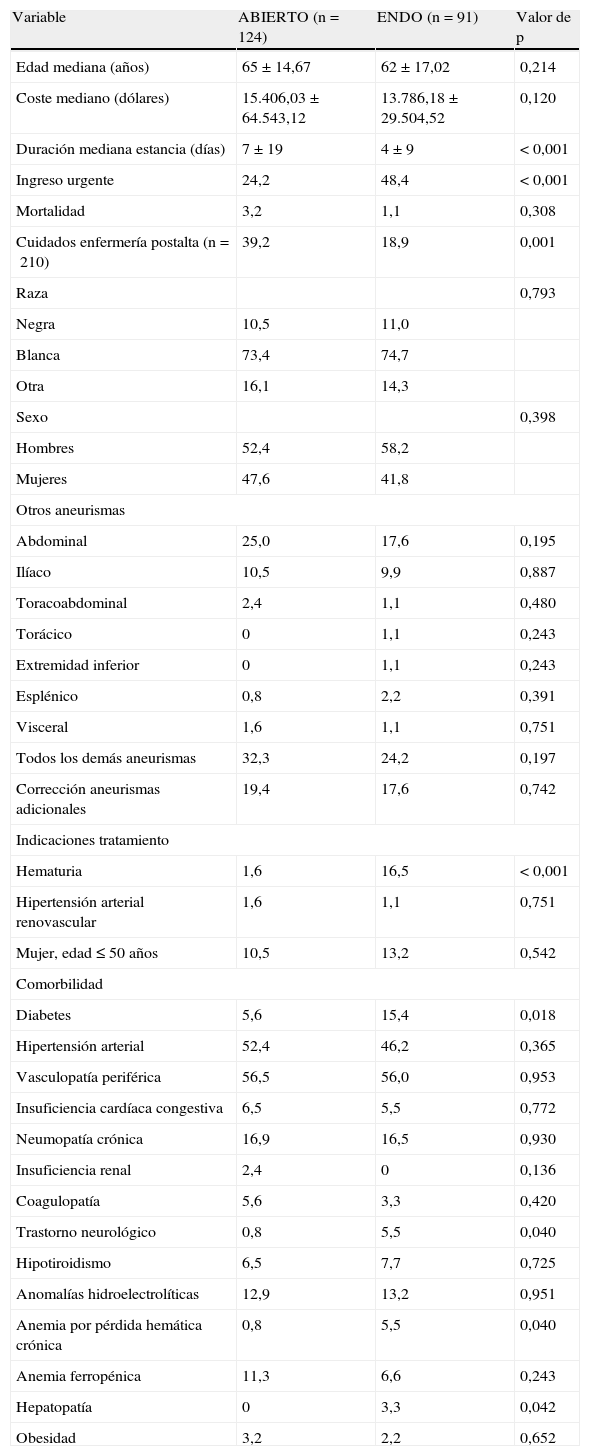
Los pacientes sometidos a tratamiento ENDO tuvieron más probabilidades de ser diabéticos (15,4% frente al 5,6%, p=0,018), presentar anemia crónica (5,5% frente al 0,8%, p=0,04), experimentar alteraciones neurológicas (5,5% comparado con 0,8%, p=0,04), y hepatopatía (0% comparado con 3,3%, p=0,042). El ingreso urgente fue más frecuente en la cohorte ENDO (48,4% frente al 24,2%, p<0,001). La presencia global de aneurismas adicionales fue similar entre ambos grupos, aunque en la mayoría de los casos se identificó una tendencia hacia una mayor incidencia en el grupo ABIERTO. Los pacientes con hematuria tuvieron más probabilidades de someterse a tratamiento ENDO (16,5% de todos los procedimientos ENDO comparado con 1,6% de todos los ABIERTOS, p<0,001), aunque ninguna otra indicación se correlacionó con la técnica de corrección. En pacientes sometidos a técnicas endovasculares se identificó una estancia hospitalaria más breve (duración mediana de 4 comparado con 7 días, p<0,001) y una tendencia hacia menores costes (13.786,18 $ comparado con 15.406,03 $, p=0,12). Requirieron servicios de enfermería después del alta el 18,9% de los pacientes de la cohorte ENDO y el 39,2% de los sometidos a un procedimiento ABIERTO (p=0,001) (tabla II).
Demografía de los pacientes sometidos a tratamiento abierto comparado con endovascular
| Variable | ABIERTO (n=124) | ENDO (n=91) | Valor de p |
| Edad mediana (años) | 65 ± 14,67 | 62±17,02 | 0,214 |
| Coste mediano (dólares) | 15.406,03 ± 64.543,12 | 13.786,18±29.504,52 | 0,120 |
| Duración mediana estancia (días) | 7 ± 19 | 4±9 | < 0,001 |
| Ingreso urgente | 24,2 | 48,4 | < 0,001 |
| Mortalidad | 3,2 | 1,1 | 0,308 |
| Cuidados enfermería postalta (n=210) | 39,2 | 18,9 | 0,001 |
| Raza | 0,793 | ||
| Negra | 10,5 | 11,0 | |
| Blanca | 73,4 | 74,7 | |
| Otra | 16,1 | 14,3 | |
| Sexo | 0,398 | ||
| Hombres | 52,4 | 58,2 | |
| Mujeres | 47,6 | 41,8 | |
| Otros aneurismas | |||
| Abdominal | 25,0 | 17,6 | 0,195 |
| Ilíaco | 10,5 | 9,9 | 0,887 |
| Toracoabdominal | 2,4 | 1,1 | 0,480 |
| Torácico | 0 | 1,1 | 0,243 |
| Extremidad inferior | 0 | 1,1 | 0,243 |
| Esplénico | 0,8 | 2,2 | 0,391 |
| Visceral | 1,6 | 1,1 | 0,751 |
| Todos los demás aneurismas | 32,3 | 24,2 | 0,197 |
| Corrección aneurismas adicionales | 19,4 | 17,6 | 0,742 |
| Indicaciones tratamiento | |||
| Hematuria | 1,6 | 16,5 | < 0,001 |
| Hipertensión arterial renovascular | 1,6 | 1,1 | 0,751 |
| Mujer, edad≤50 años | 10,5 | 13,2 | 0,542 |
| Comorbilidad | |||
| Diabetes | 5,6 | 15,4 | 0,018 |
| Hipertensión arterial | 52,4 | 46,2 | 0,365 |
| Vasculopatía periférica | 56,5 | 56,0 | 0,953 |
| Insuficiencia cardíaca congestiva | 6,5 | 5,5 | 0,772 |
| Neumopatía crónica | 16,9 | 16,5 | 0,930 |
| Insuficiencia renal | 2,4 | 0 | 0,136 |
| Coagulopatía | 5,6 | 3,3 | 0,420 |
| Trastorno neurológico | 0,8 | 5,5 | 0,040 |
| Hipotiroidismo | 6,5 | 7,7 | 0,725 |
| Anomalías hidroelectrolíticas | 12,9 | 13,2 | 0,951 |
| Anemia por pérdida hemática crónica | 0,8 | 5,5 | 0,040 |
| Anemia ferropénica | 11,3 | 6,6 | 0,243 |
| Hepatopatía | 0 | 3,3 | 0,042 |
| Obesidad | 3,2 | 2,2 | 0,652 |
ENDO: tratamiento endovascular.
Demografía global y resultados separados por técnica de corrección (ABIERTA frente a ENDO, según lo definido por los códigos CIE-9). Los números proporcionados son porcentajes a menos que se indique lo contrario.
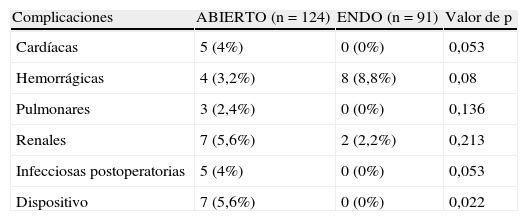
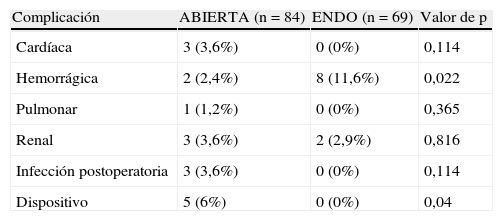
Los pacientes sometidos a tratamiento ABIERTO tuvieron más probabilidades de experimentar complicaciones postoperatorias del dispositivo vascular (5,6% comparado con 0%, p=0,022) y una tendencia a un mayor número de complicaciones cardíacas (4,0% frente al 0%, p=0,053) e infecciosas (4,0% frente al 0%, p=0,053) pero menos complicaciones hemorrágicas (3,2% frente al 8,8%, p=0,08) (tabla III). Todas estas observaciones siguieron siendo significativas o continuaron mostrando una tendencia hacia la significación tras la exclusión de pacientes con aneurismas concomitantes (tablas IV a VI).
Complicaciones postoperatorias mayores del procedimiento abierto frente a endovascular
| Complicaciones | ABIERTO (n=124) | ENDO (n=91) | Valor de p |
| Cardíacas | 5 (4%) | 0 (0%) | 0,053 |
| Hemorrágicas | 4 (3,2%) | 8 (8,8%) | 0,08 |
| Pulmonares | 3 (2,4%) | 0 (0%) | 0,136 |
| Renales | 7 (5,6%) | 2 (2,2%) | 0,213 |
| Infecciosas postoperatorias | 5 (4%) | 0 (0%) | 0,053 |
| Dispositivo | 7 (5,6%) | 0 (0%) | 0,022 |
ENDO: tratamiento endovascular.
Complicaciones globales separadas por técnica (ABIERTA frente a ENDO, según lo definido por los códigos CIE-9).
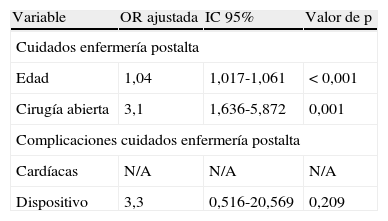
Análisis multivariado con exclusión de enfermedad aneurismática concomitante
| Variable | OR ajustada | IC 95% | Valor de p |
| Cuidados enfermería postalta | |||
| Edad | 1,04 | 1,017-1,061 | < 0,001 |
| Cirugía abierta | 3,1 | 1,636-5,872 | 0,001 |
| Complicaciones cuidados enfermería postalta | |||
| Cardíacas | N/A | N/A | N/A |
| Dispositivo | 3,3 | 0,516-20,569 | 0,209 |
IC: intervalo de confianza; N/A: no aplicable.
Variables pronósticas del alta a un centro especializado de enfermería según análisis multivariable. Las odds ratios (OR) positivas indican que el proceso mencionado (comorbilidad preoperatoria o complicación perioperatoria) se correlacionó positivamente con la complicación en cuestión.
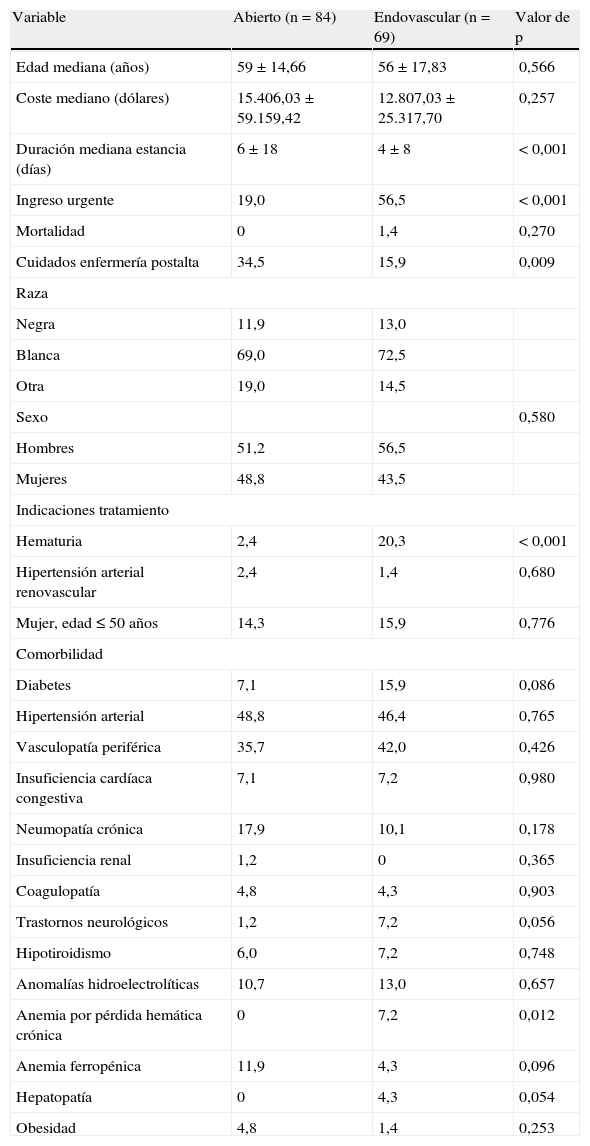
Demografía de los pacientes sometidos a tratamiento abierto frente a endovascular con exclusión de enfermedad aneurismática concomitante
| Variable | Abierto (n=84) | Endovascular (n=69) | Valor de p |
| Edad mediana (años) | 59±14,66 | 56±17,83 | 0,566 |
| Coste mediano (dólares) | 15.406,03±59.159,42 | 12.807,03±25.317,70 | 0,257 |
| Duración mediana estancia (días) | 6±18 | 4±8 | < 0,001 |
| Ingreso urgente | 19,0 | 56,5 | < 0,001 |
| Mortalidad | 0 | 1,4 | 0,270 |
| Cuidados enfermería postalta | 34,5 | 15,9 | 0,009 |
| Raza | |||
| Negra | 11,9 | 13,0 | |
| Blanca | 69,0 | 72,5 | |
| Otra | 19,0 | 14,5 | |
| Sexo | 0,580 | ||
| Hombres | 51,2 | 56,5 | |
| Mujeres | 48,8 | 43,5 | |
| Indicaciones tratamiento | |||
| Hematuria | 2,4 | 20,3 | < 0,001 |
| Hipertensión arterial renovascular | 2,4 | 1,4 | 0,680 |
| Mujer, edad≤50 años | 14,3 | 15,9 | 0,776 |
| Comorbilidad | |||
| Diabetes | 7,1 | 15,9 | 0,086 |
| Hipertensión arterial | 48,8 | 46,4 | 0,765 |
| Vasculopatía periférica | 35,7 | 42,0 | 0,426 |
| Insuficiencia cardíaca congestiva | 7,1 | 7,2 | 0,980 |
| Neumopatía crónica | 17,9 | 10,1 | 0,178 |
| Insuficiencia renal | 1,2 | 0 | 0,365 |
| Coagulopatía | 4,8 | 4,3 | 0,903 |
| Trastornos neurológicos | 1,2 | 7,2 | 0,056 |
| Hipotiroidismo | 6,0 | 7,2 | 0,748 |
| Anomalías hidroelectrolíticas | 10,7 | 13,0 | 0,657 |
| Anemia por pérdida hemática crónica | 0 | 7,2 | 0,012 |
| Anemia ferropénica | 11,9 | 4,3 | 0,096 |
| Hepatopatía | 0 | 4,3 | 0,054 |
| Obesidad | 4,8 | 1,4 | 0,253 |
Demografía global y resultados separados por técnica de corrección (ABIERTA frente a ENDO, según lo definido por los códigos CIE-9). Los números proporcionados son porcentajes a menos que se indique lo contrario.
Complicaciones postoperatorias mayores de pacientes tratados con cirugía abierta comparada con técnica endovascular con exclusión de la enfermedad aneurismática concomitante
| Complicación | ABIERTA (n=84) | ENDO (n=69) | Valor de p |
| Cardíaca | 3 (3,6%) | 0 (0%) | 0,114 |
| Hemorrágica | 2 (2,4%) | 8 (11,6%) | 0,022 |
| Pulmonar | 1 (1,2%) | 0 (0%) | 0,365 |
| Renal | 3 (3,6%) | 2 (2,9%) | 0,816 |
| Infección postoperatoria | 3 (3,6%) | 0 (0%) | 0,114 |
| Dispositivo | 5 (6%) | 0 (0%) | 0,04 |
ENDO: trabamiento endovascular.
Complicaciones globales separadas por técnica (ABIERTA frente a ENDO, según lo definido por los códigos CIE-9).
El 19,4% de los pacientes sometidos a procedimiento ABIERTO y el 17,6% de los sometidos a tratamiento endovascular (p=0,742) recibieron tratamiento concomitante de otros aneurismas y el 32,3% del primer grupo y el 24,2% del segundo (p=0,197) eran portadores de otros aneurismas. Cuando se excluyeron a estos pacientes, persistió una diferencia significativa en la duración mediana de la estancia hospitalaria (6 frente a 4 días, p<0,001) y la necesidad de cuidados de enfermería adicionales después del alta (34,5% frente al 15,9%, p=0,009), a pesar de que los pacientes tratados con técnicas endovasculares tuvieron más probabilidades de ser ingresados con carácter urgente (19,0% frente al 56,5%, p<0,001). En el análisis multivariado de pacientes sin otros aneurismas, no se identificaron variables pronósticas significativas de mortalidad, probablemente como consecuencia de la exclusión de todos los que fallecieron excepto uno. Las variables pronósticas de la necesidad de cuidados de enfermería después del alta continuaron siendo el procedimiento ABIERTO (OR ajustada=3,1, p=0,001) y la edad creciente (OR ajustada=1,04, p<0,001).
DiscusiónLos AAR son poco frecuentes y las opciones terapéuticas para su corrección son diversas. Se ha descrito una incidencia del 0,1% (autopsia) al 1,3%1-4 (angiografía renal). Quizá debido a esta baja incidencia apenas hay consenso respecto a su tratamiento, y las recomendaciones para una intervención no están respaldadas por pruebas sólidas. Aunque la mayoría de los autores intervendrían en el caso de rotura, disección, diámetro>2,0cm, hipertensión arterial renovascular, síntomas localizados, dolor lumbar y hematurias, embolización distal y aneurisma en una mujer en edad fértil, la verdadera historia natural de los asintomáticos no está clara y apenas se han caracterizado resultados del tratamiento1-10.
Encontramos un aumento del número total de correcciones de AAR efectuadas en el estado de Nueva York desde 2000 a 2006. El número de procedimientos abiertos permaneció relativamente estable, pero se identificó un aumento ininterrumpido y significativo del número de correcciones endovasculares efectuadas. Es probable que el uso cada vez mayor de las técnicas de diagnóstico por la imagen y la concienciación pública general respecto a la enfermedad aneurismática contribuyan a este hallazgo, pero la cuestión obvia es si este incremento es consecuencia de que se diagnostican más aneurismas (concomitantemente con un mayor uso de las técnicas endovasculares) o de una expansión de las indicaciones para su corrección. Sin duda, es razonable suponer que los pacientes en mayor riesgo que han sido candidatos inapropiados para un procedimiento abierto en la actualidad se consideran candidatos a uno endovascular. A partir de estos datos, está claro que en pacientes del ENY sometidos a técnicas endovasculares se obtienen mejores resultados que en los tratados con cirugía abierta a pesar de experimentar un mayor número de comorbilidades mayores preoperatorias, como diabetes y hepatopatía. Aunque retrospectivamente no puede determinarse la causalidad, sin duda, los datos del presente estudio son congruentes con la hipótesis de que el menor riesgo que entraña una intervención endovascular está ampliando las indicaciones para ésta y para su número creciente (no sólo porcentajes). La observación de que, desde 2003, se han tratado aproximadamente el mismo número de aneurismas usando ambas técnicas suscita esta interesante conjetura de que éste es el punto de ajuste nuevo y correcto identificado involuntariamente por la práctica clínica.
Encontramos que las complicaciones cardíacas y del dispositivo vascular se correlacionaron con la mortalidad, pero no puede determinarse si fueron la causa o un marcador de problemas. Los factores preoperatorios que se asociaron con la mortalidad final incluyeron enfermedad aneurismática no renal concomitante, diabetes y coagulopatía. Dada la asociación con la edad y la comorbilidad, podemos esperar que una proporción significativa de pacientes sometidos a tratamiento vascular requieran cuidados de enfermería después del alta. Los pacientes tratados con cirugía abierta y aquellos de mayor edad tienen mayor probabilidad de requerir estos cuidados y, en presencia de estos factores, parece evidente que debe planificarse de antemano. Por último, fue evidente una tendencia hacia un menor coste global de la corrección endovascular, que persistió incluso cuando se excluyó a los pacientes con aneurismas no renales. Esto en cierto modo es irracional porque se ha demostrado que los costes de muchos procedimientos endovasculares (p. ej., corrección de un aneurisma aórtico) son más altos que los de un procedimiento quirúrgico abierto equivalente. Esto podría explicarse por el menor coste del dispositivo implantado en estos vasos de pequeño calibre, aunque los datos del presente estudio no pueden contestar a esta pregunta.
Las bases de datos de codificación a gran escala, como la SPARCS, adolecen de limitaciones inherentes. Puesto que los datos sólo están disponibles para el ingreso actual, los acontecimientos sólo incluyen los hospitalarios. Los datos de codificación no son perfectos y se asocian a limitaciones reconocidas17. No obstante, las limitaciones de estos tipos de datos están bien descritas y revisadas y, en general, se ha revelado que proporcionan información fiable comparado con los datos derivados de la revisión directa de las historias clínicas18. Los códigos del diagnóstico primario y procedimiento tienen tendencia a ser precisos porque los que los asignan son responsables de documentar las razones primarias del ingreso para obtener un reembolso hospitalario19. No obstante, los estudios previos han revelado que, aunque los códigos CIE-9 son muy específicos, pueden tener una sensibilidad reducida para las comorbilidades existentes, lo que da lugar a una subestimación de las enfermedades preexistentes20,21. La base SPARCS tampoco contiene datos que cuantifiquen la gravedad de la enfermedad. Por ejemplo, carecemos de información sobre el diámetro, complejidad, localización o situación de rotura del AAR. Tampoco incluye códigos del procedimiento endovascular específico efectuado. Sin embargo, los análisis de bases de datos como ésta siguen siendo más útiles que los de un solo centro para examinar los acontecimientos que son infrecuentes y están mal caracterizados, proporcionando un mecanismo eficiente para examinar un mayor número de pacientes.
ConclusionesLos AAR son entidades poco frecuentes. A pesar de que el análisis del presente estudio adolece de limitaciones inherentes, proporciona información de utilidad sobre los resultados después de la intervención para este proceso. Durante los 7 últimos años el número de AAR tratados en el ENY ha aumentado y se ha observado una tendencia en aumento del tratamiento endovascular. Se desconoce si esto representa un aumento real de la incidencia, una mejor identificación o una extensión de las indicaciones. Los resultados tras una corrección endovascular son mejores que tras unacirugía convencional, aunque no puede determinarse si esto se debe a la técnica de corrección en sí o a un sesgo de selección previo al procedimiento.