Se supone que el tratamiento mediante la implantación de un stent carotídeo (SC) de las reestenosis ocurridas tras una endarterectomía carotídea (EAC) tiene menos complicaciones que la colocación de un SC en lesiones ateroscleróticas primarias (LAP). Se ha propuesto que los intervencionistas podrían limitar inicialmente el SC para los casos de reestenosis, mientras adquieren experiencia adicional durante la curva de aprendizaje. Sin embargo, existen pocos estudios que comparen de forma objetiva los resultados de ambos grupos de pacientes para sostener esta afirmación. Analizamos los resultados obtenidos de forma prospectiva sobre los SC implantados en nuestro centro desde 1996 hasta abril de 2006. Se compararon las tasas de complicaciones entre la implantación de un SC por reestenosis frente a LAP. Los criterios de valoración específicos que se estudiaron fueron la tasa de ictus y de mortalidad intrahospitalarias y a los 30 días. Se registró además la incidencia de accidentes isquémicos transitorios (AIT). Se registraron las características demográficas de los pacientes (sexo, edad, hipertensión arterial, diabetes mellitus, arteriopatía coronaria, tabaquismo, hipercolesterolemia y presencia de síntomas neurológicos preoperatorios). Un neurólogo examinó a todos los pacientes antes y después de la implantación de un SC. Se excluyó del análisis a los pacientes con un SC implantado previamente con restenosis intrastent, con estenosis en tándem de las arterias carótida común e interna, y con lesiones ostiales del cayado aórtico. Cumplieron los criterios de inclusión de este estudio 217 SC implantados en 210 pacientes. Las indicaciones para la implantación de un SC fueron la reestenosis (n=118, 54%) y la LAP (n = 99, 46%). Las características demográficas de ambos grupos eran comparables a excepción de la hipercolesterolemia, que fue más frecuente en el grupo de LAP. Las tasas de ictus e ictus y mortalidad a los 30 días de toda la serie fueron del 2,8 y 4,1%, respectivamente. En esta cohorte, las tasas de ictus e ictus más mortalidad a los 30 días no difirieron de forma significativa entre los grupos de pacientes con reestenosis (2,5 y 5,1%) y LAP (3,0 y 3,0%). En el grupo de pacientes con reestenosis, estos resultados también fueron similares cuando se comparó a los pacientes tratados por una recurrencia tardía (> 24 meses tras la EAC, n = 49) con los tratados por una recurrencia precoz (≤ 24 meses tras la EAC, n = 67). La combinación de ictus y AIT fue la única situación en la que se observaron diferencias entre los grupos de pacientes con recurrencia tardía (10,0%) y precoz (1,5%) (p = 0,049). En contra de la opinión general, las tasas de ictus e ictus más mortalidad a los 30 días tras la implantación de un SC no difirieron de forma significativa entre los casos de restenosis y LAP. Se observaron únicamente unas tasas de episodios neurológicos con la implantación de SC en reestenosis precoces menores en comparación con las restenosis tardías tras EAC, cuando los AIT se incluyeron en el análisis como criterio de valoración. Por tanto, la implantación de un SC en los casos de reestenosis no debe considerarse una intervención de bajo riesgo. La habilidad técnica para la implantación de un SC debe ser equivalente, independientemente de la etiología de la estenosis. Estas observaciones también subrayan la necesidad de una selección adecuada y de un seguimiento estrecho de los pacientes tratados con un SC.
Las indicaciones actuales para el tratamiento con stent carotídeo (SC) incluyen a los pacientes con reestenosis tras una endarterectomía previa y a los pacientes de alto riesgo quirúrgico con lesiones ateroscleróticas primarias (LAP). Se ha sugerido que la embolización es menos probable en las reestenosis en comparación con las lesiones primarias y, por tanto, los pacientes tratados por reestenosis con stent pueden tener un menor riesgo de complicaciones1. El objetivo de este análisis fue determinar la existencia de diferencias entre las tasas de complicaciones de los pacientes tratados con SC por reestenosis frente a LAP.
MétodosPacientesSe obtuvo información de forma prospectiva referente a las características demográficas, los datos operatorios y las complicaciones de los pacientes tratados en nuestro centro mediante la implantación de un SC entre septiembre de 1996 y abril de 2006. Las indicaciones para la implantación de SC en nuestro centro han sido publicadas con anterioridad por nuestro grupo2 y se limitaron a los casos de restenosis tras una endarterectomía carotídea (EAC), cirugía o radioterapia cervical previa, lesiones anatómicamente altas (por encima de C2), y pacientes con un riesgo quirúrgico elevado para la EAC. La implantación de SC se realizó en los pacientes asintomáticos con una estenosis≥70% y en los pacientes sintomáticos con una estenosis≥50%.
Protocolo de tratamiento con SCNuestro grupo ha publicado con anterioridad los detalles del tratamiento con SC en nuestro centro de forma detallada3. Resumidamente, todos los pacientes recibieron ácido acetilsalicílico (325 mg/día) y clopidogrel (75 mg dos veces al día) durante un mínimo de 48 h antes de la intervención. El clopidogrel (75 mg/día) se siguió administrando durante 30 días después de la intervención y el ácido acetilsalicílico se mantuvo de forma indefinida. El implante del SC se realizó en una sala diseñada para la práctica de procedimientos endovasculares. En la mayoría de los casos se consiguó el abordaje arterial mediante un abordaje transfemoral (cuando no fue posible el abordaje femoral se utilizó un abordaje braquial o directo a la arteria carótida común [ACC]). Se administró heparina intravenosa para mantener un tiempo de coagulación activada de 250-300 s durante la intervención. Se realizó una angiografía del cayado aórtico cuando no se dispuso de angiografías ni de angiografías por resonancia magnética o por tomografía computarizada previas. Habitualmente se utilizó introductor Rabbe (Cook, Bloomington, IN) de 6F y un catéter Vitek (Cook) de 5F para cateterizar la ACC. Posteriormente se realizó una angiografía selectiva carotídea con múltiples proyecciones para confirmar el grado de estenosis y la circulación intracraneal. Se trató con la implantación de un SC a los pacientes sintomáticos y asintomáticos con una estenosis de, como mínimo, el 50 y el 70%, respectivamente. En la mayoría de los pacientes se utilizó sistema stent Acculink/dispositivo de protección embólica Accunet (Guidant, Indianápolis, IN). En los casos restantes se utilizó un sistema stent Wallstent (Boston Scientific, Natick, MA)/dispositivode protección embólica Filterwire (Boston Scientific) o Percusurg (Medtronics, Mineápolis, MN). El stent se dilató de forma rutinaria con un balón de 5 o 5,5 mm tras su expansión. Los pacientes permanecieron monitorizados durante la noche y fueron dados de alta la mañana siguiente después de una evaluación neurológica y mediante eco-Doppler. Todas las intervenciones de SAC fueron realizadas por un cirujano de un grupo de tres (R. W. H., B. K. L., S. C.), cada uno de los cuales había realizado≥50 intervenciones.
Resultados intrahospitalariosLas tasas intrahospitalarias de ictus e ictus más mortalidad globales de la serie fueron del 2,3 y 2,8%, respectivamente. Las comparaciones entre grupos resultaron en unas tasas de ictus del 2,5% en el grupo de pacientes con reestenosis y del 2,0% en el grupo de pacientes con LAP y combinadas de ictus más mortalidad del 3,4% en el grupo de reestenosis y del 2,0% en el grupo de LAP (valores de p no significativos para ambas comparaciones).
Análisis de la tasa de complicación a los 30 díasLos principales grupos de comparación incluyeron 118 intervenciones por reestenosis tras una EAC previa frente a 99 intervenciones por LAP. En el grupo de pacientes con reestenosis se realizó además un análisis de los resultados a los 30 días en el subgrupo de las reestenosis precoces (≤ 2 años después de la EAC, n = 68) frente a las reestenosis tardías (> 2 años después de la EAC, n = 50). Las tasas de episodios neurológicos se determinaron a partir de los exámenes realizados por un neurólogo independiente antes de la intervención, y 24 h y 30 días después de la misma. El accidente isquémico transitorio (AIT) se definió como cualquier episodio neurológico hemisférico que se resolvió por completo en 24 h. Un ictus se consideró menor si duró más de 24 h pero se había resuelto en la visita de seguimiento realizada a los 30 días. Un ictus mayor fue aquel que duró más de 30 días. Se dispuso de los resultados a los 30 días en todos los pacientes.
Análisis estadísticoLos resultados se expresaron como medias siempre que fue aplicable. Se utilizó el programa SPSS 10.0 (SPSS, Inc., Chicago, IL) para realizar los tests χ2 y exacto de Fisher para la comparación de variables categóricas. Las variables continuas se compararon mediante el test t de Student.
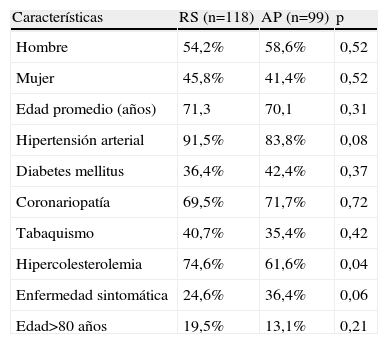
ResultadosCaracterísticas de los pacientesSe realizaron en nuestro Programa de Cirugía Vascular un total de 248 tratamientos con SC entre septiembre de 1996 y abril de 2006. Se excluyeron 31 intervenciones por lesiones ostiales del cayado aórtico, en lesiones en tándem de las arterias carótida común e interna y reestenosis intrastent, lo que supuso un total de 217 SC implantados en 210 pacientes, eligibles para el análisis del estudio. Las indicaciones de estas 217 intervenciones fueron la reestenosis (n = 118) y las LAP (n = 99). La tabla I muestra las características clínicas de los pacientes. Una comparación de las características demográficas iniciales entre ambos grupos no demostró diferencias significativas, a excepción de una mayor prevalencia de la hipercolesterolemia en el grupo de pacientes tratados por reestenosis, 74,6% frente al 61,6% (p = 0,04). Se observó una tendencia hacia una mayor prevalencia de pacientes sintomáticos (episodio neurológico preoperatorio reciente: AIT homolateral o ictus no incapacitante) en el grupo de pacientes con LAP (36,4%) en comparación con el grupo de pacientes con reestenosis (24,6%, p = 0,06).
Comparación de las características preoperatorias
| Características | RS (n=118) | AP (n=99) | p |
| Hombre | 54,2% | 58,6% | 0,52 |
| Mujer | 45,8% | 41,4% | 0,52 |
| Edad promedio (años) | 71,3 | 70,1 | 0,31 |
| Hipertensión arterial | 91,5% | 83,8% | 0,08 |
| Diabetes mellitus | 36,4% | 42,4% | 0,37 |
| Coronariopatía | 69,5% | 71,7% | 0,72 |
| Tabaquismo | 40,7% | 35,4% | 0,42 |
| Hipercolesterolemia | 74,6% | 61,6% | 0,04 |
| Enfermedad sintomática | 24,6% | 36,4% | 0,06 |
| Edad>80 años | 19,5% | 13,1% | 0,21 |
Las tasas intrahospitalarias globales de ictus e ictus más mortalidad de la serie fueron del 2,3 y 2,8%, respectivamente. Las comparaciones entre grupos mostraron unas tasas de ictus del 2,5% en el grupo de reestenosis y del 2,0% en el grupo de LAP y combinadas de ictus más mortalidad del 3,4% en el grupo de reestenosis y del 2,0% en el grupo de LAP (con unos valores de p no significativos para ambas comparaciones).
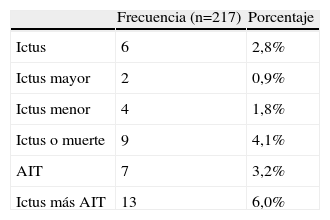
Complicaciones a los 30 díasTodos los procedimientos de implantación de SC (n = 217) fueron realizados con éxito desde el punto de vista técnico y la totalidad de la cohorte mostró unas tasas de ictus, ictus mayor, ictus menor y combinadas de ictus más mortalidad a los 30 días bajas (2,8%, 0,9%, 1,8% y 4,1%, respectivamente) (tabla II).
No hubo diferencias significativas entre los resultados a los 30 días del tratamiento de los pacientes con reestenosis y del de los pacientes con LAP (tabla III). La tasa de ictus fue del 2,5% en el grupo de reestenosis frente al 3,0% del grupo de LAP (p = 1,0). El subanálisis de las tasas de ictus mayor y menor tampoco demostró diferencias significativas entre ambos grupos. No se produjeron ictus mayores en el grupo de pacientes con LAP, en comparación con el 1,7% del grupo de pacientes con reestenosis (p = 0,5). La tasa de ictus menores del grupo de reestenosis fue del 0,8% frente al 3,0% del grupo de LAP (p = 0,33). La tasa combinada de ictus más mortalidad tampoco fue diferente entre ambos grupos (reestenosis 5,1%, LAP 3,0%, p = 0,51). La adición de los AIT al análisis tampoco aportó diferencias significativas (p = 0,58; tabla III).
Comparación de los resultados a los 30 días entre la implantación de un SC post-EAC en casos de reestenosis y de LAP
| Restenosis (n=118) | LAP (n=99) | p | |
| Ictus | 2,5% | 3,0% | 1,0 |
| Ictus mayor | 1,7% | 0% | 0,50 |
| Ictus menor | 0,8% | 3,0% | 0,33 |
| Ictus o muerte | 5,1% | 3,0% | 0,51 |
| AIT | 2,5% | 4,0% | 0,40 |
| Ictus más AIT | 5,1% | 7,1% | 0,58 |
AIT: accidentes isquémicos transitorios; LAP: lesiones ateroscleróticas primarias.
Entre los pacientes tratados mediante la implantación de un SC por una reestenosis post-EAC (grupo reestenosis), se produjeron 3 fallecimientos y 3 ictus (2 mayores y 1 menor). Un fallecimiento se atribuyó directamente a la intervención ya que el paciente presentó un síndrome de hiperperfusión y una hemorragia intracraneal a los 2 días de la intervención. Otro paciente presentó una muerte súbita en su domicilio a los 10 días de la intervención, que se atribuyó a un infarto de miocardio fatal. El tercer paciente falleció en su domicilio a causa de una neumonía y de una insuficiencia cardíaca congestiva, después de 2 semanas de la implantación del SC. Los dos ictus mayores fueron un infarto de retina en un paciente, que provocó una pérdida de visión significativa, y un ictus contralateral en otro paciente con una hemiplejía densa que se produjo mientras se realizaba una angiografía diagnóstica de la arteria carótida contralateral a la arteria tratada. El ictus menor se manifestó en forma de debilidad de las manos y se resolvió en 30 días.
No se produjeron fallecimientos entre los pacientes tratados con un SC a causa de una aterosclerosis primaria (grupo LAP) y sí 3 ictus menores. Un paciente presentó una hemiparesia de la extremidad superior que se había resuelto al recibir el alta 2 días después de la implantación del SC. Un segundo paciente desarrolló una disartria que mejoró tras 48 h y se resolvió al mes del seguimiento. El tercer ictus se produjo 29 días después de la implantación de un SC en un paciente cuya intervención se vio complicada por una disección de la ACC para la que fue necesaria la utilización de un stent adicional. La debilidad de la extremidad inferior y superior duró 2 días y luego se resolvió por completo.
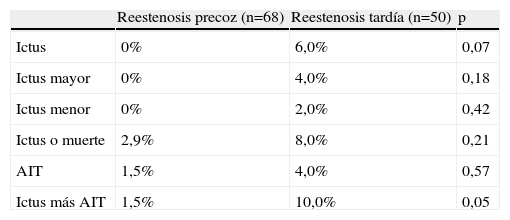
La tabla IV resume el análisis por subgrupos del grupo de pacientes tratados por una reestenosis. Dividimos al grupo de pacientes tratados por reestenosis en aquellos en los que la lesión se desarrolló de forma precoz tras la EAC (≤ 24 meses) y en aquellos en los que la lesión se desarrolló de forma tardía (> 24 meses). El subgrupo de pacientes tratados por una reestenosis tardía mostró una tendencia a una mayor tasa de ictus (6,0 frente a 0%, p = 0,07). La estratificación en ictus mayor y menor no mostró diferencias entre estos subgrupos. Sin embargo, cuando se añadieron al análisis los AIT se observó una diferencia significativa en la tasa de ictus más AIT entre los pacientes tratados por una reestenosis tardía frente a los tratados por una reestenosis precoz (10,0% frente a 1,5%, p = 0,05).
Comparación de los resultados a los 30 días entre la implantación de un SC en reestenosis post-EAC precoces (≤ 24 meses) y tardías (> 24 meses)
| Reestenosis precoz (n=68) | Reestenosis tardía (n=50) | p | |
| Ictus | 0% | 6,0% | 0,07 |
| Ictus mayor | 0% | 4,0% | 0,18 |
| Ictus menor | 0% | 2,0% | 0,42 |
| Ictus o muerte | 2,9% | 8,0% | 0,21 |
| AIT | 1,5% | 4,0% | 0,57 |
| Ictus más AIT | 1,5% | 10,0% | 0,05 |
AIT: accidentes isquémicos transitorios.
Este estudio se realizó para determinar si existen diferencias en el resultado del tratamiento con SC de las lesiones recurrentes post-EAC en comparación con las LAP. Si bien ambos tipos de lesiones se han tratado tradicionalmente mediante EAC, la utilización del SC puede ser preferible en casos seleccionados de alto riesgo, como en pacientes con comorbilidades significativas4-6, en lesiones de abordaje anatómico difícil o en estenosis carotídeas recurrentes post-EAC2. Se ha propuesto el tratamiento con SC como el preferido en los casos de estenosis recurrente debido al riesgo de lesiones del nervio craneal asociadas a la práctica de la EAC en un campo ya intervenido2. Además, debido a que es más probable que las lesiones recurrentes presenten hiperplasia de la mioíntima, se ha planteado la hipótesis de que dichas lesiones pueden estar asociadas con una disminución del potencial embólico. Por el contrario, las lesiones primarias sometidas a manipulación endovascular podrían generar más ateroémbolos y posteriores secuelas neurológicas. Esta creencia ha llevado a proponer el tratamiento con SC en los casos de reestenosis post-EAC como una intervención más “segura” que en los casos de LAP. Sin embargo, existen pocos estudios que hayan examinado estos dos grupos de pacientes de forma sistemática y no hay ningún estudio que compare específicamente los resultados de las lesiones primarias frente a las reestenosadas tratadas con SAC.
Vitek et al7 presentaron los resultados a los 30 días de 110 intervenciones en las que se trató una estenosis carotídea recurrente aislada mediante el empleo del SC. La tasa global de ictus fue del 3% y la tasa combinada de ictus y mortalidad fue del 4% a 1 mes. New et al1 presentaron unos resultados igualmente alentadores en un análisis multicéntrico retrospectivo. En este registro, se presentaron los resultados a los 30 días de 358 tratamientos con SC de estenosis recurrentes en relación con las tasas de ictus menor (1,7%), ictus mayor (0,8%), ictus global (2,5%) e ictus y mortalidad combinados (3,7%). Dado que los protocolos utilizados en la implantación de los SC variaron sustancialmente entre los 14 centros que aportaron los datos para este registro, los resultados estuvieron sometidos a una variabilidad no controlada.
Aún es menos frecuente encontrar información en la literatura acerca del empleo del SC en aquellos casos de lesiones primarias aisladas. Si bien en la actualidad existe un número significativo de procedimientos para la implantación de SC realizados en casos de lesiones primarias en pacientes de alto riesgo para la práctica de una EAC, la mayoría de las series muestra la experiencia combinada con estenosis primarias y recurrentes. Los resultados del estudio ARCHeR (ACCULINK™ for Revascularization of Carotids in High-Risk Patients) indican que las tasas a los 30 días de ictus e ictus + mortalidad en 581 tratamientos de la arteria carótida con SC fueron, respectivamente, del 5,5% y 6,0%8. Si bien la mayoría de los stents se colocaron por lesiones primarias, en el 35% de los casos se realizaron debido a estenosis recurrentes. No se informó separadamente de los resultados de las LAP y de las restenosis. En el estudio SAPPHIRE (Stenting and Angioplasty with Protection in Pacientes at High Risk for Endarterectomy), el 80% de los pacientes fueron tratados con SC por LAP y el resto por reestenosis. La tasa combinada de ictus/mortalidad/infarto de miocardio a los 30 días del tratamiento con SC fue del 4,4%, pero no se analizaron por separado las lesiones primarias y recurrentes5.
Nuestro análisis demuestra que el tratamiento con SC en los casos de reestenosis no se acompaña de unas tasas de ictus o de ictus más mortalidad a los 30 días menores que las del tratamiento de los casos de LAP. No se observaron diferencias incluso después de añadir los AIT al análisis (p = 0,58). Está claro que la dilatación y la implatación de un stent en una lesión fibrótica lisa (reestenosis) no generará la misma cantidad de restos embólicos que en una placa aterosclerótica friable (LAP). Sin embargo, los segmentos arteriales circundantes en los pacientes con reestenosis contienen placa aterosclerótica no oclusiva. Una explicación de nuestros resultados sería que la manipulación producida por el catéter y la guía de la pared arterial lesionada proximal y distal a la lesión recurrente pudo provocar la liberación de restos suficientes para causar complicaciones neurológicas. La experiencia del estudio ASAC9(Asymptomatic Carotid Atherosclerosis Study) confirma que la cateterización selectiva de las ramas aórticas tiene una tasa de ictus establecida del 1%.
Los resultados de nuestro análisis del subgrupo de pacientes tratados con SC por una estenosis recurrente post-EAC precoz (≤ 2 años) frente a la reestenosis tardía (> 2 años) apoyan esta explicación. No se produjeron ictus en el subgrupo de pacientes tratados por una reestenosis precoz en comparación con una tasa de ictus del 6,0% en el grupo de pacientes con una reestenosis tardía, aunque la diferencia no fue significativa (p = 0,07). Cuando se añadieron los AIT al criterio de valoración principal del ictus, se observó una diferencia en la tasa de ictus en el tratamiento de la reestenosis precoz frente a la reestenosis tardía (1,5% frente a 10,0%, respectivamente, p = 0,049). Los resultados del análisis de estos subgrupos apoyan la creencia generalizada de que las lesiones tempranas son predominantemente hiperplásicas y tienen menos riesgo de embolizar restos durante la intervención10,11.
ConclusiónNuestro análisis no revela diferencias en las tasas de complicaciones en los pacientes tratados con SC con LAP frente a los tratados por reestenosis. Sin embargo se observó una tasa significativamente mayor de episodios neurológicos en los casos de reestenosis tardía tras EAC tratados con SC en comparación con los de reestenosis precoz. Estos resultados indican que las bajas tasas de complicaciones atribuibles a la reestenosis están restringidas a los casos de reestenosis precoz (< 24 meses tras la EAC) en casos bien seleccionados.