La experiencia previa en la corrección percutánea de aneurismas aórticos ha identificado la obesidad mórbida y el empleo de introductores de gran tamaño (≥ 20F) como factores asociados a complicaciones del cierre del abordaje percutáneo. Tratamos de evaluar el impacto del abordaje femoral ecoguiado mediante el cálculo de las tasas de éxito técnico, conversión a corrección femoral abierta y de complicaciones relacionadas con el abordaje. Se realizó una revisión retrospectiva de una base de datos formada de forma prospectiva. Se incluyeron todos los pacientes consecutivos sometidos al cierre percutáneo mediante un dispositivo de cierre con suturas de un abordaje con introductores de gran calibre (> 12F). La cohorte se estratificó en dos grupos en función de la técnica de abordaje, abordaje femoral percutáneo estándar y abordaje femoral ecoguiado. Se evaluaron las variables de los pacientes, y la valoración de los resultados incluyó el éxito técnico, la necesidad de conversión a corrección abierta, y las complicaciones relacionadas con el abordaje. Se registraron solamente las conversiones relacionadas con la técnica de cierre del abordaje. Durante el período del estudio, 88 pacientes consecutivos fueron sometidos al cierre percutáneo de 152 abordajes con introductores de gran calibre tras el tratamiento endovascular de un aneurisma. No se observaron diferencias en la proporción de pacientes con obesidad mórbida (índice de masa corporal > 35 kg/m2) entre ambas cohortes. Las complicaciones relacionadas con el abordaje se redujeron de forma significativa en el grupo de pacientes con abordaje ecoguiado. A pesar del bajo perfil de complicaciones con la guía ecográfica, el abordaje se realizó con introductores ≥ 20F en 24 casos (41%) en comparación con solamente 21 (24%) en el grupo de abordaje estándar (p < 0,05). Al evaluar las conversiones y el éxito técnico del cierre percutáneo, se identificó un efecto beneficioso significativo con introductores ≥ 20F (p < 0,05). Al comparar ambas cohortes, el tiempo de intervención siguió disminuyendo desde 154 (±64) a 101 (±56) min después de la introducción de la guía ecográfica del abordaje (p < 0,05). La adición del abordaje femoral ecoguiado en el tratamiento percutáneo de los aneurismas aórticos sigue aumentando la tasa de éxito técnico en el cierre de vasos y tiene un profundo impacto clínico en las complicaciones relacionadas con el abordaje. Esta técnica adyuvante parece tener un mayor impacto en aquellos pacientes que precisan introductores de tamaños mayores.
La amplia utilización del tratamiento endovascular ha producido un aumento concomitante de las técnicas de cierre arterial percutáneo; sin embargo, para el cierre de los lugares de abordaje de gran calibre únicamente se han utilizado dispositivos de cierre mediante suturas (DCMS). Haas et al1 inicialmente describieron la “técnica de precierre” para cerrar zonas de arteriotomía percutánea amplias (16-22F) en el tratamiento endovascular de los aneurismas (TEVA). Varios autores han adoptado esta técnica, y han demostrado que el cierre percutáneo se puede realizar con una morbilidad muy baja y con una tasa de éxito técnico que oscila entre el 66 y el 100%1-5.
El dispositivo de cierre mediante suturas Prostar XL (Abbott, Menlo Park, CA) es un DCMS basado en la colocación de 4 agujas y 2 suturas a través de la pared arterial para el cierre posterior durante la finalización del TEVA. Existen pocas contraindicaciones para utilizar este dispositivo. Varios factores relacionados con el paciente han causado preocupación con respecto al cierre percutáneo, pero pocos de ellos son contraindicaciones absolutas para su uso. Este dispositivo ha sido evaluado en pacientes con patología aterosclerótica, y la presencia de una placa calcificada no influye en el tiempo de la hemostasia ni en los porcentajes de éxito técnico6. Además, se ha observado que la obesidad mórbida (índice de masa corporal [IMC] ≥ 35) aumenta el perfil de complicaciones del cierre percutáneo7 (odds ratio = 14,8). Un tejido adiposo redundante puede ocultar las referencias tradicionales para el abordaje, y la colocación del DCMS a través del tejido subcutáneo denso puede ser difícil. La inclusión del ligamento inguinal durante la colocación del DCMS se ha identificado como un factor asociado con el fracaso del cierre. El tamaño del introductor es el factor más constante que influye en la tasa de éxito técnico del cierre percutáneo. Los introductores de gran tamaño (≥ 20F) reducen de forma espectacular la probabilidad de éxito técnico desde el 98% de los introductores ≤ 18F hasta el 78% de las vainas ≥ 20F7. En un intento por mejorar el éxito técnico del TEVA percutáneo, nuestro centro empezó a utilizar de forma empírica el abordaje ecoguiado en todos los lugares de abordaje en los que se utilizaba la técnica del “precierre”.
Tratamos de evaluar nuestra propia experiencia utilizando el abordaje ecoguiado, para compararla con nuestra experiencia anterior con el cierre vascular percutáneo e identificar cualquier impacto potencial en el éxito técnico y en las complicaciones relacionadas con el abordaje.
MétodosÉste es un estudio autorizado por el comité de evaluación del centro que evaluó la experiencia del abordaje ecoguiado en los resultados del TEVA percutáneo. Se realizó la búsqueda de todos los TEVA percutáneos realizados de forma consecutiva desde enero de 2003 hasta abril de 2007 en una base de datos de los TEVA realizados en un único centro formada de forma prospectiva. Todos los pacientes fueron sometidos al cierre percutáneo de los puntos de abordaje con introductores de gran calibre (> 12F) mediante el empleo no aprobado de un DCMS (Prostar XL). Se registraron las características demográficas de los pacientes, las variables intraoperatorias, y los resultados del seguimiento. La valoración de los resultados se realizó mediante la determinación de las tasas de éxito técnico, conversión a corrección femoral abierta y complicaciones relacionadas con el abordaje. Se utilizaron las siguientes definiciones para el estudio:
- 1
Éxito técnico: Cierre arterial satisfactorio sin necesidad de realizar disección quirúrgica y sin variaciones en el examen inicial de los pulsos.
- 2
Conversión: Hemostasia inadecuada o trombosis vascular en la que sean necesarias la disección de la arteria femoral y corrección del lugar de la arteriotomía.
- 3
Complicación relacionada con el abordaje: Hematoma, pseudoaneurisma, fístula arteriovenosa, o infección de la zona quirúrgica que requiera tratamiento antibiótico.
Se realizó en la mayoría de los pacientes una angiografía por tomografía computerizada (ATC) con cortes axiales a intervalos de 0,625 mm durante el preoperatorio y el seguimiento. El seguimiento de los pacientes con insuficiencia renal (> 2,0 mg/dl) se realizó mediante eco-Doppler. La ATC se amplió más allá de la cabeza femoral para evaluar preoperatoriamente las arterias femorales comunes (AFC). Todos los TEVA se realizaron en quirófano. Se utilizaron técnicas de anestesia general y regional.
Al inicio de nuestra experiencia, el lugar de abordaje contralateral (introductor de menor tamaño) se cerraba utilizando la técnica del precierre; pero a medida que fuimos adquiriendo práctica, empezamos a abordar el lugar de abordaje tanto homolateral como contralateral con la técnica de precierre. Se ofrece la corrección percutánea de los aneurismas a todos los pacientes con TEVA electivo en ausencia de patología oclusiva severa de la AFC o de patología aneurismática en las que fuera necesaria la disección inguinal y la corrección directa de la arteria femoral.
Varios autores han descrito la técnica del precierre con ligeras variaciones1-3,5,8. Nuestra técnica ha sido descrita con detalle previamente7. Antes de incorporar la guía ecográfica, el abordaje percutáneo se realizaba en función de las referencias anatómicas, la palpación del pulso y la identificación fluoroscópica del vaso sobre el tercio medial de la cabeza femoral. Una vez se obtenía el abordaje mediante una técnica de micropunción de pared única, se colocaba introductor corto de 6F sobre una guía vascular. Posteriormente, se realizaba una angiografía con contraste en una proyección oblicua para confirmar el abordaje en la AFC, justo por encima de la arteria femoral profunda. Luego se sustituía el introductor de 6F por el DCMS Prostar XL de 10F (técnica de un dispositivo) y se implantaba el dispositivo, situando 4 agujas y 2 suturas a través del lugar de la arteriotomía. Dicha arteriotomía se dilataba de forma secuencial hasta un diámetro interno de 24F en algunos casos, para la práctica del TEVA.
En la guía ecográfica del abordaje se coloca una sonda de ecografía (Sonosite, Bothell, WA) en una funda estéril y se utiliza para mapear la AFC con vistas axiales y sagitales. El marcado de la arteria femoral profunda y la evaluación de la pared anterior del vaso en busca de calcificaciones precisa solamente unos pocos minutos. Se realiza entonces el abordaje ecoguiado de forma que la arteriotomía se practica justo proximal a la arteria femoral profunda; esto asegura que la punción de la AFC se ha realizado en la porción más distal sin acceder a la arteria femoral superficial. Se introduce la guía vascular y la arteriotomía se dilata hasta acomodar el dispositivo Prostar XL de 10F, previo abordaje en todos los pacientes con una aguja de micropunción y posterior dilatación hasta acomodar un introductor de 6F. Todos los pacientes recibieron heparina durante la intervención (80-100 U/kg). El resto de los TEVA y de los cierres vasculares se realizaron de la forma estándar.
Aprendimos que un abordaje demasiado proximal en la AFC puede provocar la penetración en el ligamento inguinal redundante de un paciente obeso. Al tirar de las suturas, el ligamento inguinal se incorporó a la arteriotomía reparada como si se tratase de una sutura con parches. Al ponerse el paciente en pie, la pared abdominal tiró de las suturas de la pared vascular, provocando una complicación hemorrágica. Un abordaje inguinal demasiado bajo puede provocar una punción en la arteria superficial o profunda, que puede dar lugar a una trombosis vascular o a la formación de una fístula arteriovenosa si pasa desapercibida.
Dado que es posible que se produzcan más complicaciones con los introductores de mayor calibre, retiramos en primer lugar el introductor más grande mientras manteníamos el abordaje con el introductor menor por si era necesario realizar una evaluación angiográfica del cierre del aceso con el introductor de mayor calibre o el control arterial proximal de la aorta. En el momento de la retirada del introductor, un ayudante aplicó presión proximal a la AFC. Las suturas y el tracto subcutáneo se empaparon bien con una solución salina heparinizada. El introductor se retiró sobre una guía hidrofílica, y la primera sutura blanca se fijó sobre dicha guía. Posteriormente se fijó la segunda sutura verde, se retiró lentamente la compresión manual y se evaluó la hemostasia. Ambos nudos se volvieron a tensar utilizando un “baja nudos”. Si la hemostasia era adecuada, se retiró el alambre hidrófilo y los nudos se tensaron por última vez.
Las variables de los pacientes se compararon mediante análisis univariable. Los datos se expresan como porcentajes para las variables dicotómicas y como media ± desviación estándar para las variables continuas. Las diferencias entre ambos grupos se determinaron mediante el test t de Student para datos paramétricos y el test U de Mann-Whitney para datos no paramétricos. Se utilizó el test chi cuadrado para comparar los datos nominales, y cuando fue necesario se utilizó el test exacto de Fischer. La significación estadística se estableció en p < 0,05. Todos los análisis se realizaron utilizando el programa SPSS 15.0 (SPSS, Inc., Chicago, IL).
ResultadosDurante el período del estudio, se realizó el cierre percutáneo de 152 accesos vasculares de gran calibre en 88 pacientes consecutivos en los que se realizó un TEVA. Todas las intervenciones se realizaron en una sala quirúrgica bajo anestesia general y regional. Se realizó el tratamiento endovascular percutáneo de un aneurisma torácico en siete pacientes. El dispositivo utilizado predominantemente en esta cohorte fue una endoprótesis Zenith (Cook, Bloomington, IN). Únicamente el 5,4% de los pacientes presentaron una complicación inguinal relacionada con el abordaje. El éxito técnico se logró en el 95% de todos los pacientes, con una tasa de conversión a disección femoral del 5%.
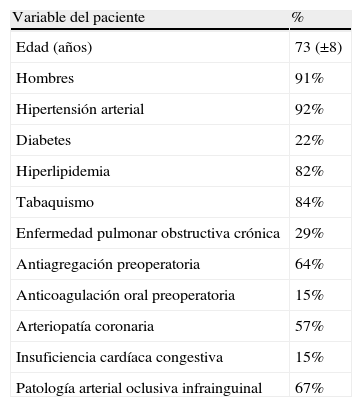
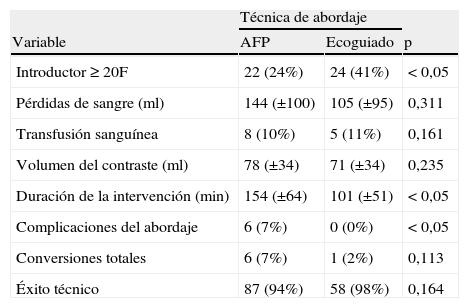
Las características demográficas iniciales de los pacientes se enumeran en la tabla I. No se observaron diferencias significativas en dichas características demográficas iniciales tras la implantación del abordaje inguinal ecoguiado en todos los pacientes. Además, no se observaron diferencias en el IMC. El 18% de los pacientes presentaba un IMC < 25 kg/m2, el 66% presentaba un IMC de 25-35 kg/m2, y el 16% presentaba un IMC > 35 kg/m2. No se produjeron diferencias en las tasas de transfusión, pérdida de sangre o duración de la hospitalización entre la arteriotomía femoral percutánea (AFP) y la arteriotomía ecoguiada (tabla II). Se observó una reducción significativa en la duración del procedimiento tras la incorporación de la práctica de la guía ecográfica del abordaje, que atribuimos a una mejoría en la curva de aprendizaje del cirujano y del centro, y no directamente a la técnica del abordaje. Además, en la cohorte con abordaje ecoguiado se trató un porcentaje significativamente mayor de introductores de gran calibre (≥ 20F) (41 frente a 24%, p < 0,05).
Características demográficas de los 88 pacientes con TEVA percutáneo
| Variable del paciente | % |
| Edad (años) | 73 (±8) |
| Hombres | 91% |
| Hipertensión arterial | 92% |
| Diabetes | 22% |
| Hiperlipidemia | 82% |
| Tabaquismo | 84% |
| Enfermedad pulmonar obstructiva crónica | 29% |
| Antiagregación preoperatoria | 64% |
| Anticoagulación oral preoperatoria | 15% |
| Arteriopatía coronaria | 57% |
| Insuficiencia cardíaca congestiva | 15% |
| Patología arterial oclusiva infrainguinal | 67% |
Características intraoperatorias y resultados estratificados según la técnica de abordaje
| Técnica de abordaje | |||
| Variable | AFP | Ecoguiado | p |
| Introductor ≥ 20F | 22 (24%) | 24 (41%) | < 0,05 |
| Pérdidas de sangre (ml) | 144 (±100) | 105 (±95) | 0,311 |
| Transfusión sanguínea | 8 (10%) | 5 (11%) | 0,161 |
| Volumen del contraste (ml) | 78 (±34) | 71 (±34) | 0,235 |
| Duración de la intervención (min) | 154 (±64) | 101 (±51) | < 0,05 |
| Complicaciones del abordaje | 6 (7%) | 0 (0%) | < 0,05 |
| Conversiones totales | 6 (7%) | 1 (2%) | 0,113 |
| Éxito técnico | 87 (94%) | 58 (98%) | 0,164 |
AFP: arteriotomía femoral percutánea.
La conversión a disección femoral abierta fue necesaria en siete pacientes: 6 en el grupo de AFP y 1 en el grupo de abordaje ecoguiado. Cinco conversiones del grupo de AFP fueron secundarias a una hemostasia inadecuada (fracaso técnico), y en un paciente la conversión a disección abierta y exposición retroperitoneal fue secundaria a una transección de la arteria ilíaca externa. Esta complicación no estuvo relacionada con la técnica del abordaje. La única conversión del grupo de abordaje ecoguiado se debió a un fallo del dispositivo y, a criterio del cirujano, se realizó una intervención con disección femoral. No se produjeron conversiones a corrección abierta por complicaciones trombóticas o embólicas. El éxito técnico respectivo del AFP fue del 94% en comparación con el 98% del abordaje ecoguiado. El perfil de complicaciones en el grupo ecoguiado mejoró de forma destacada hasta el 0% en comparación con los 6 pacientes (7%) sometidos a un AFP. Cuatro de los 6 pacientes presentaron hematomas, mientras que 2 pacientes desarrollaron pseudoaneurismas.
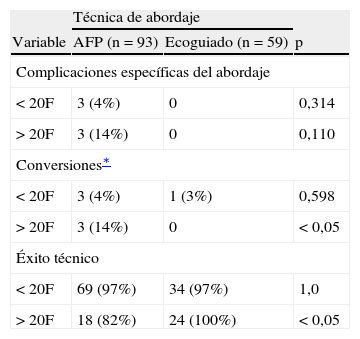
El impacto en los resultados de la técnica de abordaje y del tamaño del introductor se presenta en la tabla III. La cohorte con abordaje ecoguiado no sufrió ninguna complicación en 59 puntos de abordaje después de un período medio de seguimiento de 9 (±5) meses. El abordaje ecoguiado presentó una reducción global de los índices de conversión de los abordajes para introductores > 20F, mientras que la diferencia en el caso de introductores de menor calibre fue inapreciable. Con el abordaje ecoguiado, el éxito técnico con introductores de gran calibre mejoró del 82 al 100%, p < 0,05. También se evaluó el impacto del IMC en los resultados, pero no se observaron diferencias significativas en relación con la técnica de abordaje. El único paciente en el que fue necesaria la conversión secundaria al fallo del dispositivo en el grupo de abordaje ecoguiado presentó un IMC < 35 kg/m2. Solamente 7 pacientes de la cohorte con abordaje ecoguiado presentaron un IMC > 35 kg/m2, con una tasa de éxito técnico del 100% en comparación con los 13 pacientes del grupo de AFP con una tasa de éxito técnico del 87% (p = 0,31). No se produjeron complicaciones trombóticas ni infecciones de la zona quirúrgica en esta serie.
Comparación univariable de los resultados relacionados con el abordaje estratificados según la técnica del abordaje y calibre del introductor
| Técnica de abordaje | |||
| Variable | AFP (n = 93) | Ecoguiado (n = 59) | p |
| Complicaciones específicas del abordaje | |||
| < 20F | 3 (4%) | 0 | 0,314 |
| > 20F | 3 (14%) | 0 | 0,110 |
| Conversiones∗ | |||
| < 20F | 3 (4%) | 1 (3%) | 0,598 |
| > 20F | 3 (14%) | 0 | < 0,05 |
| Éxito técnico | |||
| < 20F | 69 (97%) | 34 (97%) | 1,0 |
| > 20F | 18 (82%) | 24 (100%) | < 0,05 |
AFP: arteriotomía femoral percutánea.
El tratamiento percutáneo de los aneurismas puede realizarse con una tasa de éxito técnico elevada y un perfil de complicaciones relacionadas con el abordaje extremadamente bajo. En este informe, la tasa global de éxito técnico fue del 95% y la tasa de complicaciones inguinales fue del 5%. El beneficio del cierre percutáneo es significativo si se comparan sus resultados con la tasa de infección de la zona quirúrgica del 8%, la tasa de dehiscencia de los puntos y necrosis del 6,5%, y la tasa de linfocele del 4% de la disección femoral en el TEVA9. La morbilidad a largo plazo en los pacientes sometidos a disección de la arteria femoral también puede presentarse en forma de linfoceles diferidos, dolor crónico, y edema escrotal, mientras que es extremadamente raro que los pacientes presenten complicaciones diferidas secundarias al cierre percutáneo4.
La mayoría de los datos publicados sobre esta técnica representan series de casos de centros únicos; sin embargo, varios autores han documentado factores de riesgo de fracaso técnico y aumento del riesgo de las complicaciones inguinales. Se ha constatado que tanto la obesidad como los introductores de gran calibre tienen un elevado perfil de complicaciones y una baja tasa de éxito técnico7. Al utilizar el abordaje ecoguiado, destacamos que la mejora de los resultados en los pacientes con obesidad mórbida es insignificante, pero esta ayuda técnica mejora la morbilidad global de la intervención y la tasa de éxito técnico en el caso de introductores de gran calibre.
La obesidad se ha asociado de forma uniforme con las complicaciones inguinales y varios autores la han citado como causa potencial del fracaso de los DCMS5,7,10,11. El tejido adiposo redundante y los pliegues inguinales suponen una dificultad para el abordaje percutáneo. A menudo, es necesario que un ayudante retire el tejido adiposo mientras se identifican las referencias anatómicas de la ingle. Si bien la obesidad mórbida es un factor predisponente para la aparición de complicaciones asociadas al cierre percutáneo, estos pacientes presentan también un riesgo extremadamente elevado de complicaciones de la herida tras la disección de la AFC. Por este motivo, el cierre percutáneo podría ser probablemente más ventajoso.
Los pacientes obesos dificultan el éxito de esta intervención al distorsionar las referencias anatómicas inguinales y poner al cirujano en riesgo de canular en una zona inguinal demasiado alta o baja. Si se obtiene un abordaje demasiado alto a través del borde desplazado del ligamento inguinal y el DCMS apuntala la fascia al lugar de la arteriotomía, el resultado puede ser devastador y potencialmente letal cuando el paciente inicie la deambulación. Hemos experimentado esta complicación en una ocasión, lo que nos impulsó a utilizar la ayuda de la ecografía para asegurar un abordaje lo más bajo posible en la AFC sin puncionar la arteria femoral superficial. Con la utilización del abordaje ecoguiado, ningún paciente con un IMC > 35 kg/m2 sufrió complicaciones inguinales y se realizó el cierre satisfactorio de la arteriotomía en todos los pacientes con obesidad mórbida. La única conversión a una disección femoral abierta se produjo en un paciente con un IMC < 35 kg/m2.
Los introductores de mayor calibre, entre 18-20F, contribuyen también al riesgo de conversión a corrección abierta y a la morbilidad de la intervención. Si bien la mayoría de las series notificaron una tasa de éxito del 90-95% con introductores ≤ 18F, las tasas de éxito con introductores ≥ 20F se acercan al 50-85%4,5,12,13. La mayoría de estos fracasos son problemas técnicos que pueden limitarse con una mayor experiencia en el empleo del dispositivo Prostar XL12. Un abordaje adecuado es esencial para el éxito de esta técnica cuando se utilizan introductores de gran calibre en los que existe poco margen de error. El abordaje “perfecto” comporta un cierre perfecto. El abordaje ecoguiado tiene algunas ventajas obvias. Es barato y fácilmente disponible para los cirujanos vasculares, y puede realizarse un examen de seguimiento en pocos minutos. Esto permite que el cirujano identifique la localización adecuada y una porción del vaso con calcificación reducida. Al obtener un abordaje justo por encima de la arteria profunda, el cirujano se asegura que el dispositivo Prostar de 10F no se coloca en la arteria femoral superficial o en la arteria profunda, y esto marca el punto de abordaje más bajo para evitar una “punción alta” a través del ligamento inguinal del paciente y las partes blandas.
No observamos ningún caso de trombosis venosa en nuestra serie, si bien esta complicación se ha descrito en otras series4. Todos los pacientes de esta serie recibieron anticoagulación con 80-100 U/kg de heparina durante la intervención, mientras que algunos autores reducen el volumen de heparina a 1.000-3.000 unidades en el caso de una EVAR percutánea. Otra razón de la ausencia de complicaciones trombóticas en nuestra cohorte puede atribuirse a asegurar el abordaje en la AFC en oposición a los vasos de pequeño calibre (arteria femoral superficial o profunda). Además, no observamos ningún caso de infección quirúrgica en la zona inguinal percutánea. Esta entidad es un suceso descrito con muy poca frecuencia (0,2%) pero puede asociarse con una morbilidad significativa4. Nosotros tenemos como costumbre utilizar paños quirúrgicos adhesivos estériles, antibióticos preoperatorios, y en todos los casos nos atenemos estrictamente a las técnicas estériles.
El uso extraoficial de este DCMS no está exento de riesgo de conversión (5% en esta serie) a disección femoral abierta, y existe una clara curva de aprendizaje utilizando el dispositivo. Todos los casos en los que fue necesaria la conversión fueron resultado de una hemostasia inadecuada. Recomendamos que todas las intervenciones se realicen en una unidad quirúrgica y que el cirujano esté familiarizado con los entresijos del dispositivo y sepa corregir su mal funcionamiento. Cuando se produce un fallo técnico, se puede avanzar un dilatador a través de la arteriotomía sobre la guía vascular hidrofílica que permanece colocada. Posteriormente, colocamos un segundo dispositivo o realizamos una disección femoral controlada en la AFC. Al inicio de la curva de aprendizaje es prudente utilizar el DCMS justo en la extremidad contralateral en pacientes delgados y luego ir avanzando hacia ingles más difíciles e introductores de mayor calibre a medida que se adquiere seguridad.
Algunos autores utilizan el dispositivo Proglide de 6F (Abbott) para el TEVA percutáneo. Nosotros utilizamos este dispositivo de forma rutinaria para introductores de menor tamaño. Con introductores mayores preferimos el dispositivo Prostar XL de 10F por las siguientes razones: el dispositivo permite un único despliegue, las agujas de sutura se expanden desde el interior de la arteria y es menos caro. Según nuestra experiencia, el dispositivo Proglide requiere dos dispositivos y dos despliegues. El segundo despliegue se rota de forma que las suturas se crucen, lo que puede ser un proceso impreciso. Además, la lengüeta que se despliega en el vaso permite muy poca rotación para separar ambas suturas. Si bien existen buenos resultados con ambos dispositivos, preferimos el método de despliegue de Prostar XL (desde el interior al exterior del vaso) para vasos con introductores de mayor calibre. Por último, el coste de un único dispositivo Prostar XL es aproximadamente 200 $ menor que el coste de dos dispositivos Proglide.
Este estudio tiene limitaciones que merecen ser consideradas. El diseño retrospectivo de este estudio tiende al sesgo inherente de los datos. Esta serie constituye una serie consecutiva de TEVA percutáneos tanto anteriores como posteriores a la modificación de la técnica de abordaje; sin embargo, sigue existiendo un sesgo de selección potencial. Además, la serie corresponde a una población de pequeño tamaño de un único centro, lo que aumenta la posibilidad de un error de tipo II. Si bien sería necesario un ensayo comparativo, prospectivo y con asignación aleatoria para validar nuestros resultados, creemos que esto no es necesario. La facilidad de uso y otros aspectos favorables del abordaje ecoguiado representan un claro beneficio en pacientes obesos en los que se emplean introductores de gran calibre.
ConclusionesEl tratamiento percutáneo de la patología aneurismática aórtica ofrece varias ventajas sobre el abordaje abierto, pero esta técnica no está exenta del riesgo de conversión a disección femoral abierta convencional. La aparición del abordaje femoral ecoguiado para el tratamiento percutáneo de los aneurismas aórticos presenta una tasa de éxito técnico creciente y tiene un impacto clínico significativo en la reducción de las complicaciones relacionadas con el abordaje. La práctica de esta técnica de soporte apenas incrementa la duración o el coste de la intervención, y mejora la tasa de éxito técnico, especialmente en pacientes en los que son necesarios introductores de gran calibre.