El objetivo de este trabajo es conocer experiencia inicial con la terapia térmica con vapor de agua (TTVA) para hiperplasia benigna de próstata (HBP) en los hospitales universitarios españoles, así como describir las diferencias en cuanto a técnica y seguimiento observadas entre los centros.
Materiales y métodosEste estudio multicéntrico observacional retrospectivo recogió características basales, datos quirúrgicos, posoperatorios y seguimiento a los uno, tres, seis, 12 y 24 meses, incluyendo cuestionarios validados, variaciones flujométricas, complicaciones y la necesidad de tratamiento farmacológico y quirúrgico tras el procedimiento. También se analizaron los posibles desencadenantes de retención aguda de orina (RAO) en el posoperatorio.
ResultadosSe incluyeron un total de 105 pacientes. No se observaron diferencias entre los grupos con y sin RAO con respecto a tiempo de sondaje (cinco y 4,3 días respectivamente, p = 0,178), ni volumen prostático (47,9 y 41,4 g, respectivamente, p = 0,147). La mejoría media a los tres, seis, 12 y 24 meses en cuanto de flujo máximo fue de 5,3, 5,2, 4,2 y 3,8 mL/s, respectivamente. En cuanto a la eyaculación, se observa una mejoría en la misma a partir de los tres meses de seguimiento que se mantiene en el tiempo.
ConclusionesEl tratamiento mínimamente invasivo de HBP con TTVA presenta buenos resultados funcionales a 24 meses de seguimiento, sin afectación significativa de la función sexual y con una baja incidencia de complicaciones. Existen pequeñas variaciones principalmente en cuanto al posoperatorio inmediato entre los hospitales participantes en el estudio.
The aim of this work is to evaluate the initial experience with water vapor thermal therapy (WVTT) for benign prostatic hyperplasia (BPH) in Spanish university hospitals, as well as to describe the differences in technique and follow-up between centers.
Materials and MethodsThis retrospective observational multicenter study collected baseline characteristics, surgical, postoperative and follow-up data at 1, 3, 6, 12 and 24 months, including validated questionnaires, flowmetric variations, complications, and the need for pharmacological or surgical treatment following the procedure. Possible triggers for postoperative acute urinary retention (AUR) were also analyzed.
ResultsA total of 105 patients were included. No differences were observed between the groups with and without AUR with respect to catheterization time (5 and 4.3 days respectively, p = 0.178), or prostate volume (47.9 gr and 41.4 gr respectively, p = 0.147). The mean improvement at 3, 6, 12 and 24 months in terms of peak flow was 5.3, 5.2, 4.2 and 3.8 ml/s, respectively. As for ejaculation, an improvement was observed after 3 months of follow-up and was maintained over time.
ConclusionsMinimally invasive treatment for BPH with WVTT shows good functional outcomes at 24 months follow-up, without significant impairment of sexual function and a low incidence of complications. There are minor inter-hospital variations, mainly in the immediate postoperative period.
La obstrucción infravesical (OI) producida por hiperplasia benigna de próstata (HBP) es uno de los trastornos urinarios más frecuentes en el varón mayor1. Los tratamientos mínimamente invasivos suponen una alternativa cada vez más presente en su armamentario de tratamiento2,3.
La terapia térmica con vapor de agua (TTVA, Rezūm System, Boston Scientific, Marlborough, MA), utiliza radiofrecuencia para crear energía térmica en forma de vapor de agua (540 calorías/mL H2O). El vapor de agua viaja a través del intersticio celular hasta el límite del plano tisular entre zonas prostáticas produciendo una disrupción de las membranas celulares y una consecuente necrosis del tejido prostático4,5.
Existe evidencia de buena calidad sobre la seguridad y efectividad en el tratamiento con respecto a los síntomas de HBP a mediano plazo, así como de los potenciales beneficios en la esfera sexual de este tratamiento comparado con el tratamiento farmacológico para HBP6–8.
El objetivo de este trabajo es conocer experiencia inicial con la TTVA en los hospitales universitarios españoles, describir la evolución y complicaciones de los pacientes tras la intervención y conocer las diferencias en cuanto a protocolos de tratamiento entre los centros participantes.
Materiales y métodosDiseño del estudio y selección de pacientesRealizamos un estudio multicéntrico observacional y retrospectivo en el cual participaron seis hospitales universitarios públicos españoles. El estudio fue aprobado por el Comité de Ética en Investigación con medicamentos del centro del investigador principal (C2022/13). Se incluyeron a los primeros pacientes sometidos a TTVA en cada uno de los hospitales participantes en el estudio, que no sean portadores de sonda vesical (SV) en el momento de la intervención, con volúmenes prostáticos entre 30 y 80 mL y con valores de flujo máximo (Qmáx) < 15 mL/s en una uroflujometría con un volumen miccional > 150 mL.
VariablesSe recogieron los datos de seguimiento a uno, tres, seis, 12 y 24 meses incluyendo características basales, puntuación obtenida en los cuestionarios Puntuación internacional de los síntomas prostáticos (IPSS), Índice Internacional de Función Eréctil (IIEF), Male Sexual Health Questionnaire-Ejaculatory Dysfunction (MSHQ-EjD), valores uroflujométricos, complicaciones y la necesidad de retratamiento farmacológico o quirúrgico tras el procedimiento.
Realizamos un análisis detallado de los posibles desencadenantes de retención aguda de orina (RAO) tras retirada de SV, comparando volumen prostático basal, número de inyecciones intraprostáticas y días de SV entre los pacientes que presentaron RAO posoperatoria y los que no.
ProcedimientoLos protocolos específicos quirúrgico y posquirúrgicos fueron definidos por cada centro participante. Se recogió el volumen prostático y la presencia de lóbulo medio prostático por ecografía transabdominal o transrectal, el número de inyecciones intraprostáticas por procedimiento, el tratamiento posoperatorio aplicado y el tiempo de retirada de SV.
Análisis estadísticoEn el caso de las variables de tipo cuantitativo se han aportado medidas de tendencia central y dispersión. Además, se realizaron pruebas de normalidad mediante el test de Shapiro-Wilk. En el caso de las variables de tipo cualitativo se han mostrado los porcentajes válidos.
Se compararon los datos sociodemográficos y clínicos en función de los pacientes con y sin RAO posoperatoria mediante el testU Mann-Whitney. Los cambios en las variables principales de estudio (IIEF, MSHQ, IPPS y Qmáx) se analizaron mediante el test de Wilcoxon. Además, se compararon las características de los pacientes en función del centro hospitalario de procedencia mediante el test de Kruskall-Wallis. Se utilizó el programa estadístico R Studio (V2.5). Se determinó como significancia estadística un valor de p < 0,05.
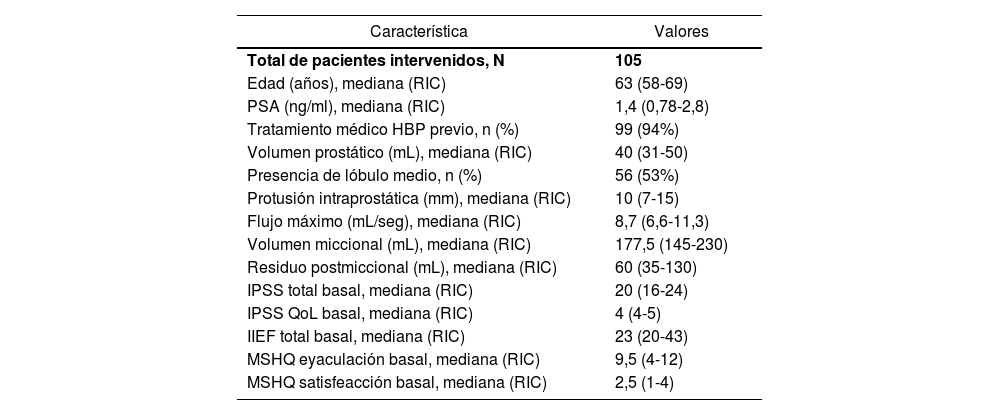
ResultadosCaracterísticas basalesSe incluyeron un total de 105 pacientes sometidos a TTVA entre el 1/1/2019 y 1/7/2022. Las características basales se recogen en la tabla 1. Los datos quirúrgicos y posoperatorios se recogen en la tabla 2; 94% de pacientes (99 en total) recibía algún tipo de tratamiento para HBP antes de la intervención, 93 con α-bloqueadores, 43 con inhibidores de la 5 α-reductasa (I5AR), dos con IPDE5 y dos con fitoterapia. La mediana de número medio de inyecciones intraprostáticas fue de 4 (RIC: 3-5) con una mediana densidad de inyección por cada 10 g de volumen prostático de 1 (RIC: 0,8-1,33).
Datos basales de pacientes sometidos a terapia térmica con vapor de agua
| Característica | Valores |
|---|---|
| Total de pacientes intervenidos, N | 105 |
| Edad (años), mediana (RIC) | 63 (58-69) |
| PSA (ng/ml), mediana (RIC) | 1,4 (0,78-2,8) |
| Tratamiento médico HBP previo, n (%) | 99 (94%) |
| Volumen prostático (mL), mediana (RIC) | 40 (31-50) |
| Presencia de lóbulo medio, n (%) | 56 (53%) |
| Protusión intraprostática (mm), mediana (RIC) | 10 (7-15) |
| Flujo máximo (mL/seg), mediana (RIC) | 8,7 (6,6-11,3) |
| Volumen miccional (mL), mediana (RIC) | 177,5 (145-230) |
| Residuo postmiccional (mL), mediana (RIC) | 60 (35-130) |
| IPSS total basal, mediana (RIC) | 20 (16-24) |
| IPSS QoL basal, mediana (RIC) | 4 (4-5) |
| IIEF total basal, mediana (RIC) | 23 (20-43) |
| MSHQ eyaculación basal, mediana (RIC) | 9,5 (4-12) |
| MSHQ satisfeacción basal, mediana (RIC) | 2,5 (1-4) |
PSA: antígeno prostático específico; IIEF: índice internacional de función eréctil; MSHQ-EjD: versión corta del cuestionario sobre salud sexual masculina que evalúa disfunción eyaculatoria; IPSS: puntuación internacional de los síntomas prostáticos; QoL: calidad de vida, sección sobre calidad de vida del cuestionario IPSS; RIC: rango intercuartil.
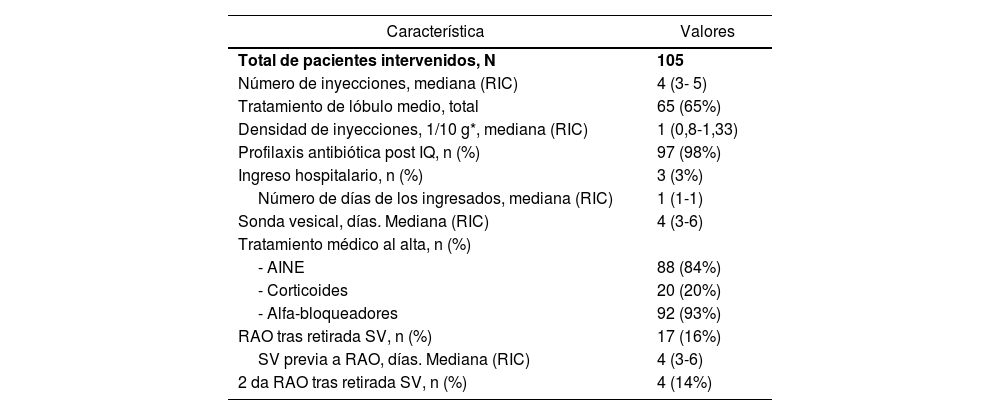
Datos quirúrgicos de terapia térmica con vapor de agua y posoperatorios
| Característica | Valores |
|---|---|
| Total de pacientes intervenidos, N | 105 |
| Número de inyecciones, mediana (RIC) | 4 (3- 5) |
| Tratamiento de lóbulo medio, total | 65 (65%) |
| Densidad de inyecciones, 1/10 g*, mediana (RIC) | 1 (0,8-1,33) |
| Profilaxis antibiótica post IQ, n (%) | 97 (98%) |
| Ingreso hospitalario, n (%) | 3 (3%) |
| Número de días de los ingresados, mediana (RIC) | 1 (1-1) |
| Sonda vesical, días. Mediana (RIC) | 4 (3-6) |
| Tratamiento médico al alta, n (%) | |
| - AINE | 88 (84%) |
| - Corticoides | 20 (20%) |
| - Alfa-bloqueadores | 92 (93%) |
| RAO tras retirada SV, n (%) | 17 (16%) |
| SV previa a RAO, días. Mediana (RIC) | 4 (3-6) |
| 2 da RAO tras retirada SV, n (%) | 4 (14%) |
IQ: intervención quirúrgica; AINE: antinflamatorios no esteroideos; RAO: retención aguda de orina; SV: sonda vesical.
Un total de tres pacientes (3%) presentaron alguna complicación requirió ingreso hospitalario. En todos los casos el ingreso fue de un solo día y los motivos fueron fiebre en un caso y cuadro vasovagal en dos casos (Clavien-Dindo I-II). Tras recibir el alta, siete pacientes (6,7%) presentaron infección de orina requiriendo tratamiento antibiótico adicional y dos pacientes (1,9%) presentaron hematuria requiriendo lavados vesicales manuales.
La mediana de tiempo de sondaje vesical tras el procedimiento fue de cuatro días (RIC: 3-6). El principal determinante del tiempo de sondaje fue la institución en la que se realizaba la intervención. Diecisiete pacientes (16%) presentaron RAO tras la primera retirada de SV y cuatro pacientes (3,8%) presentaron un segundo episodio de RAO. No se observaron diferencias entre los grupos con y sin RAO con respecto a las medianas de tiempo de sondaje (cinco y 4,3 días, respectivamente, p = 0,178), volumen prostático (47,9 y 41,4 g, respectivamente, p = 0,147), ni número de inyecciones intraprostáticas (5,25 y 4,5, respectivamente, p = 0,266).
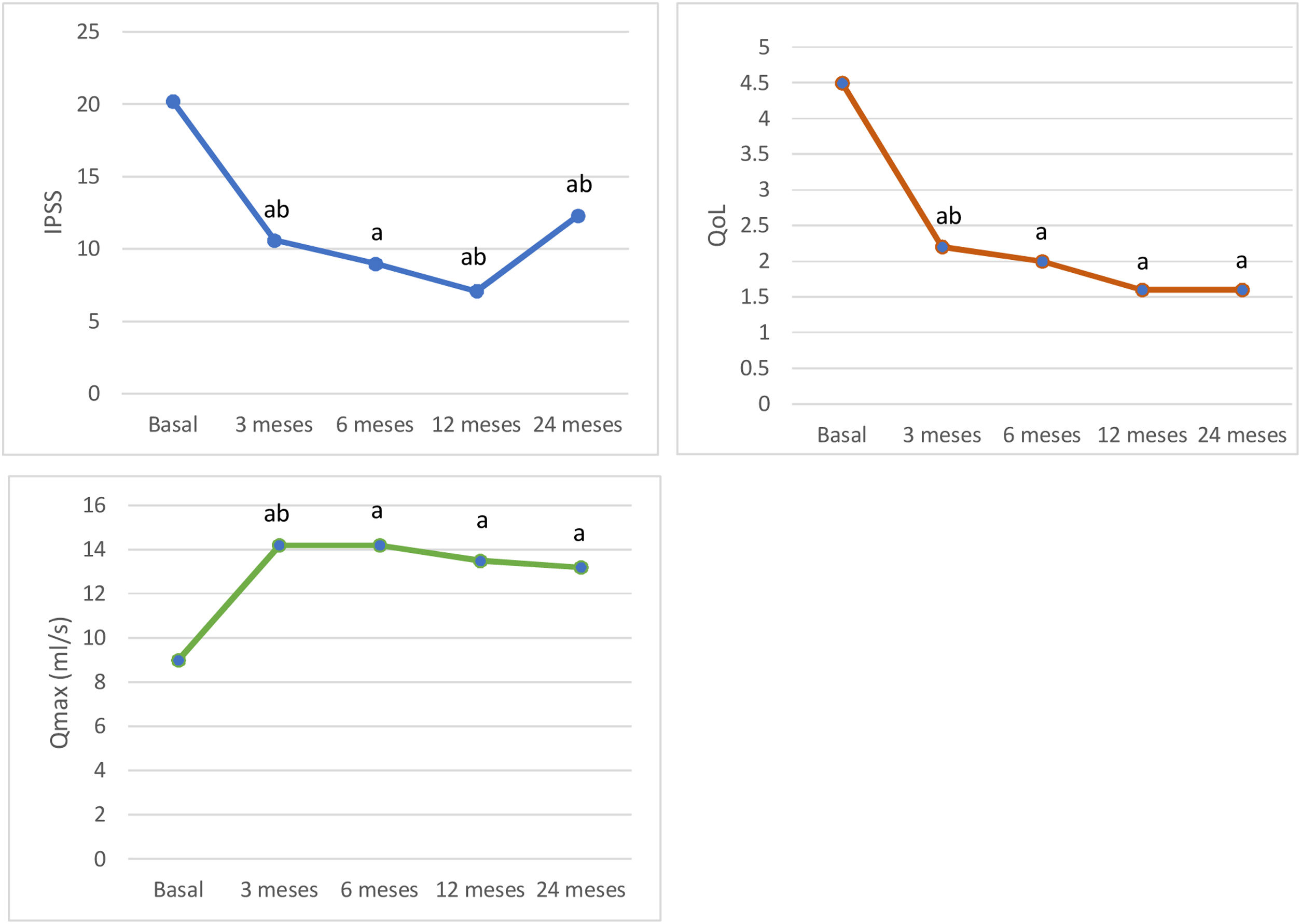
Evolución flujometría e IPSSEl número de pacientes con seguimiento a tres, seis, 12 y 24 meses fue de 105, 86, 75 y 60, respectivamente. Fueron seguidos mediante uroflujometría y cuestionario IPSS y la sección calidad de vida del cuestionario IPSS (CdV). En cuanto a la evaluación de la función sexual, cuatro hospitales realizaron un seguimiento con el cuestionario IIEF y dos con el MSHQ-EjD.
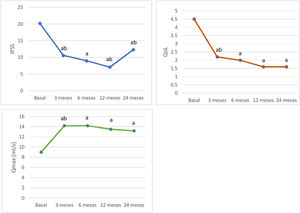
La figura 1 muestra la evolución de los valores de Qmáx, IPSS y CdV. Se observa una mejoría de los tres parámetros estadísticamente significativa con respecto al basal y que se mantiene en el tiempo. La mejoría media a los tres, seis, 12 y 24 meses en cuanto de Qmáx fue de 5,3, 5,2, 4,2 y 3,8 mL/s, respectivamente (respecto a basal p < 0,05), en cuanto a IPSS fue de 9,2, 11,2, 13,1, 7,1 puntos, respectivamente (respecto a basal p < 0,05), y en cuanto a QoL fue de 2,3, 2,5, 2,9 y 2,9 puntos, respectivamente (respecto a basal p < 0,05).
Evolución de flujo máximo (Qmáx), puntuación cuestionario IPSS y QoL.
IPSS: puntuación internacional de los síntomas prostáticos; QoL: calidad de vida, sección sobre calidad de vida del cuestionario IPSS; Qmáx: valor de flujo máximo en mL/s medido mediante uroflujometría.
a p < 0,05 vs. visita basal (test de Wilcoxon)
b p < 0,05 vs. visita previa (test de Wilcoxon).
Se trató el lóbulo medio en 65 pacientes (62%). Solo en cinco pacientes con lóbulo medio identificado en ecografía prequirúrgica no se realizó tratamiento del mismo. En estos cinco, la media de mejoría de Qmáx a los seis meses fue de 3,16 mL/s, algo inferior a la media global.
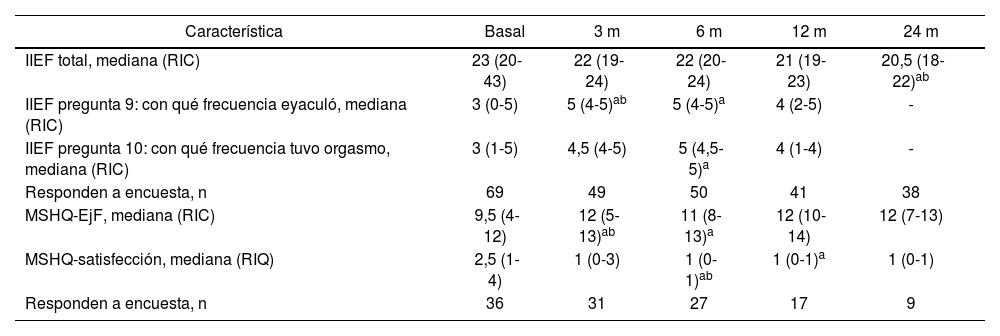
Función sexualLa tabla 3 muestra la evolución de la función sexual valorada mediante los cuestionarios IIEF y/o MHSQ-EjD. Si bien los valores totales de IIEF muestran una ligera disminución a partir de los 12 meses de seguimiento, las preguntas específicas sobre eyaculación muestran una mejoría de la misma a partir de los tres meses que se mantiene en el tiempo. En los pacientes evaluados mediante el cuestionario MSHQ-EjF también se observó una evolución positiva en cuanto a la eyaculación con mayores valores a partir del tercer mes de seguimiento, con un pico a los 12 meses y que se mantienen por encima de los valores basales a los 24 meses.
Valoración de la función sexual tras terapia térmica con vapor de agua
| Característica | Basal | 3 m | 6 m | 12 m | 24 m |
|---|---|---|---|---|---|
| IIEF total, mediana (RIC) | 23 (20-43) | 22 (19-24) | 22 (20-24) | 21 (19-23) | 20,5 (18-22)ab |
| IIEF pregunta 9: con qué frecuencia eyaculó, mediana (RIC) | 3 (0-5) | 5 (4-5)ab | 5 (4-5)a | 4 (2-5) | - |
| IIEF pregunta 10: con qué frecuencia tuvo orgasmo, mediana (RIC) | 3 (1-5) | 4,5 (4-5) | 5 (4,5-5)a | 4 (1-4) | - |
| Responden a encuesta, n | 69 | 49 | 50 | 41 | 38 |
| MSHQ-EjF, mediana (RIC) | 9,5 (4-12) | 12 (5-13)ab | 11 (8-13)a | 12 (10-14) | 12 (7-13) |
| MSHQ-satisfección, mediana (RIQ) | 2,5 (1-4) | 1 (0-3) | 1 (0-1)ab | 1 (0-1)a | 1 (0-1) |
| Responden a encuesta, n | 36 | 31 | 27 | 17 | 9 |
IIEF: Índice internacional de función eréctil; MSHQ-EjD: versión corta del cuestionario sobre salud sexual masculina que evalúa disfunción eyaculatoria; RIC: rango intercuartil.
a p < 0,05 vs. visita basal (test de Wilcoxon).
b p < 0,05 vs. visita previa (test de Wilcoxon).
A los 24 meses de tratamiento, seis pacientes (10%) habían sido sometidos a retratamiento quirúrgico, todos ellos mediante resección transuretral de próstata, sin complicaciones. El tratamiento médico con α-bloqueadores e I5AR pasó de 89 y 41% de pacientes, respectivamente, a un mínimo de 22 y 5% a los seis meses y 30 y 8% a los 24 meses, respectivamente.
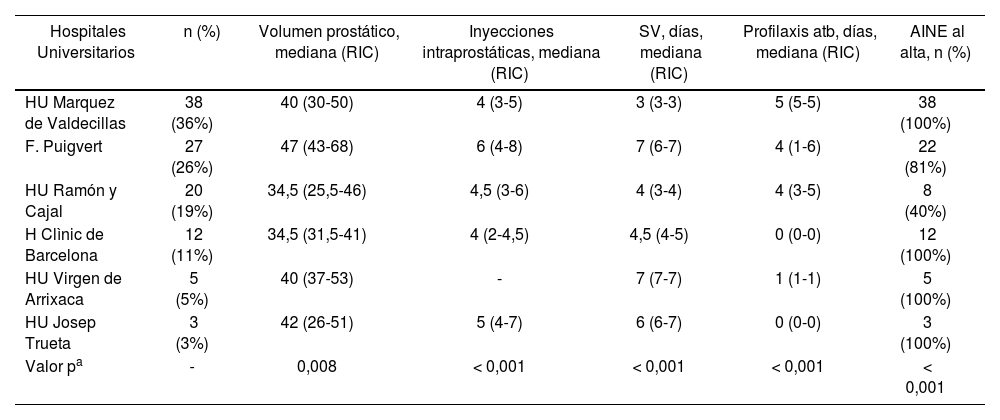
Variaciones técnicas entre hospitalesLas variaciones entre hospitales se recogen en la tabla 4. El tiempo de sondaje en cada hospital varia desde una mediana de 3,2 hasta siete días. La mediana volumen prostático basal fue de entre 34,5 y 47 g (p = 0,008). La mediana de inyecciones por procedimiento varió entre 4 y 6 (p < 0,001). En tres de los seis hospitales se pautó profilaxis antibiótica de mediana entre cuatro y cinco días, en los tres restantes no se realizó pauta antibiótica de profilaxis o solo de pautó un día (p < 0,001). Excepto por un hospital, todos pautaron antiinflamatorios no esteroideos (AINE) al alta en la mayoría de los pacientes. En uno de los hospitales se realiza cistoscopia antes de cada caso, mientras que en el resto no se reporta esta práctica de forma sistemática.
Variaciones entre hospitales en cuanto a cirugía y manejo posoperatorio
| Hospitales Universitarios | n (%) | Volumen prostático, mediana (RIC) | Inyecciones intraprostáticas, mediana (RIC) | SV, días, mediana (RIC) | Profilaxis atb, días, mediana (RIC) | AINE al alta, n (%) |
|---|---|---|---|---|---|---|
| HU Marquez de Valdecillas | 38 (36%) | 40 (30-50) | 4 (3-5) | 3 (3-3) | 5 (5-5) | 38 (100%) |
| F. Puigvert | 27 (26%) | 47 (43-68) | 6 (4-8) | 7 (6-7) | 4 (1-6) | 22 (81%) |
| HU Ramón y Cajal | 20 (19%) | 34,5 (25,5-46) | 4,5 (3-6) | 4 (3-4) | 4 (3-5) | 8 (40%) |
| H Clìnic de Barcelona | 12 (11%) | 34,5 (31,5-41) | 4 (2-4,5) | 4,5 (4-5) | 0 (0-0) | 12 (100%) |
| HU Virgen de Arrixaca | 5 (5%) | 40 (37-53) | - | 7 (7-7) | 1 (1-1) | 5 (100%) |
| HU Josep Trueta | 3 (3%) | 42 (26-51) | 5 (4-7) | 6 (6-7) | 0 (0-0) | 3 (100%) |
| Valor pa | - | 0,008 | < 0,001 | < 0,001 | < 0,001 | < 0,001 |
RIC: rango intercuartil; AINE: antinflamatorios no esteroideos; SV: sonda vesical.
aTest de Kruskal-Wallis.
Desde la primera publicación sobre TTVA en 2016, la evidencia sobre la eficacia de esta técnica ha ido aumentando4. En España, recientemente se han publicado resultados positivos9. Nuestro estudio se diferencia en la participación únicamente de hospitales públicos universitarios, una selección de pacientes más restrictiva en cuanto a volumen prostático, no incluir paciente con SV en el momento del procedimiento y en que realizamos un mayor tiempo de seguimiento con un mayor número de pacientes durante el seguimiento. A nuestro leal saber y entender, este es solo el segundo estudio multicéntrico con dos años de seguimiento sobre TTVA8.
Al observar la elevada incidencia de tratamiento de lóbulo medio en nuestra serie (62%) se pone de manifiesto la utilidad de que el tratamiento con TTVA presente esta posibilidad sin una gran dificultad técnica, a diferencia de otros tratamiento mínimamente invasivos8,10. Aunque el número de eventos es demasiado bajo para sacar conclusiones, en los casos con identificación del lóbulo medio en ecografía previa que no fueron tratados en la cirugía, la mejoría de Qmáx a los seis meses fue menor al promedio (3,16 vs. 5,2 mL/s). Esta característica ya fue comentada por McVary et al. quienes observaron que 70% de los pacientes de su serie que requirieron retratamiento quirúrgico, presentaban un lóbulo medio prostático que no fue tratado inicialmente8.
No se observó asociación entre tiempo de sondaje e incidencia de RAO posoperatoria. La media de sondaje inicial entre los 17 pacientes (16,2%) que presentaron RAO y la media global de tiempo de sondaje fue similar (5 vs. 4,6 días, respectivamente). De los cinco hospitales que participaron en este estudio, cuatro pautaban sistemáticamente AINE en el posoperatorio. En general el procedimiento se realizó siempre de forma ambulatoria con solo tres de los 105 pacientes requiriendo un ingreso de un día por mareos en dos casos y fiebre en un caso.
Entre los diferentes estudios publicados sobre Rezūm observamos una elevada consistencia en cuanto a los valores de eficiencia. Por otro lado, llama la atención la variabilidad en una de las complicaciones que puede presentar esta técnica, la RAO tras retirada de SV. En los estudios revisados, esta varía entre 3,7 y 33%2–7. En un intento de esclarecer posibles causas analizamos la relación en nuestra serie de RAO, con una incidencia de 16%, con tiempo de sondaje, volumen prostático basal y número de inyecciones intraprostáticas sin identificar diferencias significativas en estos parámetros. Sin embargo, esto podría deberse al bajo número de casos presentes en nuestra serie, 17 en total. Una situación de llama la atención es que de los pacientes que presentaron RAO en uno de los hospitales, todos habían presentado RAO antes de la intervención. Sin embargo, esta asociación no se observó en el resto de los hospitales.
La mejoría media de IPSS, QoL y Qmáx a los 12 meses (13,1, 2,9 y 4,2 mL/s, respectivamente) es similar a la observada en otros estudios con seguimientos entre seis meses y cinco años7.
Como en otros estudios, la eyaculación se conserva en casi la totalidad de pacientes tratados de TTVA7. La mejoría en la eyaculación con respecto al basal observada en nuestro estudio probablemente se deba a la combinación de esta conservación de la eyaculación junto con el abandono del tratamiento médico para HBP.
La incidencia de retratamiento quirúrgico a dos años de seguimiento de nuestra serie (10%), es superior a la observada en por McVary et al. con un retratamiento quirúrgico a cinco años de 4,4% (aunque 83% de retratamientos se realizaron en los primeros dos años) y la observada por Dixon et al. con 1,5% a dos años4,8. Sin embargo, en estudios con menor seguimiento la taza de retratamiento es en algunos casos mayor como 2,3% observado por Mollengarden et al. a seis meses de seguimiento, entre otros11–13. En nuestra serie, llama la atención que, de los seis casos de retratamiento quirúrgico, cuatro de ellos se presentaron en los cuatro primeros casos realizados en un único centro, lo que podría hacer sospechar de una cierta curva de aprendizaje en la técnica o en la selección de pacientes. Vale la pena mencionar que la ausencia de complicaciones en el retratamiento se debe en parte a una de las ventajas del TTVA, el no dificultar una cirugía posterior al no dejar implantes permanentes.
El valle de tratamiento con α-bloqueadores y 5 ARI se observó a los seis meses de tratamiento, lo que pone de manifiesto el carácter progresivo de la mejoría funcional tras la TTVA.
Las variaciones entre hospitales se observaron principalmente en el tratamiento posoperatorio inmediato y en menor medida en la selección de casos. En cuanto a la profilaxis antibiótica posoperatoria, la mitad de los hospitales realizaron pautas de cuatro o más días y la mitad no realizaron profilaxis o solo un día. La mitad de los hospitales dejaron la sonda por menos de cinco días y la mitad más de seis días. En cuando al volumen prostático a tratar, el número de inyecciones y la pauta de AINE al alta, cinco de los seis hospitales presentaron datos similares con un hospital en cada uno de estos casos con datos ligeramente diferentes. Si bien es difícil observar diferencias significativas en cuanto a los resultados con el bajo número de pacientes de cada centro, creemos que los hallazgos de este estudio puedan ayudar a optimizar los protocolos de actuación entre hospitales minimizando las molestias innecesarias y las complicaciones y posiblemente mejorando los resultados del procedimiento.
Las principales limitaciones de este estudio son el presentar un bajo número de pacientes en cada centro, especialmente considerando las variaciones técnicas y de seguimiento entre centros, así como el uso de diferentes cuestionarios para evaluar la función sexual. A pesar de ser uno de los estudios con mayor número de pacientes y con mayor tiempo de seguimiento, solo 60 pacientes habían completado el seguimiento a 24 meses en el momento de realizar el análisis de los datos.
ConclusionesEl tratamiento mínimamente invasivo de HBP con TTVA es efectivo con buenos resultados funcionales a 24 meses de seguimiento, sin afectación significativa de la función sexual y con una baja incidencia de complicaciones. Existen pequeñas variaciones principalmente en cuanto al posoperatorio inmediato entre los hospitales participantes en el estudio.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.