El virus de la viruela del mono (VM) es una enfermedad zoonótica con circulación endémica predominante en África Occidental y Central1. Sin embargo, en los últimos años este virus se ha extendido de forma acelerada. Hasta junio de 2022 se han notificado un total de 1.285 casos de VM confirmados por laboratorio en 23países2, siendo España uno de los países más afectados. Aunque la VM no se considera una infección de transmisión sexual (ITS), esta se produce por contacto directo con las lesiones y a través de los fluidos corporales, por lo que también puede transmitirse por contacto sexual3. Recientemente se ha descrito una incidencia particularmente elevada entre hombres que tienen sexo con hombres (HSH)2,4,5.
Reportamos el primer caso de un paciente varón VIH negativo con profilaxis pre-exposición (PrEP) al VIH, y coinfección de viruela del mono, COVID-19 y sífilis.
Varón de 56 años que acude a urgencias por una úlcera genital indolora de 2días de evolución sin otra sintomatología acompañante. El paciente era HSH con antecedentes médicos de depresión, diabetes mellitus tipo2 y un ingreso hospitalario de 7días de duración, 6meses antes, por neumonía asociada a COVID-19. El paciente nunca refirió positividad para una ITS, y 6meses antes tuvo pruebas serológicas negativas para VIH y LÚES. Entre la medicación actual del paciente se incluía la PrEP.
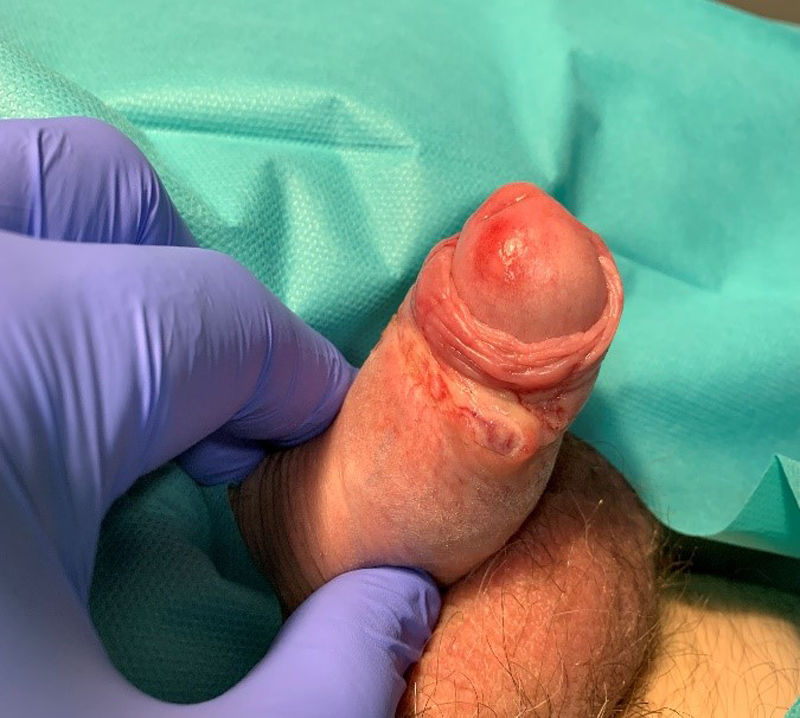
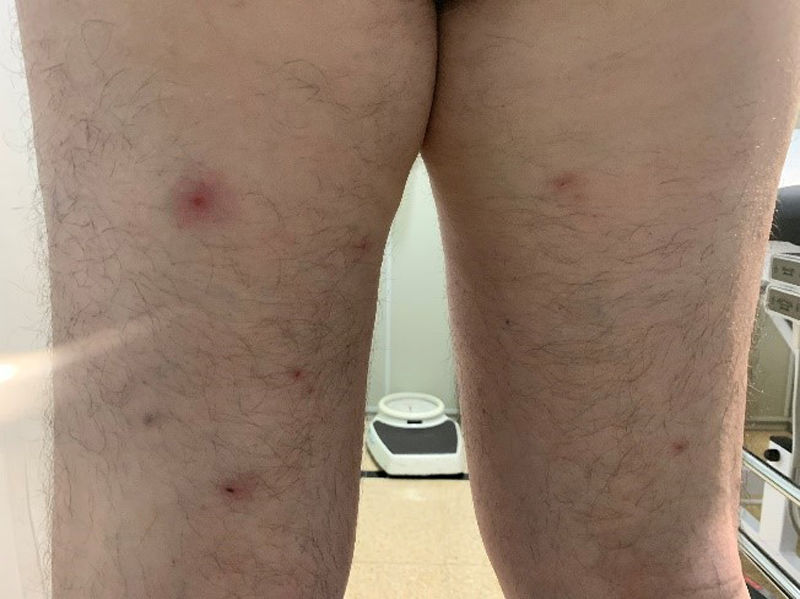
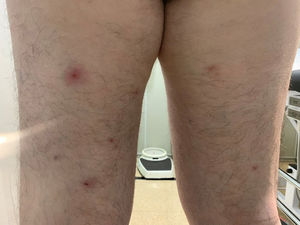
Se realizó una prueba de reacción en cadena de la polimerasa (PCR) para el virus del herpes simple de tipo1 y2 (VHS1-2) mediante una muestra con hisopo, analítica de sangre y serología para lúes y otras ITS (VIH, VHB, VHC). Al día siguiente, el paciente acudió de nuevo por dolor e inflamación en el pene. La exploración física reveló una úlcera genital con bordes indurados y base de fibrina, edema prepucial, eritema en el glande (fig. 1), inflamación dolorosa bilateral en los ganglios linfáticos inguinales y dos lesiones eritematosas y puntiformes en las extremidades. Tenía 37,7°C de temperatura, y la analítica mostraba leucocitosis (15.000/mm3) y proteínaC reactiva 13,7mg/l (valor normal: ≤5,0). La PCR para VHS1-2 fue negativa, quedando pendiente la serología luética. La hipótesis clínica de la úlcera peneana era chancro sifilítico infectado, por lo que se decidió el ingreso del paciente. Siguiendo el protocolo, se realizó una prueba PCR para SARS-CoV-2 previa al ingreso, que resultó positiva.
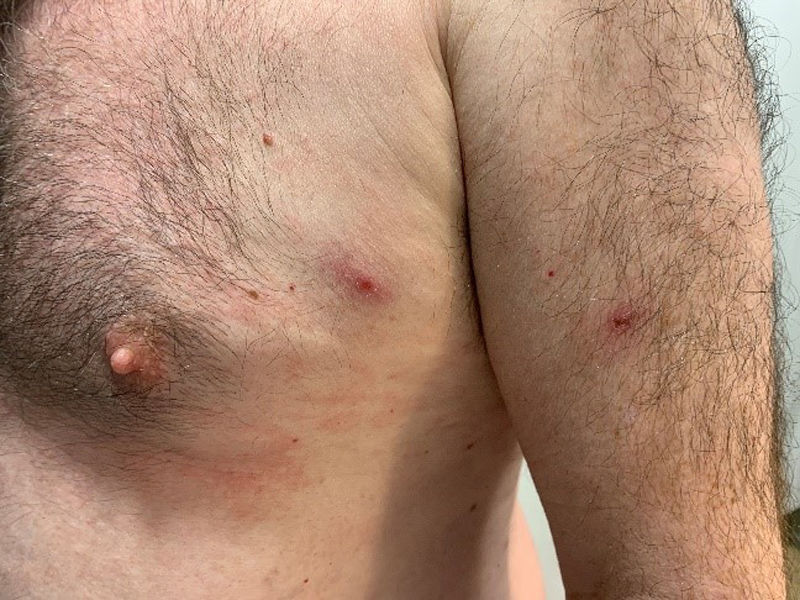
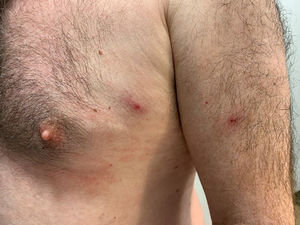
Los resultados de la serología de ITS y del cultivo bacteriológico de la úlcera fueron: RPR1/1 (realizado solo 2días después de la aparición de la úlcera), anticuerpos totales para Treponema pallidum, MEIA y TPHA positivos y serología negativa para VIH, VHB, VHC; el cultivo bacteriológico de la úlcera fue positivo para Staphylococcus aureus. Se prescribió una dosis única de 2,4 millones de unidades de penicilina benzatina y amoxicilina-ácido clavulánico 875/125mg i.v. 1c/8h. En la exploración física se evidenció la aparición de nuevas lesiones ampollosas, pustulosas y ulceradas en las extremidades (fig. 2), nalgas, tórax (fig. 3) y cuero cabelludo. Teniendo en cuenta los brotes recientes de viruela del mono, decidimos realizar una PCR para VM del raspado de las lesiones. Tomamos tres muestras diferentes, dos de las lesiones cutáneas y una de la lesión genital inicial, siendo las dos primeras positivas para VM.
El paciente tenía antecedentes sexuales de HSH sin pareja fija y refirió dos contactos sexuales en las últimas 6semanas, uno de ellos de sexo anónimo. El paciente practicaba sexo anal activo y sexo oral sin utilizar preservativo. No había viajado a zonas endémicas recientemente.
El paciente fue dado de alta al cuarto día: presentaba buen estado general, el edema del pene había desaparecido y la úlcera genital presentaba mejor aspecto. El diagnóstico fue: 1)lúes primaria (chancro infectado); 2)COVID-19; 3)viruela del mono. Las recomendaciones fueron permanecer en casa y evitar el contacto con otras personas hasta la desaparición de la lesión cutánea, informar a las parejas sexuales y mantener las lesiones cubiertas.
Una semana después del alta el paciente refirió buen estado general sin fiebre: el edema del pene, la úlcera genital y los ganglios linfáticos inguinales desaparecieron y la mayoría de las lesiones cutáneas estaban en fase costrosa. Contactó con una de sus parejas sexuales, quien ya había sido diagnosticada de viruela del mono en otro centro. Además, les indicamos a ambos someterse a pruebas serológicas para sífilis, que resultaron positivas.
Este es el primer informe de un caso de coinfección por sífilis, COVID-19 y viruela del mono en un HSH usuario de PrEP y VIH negativo. No fue fácil establecer el diagnóstico debido a que la úlcera infectada en el pene (chancro) confundía la sospecha diagnóstica y al hecho de no haber tenido un caso de viruela del mono previo. Se requiere un alto grado de sospecha para diagnosticar la VM, y es importante disponer de PCR para su confirmación en los servicios de urgencias.
Es muy probable que este paciente haya contraído sífilis y VM de la misma pareja sexual. De hecho, los usuarios de PrEP que no utilizan preservativo no contraen el VIH, pero corren un alto riesgo de contagiarse de otras ITS. Dado que la VM se puede transmitir por vía sexual, es probable que en el futuro haya un número mayor de usuarios de la PrEP infectados por VM.