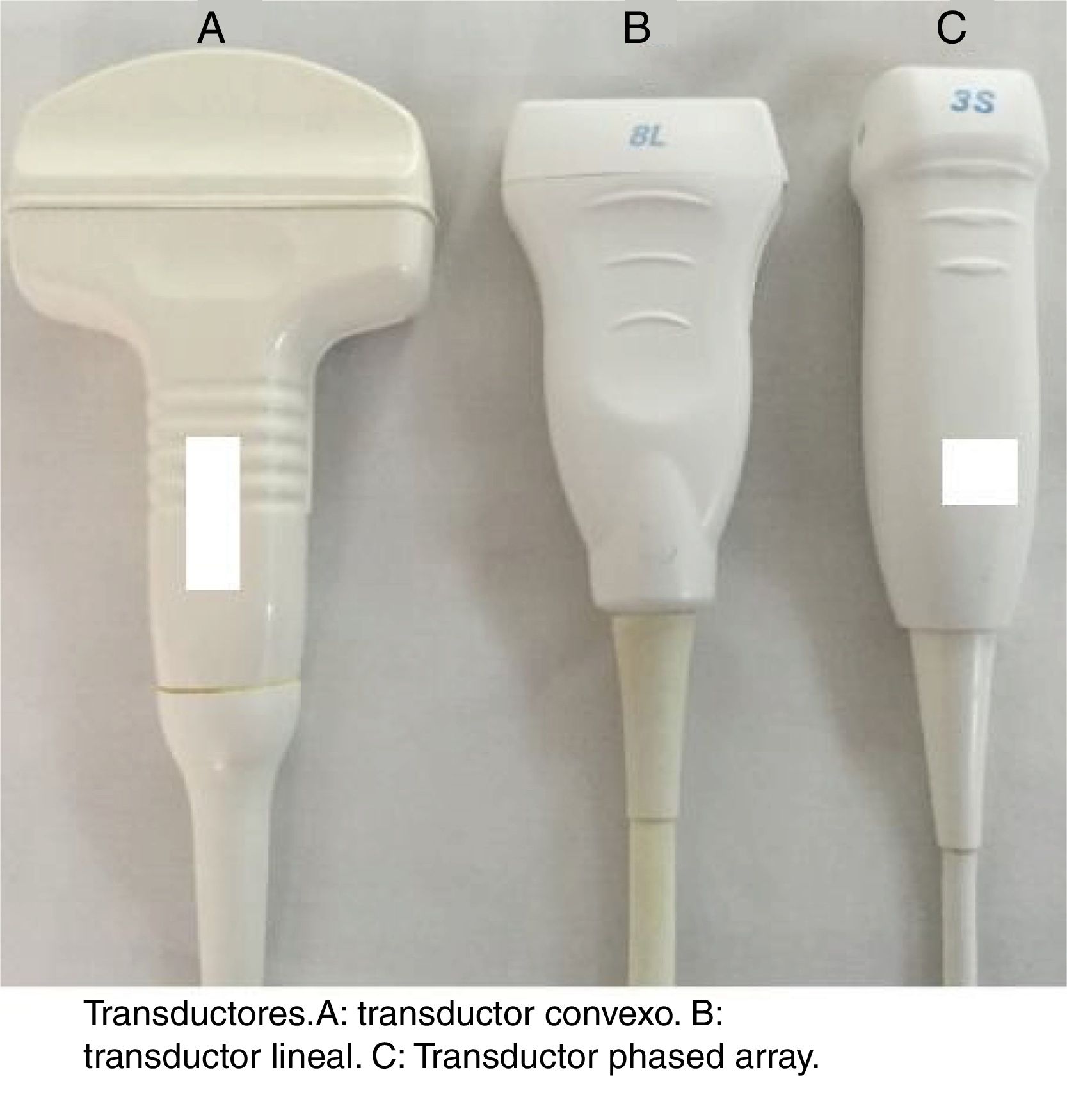
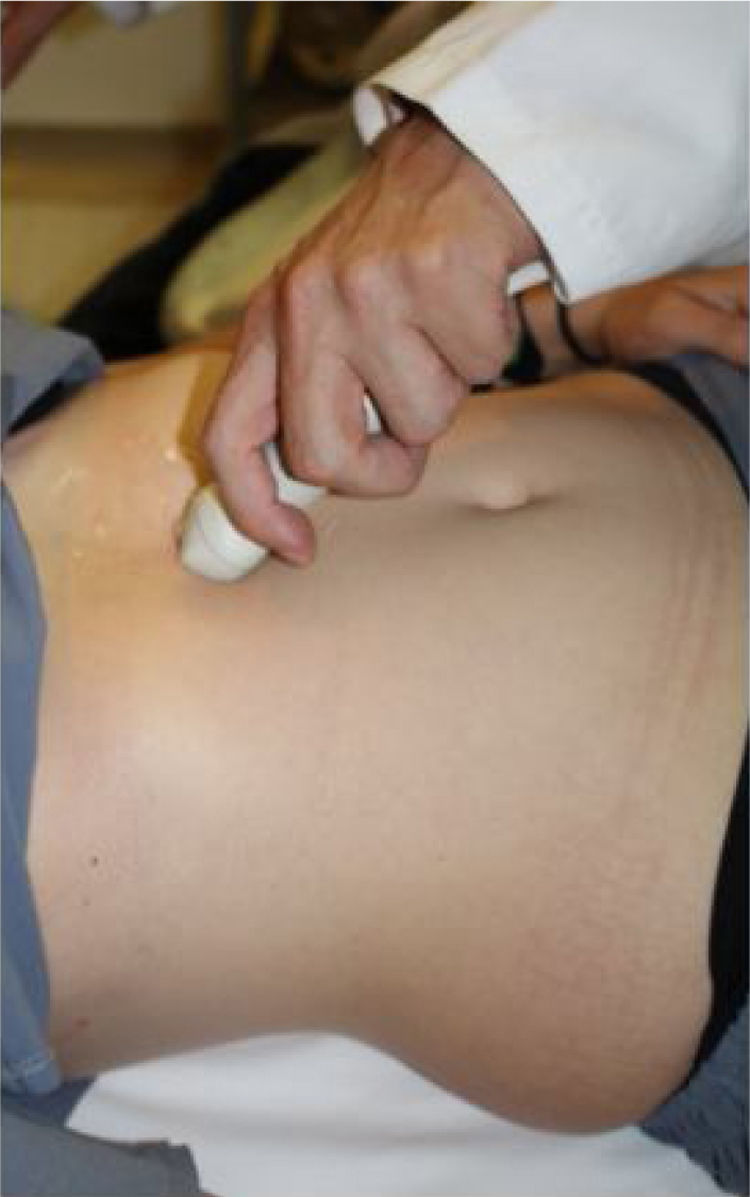
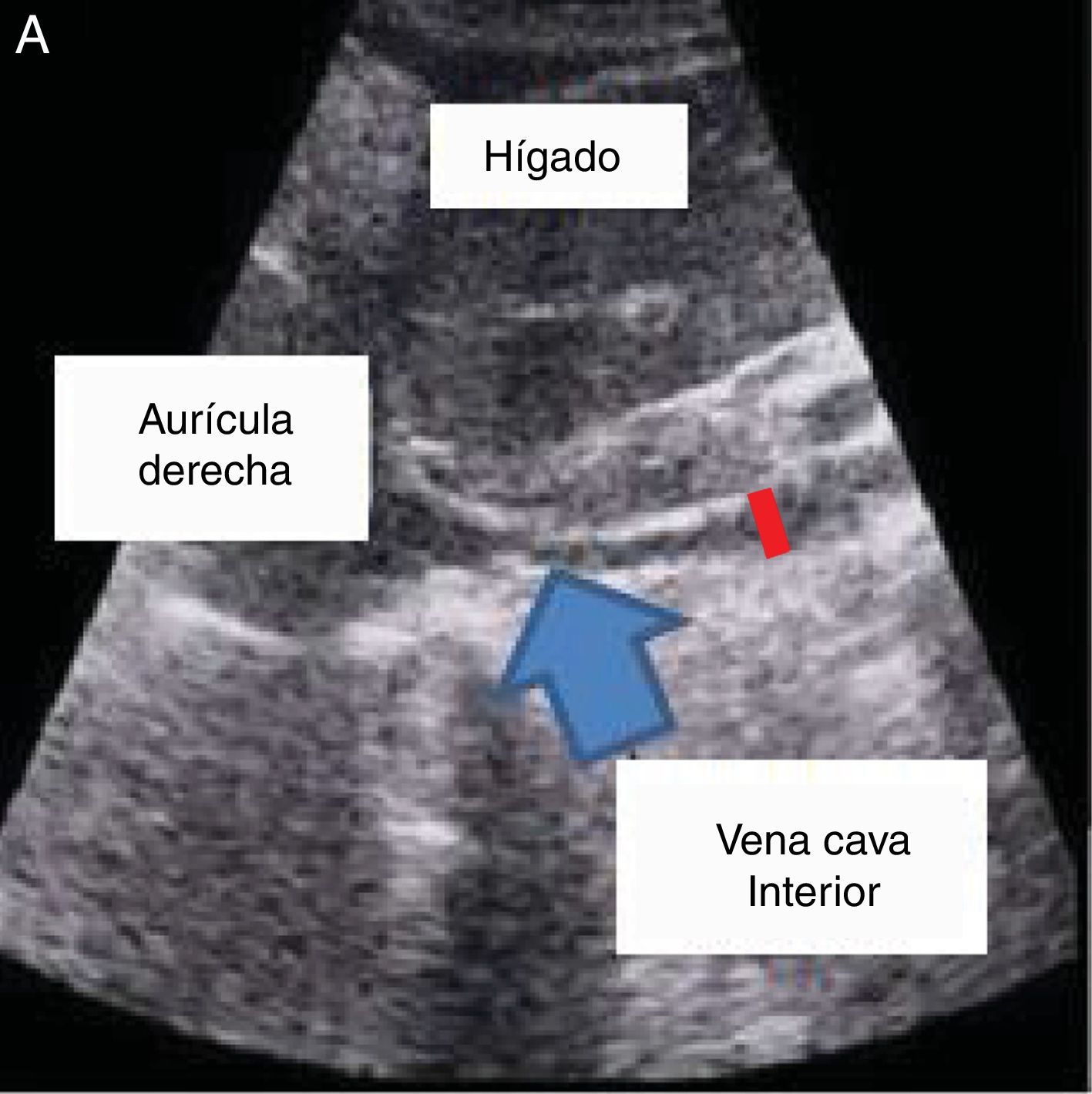
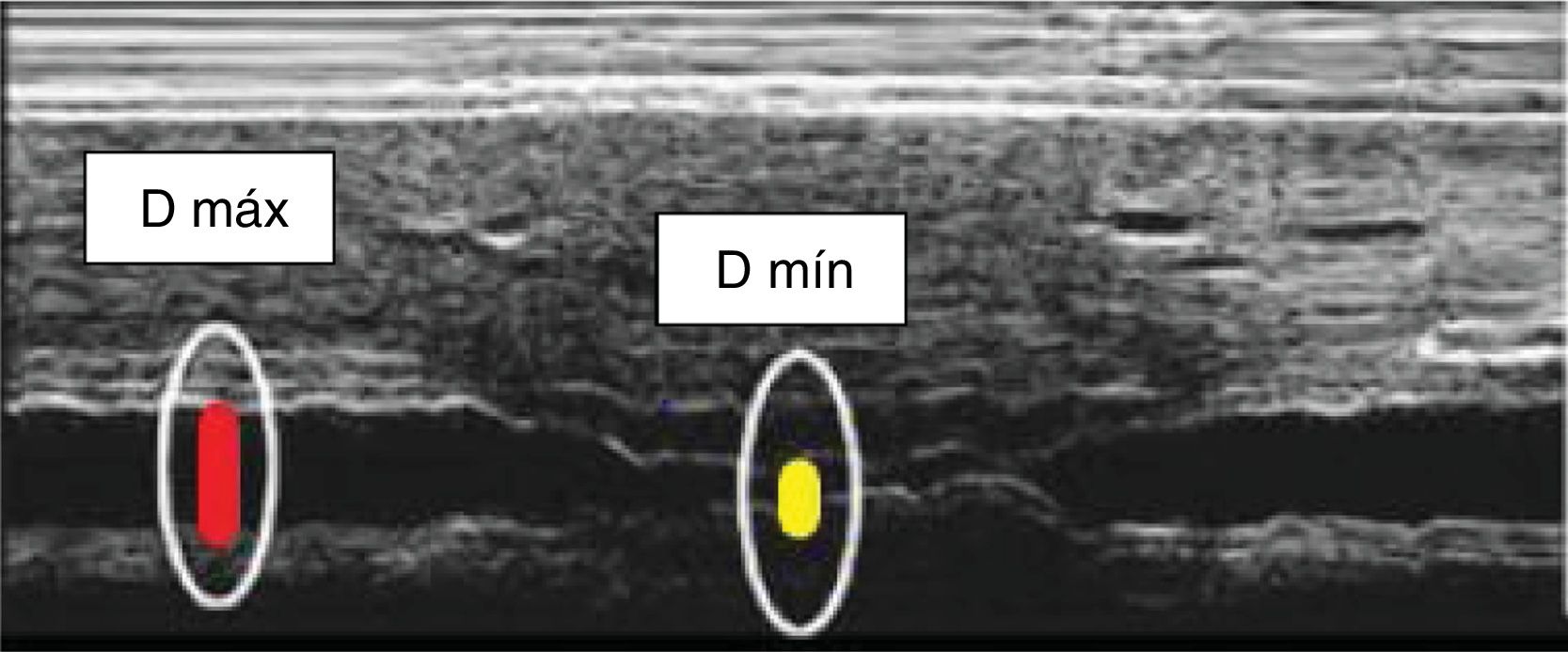
El índice de la vena cava inferior (VCI) es una medida que permite estimar el volumen intravascular a través de la medición ultrasonográfica de la colapsabilidad de la vena cava inferior, que en condiciones fisiológicas se asocia a los movimientos respiratorios.
ObjetivosRevisar la utilidad del IVC como herramienta que permite estimar el estado volumétrico en pacientes en los servicios de urgencias y cuidado intensivo.
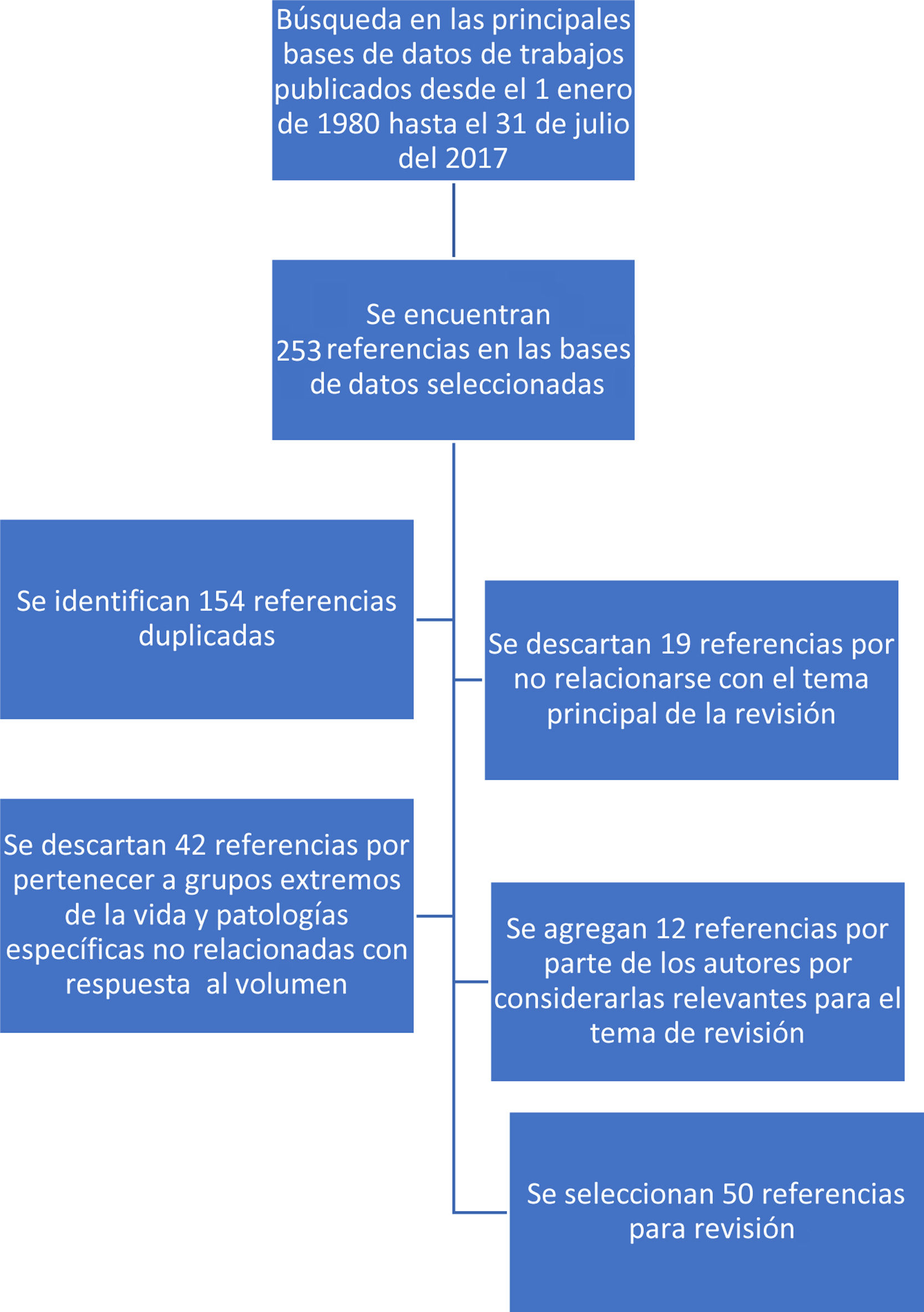
MétodosSe realizó una revisión de la literatura no sistemática en las bases de datos PubMed, Medline, Lilacs, Science Direct y Springer, de los trabajos publicados desde 1 de enero de 1980 hasta el 31 de julio del 2017.
ResultadosEn ciertas circunstancias, el índice de vena cava inferior puede considerarse como una herramienta que permita estimar el estado volumétrico del paciente para la toma de decisiones clínicas en los pacientes en estado crítico.
ConclusionesEs una herramienta de fácil uso, que aún necesita evidencia clínica, pero que nos puede ayudar a facilitar la toma de decisiones en la atención médica en los servicios de urgencias y cuidado intensivo.
The inferior vena cava index (IVC) is a measurement that can provide an estimation of the intravascular volume using ultrasound to measure collapsibility of the inferior vein cava, which under physiological conditions is associated with respiratory movements.
ObjetivesTo review the usefulness of IVC as a tool to estimate the volumetric status in patients in the Emergency Department and Intensive Care.
MethodsA non-systematic review of the literature published from January 1, 1980 to July 31, 2017 was performed using PubMed, Medline Medline, Lilacs, Science Direct and Springer data bases.
ResultsUnder certain circumstances, the inferior vena cava index can be considered as a tool to estimate the volumetric status of the patienfor clinical decision-making in critically ill patients.
ConclusionsIt is an easy-to-use tool that still needs clinical evidence, although it can still help in decision making in Emergency Department and Intensive Care treatment.
Artículo
Socios de la Asociación de Medicina Crítica y Cuidado Intensivo
Para acceder a la revista
Es necesario que lo haga desde la zona privada de la web de la AMCI, clique aquí