Sueño y función respiratoria
LA UVULOPALATOFARINGOPLASTIA EN PACIENTES CON SAHOS: INFLUENCIA DE LA POSICIÓN CORPORAL
T. Caneta, C. Oltrab, J. Solera, F. De Gradoc, J. M. Palopc y R. Nuñezc
Servicios de aNeurofisiología Clínica, bMedicina Preventiva y cOtorrinolaringología del Hospital Virgen de los Lirios de Alcoy.
INTRODUCCION
La UPP es una técnica quirúrgica que utilizada para tratamiento del SAHOS consigue una mejoría de éste en pacientes estudiados polisomnográficamente pre y post-quirúrgica que oscila desde un 35% a un 100%, según la severidad del SAHOS, la inclusión o no de pacientes seleccionados y/o combinación de la cirugía en otras zonas anatómicas.
En este trabajo estudiamos los efectos de la UPP a largo plazo en los pacientes con SAHOS tratados con esta técnica y la posibilidad de que la corrección de la posición corporal al dormir sea un tratamiento coadyuvante en estos pacientes.
MATERIAL Y MÉTODOS
Se incluyeron los pacientes en los que se realizó una UPP diagnosticados por polisomnografía antes y después de la intervención en el Hospital "Mare de Deu dels Lliris" de Alcoi. Analizamos la diferencia pre y post-quirúrgica del IAH total, severidad del SAHOS y la influencia de la posición corporal al dormir.
RESULTADOS
Hemos estudiaron 9 casos (7 hombres y 2 mujeres). La edad media era del 49 ± 13 años. El tiempo promedio en la que se realizó la PSG post-UPP fue de 9 ± 4 meses. El IAH total, IAH supino, IAH no supino pre-quirúrgicos fueron 55 ± 31, 60 ± 30 y 58 ± 49 respectivamente. Severos (IAH > 50): 4 pacientes, moderados (IAH: 30-50): 3 y leves 2. No encontramos diferencias significativas en los estudios pre y post-quirúrgicos respecto al IMC ni tiempo de sueño en cada posición. El IAH total, IAH supino, IAH no supino post-quirúrgicos fueron 32 ± 29, 41 ± 29 y 17 ± 36 respectivamente y mejoraron de forma estadísticamente significativa respecto a los valores pre-quirúrgicos (p < 0,01, p < 0,05, p < 0,05 respectivamente). El grado de severidad del SAHOS también disminuyó de forma significativa tras la cirugía (p < 0,05).El 56% de los pacientes cumplió los criterios de mejoría PSG post-UPP. En el 84% de los pacientes en los que post-quirúrgicamente observamos un SAHOS residual, éste dependía de la posición del supino.
CONCLUSIONES
En nuestros pacientes la UPP disminuye la severidad del SAHOS y en la mayoría el SAHOS residual post-quirúrgico depende del supino por lo que el tratamiento postural puede ser complementario y aumentar el grado de éxito de UPP.
APNEAS DEL SUEÑO Y RIESGO DE HIPERTENSIÓN ARTERIAL EN MUJERES DE 30-70 AÑOS. ESTUDIO DE SEGUIMIENTO
J. Durán-Cantollaa, F. Aizpurub, G. De La Torrea, R. Rubioa y J.L. Loboa
aServicio de Neumología. Unidad Respiratoria de Trastornos del Sueño. Hospital Txagorritxu; bUnidad de Investigación. Dirección Territorial de Álava.
Financiación: FIS (93/0053), (95/1176), (97/0844) y (01/1577); FEDES 2FD97/0766-C03-33; Departamento de Sanidad Gobierno Vasco 1992, 1996 y 2001 y FEPAR 1996, 1997, 2001.
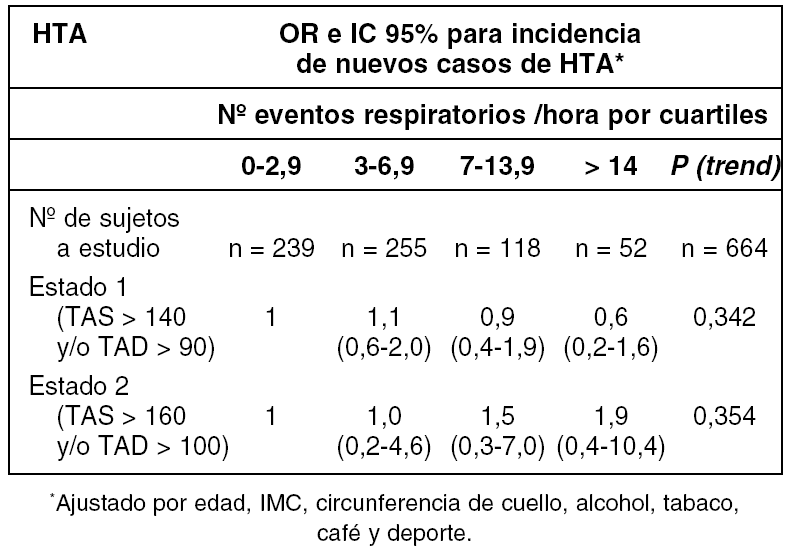
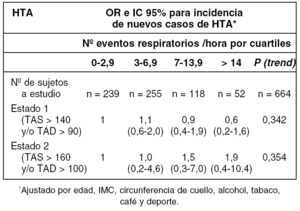
Nuestro grupo estudió 1.098 mujeres de la población general de 30 a 70 años mediante poligrafía respiratoria y/o polisomnografía, para estimar la prevalencia del índice de apneas-hipopneas durante el sueño (IAH) (AJRCCM 2001;164:939-943) que han sido seguidas durante 7,1 ± 0,4 años, repitiéndose la realización a domicilio de un cuestionario de salud y tres tomas de la tensión arterial, para evaluar la asociación entre el IAH e hipertensión arterial (HTA). Fueron excluidas del seguimiento: a) fallecimientos o enfermedades graves (n = 22); Rechazos a participar (n = 12); Imposibilidad de contacto tras 3 intentos (254) y mujeres en tratamiento con CPAP. Las mujeres excluidas del seguimiento fueron de mayor edad (p < 0,001), con mayor índice de masa corporal (p = 0,004), mayor prevalencia de HTA y con un IAH más severo (p = 0,026). Se empleó el paquete estadístico SPSS (v 11,5) e investigamos la asociación entre la presencia de HTA y el IAH, controlando por variables potencialmente confusoras y estimando los intervalos de confianza al 95%.
Se incluyeron 810 mujeres en el seguimiento (73,8%) con edad media de 53,4 ± 10,6 años; tensión arterial sistólica (TAS) y diastólica (TAD): 128 ± 14 y 80 ± 8, respectivamente; Índice de masa corporal 25,5 ± 4,0. En la tabla se presentan los odds ratio (OR) para dos estados de severidad de HTA en relación al IAH, agrupado por cuartiles y excluyendo todas las mujeres que tuvieron HTA al inicio del estudio (n = 146).
Este estudio, al contrario de lo observado en nuestra cohorte de varones [Arch Bronconeumol 2004;40(supl2):49-50] no evidencia ninguna asociación relevante entre el IAH en mujeres y la aparición de nuevos casos de HTA. Es posible que las mujeres con apneas-hipopneas durante el sueño estén más protegidas que sus homólogos varones de la misma edad y/o que sea necesario un mayor tiempo de exposición para expresar el efecto del IAH en la HTA.
APNEAS DELSUEÑO Y ENFERMEDAD CARDIOVASCULAR EN MUJERES DE 30-70 AÑOS. ESTUDIO DE SEGUIMIENTO
J. Durán-Cantollaa, F. Aizpurub, G. De La Torrea, R. Rubioa y J.L. Loboa
aServicio de Neumología. Unidad Respiratoria de Trastornos del Sueño. Hospital Txagorritxu; bUnidad de Investigación. Dirección Territorial de Álava.
Financiación: FIS (93/0053), (95/1176), (97/0844) y (01/1577); FEDES 2FD97/0766-C03-33; Departamento de Sanidad Gobierno Vasco 1992, 1996 y 2001 y FEPAR 1996, 1997, 2001.
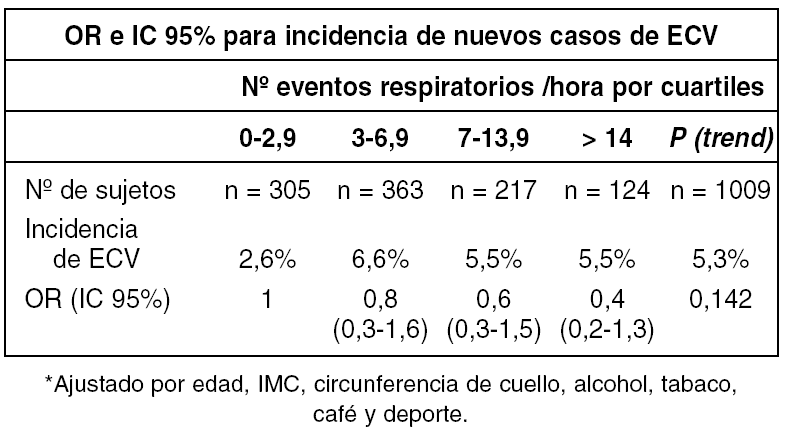
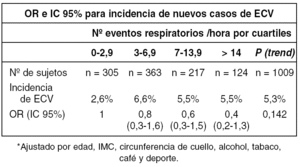
Nuestro grupo estudió 1.098 mujeres de la población general de 30 a 70 años mediante poligrafía respiratoria y/o polisomnografía, para estimar la prevalencia de SAHS (AJRCCM 2001;164:939-943). Hemos realizado un seguimiento de esta cohorte para conocer la asociación entre enfermedad cardiovascular (ECV) y el índice de apneas-hipopneas durante el sueño (IAH) a los 7-8 años del primer contacto.
Vitoria tiene 275.000 habitantes y dos hospitales públicos. Ambos disponen desde 1990 un sistema informatizado de codificación profesional de los diagnósticos. Por otra parte, el Servicio Vasco de Salud cubre al 99% de la población, por lo que se considera altamente improbable que una persona que sufra una ECV no solicite atención médica en cualquiera de los dos centros. Hemos solicitado y obtenido el consentimiento escrito de todas las mujeres para estudiar su codificación diagnóstica desde 1992 hasta el 2002. Se han incluido todos los códigos del ICD-9 desde el 390 al 459 que hacen referencia a la ECV. Se empleó el paquete estadístico SPSS (v 11,5) e investigamos la asociación entre la presencia de ECV y el IAH, controlando por variables potencialmente confusoras y estimando los intervalos de confianza al 95%.
Se han incluido un total de 1009 mujeres, excluyendo todas aquellas que al inicio del estudio ya estaban diagnosticadas de ECV (edad media 58 ± 10; índice de masa corporal 27 ± 3 Kg/m2). En la tabla se presentan los odds ratio (OR) para la incidencia de ECV en relación al IAH agrupados por cuartiles.
Los resultados de este estudio difieren de los obtenidos en nuestra cohorte de varones [Arch Bronconeumol 2004;40(supl2):49-50]. No encontramos asociación entre el IAH en mujeres y la incidencia de ECV. Es posible que, con más peso aún que para la hipertensión arterial, las mujeres con apneas-hipopneas durante el sueño estén más protegidas que sus homólogos masculinos y/o que sea necesario un tiempo de exposición más prolongado para expresar el efecto del IAH en la ECV.
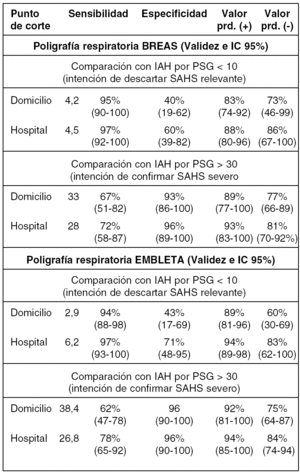
VALIDEZ DE DOS POLÍGRAFOS RESPIRATORIOS (BREAS SC-20 Y EMBLETA) EN EL DIAGNÓSTICO DE SÍNDROME DE APNEA DE SUEÑO
J. Durán-Cantollaa, F. Aizpurub, R. Rubioa, R. Nuñeza y E. Socarrása
aServicio de Neumología. Unidad Respiratoria de Trastornos del Sueño. Hospital Txagorritxu; bUnidad de Investigación. Dirección Territorial de Álava.
Financiación: FIS (PI021821) y FEPAR 2002.
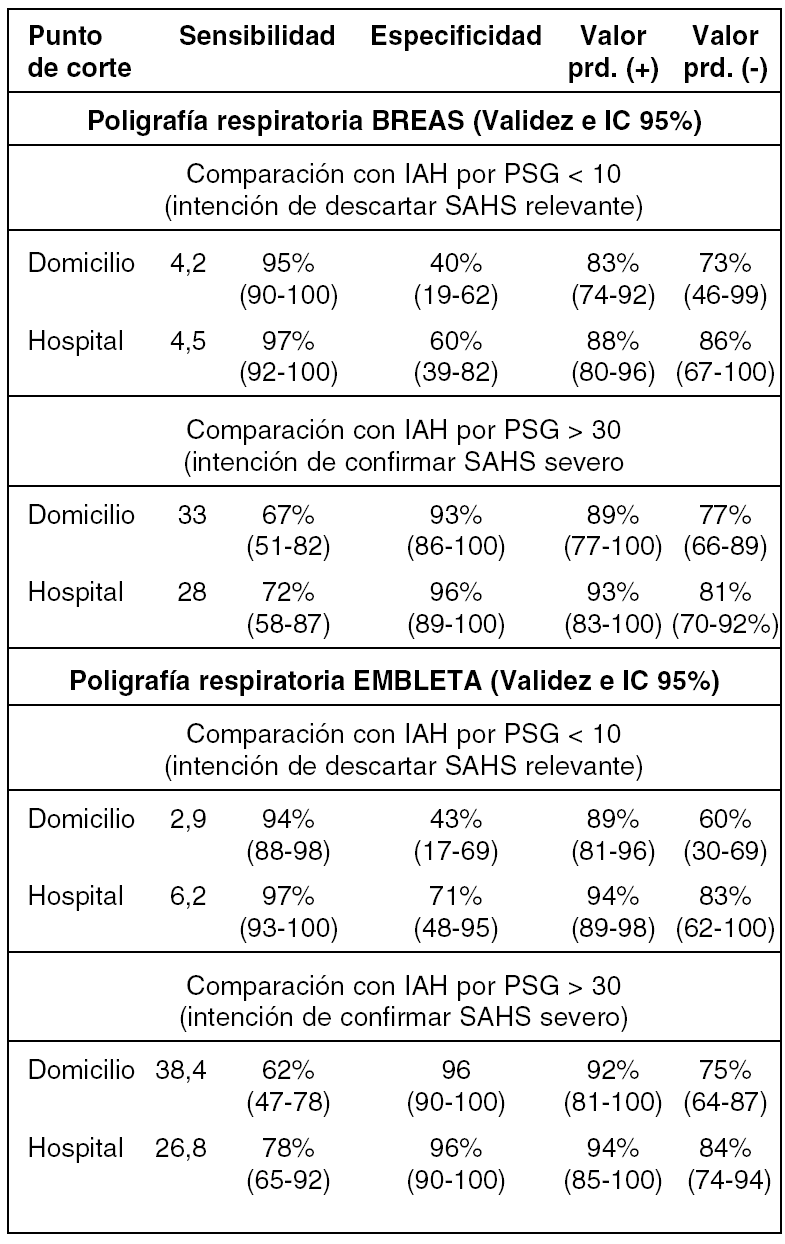
Estudio randomizado y paralelo de la validez de dos polígrafos respiratorios (PR), BREAS y EMBLETA, en domicilio y hospital [registro simultáneo de la polisomnografía (PSG) y PR recibiendo ambos sistemas la misma señal de la cánula nasal en "Y"].
BREAS: 85 pacientes incluidos y 81 evaluables (84% varones; edad 50,2 ± 11,2; IMC 30,7± 5,9 Kg/m2; Epworth 14,3 ± 3,4; IAH por PSG 33,2 ± 31,2 (74% IAH > 10). EMBLETA: 86 pacientes incluidos, 82 evaluables (89% varones; edad 46,5 ± 11,1; IMC 29,7 ± 5,2 Kg/m2; Epworth 14,0 ± 3,6; IAH por PSG 34,4 ± 25,1 (78% IAH > 10). No hubo diferencias en ambos grupos.
La tabla presenta los resultados de validez en el hospital y domicilio para ambos equipos y los mejores puntos de corte elegidos.
Se evaluó la decisión terapéutica ("CPAP" o "No CPAP) en una base de datos aleatoria que incluyó edad, sexo, IMC, Epworth, comorbilidd y el IAH (por PSG y por PR en hospital y domicilio). Se estimó el acuerdo comparando con la decisión tomada por PSG. La kappa de cuatro investigadores fueron: BREAS (Domicilio = 0,54-0,72; Hospital = 0,71-0,75); EMBLETA (Domicilio = 0,49-0,58; Hospital = 0,68-0,75).
CONCLUSIONES
Ambos PR son una buena alternativa a la PSG (para descartar y para confirmar SAHS), y el nivel de acuerdo en la decisión terapéutica es moderado-bueno. Los resultados en domicilio son peores que en el hospital debido, fundamentalmente, a que en el hospital se estudiaron los pacientes simultáneamente con la PSG y en el domicilio se comparó con la PSG del hospital, donde la posición corporal es diferente.
ESCLEROSIS MULTIPLE Y RESPIRACION PERIODICA DE CHEYNE-STOKES. A PROPÓSITO DE UN CASO
S. Gelabert Badell, J. Martínez Orozco, I. Villalibre Valderrey y R. Melchor León
Unidad de Sueño. Neurofisiología Clínica. Hospital Clínico San Carlos. Madrid.
INTRODUCCION
El patrón de respiración periódica de tipo Cheyne-Stokes se asocia frecuentemente a insuficiencia cardiaca y en menor grado a enfermedades neurológicas, especialmente aquellas que presentan alteraciones en tronco cerebral.
CASO CLINICO
Presentamos el caso de un varón de 38 años diagnosticado de esclerosis múltiple, sin otros antecedentes patológicos de interés.
En el estudio polisomnográfico, durante el sueño NREM se observa respiración periódica de tipo Cheyne-Stokes constituida por un patrón respiratorio ascendente y descendente interrumpido por pausas respiratorias centrales, que desaparece durante las fases de sueño REM. También se objetivan algunas hipopneas obstructivas con escasa repercusión oximétrica que provocan alertamientos.
En la resonancia magnética cerebral con contraste se describen lesiones hiperintensas tanto en la región periventricular profunda como en tronco encefálico (protuberancia, mesencéfalo y afectación de ambas cápsulas internas) compatibles con enfermedad desmielinizante tipo esclerosis múltiple.
DISCUSION
En general se acepta que existen dos mecanismos principales de control de la ventilación durante el sueño: un control automático o metabólico durante las fases de sueño NREM y regido por el tronco cerebral y otro conductual, activo durante el sueño REM, regido por el córtex cerebral, ganglios basales y cerebelo.
CONCLUSION
La existencia de un patrón respiratorio de tipo Cheyne-Stokes en este paciente se explicaría por las lesiones halladas en tronco encefálico, afectando los mecanismos de control de la ventilación durante el sueño NREM, y permaneciendo intactos durante el sueño REM.
PALABRAS CLAVE
Respiración de Cheyne-Stokes.
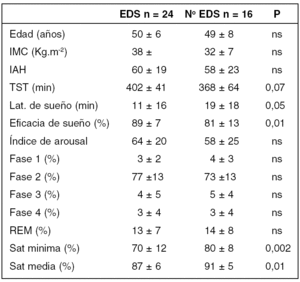
LA OXIGENACION NOCTURNA Y NO LA FRAGMENTACION DEL SUEÑO SE ASOCIA A SOMNOLENCIA DIURNA EN PACIENTES CON SINDROME DE APNEAS DEL SUEÑO
O. Medianoa, F. Barbéb, A. Barcelób, M. Boschb, D. Gozalc y A.G.N. Agustíb
aHospital la Paz, Madrid; bHospital Universitario Son Dureta, Institut Univ. Ciencies de la Salut, Palma de Mallorca; cKosair Children's Hospital, Louisville.
Financiado: ABEMAR, SEPAR, Fis (02/334,*CM:03-22) Red Respira (RTIC C03/11).
INTRODUCCION
La somnolencia diurna excesiva (EDS) es un síntoma común en los pacientes con apnea de sueño (SAS). Sin embargo, algunos pacientes con SAS grave se encuentran asintomáticos. De hecho, no existe una relación clara entre las alteraciones polisomnográficas y la presencia de EDS.
OBJETIVO
Determinar las diferencias en las variables polisomnográficas entre los pacientes con SAS que presentan EDS y los que no.
PACIENTES Y MÉTODOS
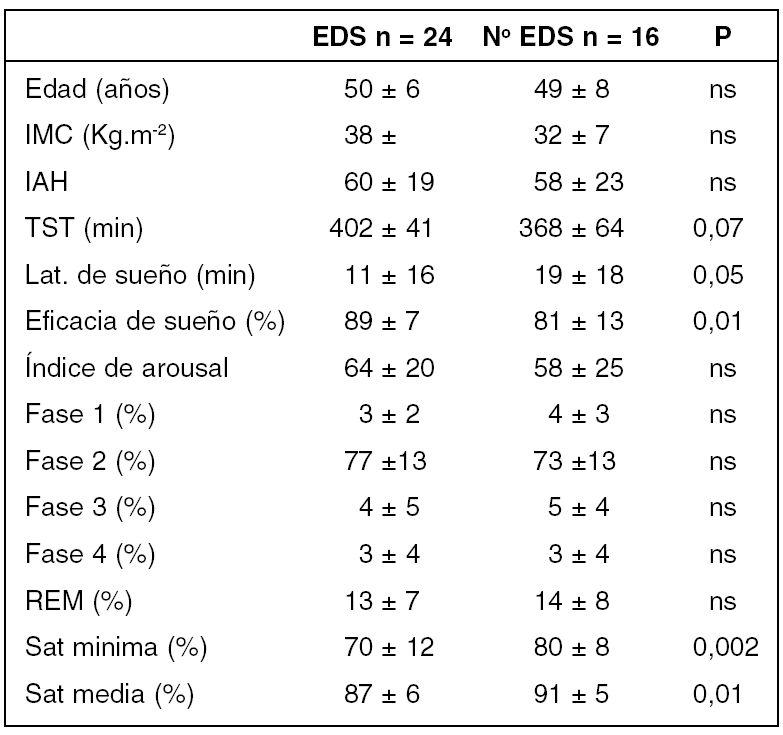
Se incluyeron de forma prospectiva y consecutiva los pacientes con índice de apnea hipopnea > 20 h-1 que cumplían los siguientes criterios: Grupo EDS: Epworth > 14 y MSLT < 5, grupo sin EDS: Epworth < 7 y MSLT > 14. En la tabla se resumen los principales resultados:
CONCLUSION
Los pacientes con EDS duermen mas tiempo y de forma mas eficaz que los pacientes sin ella. Los pacientes somnolientos presentan niveles de oxigenación nocturna mas alterados que los no somnolientos. Ello sugiere que la hipoxemia puede ser un factor determinante de la EDS en los pacientes con SAS.
TAQUIPNEA NEUROGÉNICA IDIOPÁTICA LIGADA AL SUEÑO. A PROPÓSITO DE UN CASO
E. Moraa,b, M. Serranoa y F.J. Puertasa,c
aH. De La Ribera, Alzira; bHGU de Alicante y cDpto. de Fisiología, Universidad de Valencia.
INTRODUCCION
La Taquipnea Neurogénica Ligada al Sueño (TNLS) es un trastorno infrecuente que se caracteriza por un aumento sostenido de la Frecuencia Respiratoria (FR) durante el sueño, que aparece al inicio del sueño, se mantiene a lo largo del mismo y revierte inmediatamente al despertar. No está directamente relacionada con la hipercapnia o hipoxemia. Clínicamente se manifiesta con Excesiva Somnolencia Diurna (ESD), aunqu e puede ser asintomática. En la Polisomnografía (PSG) se demuestra un aumento en la FR del 20% al 180% con respecto a la vigilia, junto con fragmentación del sueño y baja eficiencia del mismo.
CASO CLINICO
Presentamos el caso de un varón de 51 años remitido a nuestra consulta por roncopatía y cansancio diurno. El estudio PSG objetivó un sueño muy fragmentado, con discreto aumento de las fases de sueño superficial I y II, y ligera disminución del sueño REM; con baja eficiencia (78%) y un IAH de 65 por hora. La FR experimentó un incremento del 40-100% respecto a la de vigilia (12-14 frente a 22-28). Durante la PSG para ajuste de nCPAP se corrigieron los eventos respiratorios obstructivos con una presión de 14 cm. de H2O, persistiendo no obstante la taquipnea. El seguimiento en consulta evidenció una mejoría clínica con el uso continuado del tratamiento. La RMN cerebral y de Tronco del Encéfalo no evidenció alteraciones significativas.
DISCUSION
La TNLS es un raro trastorno cuya prevalencia aún está por determinar. Puede pasar desapercibida en los estudios PSG habituales si el aumento de la FR no es muy evidente. Su etiopatogenia y su pronóstico están aún sin aclarar. Se ha asociado a varias enfermedades del SNC (Esclerosis Múltiple, Hidrocefalia Normotensiva y Síndrome Bulbar Lateral), aunque también están descritas formas idiopáticas como nuestro caso. Su asociación con el SAHS parece ser más bien un hallazgo casual en estos pacientes, sin clara relación etiológica. En otros pacientes se ha interpretado erróneamente como un trastorno de ansiedad. La comprensión de la fisiopatología de este cuadro puede ayudarnos a entender mejor los mecanismos que regulan el control de la respiración durante el sueño.
PALABRAS CLAVE
Taquipnea neurogénica ligada al sueño. Taquipnea durante el sueño.
FLUTTER AURICULAR EN UN PACIENTE CON SAHS
M. Moraledaa, M.J. Juradob, O. Romerob, T. Sagalésb y G. Sampolc
aServicio de Neurofisiología Clínica. Hospital Universitari de Bellvitge. Barcelona. bServicio de Neurofisiología Clínica. Hospital Vall d'Hebrón. Barcelona. cServicio de Neumología. Hospital Vall d'Hebrón. Barcelona.
INTRODUCCION
Las complicaciones cardiovasculares del SAHS son la hipertensión arterial sistémica y pulmonar, la cardiopatía isquémica, la insuficiencia cardíaca, las arritmias cardíacas y el infarto cerebral.
La arritmia cardiaca más frecuente durante los episodios apneicos es la braditaquiarritmia sinusal (> 75%), incluyendo el paro sinusal. Otras como el bloqueo sinusal, el bloqueo sinoauricular y el bloqueo aurículo-ventricular también pueden presentarse, así como la taquicardia supraventricular ó ventricular.
Se han propuesto varios mecanismos fisiopatológicos por los que el SAHS puede contribuir a la arritmogénesis: la hipoxemia, las oscilaciones de la presión intratorácica y la activación del SN simpático. Incluso se ha demostrado que el tratamiento con CPAP-nasal disminuye el riesgo de la recurrencia de arritmias, así como de las recurrencias de fibrilación auricular después de una cardioversión exitosa.
OBJETIVO
Se presenta el caso de un paciente con SAHS asociado a una taquiarritmia auricular.
PACIENTES Y MÉTODOS
Paciente varón de 60 años con antecedentes patológicos de tabaquismo, HTA, hipercolesterolemia, DM tipo II, obesidad, enfermedad pulmonar obstructiva crónica, miocardiopatia hipertensiva e insuficiencia venosa crónica y sin antecedentes de arrímitmia cardíaca conocida. Remitido a nuestra Unidad de Sueño por sospecha clínica de SAHS.
Se realizó una poligrafía respiratoria que evidenció un IAH: 63/h, SaO2 basal: 97%; SaO2 media: 88%; SaO2 mínima: 45%; CT<=90: 56,7%; así como frecuentes cambios en la frecuencia cardíaca (braditaquiarritmias) en relación a los eventos respiratorios.
Durante el estudio polisomnográfico nocturno de titulación de CPAP-nasal, se objetivó el inicio de una taquiarrítmia supraventricular: fibrilación auricular que posteriormente evolucionó a flutter 2:1 y que se correspondió con períodos de máxima desatuación nocturna.
CONCLUSION
Aunque no se puede excluir la posibilidad que muestra observación sea casual, se sugiere una asociación causal entre el SAHS y el inicio de la fibrilación auricular.
Podría plantearse el realizar un estudio polisomnográfico nocturno para descartar un SAHS en pacientes con fibrilación auricular, debido a que el tratamiento óptimo del SAHS puede reducir el riesgo de arrítmia.
De forma similar, pacientes con SAHS podrían beneficiarse de un screening para arrítmias.
PALABRAS CLAVES
SAHS, flutter auricular, arrítmias cardíacas
SAOS INFANTIL: REVISIÓN DE UNA SERIE
R. Peraita-Adradosa, A. De la Huergac, V. López-Priora, E. Calvo-Ferrándiza, A. Salcedoc y M. Gutiérrez-Triguerob.
aUnidad Neurofisiológica de Sueño y Epilepsia. bSección ORL Infantil. cSección de Neumología Pediátrica. Hospital General Universitario Gregorio Marañón. Madrid.
INTRODUCCION
El síndrome de apnea obstructiva del sueño (SAOS) infantil es una patología frecuente que ocasiona importantes complicaciones. Su prevalencia aún no se conoce aunque se estima entre un 0,7-3% según las series. La sintomatología clínica en niños es distinta que en adultos. Numerosos estudios han reseñado la asociación del SAOS infantil con trastornos del comportamiento (déficit de atención, hiperactividad, agresividad, retraso escolar) y con retraso ponderoestatural.
MATERIAL Y MÉTODOS
Estudio retrospectivo descriptivo de 28 niños remitidos a la Unidad de Sueño por sospecha de SAOS. En esta unidad se realiza una anamnesis dirigida a los padres recogiendo los siguientes datos: edad, sexo, antecedentes personales y familiares, síntomas diurnos/nocturnos, y patología ORL relacionados con SAOS. Solamente en aquellos casos con sospecha clínica fundamentada de SAOS, y con riesgo de complicaciones, se realiza registro vídeo-poligráfico de sueño (siesta o nocturno) con la valoración de los siguientes parámetros: EEG, EOG, ECG, EMGs submentoniano y del músculo Tibial anterior, flujo aéreo naso-bucal, esfuerzo torácico y abdominal y Sa O2. Los criterios PSG diagnósticos han sido: al menos un evento obstructivo (apnea o hipopnea) de duración >= 2 ciclos respiratorios/1 h de sueño + arousals frecuentes asociados con un aumento del esfuerzo respiratorio o desaturación de O2 concomitante a los eventos respiratorios [criterios ICSD2 (2004)].
Los niños con PSG positiva son evaluados después del tratamiento (cirugía y/o CPAP/BiPAP).
Con los datos obtenidos se ha realizado una estadística descriptiva.
RESULTADOS
La edad media fue 5,9 años (2 meses-13 años). Un 32%(n = 9) eran niñas y un 61%(n = 19) niños. Los pacientes fueron remitidos desde Pediatría General en un 28% de los casos (n = 8), ORL 28% (n = 8), Neuropediatría 25% (n = 7), Neumología Infantil 7% (n = 2) y dos pacientes estaban ingresados en la UCI. El motivo de consulta fue episodios de apnea en el 53% (n = 15), despertares frecuentes en 32% (n = 8), ronquido nocturno en 28% (n = 8), somnolencia diurna en 10,7% (n = 3) e hipertensión pulmonar en un caso. Del total de niños remitidos a la unidad del sueño un 28,5% (n = 8) presentaban malformaciones craneofaciales y/o patología neuromuscular asociadas y un 21% (n = 6) tenían antecedente de adenoidectomía. Los síntomas clínicos más frecuentes fueron ronquido en 46% (n = 13), episodios de apnea en 28,5% (n = 8), enuresis en 28,5% (n = 8) e hiperactividad o retraso escolar en 21% (n = 6). Un 28,5% (n = 8) presentaban malos hábitos de sueño.
Se indicó PSG sólo en un 40% (n = 11), que fue nocturna en un 36% (n = 4) y de siesta (un ciclo completo de sueño) en un 64% (n = 7). De las PSGs realizadas el 82% (n = 8) fueron positivas. El tratamiento fue quirúrgico en un 62% (n = 5) y con presión positiva en la vía aérea en un 37% (n = 3). La evolución clínica fue buena en todos los casos y se repitió la PSG en el 62% (n = 5) con resolución en cuatro de ellos.
CONCLUSIONES
El SAOS es una patología probablemente infradiagnosticada en niños. El conocimiento e identificación de factores de riesgo asociados al SAOS infantil permitiría su diagnostico precoz y tratamiento disminuyendo sus complicaciones.
La vídeo-PSG nocturna es el método diagnóstico de elección y se realiza en casos seleccionados.
La vídeo-poligrafía de siesta resulta concluyente cuando los resultados son positivos, aunque su negatividad obliga a un estudio nocturno.
PALABRAS CLAVE
Diagnóstico, SAOS infantil, vídeo-polisomnografía.
INTERACIÓN SAOS Y REFLUJO GASTROESOFÁGICO
E. Estellera, I. Modolella, F. Segarrab, A. Ademàa y E. Estivilla
aHospital General de Catalunya. Barcelona.
bClínica del Sueño Estivill. USP Institut Dexeus. Barcelona.
INTRODUCCION
El reflujo gastroesofágico es un alteración muy común y desde hace un tiempo se ha relacionado con muchas alteraciones de las vías respiratorias, entre ellas el SAOS. La oclusión o el estrechamiento de la vía aérea superior durante el sueño, seguido de un incremento de la presión intratorácica podría predisponer al mismo. Por otro lado, la aparición de reflujo tras acostarse puede predisponer al paciente a padecer síntomas respiratorios (apneas).
El tratamiento con CPAP-n parece reducir el nivel de reflujo en pacientes con SAOS y, según algunos estudios, el tratamiento médico antirreflujo (IBPs), consiguen reducciones significativas del IAH.
OBJETIVOS
Sabemos que muchos casos (leves) pueden mejorar con las medidas higiénico-dietéticas como reducción de peso y reducción de ingesta de alcohol, mejorando la respiración nasal con tratamiento tópico o quirúrgico o incluso con la utilización de prótesis orales. La posibilidad de incrementar la oferta terapéutica con IBPs (inhibidores de la bomba de protones) en los casos que se sospeche la concomitancia entre ambos factores podría ser muy interesante.
METODOLOGIA
A los pacientes que acuden a nuestra consulta con síntomas de SAOS se les realiza una anammesis, exploración ORL que incluye una endoscopia, y recogemos datos sobre los síntomas del reflujo. Posteriormente se realiza una PSG-n convencional y de forma simultánea una ph-metria de 24 horas haciendo coincidir la PSG con el sensor bicanal de ph.
RESULTADOS
De los 18 casos estudiados (PSG + Phmetria), esta última prueba ha resultado positiva en el sensor proximal durante la noche en 3 casos (16,7%). Comparando los 3 casos de phmetría positiva con los 15 restantes no se encuentran diferencias significativas en las variables analizadas.
En los 3 casos positivos se inicia tratamiento con IBP prolongado con 40 mg. diarios durante 3 meses para reevaluar el efecto sobre la clínica y el sueño. Un caso mejora clínicamente y polisomnográficamente, el segundo mejora clínicamente en ambos aspectos (en espera repetir pruebas) y en el tercer caso no se observa mejora.
CONCLUSIONES
Los IBPs pueden ser una alternativa terapéutica para el SAOS. La sonda ph no interfiere los resultados PSG. El problema es averiguar posibles candidatos a la prueba. Se necesitan muchos más casos para extraer conclusiones definitivas.
PALABRAS CLAVE
Relujo gastroesofágico, SAOS, phmetría.
CAMBIOS EN LA PERFUSIÓN REGIONAL CEREBRAL EN LOS ESTUDIOS CON SPECT EN PACIENTES CON SÍNDROME DE APNEAS HIPOPNEAS OBSTRUCTIVAS DEL SUEÑO GRAVE, ANTES Y DESPUÉS DEL TRATAMIENTO CON CPAP
M. Serranoa, A. Temblb, J.M. Corderob y F.J. Puertasa,c
aUnidad de Trastornos del Sueño, Servicio de Neurofisiología; bServicio de Medicina Nuclear, Hospital de la Ribera, Alzira, Valencia y cDepartamento de Fisiología, Universidad de Valencia.
INTRODUCCION
Los cambios hemodinámicos cerebrales en relación con el SAHS han sido estudiados por diversos autores. La utilización del SPECT cerebral ha servido en algunos casos para investigar los cambios en la perfusión regional cerebral (FSCr) durante los episodios de apnea/hipopnea y en diferentes fases del sueño nocturno, con hallazgos interesantes sobre las diferencias regionales y el efecto del CPAP. Sin embargo, son muy escasos los trabajos con SPECT cerebral que estudien los cambios en el FSCr en pacientes con SAHS en vigilia. Dannenberg et al encuentran diferencias regionales en la perfusión cerebral, mientras que Leslie et al. no observan estas diferencias. Estas discrepancias pueden deberse a factores metodológicos o a la heterogeneidad de las poblaciones estudiadas. Por otro lado, cada vez hay más evidencia acerca de los cambios morfológicos cerebrales y déficits cognitivos persistentes a pesar del tratamiento en los pacientes con SAHS,. Con la finalidad de investigar la presencia o no de cambios en el FSCr y las posibles modificaciones del mismo tras el tratamiento, decidimos estudiar con SPECT cerebral un grupo de pacientes con SAHS grave.
MÉTODO
Se incluyeron 14 pacientes (11 hombres y 3 mujeres), diagnosticados de SAHS grave mediante PSG nocturna, que cumpliesen los siguientes criterios: IAH > 70, edad > 40, sat O2 < 90% = >10% del TTS, Escala Epworth > 13 y quejas del paciente o de la familia de déficits cognitivos. La exploración neurológica fue normal. Los pacientes se realizaron 2 estudios de SPECT cerebral: el primero el día o días siguientes a la PSG diagnóstica y el siguiente tras 3 meses de tratamiento con CPAP, ambos sobre las 13:00 h. Se efectuó un análisis visual del grado de perfusion de las diferentes áreas (frontal, temporal, parietal y occipital) en el SPECT pre-tratamiento. Para valorar las posibles diferencias regionales, pre y post tratamiento en los pacientes con adecuado cumplimiento terapéutico, se realizó una semicuantificaciòn del flujo sanguíneo cerebral regional, mediante la obtención de índices de captación a partir de las cuentas por píxel de cada área de interés (ROI) y un área de referencia (captación global cerebral), según la fórmula (ROI-referencia)/referencia.
RESULTADOS
La edad media de los pacientes fue 51,6 ± 5,6. La puntuación en la escala de Epworth 15,9 ± 2,6, IMC = 35,1 ± 3,7. Los hallazgos PSG fueron: IAH = 87,6 ± 12,1% de sat O2 < 90% = 36,1 ± 14,8. La evaluación visual de los defectos FSCr en el SPECT pre-tratamiento mostraron: 71,4% de los pacientes presentaban una disminución de perfusión frontal, 57,1% temporal, 35,7% parietal y 14,3% occipital. Los datos tras tratamiento con CPAP se compararon en 9 pacientes, 4 se rechazaron debido a un bajo cumplimiento de CPAP (menos de 4,5 horas por día) y 1 por problemas técnicos. Se encontraron cambios significativos en el FSCr (Wilcoxon, p < 0,05), con un aumento de la perfusión en región temporal izquierda (0,16 ± 0,02 vs. 0,19 ± 0,04) y parietal izquierda (0,13 ± 0,05 vs. 0,18 ± 0,02).
CONCLUSION
Se encontraron déficits regionales de la perfusión cerebral en el SPECT en pacientes con SAHS, con un predominio en áreas frontales. Tras tres meses de tratamiento con CPAP sólo se observó un aumento significativo del FSC en las regiones temporal izquierda y parietal izquierda.
BIBLIOGRAFIA
Balfors EM, Franklin KA. Impairment of cerebral perfusion during obstructive sleep apneas. Am J Respir Crit Care Med. 1994;150:1587-91.
Dannenberg C, Bosse-Henck, A. et al. Baseline and activation studies using Tc-99m-ECD-SPECT in patients with severe sleep apnea syndrome. Eur J Nucl Med. 1996;23:1201.
Ferini-Strambi L, Baietto C, et al. Cognitive dysfunction in patients with obstructive sleep apnea (OSA): partial reversibility after continuous positive airway pressure (CPAP). Brain Res Bull. 2003;61:87-92.
Ficker JH, Feistel H, et al. Changes in regional CNS perfusion in obstructive sleep apnea syndrome: initial SPECT studies with injected nocturnal 99mTc-HMPAO. Pneumologie. 1997;51:926-30.
Hajak G, Klingelhofer J, et al. Cerebral perfusion during sleep disordered breathing." J Sleep Res. 1995;4(S1):135-44.
Leslie WD, Wali S, et al. Blood flow of the middle cerebral artery with sleep-disordered breathing: correlation with obstructive hypopneas. Stroke. 1999;30:188-90.
Macey PM, Henderson LA, et al. Brain morphology associated with obstructive sleep apnea." Am J Respir Crit Care Med 2002;166):1382-7.
Montplaisir J, Bedard MA, et al. Neurobehavioral manifestations in obstructive sleep apnea syndrome before and after treatment with continuous positive airway pressure. Sleep. 1992;15(6 suppl):S17-9.
Morrell MJ, McRobbie DW, et al. Changes in brain morphology associated with obstructive sleep apnea. Sleep Med. 2003;4:451-4.
Sueño y patología
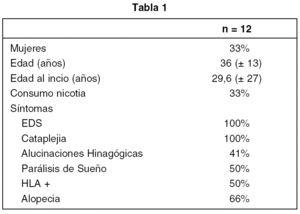
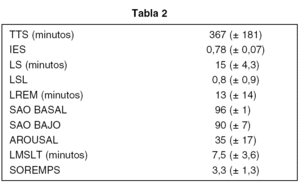
NARCOLEPSIA Y ALOPECIA AREATA: ¿ALGO MAS QUE UNA CASUALIDAD?
L. Domínguez Ortega, M.E. Moreno Balandran, G. Alejo-Galarza, E. Díaz-Gallego, C. De Cendra Núñez-Iglesias y S. Cabrera García-Armenter
Universidad Complutense de Madrid (UCM); Clínica Ruber; Clínica Ludor,
INTRODUCCION
La narcolepsia es un trastorno de sueño crónico debilitante con una prevalencia del 0,047%1. Se caracteriza por dos síntomas principales que son la excesiva somnolencia diurna (EDS) y la cataplejia, y dos síntomas auxiliares llamados alucinaciones hipnagógicas y parálisis de sueño2. La fisiopatología del trastorno sigue siendo desconocida pero se acepta la existencia de un desequilibrio entre las monoaminas y la acetilcolina3. Actualmente se acepta el hecho de que la mayoría de los pacientes con narcolepsia tienen un DR2 positivo4. La Alopecia Areata es una enfermedad cuya incidencia en la población Caucásica está entre el 0,05% y el 1%5.
METODOLOGIA
Diseño
Descriptivo, observacional, transversal, retrolectivo.
Se revisaron todos los registros de nuestra clínica de entre 1992 y 2004. Los casos fueron identificados a través de una recogida de datos rutinaria. Todos ellos se confirmaron por medio de una polisomnografía y un MSLT.
RESULTADOS
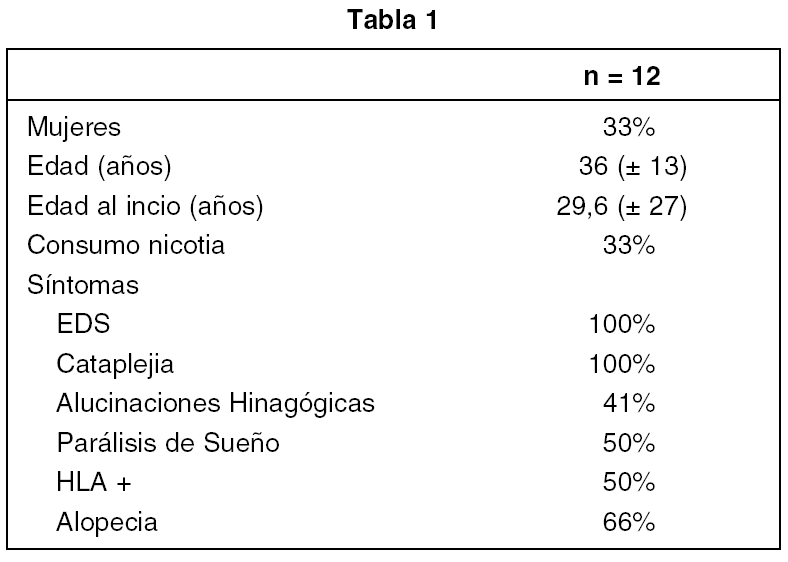
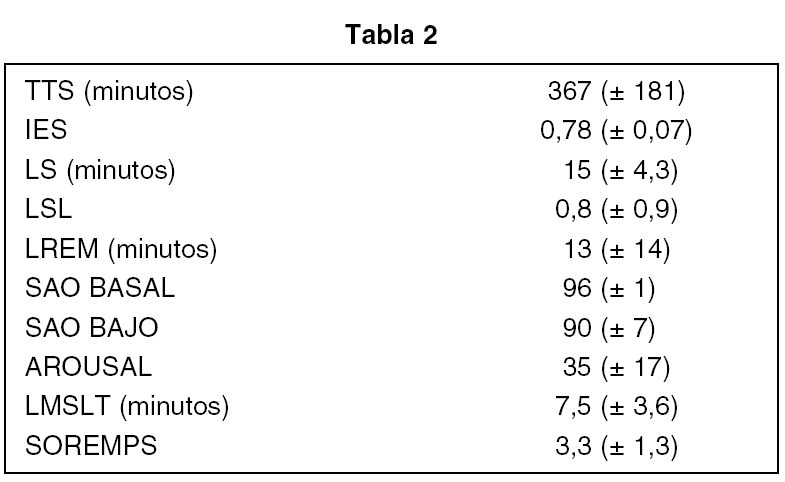
Detectamos 12 casos de Narcolepsia de entre 2000 registros. El 33% eran mujeres; el 50% de ellas tenían un HLA positivo. Encontramos una prevalencia del 66% de alopecia areata en los pacientes narcolépticos. Para más detalles ver tablas 1 y 2.
CONCLUSIONES
En ambas enfermedades existe un bloque de datos comunes y el origen de ambas enfermedades ha sido relacionado con un mecanismo autoinmune. En ambas, la incidencia de diabetes registrada es superior a la normal, junto con un patrón predominante del tipo HLA6,7. Creemos que esta asociación no es casual aunque se necesitan estudios epidemiológicos que apoyen nuestras hipótesis de trabajo.
BIBLIOGRAFIA
1.Ohayon MM, Priest RG, Zulley J, Smirne S, Paiva T. Prevalence of narcolepsy symptomatology and diagnosis in the European general population. Neurology. 2002;58:1826-33.
2.Dauvilliers Y, Billiard m, Montplaisir. Clinical aspects and pathophysiology of narcolepsy. Clinical Neurophysiology. 2003;114:2000-17.
3.Nishino S, Mignot E. Pharmacological aspects of human and canine narcolepsy. Prog Neurobiol. 1997;52:27-78.
4.Juji T, Sakate M, Honda Y, Doi Y. HLA antigens in Japanese patients with narcolepsy. Tissue Antigens. 1984;24:316-9.
5.Safavi KH, Muller SA, Suman VJ, et al.Incidence of alopecia areata in Olmsted Country, Minnesota, 1975 through 1989. Mayo Clin Proc. 1995;70:628-33.
6.Mc Donagh AJ, Tazi-Ahnini R. Epidemiology and genetics of alopecia areata. Clinical and Experimental Dermatology. 2002;27:405-9.
7.Domínguez Ortega L. Narcolepsy and alopecia areata: a new association? An Med Interna. 1992;9:234-6.
ESTUDIO DE LAS PARASOMNIAS EN UNA POBLACION INFANTIL DE 8 A 11 AÑOS
T. Canet, C.Oltra, J. Soler, M. Armero y J.L. Ros
Servicios de Neurofisiología Clínica y Medicina Preventiva del Hospital Virgen de los Lirios de Alcoi.
INTRODUCCION
Las parasomnias habitualmente ocurren en niños sanos y a menudo desaparecen en la adolescencia, por lo que se consideran manifestaciones funcionales del sueño más que una enfermedad propia de éste. Cuando ocurren a menudo pueden alterar la continuidad del sueño y reducir el valor restaurador de éste expresándose como fatiga, somnolencia, ansiedad, irritabilidad durante el día, afectando al rendimiento y comportamiento del niño.
En este estudio examinamos la frecuencia de las parasomnias en una muestra de niños sanos en la población de Alcoi.
MATERIAL Y MÉTODOS
Aplicamos el Cuestionario validado para hábitos del sueño de los niños de Owens dirigido a los padres a 358 niños, de 8 a 11 años de edad, en un colegio de Educación Primaria de Alcoi. Se solicitó la autorización a los padres para su inclusión. Se excluyeron los cuestionarios incompletos y los niños que padecían enfermedad psiquiátrica o neurológica y/o tomaban medicación que afectara al sueño (psicoestimulantes, anticonvulsivos o antihistamínicos).
RESULTADOS
Autorizaron y cumplimentaron el cuestionario 224 padres (62,5%). Excluimos 8 encuestas. El 51% eran niños. La frecuencia total de las parasomnias fue del 6,2%. La parasomnia más frecuente de las estudiadas fue las piernas inquietas (10%) seguida de bruxismo (6,7%), pesadilla (2%), enuresis (2%) y sonambulismo (1,4%). No encontramos ningún caso de terror nocturno. Hay una mayor frecuencia de enuresis, sonambulismo, bruxismo y pesadillas en los niños varones y de piernas inquietas en las niñas aunque no hemos obtenido significación estadística. Presentaron más de una parasomnia 11 niños (dos alteraciones en 8 niños, tres en uno y cuatro en dos). Las piernas inquietas y bruxismo fueron las parasomnias conjuntas más referidas refiriéndose en todos los casos la primera y en 8 la segunda. Las pesadillas y sonambulismo se asociaron en 3 casos y la enuresis es dos.
CONCLUSIONES
La parasomnia más frecuente en nuestro estudio ha sido la de las piernas inquietas (10%), siendo las otras parasomnias mucho menos referidas. Este dato es inferior al 19% obtenido por Laberge y cols. si bien hay que tener en cuenta que la edad de la muestra estudiada por estos autores (11 a 13 años) es superior a la nuestra y que la frecuencia de esta parasomnia aumenta con la edad.
Para el resto de parasomnias la frecuencia obtenida en nuestro estudio se asemeja a la referida en otros estudios.
Las piernas inquietas pueden afectar a la calidad del sueño. Debido a esto, a su frecuencia y tras encontrarlo en otros estudios relacionado con el síndrome de déficit de atención e hiperactvidad en los niños, la detección de esta parasomnia requiere su estudio con mayor profundidad.
TRASTORNOS DEL SUEÑO EN EL SÍNDROME POSTPOLIO
S. Carratalá, M. de Entrambasaguas, M.J. Estarelles, R. López Bernabé y J.J. Ortega
Servicio de Neurofisiología Clínica. Hospital General de Castellón.
INTRODUCCION
En el síndrome postpolio (SPP) se han descrito varias formas de trastornos respiratorios durante el sueño, unos de origen obstructivo por deformidades esqueléticas y debilidad de la musculatura respiratoria, y otros de origen central por la disfunción residual de las neuronas reticulares bulbares y de los sistemas monoaminérgicos. También hay formas mixtas. Por otra parte, el dolor somático y los trastornos depresivos podrían influir en la calidad del sueño de estos pacientes.
OBJETIVOS
Investigar mediante cuestionarios la presencia de excesiva somnolencia diurna y de trastornos respiratorios durante el sueño, dolor somático y depresión en pacientes con SPP.
Metodología. Se estudiaron 13 pacientes con SPP reclutados entre los años 2000 y 2005. Se empleó la escala de sueño de Epworth, las preguntas sobre trastornos respiratorios de la escala de sueño de Pittsburg, la escala de depresión de Hamilton y la escala de salud SF-36.
RESULTADOS
Las puntuaciones de la escala de Epworth fueron normales en todos los casos. A ninguno le vieron apneas y sólo cuatro roncaban. En la escala de Hamilton se recogieron puntuaciones altas en insomnio en 11/13 casos (el más frecuente, de conciliación), pero sólo 2 de ellos tuvieron una puntuación alta en depresión, en el rango de distimia. Sólo uno de ellos, y otro paciente, tuvieron puntuaciones altas en dolor en la escala SF-36.
CONCLUSIONES
No se encontraron síntomas sugerentes de excesiva somnolencia diurna ni de sospecha de trastornos respiratorios durante el sueño en los pacientes estudiados, aunque sí una alta prevalencia de insomnio (85%). Sin embargo, ni el dolor somático ni los trastornos depresivos parecen causa del insomnio en este grupo de pacientes.
PALABRAS CLAVE
Síndrome postpolio, trastornos del sueño.
CATATRENIA (QUEJIDO NOCTURNO)
M.J. Estarelles, J.J. Ortega, S. Carratalá, R. López Bernabé y A.L. Serrano
Servicio de Neurofisiología Clínica. Hospital General de Castellón.
INTRODUCCION
La catatrenia o quejido nocturno es un tipo poco frecuente de parasomnia que no se recoge entre los trastornos del sueño propuestos por la ICSD (1997). Clínicamente se caracteriza por un ruido espiratorio de presentación nocturna, prolongado, agudo e intenso, en ocasiones acompañado de vocalización, y que aparece en la adolescencia o juventud. Los estudios PSG demuestran que estos episodios de vocalización se producen durante una espiración prolongada, tienden a aparecer en grupos y predominan en fase REM, especialmente en los últimos ciclos del sueño. No se ha encontrado efectividad en ninguno de los tratamientos empleados.
OBJETIVOS
Presentar un caso de esta parasomnia inhabitual y remarcar la importancia del registro de audio-vídeo con correlación poligráfica para el diagnóstico.
METODOLOGIA
Hombre de 25 años de edad que consultó por un sonido agudo nocturno, referido por los familiares como un quejido, desde los 19 años. La exploración neurológica y ORL fueron normales. En el registro de audio-vídeo con correlación poligráfica se observó que estos episodios vocalización espiratoria aparecían exclusivamente durante la fase REM de los ciclos 3º y 4º. No se produjo desaturación de O2 ni se registró movimiento durante la fase REM. La macroestructura, latencias y eficiencia del sueño fueron normales.
RESULTADOS
Los datos clínicos y PSG se corresponden con la definición de catatrenia.
CONCLUSIONES
Nos encontramos ante una entidad poco frecuente en la que el registro del audio en la PSG es esencial para el diagnóstico.
PALABRAS CLAVE
Catatrenia, vocalización nocturna, parasomnia.
TRASTORNOS EN EL SUEÑO. RESULTADO DE UN ESTUDIO POBLACIONAL SOBRE LOS TRASTORNOS DE LA PERSONALIDAD
F. González Carmona
Servicio Psiquiatría. Hospital Cruz Roja. Córdoba.
Los trastornos en el sueño (TS) ocupan un destacado espacio en la patología médica y fundamentalmente en la patología psiquiátrica, en donde con frecuencia son síntomas cardinales. Así, en los trastornos depresivos forman parte de los síntomas patognomónicos, e igualmente ocurre en los procesos por ansiedad o en los trastornos mixtos.
En un reciente estudio sobre las esquizofrenias en España, los trastornos del sueño se encuentran presentes en un 25%. Los trastornos en el sueño son, pues, síntomas activos e influyen decididamente en la cronificación y en la recurrencia de gran parte de la patología psiquiátrica.
En un estudio que hemos realizado sobre Trastornos de la Personalidad (TP) en un área de atención primaria de la ciudad de Córdoba, hemos encontrado que la alteración en el sueño es una de las variables cualitativas predictoras de Trastorno de la personalidad, imbricándose ambas patologías.
Ofrecemos en este póster las conclusiones al respecto que han sido extraídas del trabajo referido.
ENCEFALITIS LÍMBICA IDIOPÁTICA
R. López Bernabéa, M. de Entrambasaguasa, A. Belenguerb, S. Carrataláa y M.J. Estarellesa
aServicios de Neurofisiología Clínica y bNeurología. Hospital General de Castellón.
INTRODUCCION
La encefalitis límbica idiopática (ELI) o autoinmune potencialmente reversible, es una entidad no paraneoplásica descrita muy recientemente (2004, < 20 casos publicados) en la que se han implicado anticuerpos contra los canales de potasio voltaje dependiente (CKVD). Afecta característicamente a hombres de más de 50 años. En la actualidad se está valorando una posible asociación entre la ELI y el trastorno de conducta del sueño REM (TCSR).
OBJETIVOS
Dar a conocer la posible presencia de trastornos del sueño en la ELI.
METODOLOGIA
Hombre de 51 años con cuadro subagudo de alteración de la memoria reciente, confusión, crisis epilépticas y sintomatología psiquiátrica. Agitación motora continua durante todo el sueño nocturno, sin propósito y sin escenificar sueños ni recordar contenidos oníricos.
RESULTADOS
En RM-FLAIR se detectaron lesiones hiperintensas en ambos hipocampos. En EEG, crisis parcial simple temporal izquierda. Patrón neuropsicológico compatible con encefalitis límbica. El rastreo de neoplasia fue negativo. Se detectaron títulos muy elevados de anti-CKVD. Resolución clínica tras tres ciclos de Ig IV. Tras un año presenta cierto cambio de la personalidad (irascible), refiere una disminución de la necesidad de sueño (sólo 5 horas nocturnas) y la desaparición de su capacidad previa de evocar el contenido onírico de los sueños (previamente disfrutaba con ensoñaciones de contenido fantástico y erótico). No se pudo realizar una polisomnografía por negativa del paciente.
CONCLUSIONES
Los criterios diagnósticos mínimos del TCSR (ICSD 1997) son clínicos, y el paciente no los cumplía. La disminución de su necesidad previa de sueño y la desaparición de la evocación onírica son secuelas del cuadro. La presencia de trastornos de sueño en la ELI puede ser obvia en los casos con TCSR pero más sutil y quizás no valorada en casos como el descrito.
PALABRAS CLAVE
Encefalitis límbica, autoanticuerpos, sueño REM.
TRASTORNOS DEL SUEÑO Y COMORBILIDAD EN UNA MUESTRA DE PACIENTES ANCIANOS
R. Lópeza, B. Fuertes de Gilbertb, M.A. Saiza, M. Ayusoa, F.J. Martíneza, I. Villalibrea y M. Lázaro del Nogal Mb
aServicio de Neurofisiología Clínica. bServicio de Geriatría. Hospital Universitario Clínico San Carlos (Madrid).
OBJETIVOS
1. Valorar los trastornos del sueño en mayores de 65 años que precisan atención en una consulta especializada de sueño (CES) en un hospital terciario.
2. Describir la comorbilidad asociada, el consumo de fármacos y el tratamiento pautado en este grupo de población y su evolución posterior.
MATERIAL Y MÉTODOS
Estudio transversal descriptivo en varios tiempos. Pacientes mayores de 65 años derivados a CES en un período de 2 años. Variables demográficas, clínicas, terapéuticas, tipo de trastorno del sueño, pruebas diagnósticas y tratamiento prescrito. Programa SPSS 12,0 (p < 0,05).
RESULTADOS
N = 102. Edad media: 71,3 años (DS 4,6), 74,5% hombres. Comorbilidad: pluripatología 38%, polifarmacia 37%, obesidad 58,8%, HTA 51%, EPOC 37.3%, DM 24,5%, ICC-cardiopatía isquémica 27.5%, depresión 27.5%. Hábitos tóxicos: café-té 33%, alcohol 34%, tabaco 19,6%. Psicofármacos: neurolépticos 2%, benzodiacepinas 22%, antidepresivos 14%. Trastornos específicos del sueño: SAOS 60,8% (Epworth > 10 35,3%, < 10 25,5%), insomnio 21%, mioclono nocturno 9%, trastorno de conducta REM (RBD) 2%, síndrome de piernas inquietas 1%, otros 28%. Los pacientes con insomnio presentan frecuentemente trastorno de estado de ánimo (52,4%, p < 0,005), y el consumo de psicofármacos es elevado (p < 0,0001). Pruebas diagnósticas: polisomnografía nocturna convencional 69%. Tratamiento: medidas no farmacológicas 100%, farmacológico 22%, CPAP/BiPAP 44% (abandono 25%). Mejoría clínica 88.7%. Arritmias cardíacas: 29,4% (FA 46,6%, bradiarritmia-bloqueos 30%, taquiarritmia 20%, extrasistolia 20%, enfermedad del seno 16,6%); no diagnosticadas previamente 53%. Asociación ICC-cardiopatía isquémica y SAOS 70% (p < 0,05); asociación arritmia y SAOS 38% (p < 0,05). Asociación inversa Insomnio y arritmia (p < 0,05). RBD en Parkinson (p < 0,001) y deterioro cognitivo (p < 0,05).
CONCLUSIONES
1. Existe una gran comorbilidad asociada en ancianos con trastornos del sueño.
2. Los pacientes con insomnio presentan en mayor medida trastorno del ánimo y consumo más elevado de psicofármacos.
3. La presencia de arritmias cardiacas no diagnosticadas en pacientes con trastornos del sueño es elevada.
PALABRAS CLAVE
Anciano, trastornos sueño.
¿UNA FORMA SEVERA DE EPILEPSIA FRONTAL NOCTURNA O UN NUEVO SÍNDROME EPILÉPTICO?
F.X. Sanmartí, L. Brieva, M.J. Mas, C. Hanckiewitch e I. Málaga
Unidad de Epilepsia. Servicio de Neuropediatría. Hospital Universitario Sant Joan de Deu. Barcelona.
INTRODUCCION
En 1990 observamos unos fenómenos electro-clínicos muy frecuentes durante el sueño lento en una paciente afecta de epilepsia frontal nocturna. Posteriormente lo hemos objetivado en una serie de pacientes controlados en nuestro servicio.
OBJETIVOS
Estudiar el significado de descargas paroxisticas muy frecuentes en el EEG durante el sueño lento coincidiendo con un arousal, cambios en el patrón respiratorio y ocasionales crisis tónicas en pacientes con epilepsia refractaria y deterioro cognitivo y de conducta.
MATERIAL Y MÉTODOS
Hemos estudiado 30 pacientes, de ellos 19 niños, de edades comprendidas entre 5,5 a 19 años (media 12,5 años). Todos los pacientes fueron estudiados con video-EEG nocturno. Todos menos 2 presentaron epilepsia frontal (2 pacientes presentaban epilepsia occipital). La edad media de inicio de las crisis fue 2,9 años.
RESULTADOS
Durante el sueño lento se observaron descargas paroxísticas generalizadas focales (frontales u occipitales) o unilaterales. Dichos paroxismos ocurren al mismo tiempo que una irregularidad respiratoria y arousal. La repetición altera la organización de los ciclos de sueño. Consideramos estos fenómenos como verdaderas crisis a pesar de su expresión infla-clínica. En estos pacientes se objetivaron otros tipos de crisis: diurnas (ausencias atípicas, crisis parciales complejas, tónicas, tónico-clónicas y caídas cefálicas) y nocturnas (principalmente tónicas). La regresión cognitiva y los problemas de comportamiento afectaron a todos los pacientes. La RM era anormal en el 50% de los pacientes. El tiempo de seguimiento alcanza de 2 a 20 años. Todos los pacientes fueron tratados con politerapia. La mayoría de los pacientes presentaron una mala evolución con persistencia de crisis y deterioro cognitivo permanente.
CONCLUSIONES
Consideramos que las características de este grupo de pacientes incluyendo los hallazgos electro-clínicos, el deterioro cognitivo, la escasa respuesta a fármacos antiepilépticos y la evolución desfavorable pueden constituir una forma de epilepsia frontal nocturna no descrita previamente.
PALABRAS CLAVE
Epilepsia frontal nocturna, descargas infla-clínicas, arousals.
IMPORTANCIA DE LA POLISOMNOGRAFÍA EN NIÑOS DIAGNOSTICADOS DE TDAH
A. Pedrera, R. Solá, L. Cabañes, G. Lorenzo y P. Quintana
Servicio de Neurofisiología Clínica. Hospital Ramón y Cajal. Madrid.
INTRODUCCION
Las descargas paroxísticas persistentes en el EEG pueden provocar una afectación cognitiva transitoria. Se ha observado que niños con EBI con puntas centrotemporales muestran diferencias significativas de maduración neuropsicológica respecto a controles. Se ha descrito que del 6 al 16,7% de los pacientes con TDAH tienen alteraciones electroencefalográficas en vigilia o durante el sueño. Queremos investigar la existencia de posibles alteraciones electroencefalográficas en niños con TDAH.
PACIENTES Y MÉTODOS
Hemos estudiado 50 pacientes (45 niños y 5 niñas), entre 6 y 13 años de edad, remitidos a la consulta de Neurología Pediátrica por dificultades en el aprendizaje y/o alteraciones de conducta, que cumplían los criterios de TDAH según el DSM-IV.
RESULTADOS
El EEG de vigilia solo mostró anomalías significativas en 3 niños, mientras que en la polisomnografía nocturna o diurna encontramos alteraciones en 8 pacientes: trazado punta-onda continua durante el sueño profundo (1), actividad paroxística fronto-parietal izquierda (1), parieto-temporal izquierda (5), temporal derecha (1).
CONCLUSIONES
El 16% de nuestros casos con TDAH según criterios DSM-IV muestran alteraciones paroxísticas electroencefalográficas significativas más evidentes durante el sueño. Creemos recomendable la realización de un estudio EEG de larga duración en el que se registre al menos un ciclo de sueño completo, en todos los niños con diagnóstico clínico de TDAH.
PALABRAS CLAVE
TDAH, polisomnografía, EEG.
Ritmos circadianos,embarazo y fármacos
EFECTO SOBRE LA MACROESTRUCTURA DEL SUEÑO DEL CONSUMO DIURNO DE AYAHUASCA: ESTUDIO DOBLE-CIEGO, CRUZADO Y CONTROLADO CON PLACEBO Y D-ANFETAMINA EN SUJETOS SANOS
M.J. Barbanoja,b, J. Ribaa, S. Closa, S. Giméneza y S. Romeroa,c
aCentre d'Investigació de Medicaments, Institut de Recerca de l´Hospital de la Santa Creu i Sant Pau, Barcelona .
bDepartament de Farmacologia i Terapèutica, UAB, Barcelona.
cCentre de Recerca en Enginyeria Biomèdica, Departament ESAII, UPC, Barcelona.
Este estudio ha sido financiado con una Beca del Ministerio de Educación y Ciencia (SAF2002-02746).
INTRODUCCION Y OBJETIVO
La ayahuasca es un preparado psicotrópico de origen vegetal ampliamente utilizado en los países de la cuenca del Amazonas por sus efectos alucinógenos. Se obtiene a partir de dos plantas Banisteriopsis caapi y Psychotria viridis y se consume en forma de infusión. Este té presenta en su composición diversos alcaloides inhibidores del enzima monoamino-oxidasa (harmina, harmalina y tetrahidroharmina), así como un potente alucinógeno indólico, la N,N-dimetiltriptamina (DMT), que actúa como agonista sobre los receptores 5-HT1A y 5-HT2A/2C de la serotonina. En el presente estudio se evaluaron los efectos sobre la macroestructura del sueño del consumo diurno de ayahuasca comparándolos con los efectos producidos por un placebo y un control positivo (d-anfetamina).
SUJETOS Y MÉTODOS
Dieciocho voluntarios varones sanos con experiencia previa en el consumo de alucinógenos participaron en un estudio clínico aleatorizado, cruzado, doble ciego y balanceado. Participaron en tres sesiones experimentales recibiendo 20 mg de d-anfetamina, liofilizado de ayahuasca equivalente a 1,0 mg DMT/kg peso y placebo a las 12 horas del mediodía de cada uno de los días experimentales. Cada sesión incluía dos registros polisomnográficos (pre- y post-tratamiento). En total, se evaluaron 108 hipnogramas siguiendo las reglas de Rechtschaffen y Kales. Los datos obtenidos en la noche post-tratamiento se analizaron mediante un ANOVA (p ≤ 0,05).
RESULTADOS
Se observaron diferencias significativas en la mayoría de las variables polisomnográficas tras la administración de anfetamina (aumento en las latencias a los diferentes estadios de sueño, disminución del periodo y del tiempo total de sueño así como de su eficiencia, aumento del estadio 1 (minutos y porcentaje), disminución del estadio REM (minutos y porcentaje), disminución del sueño de ondas lentas (minutos) y disminución del estadio 2 (minutos, pero aumento en porcentaje). Tras la administración de ayahuasca los cambios observados fueron mucho más limitados: una tendencia a incrementar la latencia del sueño REM, un incremento del estadio 2 (minutos y porcentaje) y un decremento del estadio REM (minutos y porcentaje).
CONCLUSIONES
1. A diferencia de lo observado tras anfetamina, la administración diurna de ayahuasca no conllevó alteraciones en las variables relacionadas con el inicio y mantenimiento del sueño.
2. Los efectos observados tras ayahuasca son opuestos a los resultados obtenidos en los años 60 sobre los efectos del LSD administrado justo antes o mientras los sujetos dormían, caracterizado por un incremento de sueño REM.
3. Los efectos observados tras ayahuasca se corresponden con los observados tras la administración de fármacos antidepresivos en general (incluidos los IMAOs) y los Inhibidores Selectivos de la Recaptación de Serotonina, en particular.
ALTERACIONES DEL SUEÑO EN LA DEPRESIÓN POST PARTO
N. Bauzà, M. Mestre, C. Recassens y F. Cañellas
Servicio de Psiquiatría, Hospital Universitario Son Dureta y UIB, Palma de Mallorca.
INTRODUCCION
En el marco de un estudio más amplio que investiga la relación entre genes y ambiente, se estudiaron las alteraciones del sueño en la predisposición a sufrir una depresión posparto.
Aproximadamente un 25% de las mujeres sufren un episodio de depresión leve (disforia-blues) en la primera semana después del parto. En las semanas posteriores entre un 10 y un 15% sufren un cuadro Depresivo Mayor. Los pacientes deprimidos presentan alteraciones del sueño características, el insomnio es la más frecuente, lo presentan aproximadamente el 95% de los pacientes. Además, se ha demostrado que la presencia de trastornos de sueño precede la aparición de una depresión (Ohayon 2003).
OBJETIVOS
En este estudio nos proponemos evaluar la posible relación de alteraciones de sueño en el desarrollo de una depresión post-parto y su correlación con factores genéticos y ambientales.
METODOLOGIA
Estudio prospectivo-longitudinal. Estudio coordinado en el que participan simultáneamente en ocho grupos pertenecientes a la Red de Genotipación y Psiquiatría Genética (RGPG) española.
SUJETOS
Se estudiarán de forma consecutiva las mujeres de origen caucásico mayores de 18 años que acudan a las maternidades de los centros participantes. Todas las mujeres deberán firmar el consentimiento informado del estudio. Se estudiaran un total de 300 mujeres por centro.
CRITERIOS DE EXCLUSION
La presencia de antecedentes personales de patología afectiva que hubiera requerido tratamiento médico inmediatamente antes del embarazo y durante el embarazo, mujeres con déficit cognitivo o enfermedad médica grave que impida la realización del estudio; tener dificultades idiomáticas o analfabetismo cultural que impida contestar los cuestionarios del estudio.
VARIABLES
Aquí describiremos únicamente las relacionadas con sueño y depresión:
1ª Evaluación clínica: Posparto inmediato:
Recogida protocolizada de datos sociodemográficos, antecedentes familiares psiquiátricos de trastornos afectivos, datos específicos del embarazo, parto y datos del recién.
Escalas de evaluación clínica: St. Paul Ramsey Life Experience Scale. Cuestionario de depresión posparto de Edimburgo. Cuestionario de ansiedad estado y rasgo de Spielberg. Inventario de factores de riesgo psicosocial para la depresión posparto. Escala de Apoyo Social de Duke. Inventario de personalidad de Eysenck (versión corta) (sección neuroticismo). Versión española (Macías y Royuela, 1996) del Índice de Calidad de Sueño de Pittsburg (PSQI)
Genéticas Recogida de muestras de ADN (www.rgpg.net).
2ª Evaluación clínica: a las 8 semanas posparto:
Escala de acontecimientos vitales estresantes. Cuestionario de depresión posparto de Edimburgo (todas las mujeres que puntúen 9 o más puntos serán entrevistadas para confirmar la presencia de trastorno depresivo mayor). Cuestionario de ansiedad estado de Spielberg (sección ansiedad-estado). Escala de Apoyo Social de Duke. Sección del trastorno depresivo mayor de la versión española modificada para la depresión posparto de la Entrevista psiquiátrica estructurada para el diagnóstico psiquiátrico en estudios de genéticos (DIGS). Índice de Calidad de Sueño de Pittsburg.
RESULTADOS
La inclusión de pacientes se esta realizando desde Diciembre 2004, hasta el momento se han estudiado 156 mujeres en el post parto inmediato y a 80 ya se les ha realizado la evaluación a las 8 semanas, de la cuales 6 mujeres han presentado criterios de depresión post parto. Los resultados del sueño en relación con las otras variables están siendo analizados.
PALABRAS CLAVE
Sueño, depresión, posparto.
ESTADO DE SALUD EN LOS TRABAJADORES A TURNOS EN RELACION CON UN GRUPO CONTROL CON HORARIO REGULAR
P. Carvajala, M.J. Valiñoa, P. Cuarteroa, J.M. Vergarab, J. Lópezc y B. Lacruzc
aUnidad de sueño del Hospital MAZ de Zaragoza. bUnidad de sueño del Hospital Miguel Servet de Zaragoza. cDepartamento de Métodos estadísticos de la Universidad de Zaragoza.
INTRODUCCION
En el trabajo por turnos y nocturno el individuo trabaja en contra de los ritmos circadianos naturales pudiendo desencadenar una serie de patologías, entre las que se encuentran las enfermedades del sueño, digestivas y cardiocirculatorias, constituyendo el conocido como Síndrome del Trabajador a Turnos.
MATERIAL Y MÉTODOS
Se ha realizado una muestra de la población laboral aragonesa identificándose dos grupos: trabajadores a turnos y sin turnos; Entre los que se ha distribuido un cuestionario de salud, la versión reducida del SSI, traducido y adaptado a nuestro idioma. Se han comparado las respuestas obtenidas en las preguntas referentes a los trastornos gastrointestinales, cardiorrespiratorios y alteraciones de sueño.
RESULTADOS
Se han encontrado diferencias significativas entre los dos grupos respecto a las variables que miden patología gastrointestinal y en aquellas que valoran los trastornos de sueño tanto en forma de aumento de la somnolencia, como del insomnio en sus variantes de despertar precoz o de insomnio de inicio.
CONCLUSION
En nuestro medio el trabajo a turnos y nocturno puede provocar alteraciones de la salud, y de forma significativa en la esfera del sueño, por lo que el seguimiento médico de estos trabajadores es importante para intentar evitar los problemas que a corto o largo plazo puede originar este tipo de organización laboral.
PALABRAS CLAVE
Salud, Trabajo a turnos.
VALORACION DE LA FATIGA DURANTE EL VUELO EN TRIPULANTES DE LINEAS AEREAS DE VUELOS TRANSMERIDIANOS
C. García de Leonardo Menaa, B. Cabrero Martína, M. García Fernándeza y A. Vela Buenob
aCentro Médico SomnuS (Madrid).
bLaboratorio de Sueño. Departamento de Psiquiatría. Universidad Autónoma (Madrid).
OBJETIVOS
Estudiar la fatiga subjetiva que presentan los tripulantes de vuelos transmeridianos (pilotos y auxiliares de vuelo) durante el trayecto de regreso (América-España) y analizar el impacto sobre la misma del horario del vuelo y de la duración de la estancia en destino.
MÉTODO
Participaron en el estudio 88 tripulantes de 9 vuelos distintos, todos ellos procedentes de América, 5 de ellos con estancia larga en destino (Río de Janeiro, Méjico DF, Quito y San José de Costa Rica) y 4 con estancia corta (Sao Paulo y Buenos Aires).
En la segunda mitad del vuelo de regreso, rellenaron un cuestionario que incluye datos personales y características del sueño en origen y destino. También cumplimentaron la escala de Jet Lag de Columbia modificada que se valoró como positiva cuando la puntuación global fue mayor o igual a 10 (nivel de fatiga de moderado a severo).
RESULTADOS
En los vuelos con estancia larga en destino puntuaron positivo en la escala (nivel de fatiga de moderado a severo) el 58% de los tripulantes que realizaron el vuelo de regreso en horario de tarde y el 53% de los que regresaron por la noche. En los vuelos con estancia corta en destino la puntuación fue positiva en el 39% cuando la vuelta se hizo en horario de tarde, y en el 89% cuando se hizo por la noche.
De los tripulantes que puntuaron positivo, el 92% presentó problemas de sueño en el lugar de destino y curiosamente el resto (8%), que manifestó haber dormido bien en destino, son todos tripulantes del mismo tipo de vuelo (estancia corta y vuelta en horario de noche). De los tripulantes que puntuaron negativo, el 83% tuvo un adecuado sueño nocturno en destino, y el restante 17%, que durmió mal, realizó una siesta en las 8 horas previas y/o durante el vuelo.
CONCLUSION
En función de los resultados de este estudio, para disminuir la fatiga que presentan los tripulantes de vuelos transmeridianos durante el trayecto de regreso (América-España), la medida principal es asegurar una buena calidad de sueño en el lugar de destino y en los vuelos con estancia corta en destino, evitar regresar en horario de noche.
APARICION DE MOVIMIENTOS OCULARES EN EL FETO. ESTUDIO EVOLUTIVO DESDE LAS 12 SEMANAS DE VIDA
E. Estivilla, M. Alegreb, J. Albaresa, M. Pascuala, N. Rouraa y F. Segarraa
aClínica del Sueño Estivill. USP Institut Universitari Dexeus. Barcelona.
bIVI. Barcelona.
INTRODUCCION
Los movimientos del globo ocular son indicativos del estadio de sueño REM. Es bien conocido que entre los 22,23 días de gestación y cuando el tubo neural se ha cerrado, se tornan visibles en la región cefálica del embrión dos engrosamientos ectodérmicos bilaterales, las placodas óticas y las del cristalino. Estas sufren un invaginación y durante la quinta semana forman el cristalino. Poco es conocido sobre el momento de aparición y tipo de movimientos del globo ocular.
OBJETIVOS
Estudio seriado de los movimientos oculares desde la 8ª semana de gestación hasta la 34, realizado con observaciones quincenales.
METODOLOGIA
Se han utilizado los datos proporcionados por estudios seriados quincenales de una embarazada sana de 28 años de edad. Mediante la técnica de ecografía tridimensional se ha realizado un seguimiento de la aparición de los distintos tipos de movimientos oculares observados.
RESULTADOS
A partir de la 8ª semana de vida se identifica el cristalino y a partir de aquí observamos dos tipos de movimientos oculares. En una primera fase, 11 semanas de gestación, movimientos anárquicos y secuenciales, sin ritmo, similares a un nistagmus. Posteriormente y sobre la semana 23 se observa la presencia de una cierta ritmicidad de estos movimientos, diferenciándose dos grupos: lentos y poco frecuentes, posiblemente asociados al sueño Tranquilo y otros, rápidos y frecuentes, asociados al sueño Activo.
CONCLUSIONES
La presencia de movimientos rítmicos de los globos oculares puede ser indicativa de la primera diferenciación del sueño, pudiendo suponer un estadio precoz de sueño REM alrededor de la semana 23, aunque los movimientos oculares ya se observan desde la semana 11.
PALABRAS CLAVE
Movimientos oculares, feto, sueño.
ESTUDIO DE LOS PARÁMETROS DEL SUEÑO DURANTE EL PRIMER Y SEGUNDO TRIMESTRE DEL EMBARAZO
E. Estivilla, C. Estivillb, N. Rourea, J. Albaresa, M. Pascuala y F. Segarraa
aClínica del Sueño Estivill. USP Institut Universitari Dexeus. Barcelona.
bDepartamento de Química Orgánica. Universitat Autónoma de Barcelona.
INTRODUCCION
Es sabido que las embarazadas refieren cambios en su sueño, tanto en cantidad como en calidad. Parece existir una hipersomnia clara en el primer trimestre y un predominio del insomnio en el último. Pocos son los estudios que den explicaciones científicas a este fenómeno.
OBJETIVOS
Hemos tenido la oportunidad de estudiar un embarazo desde las 10 semanas de gestación hasta la finalización del mismo, controlando, de forma subjetiva, los parámetros del sueño, y diversos estados anímicos como la ansiedad y la distimia.
METODOLOGIA
Se han empleado los siguientes registros:
Diario de sueño, valorándose hora de acostarse, hora de levantarse, latencia del sueño, tiempo total de sueño, numero de despertares, presencia y tipo de ensoñaciones y tiempo de sueño diurno.
Escala analógico-visiual que valoraba la somnolencia y el cansancio diurno diario.
Escala tipo Likert para valorar nivel de ansiedad y cansancio diurno, (periodicidad semanal).
Escala HAD que muestra niveles de ansiedad y depresión (periodicidad mensual).
Escala de Somnolencia de Epworth (semanal).
Cuestionario clínico sobre distintos aspectos del sueño (semanal).
RESULTADOS
En este trabajo presentamos los resultados preliminares, desde la semana 10 hasta la 22.
Lo más relevante es: En el diario de sueño no se observan diferencias significativas entre las horas totales de sueño del primer y segundo trimestre. Según la escala analógica visual se observa una mayor percepción de somnolencia en el primer trimestre respecto al segundo (no significativo). Igualmente se observa un mayor cansancio durante el primer trimestre que en el segundo, aunque en ambos trimestres el nivel de cansancio es mas elevado que en el de somnolencia (no se observan tampoco diferencias significativas). La escala de somnolencia de Epworth muestra una mayor somnolencia en el primer trimestre (15) que en el segundo (12,6).
CONCLUSIONES
Al describir un caso único, es más difícil que las diferencias sean significativas, aunque sí que observamos una tendencia en la misma dirección que la literatura leída.
PALABRAS CLAVE
Sueño, embarazo, hipersomnia.
TRASTORNOS DEL SUEÑO REFERIDOS DURANTE EL EMBARAZO
P. Giménez Rodríguez y M. Pérez Arroyo
Servicio de Neurofisiología Clínica. Clínica Vistahermosa. Alicante.
INTRODUCCION
Los trastornos del sueño son frecuentes durante el embarazo: desde un aumento en la incidencia de insomnio, despertares nocturnos y parasomnias (especialmente síndrome de las piernas inquietas) hasta ronquidos y excesiva somnolencia diurna. Estos trastornos son la consecuencia de cambios fisiológicos, hormonales y físicos que ocurren durante el embarazo. Aunque el momento de presentación de los distintos trastornos varía, son más prevalentes durante el tercer trimestre del embarazo. La naturaleza así como la incidencia de estos trastornos es desconocida.
OBJETIVOS
Estudiar la calidad de sueño, las quejas subjetivas del sueño de las mujeres embarazadas y cuales son las causas de su "mal dormir".
METODOLOGIA
Estudio descriptivo realizado mediante cuestionario en 50 embarazadas que dieron a luz en nuestra clínica en el período comprendido entre Febrero-Marzo 2005. El cuestionario se rellenaba los días antes del alta domiciliaria tras el parto. Al mes del parto se reevaluó al 58% de las pacientes mediante encuesta telefónica.
RESULTADOS
El 65% de las pacientes refirieron empeoramiento de la calidad de su sueño en el 3er trimestre del embarazo comparativamente a su sueño preemabarazo. Las causas del mismo fueron: aumento de la frecuencia urinaria (60%), dificultad para iniciar o mantener el sueño (47%), reflujo gastroesofágico (40%), lumbalgia (29%), movimientos fetales (21%), síndrome de piernas inquietas (17%) y problemas abdominales (15%). Tres pacientes refirieron problemas de sueño por la inquietud que les generaba el miedo al parto, dos pacientes refirieron ciática, una paciente refirió problemas de sueño a causa de sensación de nariz tapada y otra problemas de sueño a causa de un síndrome del túnel del carpo bilateral confirmado mediante estudio electromiográfico. Al mes del parto, de las 29 pacientes reevaluadas, el 69% refirieron mejoría de la calidad de su sueño, el 17% no refirieron cambios de la misma y el 13% refirieron peor calidad de sueño que durante el 3er trimestre del embarazo. El 86% de las encuestadas refirieron como causa de sus problemas de sueño las atenciones y demandas del nuevo bebé. De las 15 multíparas encuestadas, el 40% referían además problemas de sueño causados por las demandas de sus otros hijos.
CONCLUSIONES
Los problemas de sueño son frecuentes y variados durante el embarazo. Éstos son debidos a la gran cantidad de cambios fisiológicos y hormonales que ocurren durante el mismo. La mayoría de ellos remiten tras el parto, mejorando en gran medida la calidad de sueño de las pacientes. Es importante comunicar esta idea a las embarazadas, evitando en lo posible medidas farmacológicas y haciendo inca pié en el uso de medidas de higiene de sueño, reducción de la ingesta de líquidos nocturna, el uso de almohadas y calor local para disminuir el disconfor físico, técnicas de relajación, etc.
PALABRAS CLAVE
Sueño, Embarazo.
TRASTORNOS RESPIRATORIOS DURANTE EL SUEÑO Y EMBARAZO
P. Giménez Rodríguez y M. Pérez Arroyo
Servicio de Neurofisiología Clínica. Clínica Vistahermosa. Alicante.
INTRODUCCION
El término trastornos respiratorios durante el sueño (TRDS) describe un espectro de anomalías respiratorias durante el sueño que van desde el ronquido hasta la apnea obstructiva del sueño (SAOS) y el síndrome de hipoventilación-obesidad. La mayoría de los factores de riesgo han sido descritos en varones de edad media (peso, alcohol, sustancias sedantes...), si bien no está claro si suponen el mismo riesgo en mujeres jóvenes. Durante el embarazo se producen cambios hormonales y fisiológicos que pueden alterar la respiración durante el sueño, moviendo a la mujer a lo largo de este espectro de trastornos.
OBJETIVOS
Estudiar la incidencia de ronquido y apneas referidas a lo largo del embarazo, identificar posibles factores de riesgo asociados, su relación con el desarrollo de hipertensión arterial inducida por el embarazo o bajo peso del recién nacido, y valorar su evolución al mes del parto.
METODOLOGIA
Estudio descriptivo realizado mediante cuestionario en 50 embarazadas con edades comprendidas entre los 25 y los 42 años (media de 33 años) que dieron a luz en nuestra clínica en el período comprendido entre Febrero-Marzo 2005. El cuestionario se rellenaba los días antes del alta domiciliaria tras el parto. Al mes del alumbramiento se realiza una segunda encuesta (telefónica).
RESULTADOS
El 44% de las pacientes referían roncopatía durante el embarazo: el 14% roncaban antes del embarazo, el 9.5% comenzaron a roncar en el primer trimestre del embarazo, el 33% en el segundo y el 45% en el tercer trimestre. El ronquido fue más frecuente entre aquellas pacientes que presentaban un Índice de Masa Corporal (IMC) mayor de 25 Kg/m2 en el tercer trimestre del embarazo. La única paciente que refirió apneas durante el sueño desarrolló HTA inducida por el embarazo. No se observó ningún recién nacido con peso inferior a los 2500 gramos, si bien de los 8 bebés con peso al nacimiento inferior a 3000 gramos, 6 eran hijos de madres roncadoras. Al mes del parto el ronquido había desaparecido en el 86% de los casos y disminuido en el resto.
CONCLUSIONES
Los TRDS son poco prevalentes en la mujer joven. Sin embargo, durante el embarazo se producen una serie de cambios fisiológicos y hormonales que pueden alterar la respiración durante el sueño, aumentando su incidencia a lo largo del mismo, especialmente en el 2º y 3er trimestres, desapareciendo en la mayor parte de los casos en el primer mes tras el parto. Si bien el ronquido fue más frecuente en las mujeres con un mayor IMC en el 3er trimestre del embarazo (50% de las roncadoras con IMC > 25 al final del embarazo), el 30% de las roncadoras presentaron un IMC
PALABRAS CLAVE
Sueño, Ronquido, Embarazo.
ALTERACIONES CIRCADIANAS DE LA MELATONINA Y EL SUEÑO EN EL SÍNDROME DE SMITH-MAGENIS
M. Martínez Martínez, E. Sánchez-Barceló, J. González Rato, M. González Martínez y M.R. Carpizo Alfayate
Unidad de Trastornos del Sueño. Hospital Universitario Marqués de Valdecilla. Universidad de Cantabria: Departamento de Fisiología.
INTRODUCCION
El síndrome de Smith-Magenis (SSM) (Smith y cols en 1982), es una cromosomopatía causada por una delección intersticial en el brazo corto del cromosoma 17 (17p11.2). Las características clínicas incluyen: retraso mental variable, estatura baja, anomalías congénitas múltiples (renales, neurológicas etc), alteraciones de conducta y trastornos del sueño en la mayoría de los pacientes.
La melatonina, hormona secretada por la glándula pineal está implicada en la regulación de los ritmos circadianos y del sueño. Su producción está regulada por una vía multisináptica que interesa a los fotorreceptores de la retina, al núcleo supraquiasmático del hipotálamo y al primer ganglio cervical. En algunos pacientes con SSM, se ha demostrado que el patrón circadiano normal de melatonina está invertido, produciéndose una liberación diurna inadecuada de la misma.
OBJETIVO
Estudio de las alteraciones del sueño y de la secreción de melatonina en dos pacientes con SSM.
MATERIAL Y MÉTODO
Estudiamos dos pacientes de 14 y 4 _ años con fenotipo clínico, conductual y trastornos del sueño compatibles con el diagnóstico clínico de SSM confirmado a través de cariotipo de alta resolución.
Se realizaron estudios polisomnográficos y Test de Múltiples Latencias del Sueño (TMLS) según las técnicas estándar.
Se determinaron mediante técnicas de radioinmunoensayo las concentraciones de 6-sulfatoximelatonina (aMT6s), principal metabolito de la melatonina, a partir de múltiples muestras de orina recogidas a lo largo de 24 horas. En el segundo paciente, además, se obtuvieron las concentraciones de melatonina en sangre a través de muestras recogidas a intervalos de dos horas durante 24 horas.
RESULTADOS
Los estudios polisomnográficos demostraron un sueño interrumpido por despertares intercurrentes, muy prolongados en el último tercio de la noche, con disminución del tiempo total de sueño y del índice de eficiencia del mismo (71 y 74%). El sueño lento ligero aparecía incrementado, y el sueño lento profundo descendido a expensas de la fase IV. La latencia del primer episodio REM estaba muy alargada en la paciente 1 y era normal en el paciente 2. El porcentaje de sueño REM aparecía notablemente descendido (8 y 14%).
El (MSLT) en la paciente de 14 años, puso de manifiesto una latencia media para iniciar el sueño patológicamente acortada, con un inicio del mismo en sueño NREM en el 100% de los ensayos.
Se detectó una clara inversión del ritmo circadiano de melatonina, con anormal secreción durante el día. Su pico mayor de secreción se situó a las 10 a.m. en el caso 1. (pendiente de resultados definitivos en el caso 2).
CONCLUSIONES
Nuestros pacientes afectos de SSM muestran alteraciones circadianas en la secreción de melatonina, cuya curva aparece invertida. Parece acertado establecer una relación causal entre este hecho y las alteraciones del sueño que caracterizan la enfermedad.
TERAPIA COMBINADA DE FÁRMACOS Y TRATAMIENTO COGNITIVO-CONDUCTUAL EN EL INSOMNIO CRÓNICO
A. Molina León, M. García Bellón, C. García Fernández y J.M. Teijeira
Servicio de Neurofisiología Clínica. Unidad de Patología del Sueño. Complejo Hospitalario de Toledo.
El insomnio crónico se define como la dificultad del sueño experimentada durante tres noches al menos por semana durante un mes o más por el Centro Nacional sobre Investigación de los Trastornos del Sueño (USA) y en términos bastante similares por el DSM-IV y la ICD-10.
El tratamiento del insomnio psicofisiológico crónico se basa en dos pilares básicos: por un lado el tratamiento farmacológico discontinuo y por otro las medidas de terapia cognitivo-conductuales y de higiene del sueño.
MATERIAL Y MÉTODO
Se realiza el estudio en 54 pacientes, 26 mujeres y 28 hombres con promedio de edad 48,9 años. Se efectúan revisiones clínicas durante año y medio. Se dispone de un grupo control de 15 voluntarios sanos. Se utilizan tres cuestionarios:
Cuestionario diagnostico: de 30 preguntas que combina 15 relacionadas directamente con el sueño y otras 15 con pautas de conducta que se relacionan indirectamente. Dichas cuestiones son evaluadas en el cuestionario con un sí (1) y con un no (0).
Cuestionario de revisión tras 9 meses: para evaluación subjetiva de la evolución.
Agenda de sueño: Constituida por 21 cuestiones relacionadas con hábitos de vida y 9 en relación con la calidad del sueño.
Como apoyo farmacológico se empleó Zaleplon 10 mgr. (SONATA) de manera discontinua. Hemos usado este fármaco, por sus características farmacocinéticas y tolerancia.
RESULTADOS
Se observan dos tipos de insomnios: Insomnio primario crónico (36 pacientes) e insomnio asociado a patología psiquiátrica. (18 pacientes).
El número de pacientes que han evolucionado favorablemente, siguiendo la evaluación de 0 a 10, han sido 37 de 54 (69%)
En la agenda de sueño el número de horas de sueño se correlaciona directamente con los valores positivos de evolución clínica tras la adquisición paulatina de las medidas de terapia cognitivo-conductuales.
Las medidas de terapia cognitivo-conductuales en combinación de terapia farmacológica discontinua, no prolongada más de dos meses, han supuesto una evolución favorable en el 69% de los pacientes.
Una ampliación de nuestra muestra en pacientes con insomnio crónico primario, insomnio crónico asociado a patología psiquiátrica, y controles sanos, nos permitirá hacer una correlación más precisa entre estrés crónico, inactividad e insomnio.
ESTUDIO BIBLIOMETRICO DE LA REVISTA "SLEEP MEDICINE" (2000-2004)
N. Roure, E. Estivill, J. Albares, C. Martínez, M. Pascual y F. Segarra
Clínica del Son Estivill. Institut Universitari Dexeus. Barcelona.
INTRODUCCION
En este trabajo presentamos los primeros datos obtenidos en el estudio bibliométrico realizado sobre la revista "Sleep Medicine" durante sus 4 primeros años de publicación. En la literatura ya existen otros artículos similares1.
OBJETIVOS
Conocer la prevalencia de los temas más tratados en estos 4 años.
Observar la tendencia de la publicación en cuanto a temas en los diferentes años.
Conocer la media de autores por artículos y, a la vez, por temas, así como los más prolíficos en las temáticas más prevalentes.
RESULTADOS
Los principales resultados han sido los siguientes: Se han analizado 206 artículos publicados, distribuidos en 27 números durante los años 2000 al 2004. En cuanto a las categorías temáticas, el mayor número de artículos publicados se refiere a Síndrome de la Apnea del sueño (23,4%), Síndrome de Piernas Inquietas (13,2%), Generalidades sobre el sueño (9,8%) y Insomnio (7,8%). Se observa una clara tendencia en aumento de ciertos temas y la disminución en otros.
La media de autores por artículo es de 4 autores; por temas, la media más elevada se encuentra en los Trastornos Respiratorios con 6 autores y los que menos, con 3, la Somnolencia Excesiva Diurna.
En cuanto al contenido de las publicaciones se observa una tendencia inversa con el paso del tiempo en la frecuencia de artículos referidos a "tratamiento" respecto a los referidos a "descripción clínica".
CONCLUSIONES
Existe una gran variedad en los temas publicados en relación al sueño, hecho que hace difícil la agrupación en categorías temáticas y un alto número de autores que publican artículos sobre el sueño y sus trastornos.
PALABRAS CLAVE
Sueño, análisis bibliométrico, revista "sleep medicine".
BIBLIOGRAFIA
1.Navarro JF. Estudio bibliométrico de la revista "Sleep" (1990-1994). Vigilia-sueño 1997;9(1).
ESTADO DE SALUD PSIQUICA EN LA MUJER TRABAJADORA. ESTUDIO COMPARATIVO ENTRE TRABAJADORES A TURNOS Y SIN TURNOS
M.J. Valiñoa, P. Carvajala, P. Cuarteroa, J.M. Vergarab, J. Lópezc y B. Lacruzc
aUnidad de sueño del Hospital MAZ de Zaragoza. bUnidad de sueño del Hospital Miguel Servet de Zaragoza. cDepartamento de Métodos estadísticos de la Universidad de Zaragoza.
INTRODUCCION
En el trabajo por turnos y nocturno la irregularidad de horarios y que éstos vayan en contra de las costumbres "diarias" de la sociedad, son factores que influyen tanto como los biológicos en la salud de los trabajadores. En el caso del sexo femenino estos trastornos pueden acentuarse puesto que, en nuestro medio, la mujer suele asumir la mayoría de las labores domésticas además de tener un rol determinante como protectora de la familia y coordinadora social de ésta.
MATERIAL Y MÉTODOS
Se ha realizado una muestra de la población laboral a turnos y sin turnos en Aragón, entre los que se ha distribuido un cuestionario de salud, la versión reducida del SSI, traducido y adaptado a nuestro idioma. Se han comparado las respuestas obtenidas en las preguntas referentes a los trastornos de salud psíquica entre los dos sexos.
RESULTADOS
Analizando los dos sexos por separado se ha observado que las mujeres en general presentan un peor estado de salud psíquica respecto al sexo masculino, siendo mucho más marcados estos trastornos en aquellas mujeres que trabajan a tunos o en horario nocturno. En el sexo masculino no se observan alteraciones en la salud psíquica sea cual sea su horario de trabajo.
CONCLUSION
Las consecuencias negativas del trabajo a turnos se extienden fuera del ámbito laboral y en el caso de las mujeres son mucho más marcadas, por lo que es necesario una vigilancia médica y un apoyo continuado para poder prevenir la presencia de problemas psicológicos a largo plazo.
PALABRAS CLAVE
Salud psíquica, mujer, turnicidad.