La nefrolitotomía percutánea (NLP) convencional utiliza derivación con nefrostomía para mejorar el drenaje de orina, facilitar la hemostasia postoperatoria y permitir un trayecto seguro para intervenciones adicionales futuras. Sin embargo, en los últimos años el procedimiento de NLP se ha modificado: ahora permite el retiro del uso del catéter de nefrostomía o de derivación urinaria, procedimiento conocido como tubeless. El presente estudio pretende evaluar la experiencia institucional en cuanto a seguridad, eficacia y ventajas de la NLP tubeless.
Materiales y métodosEntre agosto de 2012 y mayo de 2014 se reclutó a 51 pacientes del Hospital Universitario San Ignacio y Clínica Fundadores para manejo con nefrolitotomía percutánea. Se incluyó a 49 pacientes con litiasis renal menor de 5cm de diámetro y mayor de 2cm con punción única o múltiple. Se aleatorizaron en 2 grupos: grupo A sin derivación (no nefrostomía no catéter doble J) 26 pacientes, grupo B con derivación (nefrostomía sonda Foley 18 Fr) 23 pacientes. Los desenlaces evaluados fueron: efectividad verificada mediante revisión de imágenes postoperatorias y definida como cálculo residual menor de 5mm, sangrado postoperatorio con medición de hemoglobina durante las primeras 24 h después de cirugía, valoración de dolor con escala visual análoga, necesidad de analgésicos durante las primeras 4 h, cantidad de rescates de analgésico durante las primeras 24 h de cirugía. Los datos se analizaron mediante el paquete estadístico IBM SPSS versión 20, utilizando estadística no paramétrica con la prueba de Wilcoxon Mann-Whitney una vez se determinó que la muestra no tenía una distribución normal. Las variables dicotómicas se analizaron utilizando la prueba de Chi2.
ResultadosLas características de base de los pacientes son comparables: la edad promedio en el grupo A fue de 44,73 años y en el B de 50,26 años (p=0,186), el peso en el grupo A fue de 75,96 kg y en el B de 71,96 kg (p=0,054), el tamaño de los cálculos en el A fue de 28,23mm en promedio y en el B de 29,69mm, sin diferencia estadísticamente significativa (p=0,517). No hubo diferencias significativas en cuanto a efectividad en ambos grupos: en el A el porcentaje de lito residual fue de 1,15% y en el B de 0,87% (p=0,713). No hubo diferencias estadísticamente significativas en cuanto a sangrado postoperatorio (p=0,566), pero sí se observó mayor dolor, requerimiento de analgésicos y mayor número de rescates en los pacientes a los cuales se les dejó derivación mediante nefrostomía.
DiscusiónNuestro trabajo demuestra que la NLP sin derivación urinaria es una técnica segura en aquellos pacientes en los cuales se logra una extracción completa del cálculo, con sangrado comparable a la cirugía convencional y, adicionalmente, con el beneficio de menor dolor y menor requerimiento de analgésico postoperatorio.
Conventional percutaneous nephrolithotomy (PNL) uses a nephrostomy derivation to improve the drainage of urine, facilitate postoperative hemostasis and allow a safe course for future additional surgical interventions. However, in recent years the PNL procedure has been modified to avoid the use of a nephrostomy catheter or any other urinary diversion. This procedure is known as tubeless. This study aims to assess the institutional experience in safety, efficiency and advantages of tubeless PNL.
Materials and methodsBetween August 2012 and May 2014, 51 patients were recruited in San Ignacio University Hospital and Fundadores Clinic to be treated with PNL. Forty-nine patients with kidney lithiasis less than 5cm of diameter and greater than 2cm with single or multiple puncture were included. They were randomised into 2 groups: group A no derivation (no nephrostomy catheter, no double J) 26 patients, group B with derivation (18 Fr Foley nephrostomy catheter) 23 patients. The evaluated outcomes were: Effectiveness verified by reviewing postoperative images and defined as a residual stone less than 5mm of diameter, postoperative bleeding with hemoglobin measurement during the first 24h after surgery, pain assessment with the visual analog scale, need for analgesics during the first 4h, amount of analgesic rescues during the first 24h of surgery. Data were analyzed using the statistical package SPSS version 20, using the nonparametric statistical test Wilcoxon Mann-Whitney 11 it was determined that the sample does not have a normal distribution, the dichotomous variables were analyzed using Chi2 test.
ResultsBaseline characteristics of patients are comparable: The average age in the group A was 44.73 and 50.26 years in the group B (P=.186), average weight in group A and B was 75.96kg and 71.96kg, respectively (P=.054), the average size of the stones in group A was 28.23mm and 29.69mm in group B with no statistically significant difference (P=.517).
There were no significant differences in effectiveness in both groups, in group A the percentage of residual lithiasis was 1.15% and 0.87% in group B (P=.713). There were no statistically significant differences in postoperative bleeding (P=.566), although pain, analgesic requirement and number of rescues needed were greater in patients who were left with a nephrostomy derivation.
DiscussionOur work shows that percutaneous nephrolithotomy without urinary diversion is a safe procedure in patients in whom a complete stone removal is achieved, with bleeding comparable to conventional surgery, and additionally with the benefit of less pain and less postoperative analgesic requirement.
Desde su introducción en 1976, la nefrolitotomía percutánea ha evolucionado hasta convertirse en una técnica mínimamente invasiva para el tratamiento de cálculos renales grandes, disminuyendo la morbilidad1. En la búsqueda de métodos menos traumáticos, ha surgido la idea de disminuir el calibre del tubo de nefrostomía con mejores resultados en términos de dolor, comodidad para el paciente y estancia hospitalaria1,2. Siguiendo esta misma línea de pensamiento apareció la idea de realizar una cirugía en la cual no se dejara derivación urinaria mediante nefrostomía, sino solamente catéter ureteral JJ, y que se conoce como tubeless3–6.
De esta forma y basados en los resultados obtenidos con las descripciones anteriores, se reevalúa la necesidad de derivar la vía urinaria en el postoperatorio y se describen los primeros casos de nefrolitotomía percutánea completamente tubeless, en la cual no se deja ningún tubo ni catéter, en un intento por disminuir aún más el dolor, la morbilidad y la incomodidad de la cirugía7. Tradicionalmente se inserta el tubo de nefrostomía al finalizar la cirugía con el objetivo de facilitar el máximo drenaje del sistema colector, taponar el trayecto de acceso para asegurar la hemostasia y tener un acceso seguro y repetido al sistema colector en caso de requerir una nueva intervención (second look)3.
Varios reportes han demostrado que la realización de una cirugía completamente tubeless es igualmente efectiva al compararla con la técnica convencional, y es segura, y que confiere beneficios adicionales como menor requerimiento de analgésicos, menor dolor postoperatorio y una estancia hospitalaria más corta8.
Sin embargo, este enfoque no ha sido completamente aceptado por cuestionamientos acerca de la extravasación urinaria, obstrucción por fragmentos residuales, necesidad de acceso repetido o sangrado postoperatorio9. Nuestro trabajo pretende evaluar la efectividad y la seguridad de la técnica tubeless, así como determinar si existen beneficios adicionales desde un marco experimental en nuestra población.
Materiales y métodosPrevia aprobación por el Comité de Ética institucional, se reclutó a 51 pacientes entre agosto de 2012 y mayo de 2014 para manejo con nefrolitotomía percutánea. Se incluyó a pacientes con litiasis renal menor de 5cm de diámetro y mayor de 2cm con punción única o múltiple. Se excluyó a pacientes con coagulopatías, infección urinaria activa, pionefrosis, limitación mental o cognitiva que impidiera diligenciar fomularios o contestar interrogatorios y a pacientes con manifestación expresa de no participar en el estudio. Se aleatorizó a 49 pacientes en 2 grupos: grupo A, sin derivación (no nefrostomía, no catéter doble J) al que se asignaron 26 pacientes, y grupo B con derivación urinaria, que consiste en dejar una sonda de Foley calibre 18 Fr al final de la cirugía a manera de nefrostomía, al cual se asignaron 23 pacientes. A todos los pacientes se les administró diclofenaco intravenoso a dosis de 1mg/kg inmediatamente después de la cirugía y rescates de tramadol 0,8 miligramos/kilogramo (mg/kg) durante las primeras 24 h luego de la cirugía. Los desenlaces evaluados fueron: efectividad verificada mediante revisión de radiografía de abdomen simple postoperatoria y definida como cálculo residual menor de 5 milímetros (mm), sangrado postoperatorio con medición de hemoglobina prequirúrgica y durante las primeras 24 h después de cirugía, valoración de dolor con escala visual análoga aplicada a las 6 h después de la cirugía, necesidad de analgésicos durante las primeras 4 h, cantidad de rescates de analgésico durante las primeras 24 h de cirugía y estancia hospitalaria en días. Los datos se analizaron mediante el paquete estadístico IBM SPSS versión 20, utilizando estadística no paramétrica con la prueba de Wilcoxon Mann-Whitney una vez se determinó que la muestra no tenía una distribución normal. Las variables dicotómicas se analizaron utilizando la prueba de Chi2. Se determina significación estadística con un valor de p=0,05.
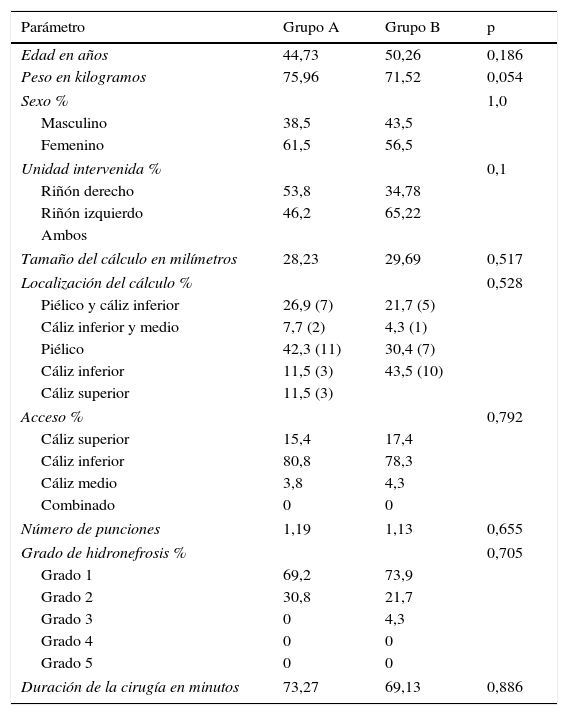
ResultadosLa tabla 1 resume las características demográficas de los pacientes. Se realizó un análisis de distribución de frecuencias y se encontró que las características de base de los pacientes son comparables. La edad promedio en el grupo A fue de 44,73 años y en el B de 50,26 años (p=0,186). La única variable para la cual se encontró diferencia entre los grupos fue el peso, que fue significativamente menor en el grupo B (75,96 vs. 71,52 kg; p=0,054), el tamaño de los cálculos en el A fue de 28,23mm en promedio y en el B de 29,69mm, sin diferencia estadísticamente significativa (p=0,517).
Características demográficas y variables preoperatorias e intraoperatorias
| Parámetro | Grupo A | Grupo B | p |
|---|---|---|---|
| Edad en años | 44,73 | 50,26 | 0,186 |
| Peso en kilogramos | 75,96 | 71,52 | 0,054 |
| Sexo % | 1,0 | ||
| Masculino | 38,5 | 43,5 | |
| Femenino | 61,5 | 56,5 | |
| Unidad intervenida % | 0,1 | ||
| Riñón derecho | 53,8 | 34,78 | |
| Riñón izquierdo | 46,2 | 65,22 | |
| Ambos | |||
| Tamaño del cálculo en milímetros | 28,23 | 29,69 | 0,517 |
| Localización del cálculo % | 0,528 | ||
| Piélico y cáliz inferior | 26,9 (7) | 21,7 (5) | |
| Cáliz inferior y medio | 7,7 (2) | 4,3 (1) | |
| Piélico | 42,3 (11) | 30,4 (7) | |
| Cáliz inferior | 11,5 (3) | 43,5 (10) | |
| Cáliz superior | 11,5 (3) | ||
| Acceso % | 0,792 | ||
| Cáliz superior | 15,4 | 17,4 | |
| Cáliz inferior | 80,8 | 78,3 | |
| Cáliz medio | 3,8 | 4,3 | |
| Combinado | 0 | 0 | |
| Número de punciones | 1,19 | 1,13 | 0,655 |
| Grado de hidronefrosis % | 0,705 | ||
| Grado 1 | 69,2 | 73,9 | |
| Grado 2 | 30,8 | 21,7 | |
| Grado 3 | 0 | 4,3 | |
| Grado 4 | 0 | 0 | |
| Grado 5 | 0 | 0 | |
| Duración de la cirugía en minutos | 73,27 | 69,13 | 0,886 |
La localización de los cálculos también es comparable entre los grupos (p=0,528), así como el trayecto de acceso, que en la mayoría de los casos es a través del cáliz inferior (80,8 vs. 78,3). El número de punciones es prácticamente el mismo entre ambos grupos: en promedio 1,19 en el grupo A y 1,13 en el grupo B (0,655). El tiempo operatorio en ambos grupos también es comparable (p=0,886).
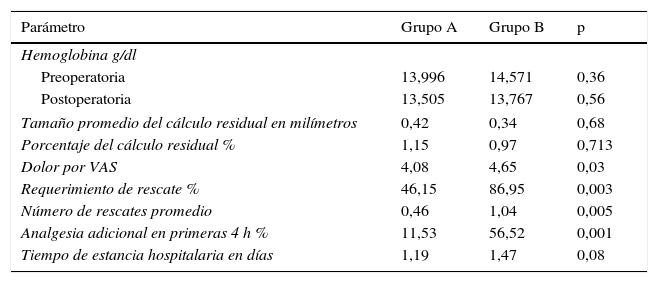
No hubo diferencias significativas en cuanto a efectividad en ambos grupos: en el A el tamaño promedio del lito residual fue de 0,423mm que corresponde al 1,15% del tamaño del cálculo inicial y en el B es de 0,34mm que corresponde al 0,87% (p=0,684). No hubo diferencias estadísticamente significativas en cuanto a sangrado postoperatorio (p=0,566), con un descenso de hemoglobina similar entre ambos grupos. Se observó diferencia en el dolor con puntaje promedio en escala visual análoga de 4,08 en el grupo A y 4,65 en el grupo B (p=0,03), mayor requerimiento analgésico de rescate en el grupo B (46,15 vs. 86,95%) y mayor número de rescates en los pacientes a los cuales se les dejó derivación mediante nefrostomía (0,46 vs. 1,04). Aunque no hubo diferencia estadísticamente significativa en el tiempo de estancia hospitalaria, se observó que los pacientes en el grupo tubeless tuvieron una tendencia a permanecer menos tiempo hospitalizados (p=0,08) (tabla 2).
Descripción y análisis de resultados y variables postoperatorias
| Parámetro | Grupo A | Grupo B | p |
|---|---|---|---|
| Hemoglobina g/dl | |||
| Preoperatoria | 13,996 | 14,571 | 0,36 |
| Postoperatoria | 13,505 | 13,767 | 0,56 |
| Tamaño promedio del cálculo residual en milímetros | 0,42 | 0,34 | 0,68 |
| Porcentaje del cálculo residual % | 1,15 | 0,97 | 0,713 |
| Dolor por VAS | 4,08 | 4,65 | 0,03 |
| Requerimiento de rescate % | 46,15 | 86,95 | 0,003 |
| Número de rescates promedio | 0,46 | 1,04 | 0,005 |
| Analgesia adicional en primeras 4 h % | 11,53 | 56,52 | 0,001 |
| Tiempo de estancia hospitalaria en días | 1,19 | 1,47 | 0,08 |
La nefrolitotomía percutánea sigue siendo el estándar de tratamiento para cálculos renales grandes y complejos10–12. Históricamente el catéter de nefrostomía se ha dejado al finalizar la cirugía con el fin de taponar el sangrado y proveer drenaje adicional13.
Sin embargo, las altas tasas de morbilidad en el postoperatorio han inspirado el desarrollo de numerosas variaciones al procedimiento.
Con el objetivo de acortar la estancia hospitalaria, disminuir el dolor postoperatorio y el requerimiento de analgesia, se ha propuesto el uso de catéteres de nefrostomía más delgados14-16, y también se ha planteado la posibilidad de realizar una cirugía percutánea sin ninguna clase de derivación, técnica que ha sido evaluada por varios grupos3.
Bellman et al. encontraron que, en un grupo seleccionado de pacientes que fueron llevados a nefrolitotomía percutánea en la cual no dejaban tubo de nefrostomía sino solamente catéter ureteral JJ, el tiempo de hospitalización era más corto y la necesidad de analgésicos era menor6. Luego de este reporte otros investigadores han confirmado que estos pacientes tienen postoperatorios menos mórbidos comparándolos con la cirugía convencional3,4.
Sin embargo, es cada vez mayor el número de estudios en los cuales los autores recomiendan un enfoque «tubeless completo», sin dejar ningún tipo de derivación urinaria18. Este abordaje ha probado ser seguro en pacientes con antiagregación crónica y cirrosis17, pacientes con enfermedad renal crónica18, pacientes con riñón único, procedimientos bilaterales y acceso renal supracostal o múltiple19.
Nalbant et al. han propuesto que la nefrolitotomía percutánea completamente tubeless es mejor que la cirugía convencional en términos de estancia hospitalaria y requerimiento analgésico20.
Adicionalmente, Yun et al. apoyan la misma idea21.
Shah et al. reportaron su experiencia durante 3 años con 454 casos de nefrolitotomía percutánea tubeless. A pesar del gran número de la muestra, su estudio también tiene limitaciones puesto que los casos complicados (incluyendo aquellos con pionefrosis, sangrado intraoperatorio y cirugías incompletas) fueron excluidos del grupo tubeless22.
Isac et al. han demostrado que esta técnica es segura aun en pacientes con sangrado importante intraoperatorio y extravasación urinaria23.
En nuestro estudio observamos que la nefrolitotomía percutánea completamente tubeless es un método seguro, que impacta de forma positiva la apreciación de dolor, el requerimiento de analgésico y la estancia hospitalaria. Puesto que la cuantificación del sangrado postoperatorio es difícil por factores de confusión como el uso de líquidos de irrigación durante la cirugía, el método estándar en la literatura para realizar esta apreciación es la medición del descenso de hemoglobina.
Varios reportes han cuestionado la habilidad del tubo de nefrostomía como hemostático24. Estos estudios no han encontrado diferencia en el cambio de hemoglobina y el desarrollo de hematoma perirrenal o urinoma con respecto al abordaje tubeless.
Isac et al. evaluaron específicamente el efecto taponador de la nefrostomía en pacientes con sangrado intraoperatorio significativo, formulando la hipótesis de que en estos pacientes el efecto es más crítico. Sin embargo, no encontraron diferencias en el valor de hemoglobina medida en el postoperatorio y comparado con el valor antes de la cirugía23,25.
En nuestro trabajo encontramos que no hubo diferencia entre los grupos con respecto al sangrado, cuestionando nuevamente la capacidad del tubo de nefrostomía para proveer un efecto taponador y recomendando esta técnica por su factibilidad y seguridad.
Cabe resaltar que los resultados de nuestro estudio no se pueden atribuir a diferencias en las características de base, puesto que estas son comparables entre los grupos y solo se observa una diferencia en el peso, que en promedio es 4 kg mayor en el grupo tubeless comparado con el grupo control.
La ventaja de nuestro estudio es que es prospectivo y experimental, por lo cual provee información de primera clase al ser controlado y aleatorizado.
También tiene limitaciones puesto que el número de pacientes es pequeño y no se incluyen casos complejos.
Estos resultados confirman que la nefrolitotomía percutánea completamente tubeless es un método factible, seguro y con mínima morbilidad.
ConclusiónNuestro trabajo demuestra que la nefrolitotomía percutánea sin derivación urinaria es una técnica segura en aquellos pacientes en los cuales se logra una extracción completa del cálculo, con sangrado comparable a la cirugía convencional y, adicionalmente, con el beneficio de menor dolor y menor requerimiento de analgésico postoperatorio.
2,16.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.