Notas preliminares
Las deformidades del fémur distal es preferible corregirlas a nivel metafisario (supracondíleo). Clásicamente las osteotomías se han realizado con sierra oscilante y la colocación de un clavo-placa. La desventaja de esta técnica es el mayor trauma quirúrgico y la limitación para realizar una corrección tridimensional.
La osteotomía en cúpula o la osteotomía con múltiples brocados seguido de un enclavado intramedular representa una técnica viable y mínimamente invasiva siendo una opción alternativa2,11. Además de un abordaje menos agresivo tiene la posibilidad de una corrección tridimensional a la vez siendo esto ventajoso. Por otra parte es posible alargar el fémur si fuese necesario mediante distracción del callo. Esto requiere el montaje de un fijador externo unilateral.
El uso clínico del enclavado retrógrado para la estabilización de fracturas supracondíleas y bicondíleas tiene una gran aceptación después de las publicaciones de Green3 y Henry et al4.
El autor publicó está técnica en el año 200114. Paley et al10 desarrollaron independientemente la técnica del fijador externo adicional al enclavado retrógrado en 1997.
Principios quirúrgicos y objetivos
Corrección de deformidades uni o multiplanares del fémur distal. Osteotomía en cúpula supracondílea o con multibrocado, fijación interna con un enclavado intramedular retrógrado bloqueado, y en casos con acortamiento femoral posibilidad de callostasis usando un fijador externo unilateral.
Ventajas
* Mínimamente invasivo, osteotomía ventajosa desde el punto de vista biológico.
* Fijación interna menos traumática.
* Corrección uni o multiplanar sin alargamiento femoral a través de una osteotomía en cúpula.
* Corrección multidireccional con alargamiento posible.
* Corrección simultánea de deformidades tibiales mediante un enclavado anterógrado por la misma herida.
* El abordaje quirúrgico y el enclavado retrógrado no interfieren con una futura artroplastia de rodilla.
Inconvenientes
* Planificación quirúrgica compleja.
* Retirada del clavo dificultosa en ocasiones.
* Riesgo de osteomielitis cuando se combina la osteotomía con la distracción.
* Necesidad de una segunda intervención en los casos de callostasis para retirar el fijador y bloquear el enclavado.
Indicaciones
* Deformidades del fémur distal multidimensionales de etiología congénita o traumática.
* Deformidad femoral distal con acortamiento > 1,5 cm.
* Deformidad femoral distal con deformidad tibial ipsilateral.
* Deformidad del fémur distal cuando es preciso realizar una artroplastia total de rodilla.
* Artrosis unicompartimental o como mucho bicompartimental siendo esta una afectación de la articulación femoropatelar.
* Edad entre 18 y 65 años.
Contraindicaciones
* En el contexto de una infección ósea o de partes blandas profunda.
* Artrosis de los 3 compartimientos III/IV.
* Edad > 65 años.
* Callostasis en fumadores.
* Paciente poco colaborador.
Información al paciente
* Riesgo quirúrgico habitual como complicaciones tromboembólicas, problemas curación heridas y infección.
* Lesión vasculonerviosa durante la cirugía.
* Lesión del cartílago articular durante la inserción y la retirada del clavo.
* Riesgo de infección profunda: la simple osteotomía riesgo por encima del 1%, combinada con distracción del callo por encima del 5%: retirada precoz del enclavado y colocación posible de un fijador externo.
* Riesgo de falta de consolidación en el foco de osteotomía, especialmente en fumadores.
* Carga total demasiado precoz: pérdida de corrección y necesidad de cirugía de revisión.
* Carga parcial durante 3 meses después de una osteotomía simple. En los casos de callostasis la duración depende de la longitud del alargamiento y de la maduración del callo.
* Fisioterapia estricta en el postoperatorio hasta conseguir una funcionalidad de la rodilla y una fuerza muscular completas.
* Hospitalización durante 10 días para una osteotomía estándar, cuando combinado con distracción unos 20 días y para la segunda intervención (retirada fijador más bloqueo del clavo) 2 días.
* Reincorporación al trabajo 2 semanas después de la carga completa.
* Retirada del material: opcional después de una osteotomía estándar; retirada del fijador obligada al final de la distracción del callo.
Planificación preoperatorio
* Valoración clínica de la deformidad13 incluyendo patrón de marcha, aspectos estáticos y dinámicos de la columna vertebral, funcionalidad de la cadera, rodilla y tobillos, alineación en los planos frontal y sagital, valoración de dismetrías y de las deformidades torsionales tanto del muslo como de la pierna.
* Radiología en bipedestación de ambas extremidades y radiología de ambas rodillas en proyecciones AP y lateral en placas grandes.
* TC de extremidades para valorar deformidades torsionales7,16.
* Determinación del ápex de la deformidad.
* Determinación exacta de la deformidad en los planos frontal, sagital y longitudinal así como la longitud y deformidad torsional9.
* Definir el objetivo de corrección.
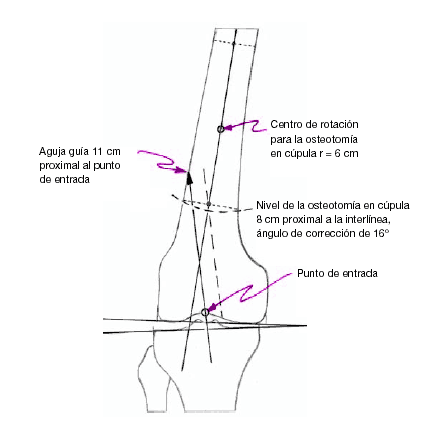
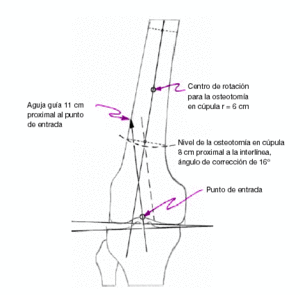
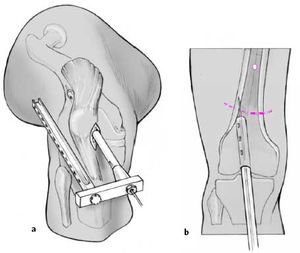
* Dibujar un esquema donde se represente el nivel de osteotomía, el ángulo de corrección en el plano sagital y frontal, el punto de entrada, la dirección del clavo (fig. 1).
Figura 1
* Selección del clavo apropiado.
* Si es preciso realizar una distracción del callo: selección del fijador-distractor adecuado y determinación del lugar de inserción de los clavos de Schanz.
* Documentación fotográfica de la deformidad.
* Rasurado del campo quirúrgico inmediatamente antes de la cirugía.
* En pacientes con cirugías previas de la rodilla o muslo afectos: una dosis de 1,5 g de cefuroxima en el momento de la inducción anestésica.
Implantes e instrumental quirúrgico (fig. 2)
Figuras 2a y b
a) Instrumental.
1: brocas de 3,5 y 4,5 mm.
2: protector de partes blandas para clavos de Schanz de 4,5 mm y brocas de 3,5 mm.
3: guía para la osteotomía en cúpula.
4: clavos de Schanz de 4,5 mm.
5: escoplo con diente.
b) Detalle de cincel con punta.
* Clavo intramedular suprecondíleo de acero (IMSC) desarrollado por Green, Seligson y Henry (GSH)4 con múltiples opciones de encerrojado así como instrumental específico como varillas guía, etc. (Smith + Nephew, Osterbrooksweg 71, 22869 Hamburgo, Alemania).
* Separador para heridas pequeñas.
* Clavos de Schanz de acero inoxidable de 4,5 mm.
* Goniómetro de plástico esterilizado a gas.
* Broca.
* Guía de broca para realizar la osteotomía en cúpula con un diámetro externo de 6,2 mm para la inserción de una guía de broca de 6,0/4,5 mm para los clavos de Schanz de 4,5 mm. Agujeros adicionales de 5,1 mm de diámetro para la inserción de una guía de broca de 5,0/3,5 para la inserción de una broca de 3,5 mm.
* Vainas protectoras de partes blandas para clavos de Schanz de 4,5 mm y para broca de 3,5 mm.
* Brocas de 3,5 y 4,5 mm.
* Escoplo con un diente.
Para una distracción del callo adicional
* Fijador distractor (Triax Monotube red, Stryker Howmedica, Gewerbeallee, 45478 Mülheim, Alemania).
* Clavos de Schanz de 6,0 mm de 20-25 cm de largo.
Anestesia y posición en mesa quirúrgica
* Preferiblemente anestesia general, combinada con un bloqueo continuo del nervio femoral a nivel inguinal, o anestesia raquídea.
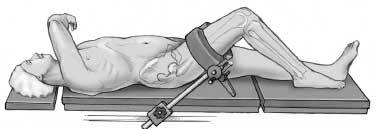
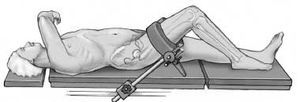
* Decúbito supino en mesa radiotransparente con un soporte de pierna que puede descenderse (fig. 3).
Figura 3
* Entallado libre de la extremidad y soporte del muslo.
* Ni torniquete ni exanguinación.
Técnica quirúrgica
Figuras 4 a 13
Corrección de una deformidad en varo como ejemplo
Inicialmente, se realiza una artroscopia de rodilla. Este paso es obligatorio para todas las osteotomías correctoras cercanas a la rodilla. La artroscopia es útil para los siguientes propósitos:
* Valoración del cartílago articular de los compartimientos medial, lateral y femoropatelar; los hallazgos pueden conllevar una modificación de la osteotomía planificada o en presencia de una severa artrosis contraindicar la osteotomía.
* Valoración de la congruencia femoropatelar.
* Tratamiento de lesiones meniscales asociadas.
* Tratamiento de defectos del cartílago articular mediante abrasión, microfractura u otros.
* Puede tratarse un déficit de extensión mediante desbridamiento de partes blandas u óseo (osteófitos) responsables de este déficit de extensión.
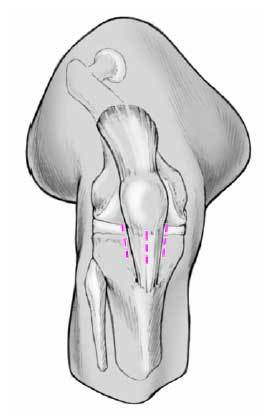
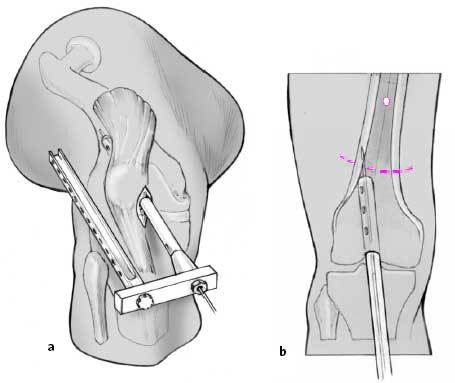
El dibujo preoperatorio (fig. 1) muestra el punto de entrada intercondíleo así como la dirección de la guía en los planos sagital y frontal. El último no se muestra en la figura. El abordaje de la rodilla depende del punto de entrada que puede ser lateral, medial o transligamentario. Recomendamos colocar la guía en la superficie anterior y alinearla mediante control escópico según muestra el esquema.
Figura 4
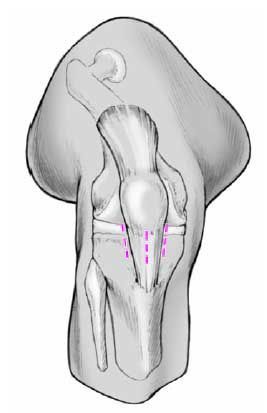
Marcaje de la incisión cutánea infrapatelar con rotulador dermográfico. Una incisión de 2-3 cm de longitud es suficiente; Se realiza entre el polo inferior rotuliano y la superficie superior de la meseta. Si se realiza un abordaje medial el retináculo se secciona de forma longitudinal. Si se realiza un abordaje transligamentoso se diseca la grasa de Hoffa mediante disección roma con tijeras hacia la escotadura intercondílea.
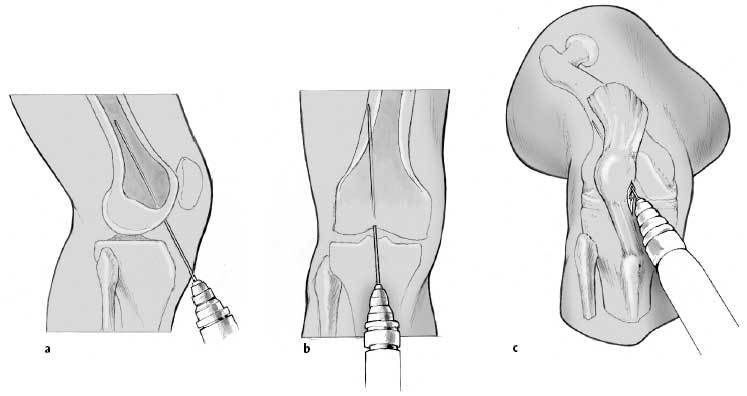
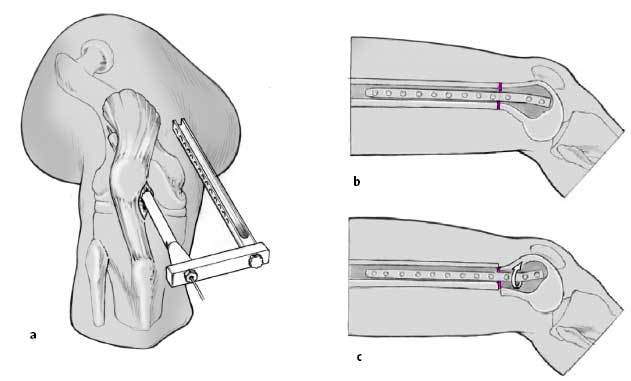
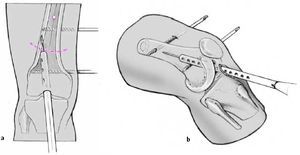
Figuras 5a-cDeterminación en dos planos del punto de entrada con una aguja de 3,2 mm bajo control escópico. Este punto se encuentra en el plano lateral en el margen anterior de la línea de Blumensaat (borde anterior de la escotadura intercondílea: a) y en el plano AP a nivel intercondilar (b). El punto de entrada en el plano AP puede ser diferente dependiendo del dibujo preoperatorio. La aguja guía se avanza hacia el córtex lateral (c). La imagen del intensificador de imágenes debe compararse con el dibujo realizado preoperatoriamente. Es importante comprobar el punto de entrada en ambos planos y medir la distancia entre la interlínea articular
y el punto de entrada de la aguja guía así como la determinación del ángulo entre la aguja guía y el córtex diafisario. Los tres puntos se comprueban bajo escopia con un goniómetro y una regla.
Si no es preciso una corrección adicional en el plano sagital, que significa no realizar flexión ni extensión, la aguja guía se coloca
en el centro del plano sagital como recomienda el fabricante.
Figuras 6a y b
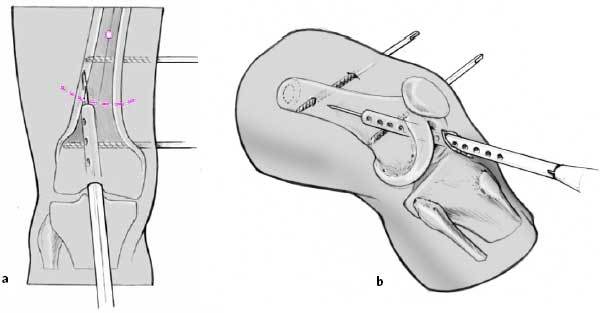
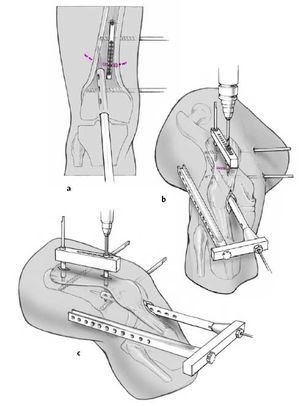
Agrandamiento progresivo del canal medular (a) y avance progresivo del clavo intramedular seleccionado (b) hacia el nivel de la osteotomía planificada. El último puede marcarse con una aguja de Kirschner. Durante estos pasos el arco debe adaptarse al arco de inserción.
Figuras 7a y b
Inserción de clavos de Schanz de 4,5 mm para valorar el grado de corrección una vez realizada la osteotomía: incisión pequeña 3cm distal y 3cm proximal al lugar de osteotomía planificada. Disección roma de los tejidos hacia el hueso. Colocación de vainas protectoras 5,0/3,5 mm y brocado con broca de 3,5 mm a nivel del córtex medioposterior (línea áspera), evitando el trayecto del clavo intramedular. Inserción de ambos clavos de Schanz. Deben ser paralelos entre ellos en los planos frontal y lateral. En el plano AP los clavos de Schanz son de referencia para la corrección varo-valgo y en el plano axial para la corrección torsional.
Figuras 8a-c
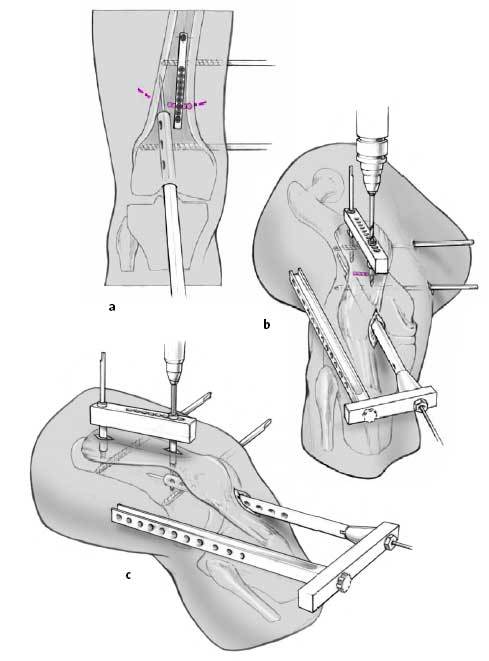
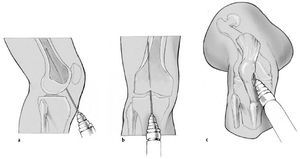
Osteotomía: la osteotomía en cúpula se realiza únicamente si la corrección es en un solo plano y sin alargamiento, particularmente en deformidades en el plano frontal. Para la osteotomía el fémur se aborda a través de una incisión longitudinal de 1-2 cm a través del tendón cuadricipital. Por una incisión separada se coloca un clavo de Schanz proximal al lugar de la osteotomía planeada (a). La guía de broca pivota a través del clavo de Schanz. Se realizan una serie de agujeros en forma de arco con la broca de 3,5 mm a través de una camisa protectora de partes blandas de 5,0/3,5 mm (b, c). Las corticales lateral y medial se cortan cuidadosamente con un escoplo especial después de haber sido debilitadas con la broca. La cortical anterior y posterior se osteotomiza con un escoplo de Lambotte bajo control con intensificador de imágenes en el plano lateral.
Una osteotomía transversa con broca es útil para corregir deformidades rotacionales así como para deformidades multiplanares
o para realizar alargamiento. Para esta osteotomía, la cortical anterior se perfora en uno o varios lugares con una broca de 4,5 mm insertada en una guía de broca de 6,0/4,5 mm para proteger las partes blandas. Mediante una broca de 3,5 mm con una guía 5,0/3,5 mm a través de los agujeros de la cortical anterior se perfora la cortical posterior. Podemos romper la broca si aplicamos una fuerza tangencial sobre la misma. Las corticales se debilitan mediante la ayuda de un escoplo. Antes de completar la osteotomía introducimos el clavo intramedular en el fragmento proximal 1-2 cm. Retiramos la aguja guía. Completamos la osteotomía con escoplo de forma controlada. Para la corrección de una mala alineación axial o torsional la pierna se usa como un brazo de palanca. Ni el clavo intramedular ni los clavos de Schanz deben utilizarse para conseguir la reducción. Los últimos sólo sirven como indicadores.
Figuras 9a y b
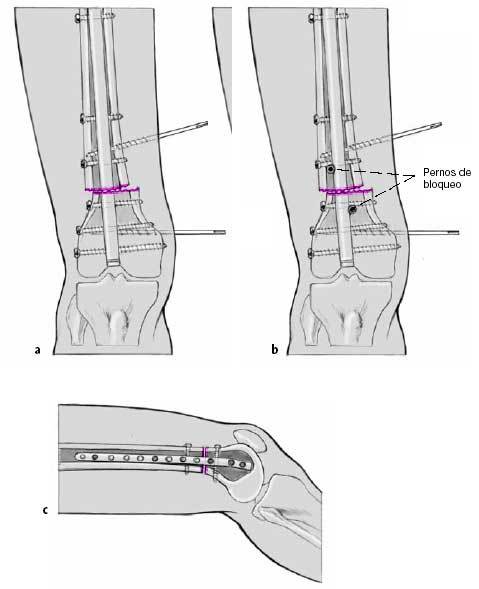
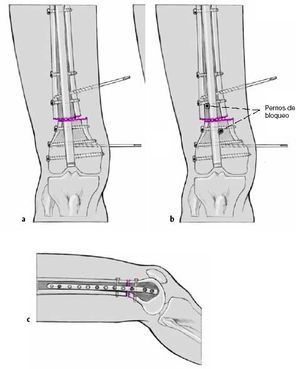
Cuando se ha conseguido la corrección deseada, el clavo se avanza controlándose la corrección en el plano frontal (a) y la torsión (b). Bloqueo distal con la ayuda del arco de inserción, impactación de la osteotomía con golpes de martillo controlados. Retirada del arco de inserción. Colocación del tapón de bloqueo. Comprobación de la función de la rodilla, sobre todo la extensión. Comprobación
de la corrección torsional y axial obtenida con la angulación entre los clavos de Schanz y la imagen del intensificador de imágenes
con la ayuda de un goniómetro.
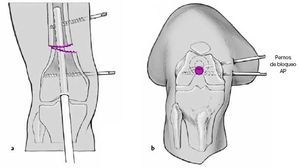
Figuras 10a-c
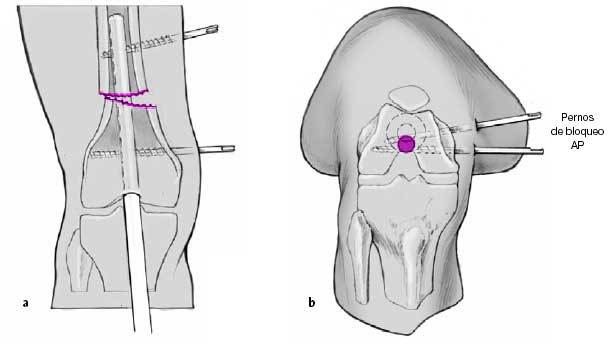
Inserción del tornillo de bloqueo proximal con la técnica de manos libres. Comprobación de la torsión así como
de las rotaciones interna y externa de la cadera. Colocación de un segundo tornillo de bloqueo (a). Inserción de tornillos
y pernos de bloqueo adicionales cercanos a la línea de osteotomía para asegurar la estabilidad del montaje (b, c).
Una vez comprobada la corrección obtenida en todos los planos y esta es satisfactoria se retiran los clavos de Schanz.
Irrigación abundante de la articulación de la rodilla con la cánula artroscópica. Sutura del ligamento patelar con sutura interrumpida
y reabsorvible y del peritendón con una sutura continua con un monofilamento de 4-0. Reconstrucción del retináculo cuando
se realiza un abordaje medial o lateral. Sutura del tejido subcutáneo y de la piel con sutura intradérmica. Cierre de las pequeñas incisiones. Apósito estéril y vendaje elástico desde la raíz de los dedos hasta la parte proximal del muslo. Férula almohadillada
con la rodilla en flexión de 30º.
Figuras 11a-c
Consideraciones especiales
Corrección en el plano sagital
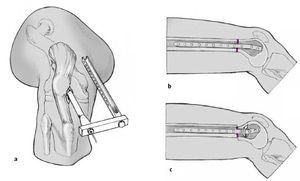
* Un defecto de extensión de la rodilla puede corregirse con una correcta orientación de la varilla guía y del clavo. Después de la osteotomía, el clavo se avanza, para obtener la corrección en el plano sagital.
* Otra posibilidad para corregir un defecto de extensión de 10-15º es el uso de un clavo IMSC con una curvatura distal de 8º. En este caso el arco se monta en el lado medial (fig. 11a), el clavo se avanza de forma habitual (fig. 11b), y, finalmente, el clavo y el arco de inserción se giran 180º (fig. 11c). El encerrojado lateral se realiza según técnica habitual.
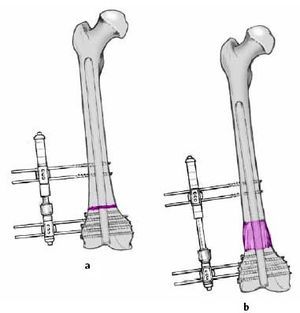
Alargamiento
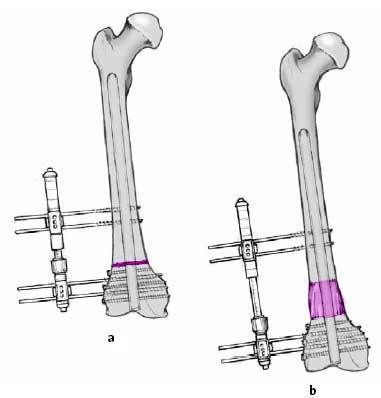
* Si está indicado un alargamiento concomitante, recomendamos un distracción del callo a través de un clavo largo retrógrado. En general se realiza una distracción supracondílea (figs. 12a y b).
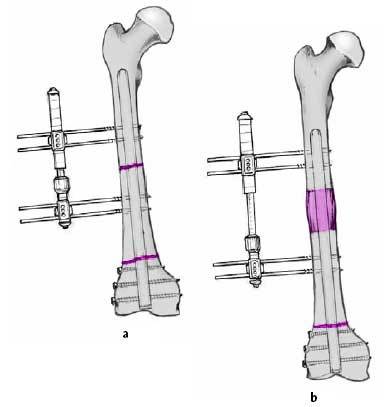
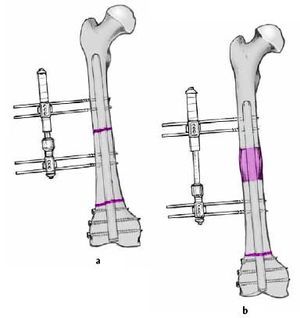
* Si la calidad ósea a nivel supracondíleo es dudosa recomendamos una osteotomía adicional diafisaria y realizaremos un transporte segmentario en dirección distal con compresión de la osteotomía supracondílea y simultáneamente un alargamiento a nivel diafisario (figs. 13a y b).
* Si se plantea realizar un alargamiento debe fresarse en exceso el canal medular unos 1,5-2 mm.
* En general se usan clavos de Schanz de 6,0 mm de suficiente longitud para el fijador distractor. Su longitud debe permitir la colocación de dos fijadores paralelos. Los clavos de Schanz se insertan en la cara posterolateral del fémur evitando que la rosca contacte con el clavo intramedular. Los clavos deben ser paralelos entre ellos. La mínima distancia entre los clavos y la osteotomía debe ser de 3 cm. Las otras distancias vienen determinadas por el diseño del fijador. Para reducir la irritación de las partes blandas los clavos colocados cerca de la rodilla deben colocarse con la rodilla en flexión de 90º.
* Montaje del fijador paralelo al fémur y al clavo respectivamente. Distracción de prueba de 0,5-1 cm con control fluoroscópico seguido de compresión de la osteotomía.
Manejo postoperatorio
* Cambio del vendaje el día 1 y después cada 2-3 días. Vendaje elástico o medias de compresión durante 6-8 semanas.
* Independientemente del tipo de cirugía debe respetarse la siguiente pauta de movilización activa y pasiva: semanas 1 y 2: 0-50º; semanas 3 y 4: 0-70º; semanas 5-6: 0-90º. Posteriormente movilidad ilimitada.
* En un procedimiento estándar la carga se limita durante las primeras 4-6 semanas hasta 20 kg, dependiendo de la calidad ósea. Posteriormente aumento de 10 kg por semana.
* La distracción del callo se inicia el día 1 con una alineación del sistema. El paciente gira el distractor 1/4 de vuelta (0,25 mm) 4 veces al día. En pacientes jóvenes la velocidad de alargamiento puede ser de 2 mm/día.
* La carga durante la distracción se limita a 10 kg. Después del bloqueo proximal los cuidados son idénticos a los de la técnica estándar.
* Control radiológico en dos planos incluyendo rodilla y fémur distal el día 1 o 2 y a las 6 y 12 semanas.
* Con el uso de la técnica estándar seguimiento clínico a diario durante las primeras 2 semanas y después cada 6 y 12 semanas. Durante la distracción del callo controles semanales.
* La consolidación ósea debe esperarse después de 9-13 semanas, cuando se realiza la técnica estándar. La velocidad de consolidación depende de varios factores como la calidad ósea, peso corporal y hábito tabáquico. La maduración ósea después de la distracción del callo tarda de 2-3 semanas por cada centímetro de longitud alargada.
* La retirada del material después de una técnica estándar a partir de los nueve meses y con distracción a partir de los 2 años. La retirada del clavo debe realizarse bajo control artroscópico1. No es absolutamente necesario la retirada del clavo intramedular. En pacientes ancianos que puedan precisar una artroplastia total de rodilla la retirada del clavo puede realizarse en este momento.
Errores, riesgos y complicaciones
Técnica estándar
* Desplazamiento de los clavos de Schanz usados como indicadores: siempre seguir el esquema del dibujo preoperatorio. Podemos conseguir una corrección adicional con tornillos de bloqueo. Control de la torsión explorando las rotaciones de cadera.
* Fractura accidental, con un fragmento óseo grande durante la osteotomía: fijación con tornillos, usar tornillos de bloqueo; aumentar el número de tornillos de bloqueo.
* Mala posición de los tornillos de bloqueo: dejar los tornillos temporalmente o permanentemente en su lugar. Para evitar esta complicación hemos de colocar los tornillos de bloqueo precozmente.
* Infección profunda: determinación inmediata de los parámetros de infección sistémica (VSG, PCR, recuento de leucocitos); revisión quirúrgica precoz, toma de cultivos y antibiograma. Antibioticoterapia sistémica con quinolonas y rifampicina empíricamente hasta la determinación del antibiograma y posteriormente tratamiento específico. Si el germen es sensible continuamos el tratamiento con quinolonas y rifampicina. Lavado artroscópico y si fuera preciso sinovectomía; retirada de los tornillos de bloqueo y del clavo intramedular. Desbridamiento del canal medular y lavado pulsatil a presión. Colocación de cadenas de Septopal® y colocación intraarticular de colágeno con gentamicina (Sulmycin®: Essex Pharma Co, P.O. Box 830347, 81703 Munich, Alemania). Si la extremidad se inestabiliza se puede colocar un fijador externo preferiblemente circular. En función de la evolución local y de los parámetros sistémicos repetir el desbridamiento artroscópico a los 2-5 días, irrigación y retirada de las cadenas de Septopal®.
* Falta de unión: dinamización proximal del clavo; si esto es inefectivo refrescar el foco de seudoartrosis y colocación de injerto autólogo.
Distracción del callo asociada
* Signos de infección a nivel de los clavos como enrojecimiento, molestias etc: determinación inmediata de parámetros de infección sistémica; toma de cultivos y antibiograma; desbridamiento local, aplicación de Betaisodona® (solución de povidona yodada fabricado por Mundipharma, P.O. Box 1350, 65533 Limburgo, Alemania). Antibioticoterapia oral con quinolonas y posteriormente con antibiótico específico durante 10-14 días.
* Aflojamiento séptico de un clavo de Schanz: proceder como en los casos de infección profunda.
* Aflojamiento aséptico o avulsión de un clavo de Schanz: revisión quirúrgica; recolocación del clavo proximal o distalmente.
* Bloqueo del clavo: puede ocurrir durante la callostasis; puede deberse a la tensión de los aductores que fuerza al fragmento distal en varo. Colocación de un fijador externo adicional que contrarreste esta tendencia. Puede alinearse variando la velocidad de alargamiento de ambos fijadores de manera que alarguemos el externo 1,0 mm/día y el interno 1,5 mm/día.
Resultados
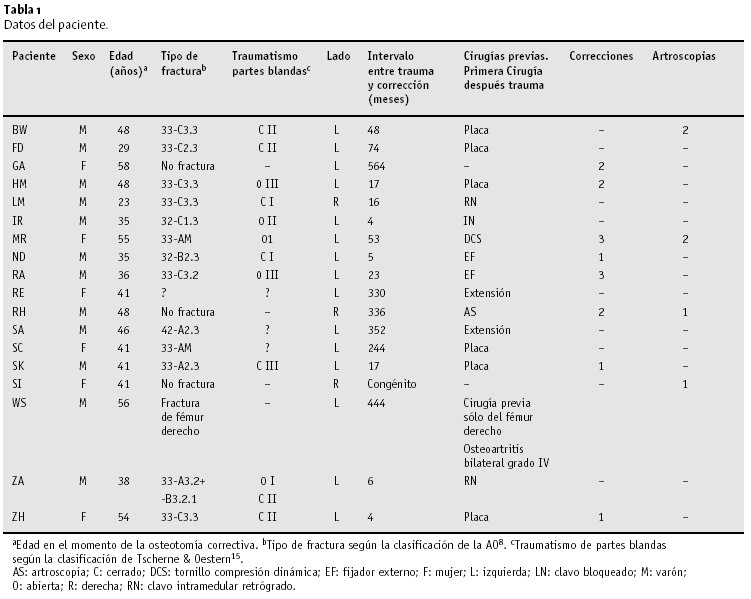
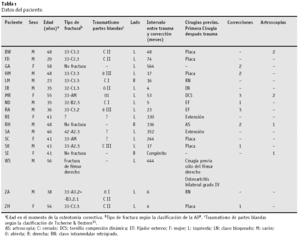
* Entre febrero de 1998 y abril del 2002, hemos tratado a 18 pacientes con deformidad del fémur distal (6 mujeres, 12 varones, de una edad media de 43 años23-58) con osteotomía supracondílea y enclavado retrógrado. En 16 pacientes la deformidad fue postraumática siendo en 2 pacientes una fractura intraarticular. Doce pacientes se clasificaron retrospectivamente según la clasificación de la AO8. Un paciente (WS) sufrió una fractura del fémur contralateral que consolido con acortamiento. La determinación del traumatismo de partes blandas se hizo en 12 casos15: fractura abierta en 5 casos y cerrado en 7. Dos pacientes (SA, SL) tenían una deformidad congénita. Una deformidad tibial concomitante estaba presente en los pacientes RE, SA y SK (tabla 1).
El número de intervenciones previas, excluyendo artroscopias era de 1,31-4. En ocho pacientes se había realizado una osteotomía supracondílea y en 2 pacientes ésta se realizó en tres ocasiones. Se realizó una artroscopia en cuatro pacientes. El paciente MR precisó 5 revisiones después de una reducción inicial y fijación interna: 2 artroscopias y 3 osteotomías correctoras, dos con aporte de injerto esponjoso autólogo. Cinco pacientes (HM, LR, MR, RA, ZA) evolucionaron hacia una seudoartrosis; dos de estos (MR, RA) consolidaron con aporte de injerto. En el momento de la osteotomía correctora, tres pacientes (HM, LR, ZA) tenían una falta de consolidación; adicionalmente, LR presentaba una rotura del clavo intramedular original. Una fractura C3.3 abierta grado III evolucionó hacia una falta de consolidación a pesar de tres intentos de reconstrucción; tenía además una anquilosis de rodilla y un acortamiento de 6,4 cm (antes de la cirugía de desbridamiento de la seudoartrosis y osteotomía correctora).
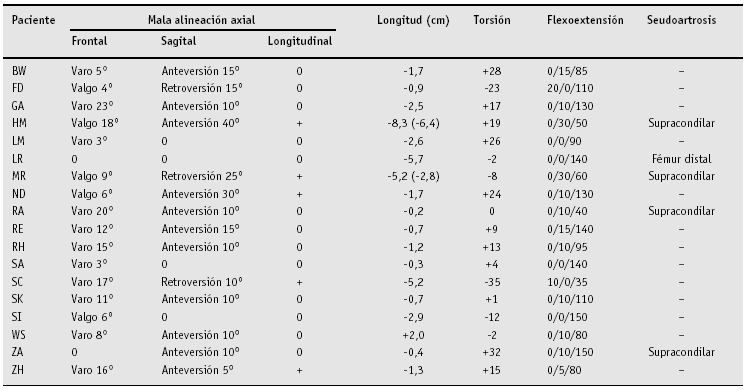
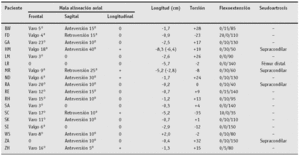
El grado de deformidad supracondílea en cada uno de los tres planos, la dismetría y la torsión se reflejan en la tabla 2 para todos los pacientes así como el grado de movilidad preoperatorio.
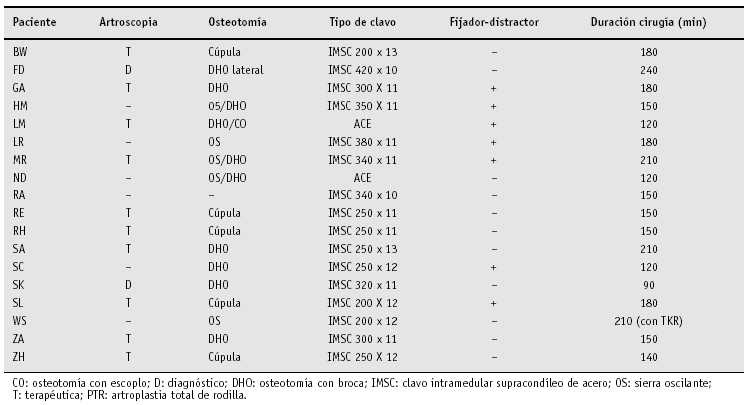
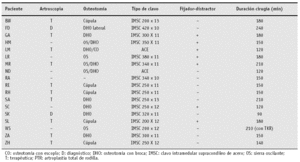
En 12 pacientes realizamos una artroscopia antes de la osteotomía correctora (tabla 3). En tres pacientes no se visualizó correctamente la articulación por artrofibrosis (HM, RA, SC). En 2 pacientes (LR, ND) se realizó una artroscopia en otra parte. El paciente WS, que presentaba una artrosis grado IV, precisó una osteotomía de acortamiento seguido de una artroplastia total de rodilla.
Sólo dos de las doce artroscopias fueron puramente diagnósticas para valorar la calidad del cartílago articular. En las otras diez se realizó un desbridamiento más sinovectomía parcial. Un déficit de extensión de causa intraarticular se mejoró o resolvió en 4 pacientes (BW, GA, RE, RH) resecando los osteófitos de las espinas tibiales y de la escotadura así como resecando partes blandas.
Se realizaron las siguientes técnicas de osteotomía: osteotomía en cúpula en 5 ocasiones, osteotomía con broca en 10 ocasiones, completándola en tres ocasiones con sierra oscilante y en una ocasión con escoplo. Una osteotomía sólo con sierra oscilante se realizó en una sola ocasión (paciente WS) y corrección únicamente de la seudoartrosis en un paciente (paciente RA).
Se llevó a cabo alargamiento mediante callostasis con fijador unilateral en 7 pacientes.
El tiempo medio de intervención quirúrgica fue de 163 min (90-240 min). Se incluye en el tiempo la duración de la artroscopia así como la implantación de la prótesis total de rodilla (paciente WS) así como la preparación para realizar un transporte segmentario (paciente HM).
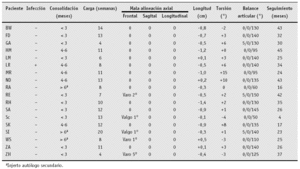
Los 18 pacientes fueron seguidos por nosotros. El seguimiento medio de las osteotomías correctoras y de los alargamientos fue de 29 meses (4-45) (tabla 4). Todas las incisiones infrapatelares, en el lugar de osteotomía así como en el lugar de inserción de los clavos de Schanz curaron de forma primaria. Una infección de un clavo durante la distracción evolucionó hacia una infección profunda a pesar de la revisión del mismo y el tratamiento antibiótico; el resultado se describe abajo. No se han observado otras complicaciones de partes blandas, de rodilla o eventos tromboembólicos. La consolidación ósea a nivel de la osteotomía y en el callo de distracción tuvo una duración normal en los 15 pacientes. Fue insatisfactorio en dos pacientes (RA, SL), ambos fumadores importantes5. Un paciente presentó un retardo de consolidación que se trató con injerto esponjoso autólogo con buen resultado. En el paciente WS se realizó una osteotomía de acortamiento, seguido de una prótesis total de rodilla; 5 meses después el clavo intramedular se rompió a la altura de la osteotomía. Después de la retirada del clavo y aporte de injerto esponjoso la osteotomía consolidó.
La longitud media alargada después de la distracción fue de 4,1 cm (2,0-7,1). La duración media de la fijación interna fue de 92 días (18-270). Se precisaron 17 días (9-38) para obtener 1 cm de longitud. La carga total fue posible después de 10 semanas (4-20) de la osteotomía correctora o después del bloqueo proximal al final de la distracción.
Mientras que no observamos ninguna infección después de una osteotomía estándar, vimos un infección tardía del trayecto del clavo en uno (LR) de los 7 pacientes que se alargaron, después de 6 meses de haber retirado el fijador y bloquear de manera proximal el clavo que evolucionó hacia una osteomielitis. Después de una retirada precoz del implante, desbridamiento óseo, irrigación y antibioticoterapia específica debe esperarse una correcta evolución con consolidación ósea.
Después de la consolidación ósea, todos los pacientes fueron estudiados con telerradiografías de ambas extremidades así como estudio torsional y de longitud de extremidades por TC y US. Mientras que la torsión y dismetrías residuales estaban en un rango normal12, el varo en un paciente disminuyó de 16 a 5º estando insuficientemente corregido (paciente ZA). La razón de esta inadecuada corrección fue la inadecuada realización de la planificación prequirúrgica. La movilidad media preoperatoria era de 92º (0-150º) mejorando hasta 122,5º (50-155º) al final del seguimiento. En el paciente SC, se realizó una artrólisis con una cuadricepsplastia según Judet et al6 después de la maduración del callo.
En doce pacientes el clavo retrógrado pudo retirarse bajo control artroscópico1.