Notas preliminares
En caso de recambio de un componente aflojado femoral existe la posibilidad de un implante estable con o sin la utilización de cemento. La desventaja de un vástago cementado la apreciamos en la falta de calidad del lecho de la prótesis: está aumentado, está adelgazado, y parcialmente esclerosado; de este modo la fuerza de la adhesión del cemento se ve claramente reducida2,14.
En caso de sistemas de revisión no cementados se pueden distinguir:
• Implantes monobloque, como el vástago SL de H. Wagner9,10,
• Sistemas de revisión modulares5, con vástagos rectos5,9,10 o curvos5 o
• Sistemas con vástagos de anclaje proximal4 o distal en el fémur1,5,9-13.
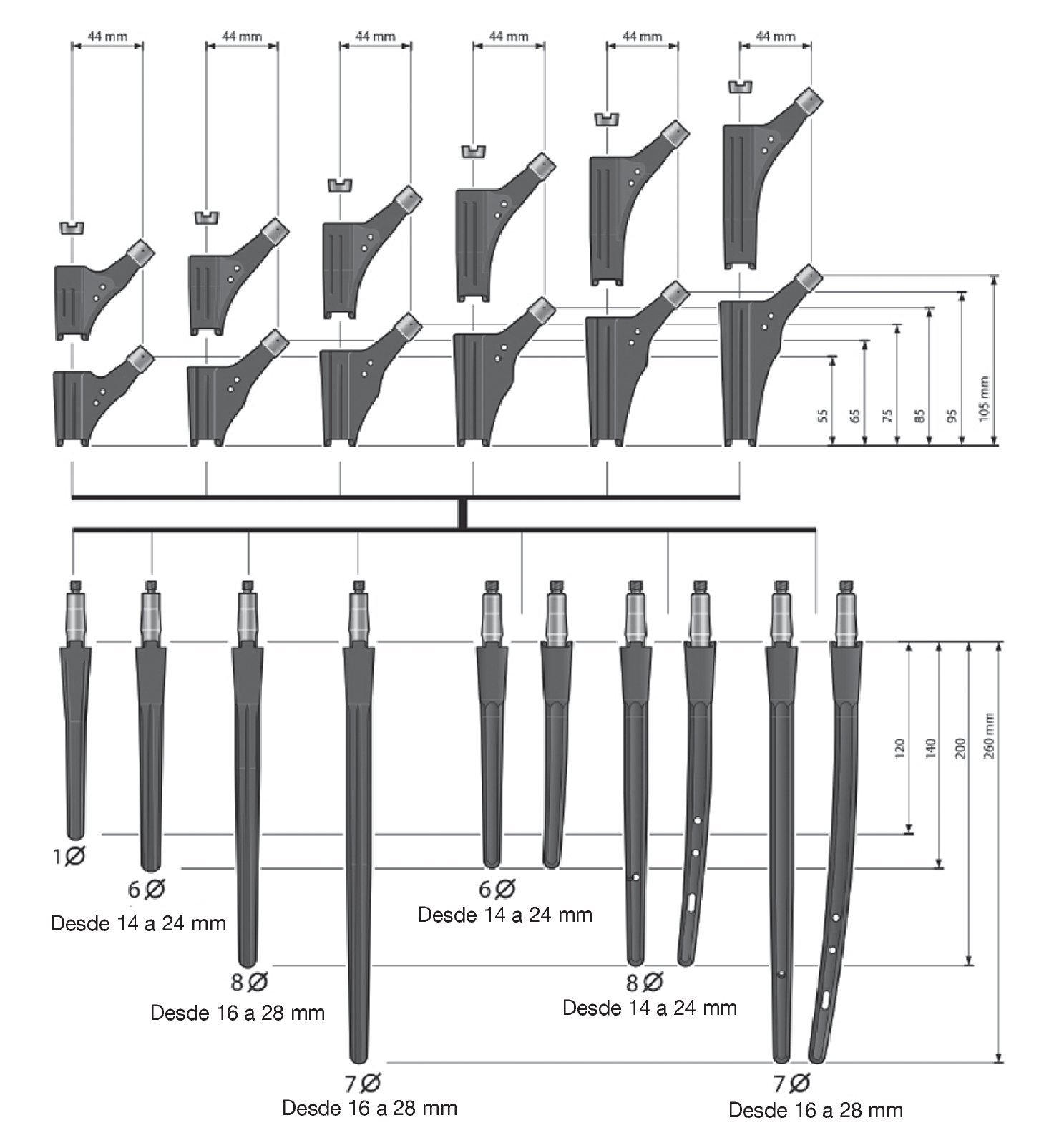
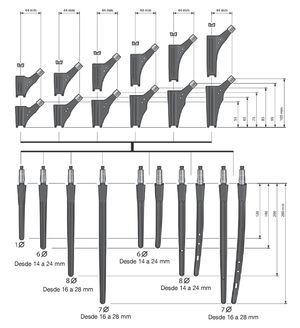
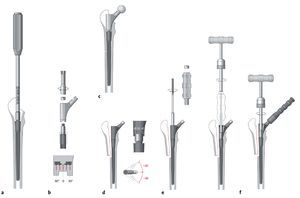
Nosotros utilizamos el Revitan System no cementado (Zimmer Gmbh, Sulzer Allee 8, 8404 Winterthur, Suiza), que se puede combinar de forma modular con el vástago femoral recto como "Revitan recto" o con el vástago femoral curvo en el "Revitan Curvo"5 (fig. 1). Ambos modelos se colocan en el así llamado Isthmus femoris, que corresponde al tercio medio casi cilíndrico y antecurvado de la diáfisis femoral.
Figura 1 Tallas y posibles combinaciones de todos los componentes.
Existen dos procedimientos de colocación: la implantación endofemoral, posiblemente con una ventana ósea anterolateral8, o la implantación a través de una ventana ósea transfemoral. Los vástagos largos de > 225 mm requieren por regla general un abordaje transfemoral para evitar una perforación ventral del fémur1,10. Por el contrario, los vástagos femorales curvos aun en huesos largos se pueden colocar de forma endofemoral sin renunciar a una posible ventana.
Se expone en este texto la colocación de un vástago modular de revisión a través de un abordaje transfemoral con el vástago "Revitan Curvo". La parte distal del vástago muestra una sección octogonal y una forma de cono de 2º. La estabilidad rotacional se obtiene a través de las estrías longitudinales de las costillas de la prótesis en su sección octogonal. Así se obtiene un anclaje a presión en el Isthmus femoris5.
Principios quirúrgicos y objetivos
Retirada de una prótesis aflojada sin mayor peligro de una fractura o una perforación del hueso. Preparación de un lecho estable, inserción y anclaje seguro del vástago de revisión teniendo en cuenta la longitud de la pierna y su anteversión. Reconstrucción de una cadera indolora con capacidad de carga y de función.
Ventajas
• Mínimo riesgo de una fractura intraoperatoria o de perforación del fémur.
• Abordaje directo a las regiones internas del fémur distal, el cemento se puede retirar con más facilidad y se puede preparar mejor el lecho de la prótesis.
• Buena visión del acetábulo.
• Tiempo quirúrgico breve aun en caso de una extracción difícil.
• Obtención controlada y progresiva de los objetivos de la intervención desde una fijación segura de la prótesis hasta la reconstrucción de la longitud normal y la anteversión.
• Modificación de la técnica introducida por Wagner & Wagner11 que facilita técnicamente la osteotomía y causa menor daño al vasto lateral.
• Mejor cicatrización de la osteotomía debido a la vascularización intacta de la tapeta ósea, la osteotomía extensa, y la aplicación de un cerclaje doble en la recolocación (como modificación de la técnica de Wagner & Wagner)11.
Desventajas
• Abordaje difícil técnicamente.
• Gran pérdida hemática debido a la larga osteotomía y en caso de insuficiente ligadura de los vasos perforantes.
• Necesidad de rehabilitación prolongada debido al extenso abordaje.
• Precio un 10-30% superior del vástago modular de revisión "Revitan Curvo" en comparación con el sistema no modular recto "Vástago SL Wagner" según sea la longitud del vástago.
Indicaciones
• Vástago protésico aflojado o roto.
• Alto riesgo de fractura intraoperatoria o perforación del fémur.
• Fractura periprotésica del fémur a la altura del vástago protésico en caso de implante aflojado con o sin defecto óseo (tipo Vancouver B2 y B3)3.
• Revisiones múltiples previas.
Contraindicaciones
• Vástagos protésicos aflojados que se puedan recambiar sin riesgo de perforación o fractura del fémur debido a que el fémur no muestra desviaciones de ejes en el sentido de varo o antecurvatum.
• Fractura de diáfisis de fémur entre prótesis de cadera y rodilla que sólo se pueden resolver con un recambio total de fémur.
• Riesgos quirúrgicos generales y especiales que puedan arriesgar la vida del paciente.
Información al paciente
• Riesgos quirúrgicos generales, como trombosis, infección, hemorragias postoperatorias, luxación articular, lesiones nerviosas, hundimiento o aflojamiento de la prótesis, fractura de fémur.
• Consolidación insuficiente de la tapeta ósea con cojera de cadera y/o dolor en la región del trocánter mayor.
• Fractura de la tapeta ósea y/o avulsión del trocánter mayor sobre las zonas de osteolisis.
• Fase de rehabilitación prolongada con signo de Trendelemburg hasta un año.
• Carga parcial de la extremidad afecta durante al menos tres meses.
Preparación preoperatoria
• ¿Estado general? ¿Riesgos quirúrgicos? Obtención de información.
• Artrocentesis preoperatoria de la cadera y cultivo durante 14 días para descartar una infección como posible causa del aflojamiento.
• Preparación de un recuperador de sangre. Autotransfusión.
• Profilaxis antibiótica preoperatoria, por ejemplo con administración de 250 mg de cefuroxima en una sola dosis; en caso de duración de la intervención superior a las dos horas antibioterapia durante 24 h (por ejemplo, 3 ´ 250 mg).
• Rasurado de la pierna desde la cresta ilíaca hasta por debajo de la rodilla inmediatamente antes de la intervención7.
• Radiografía de la extremidad a una distancia del foco al fémur de 115 cm en dos planos.
• Se determinan los tamaños de los componentes de revisión del vástago "Revitan Curved". Se decide en este momento si se implantará endofemoral con la fijación en tres planos o transfemoral con la "fijación de superficie" distal5. Para ello se analiza la forma del fémur, el adelgazamiento de la cortical así como la localización, tamaño y forma de la tapeta ósea en la diáfisis ósea. ¿Son necesarias las osteotomías (figs. 2a y 2b)? Elección del tamaño de los componentes.
Figuras 2a y 2ba) Osteotomía para corrección de una desviación en varo en caso de un vástago "Revitan Curvo" fijado distalmente. b) Osteotomía para corrección de un aumento de curvatura en el plano sagital en el caso de un vástago Revitan fijado distalmente.
• Elaboración de un esquema preoperatorio:
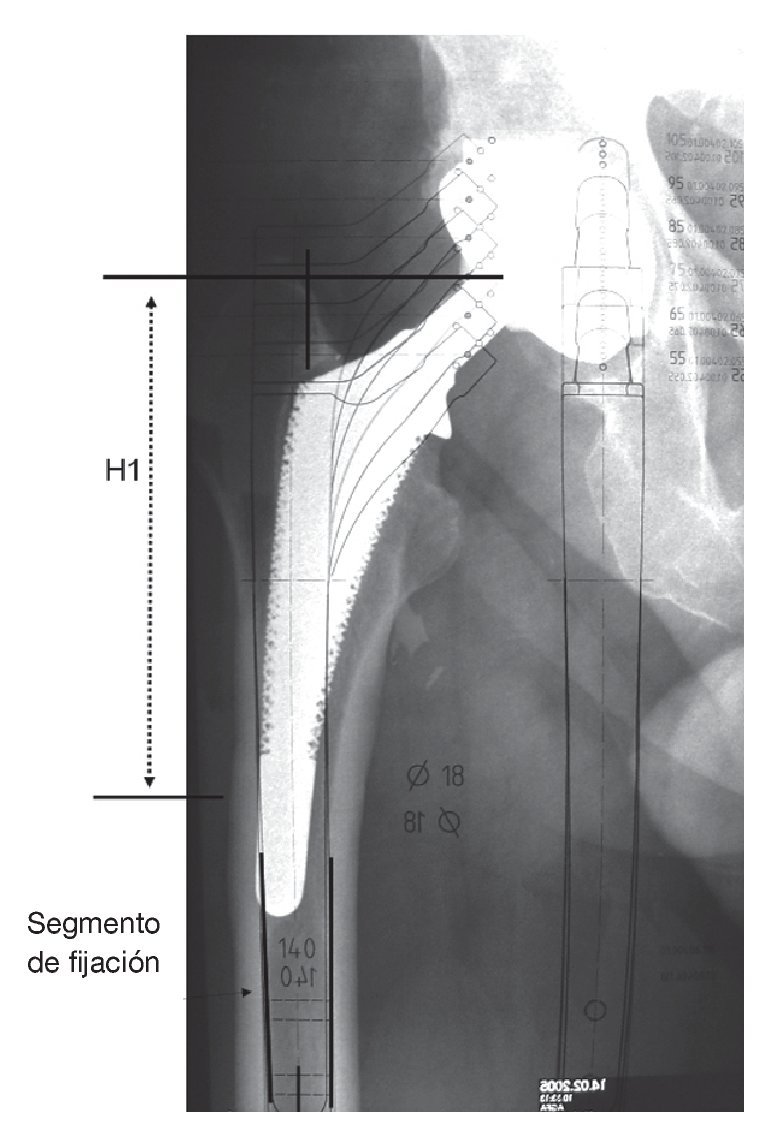
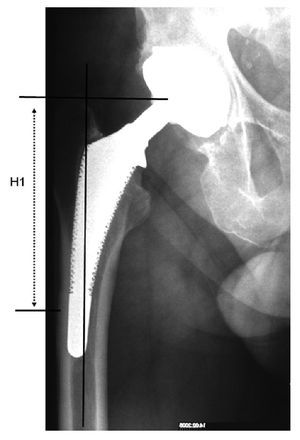
- Paso 1: dibujo de los ejes del fémur y osteotomías en las radiografías anteroposterior (a.p.) y lateral (fig. 3). El eje centromedular se halla en el centro de la médula ósea. A la altura del trocánter mayor se escoge como referencia para el centro de la cadera una línea perpendicular respecto al eje centromedular (fig. 3).
Figura 3 Esquema de los ejes femorales y de las osteotomías en las radiografías AP y lateral.
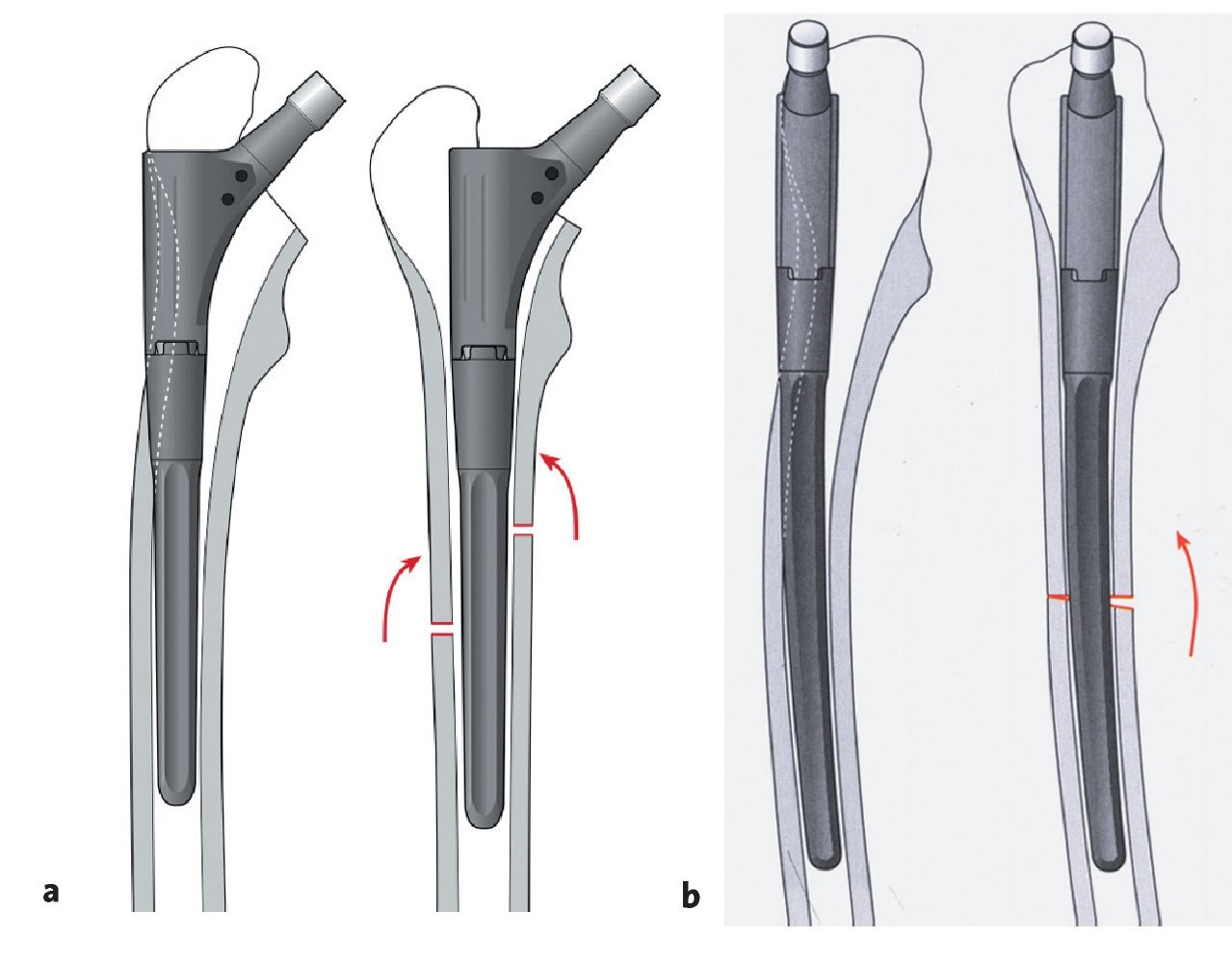
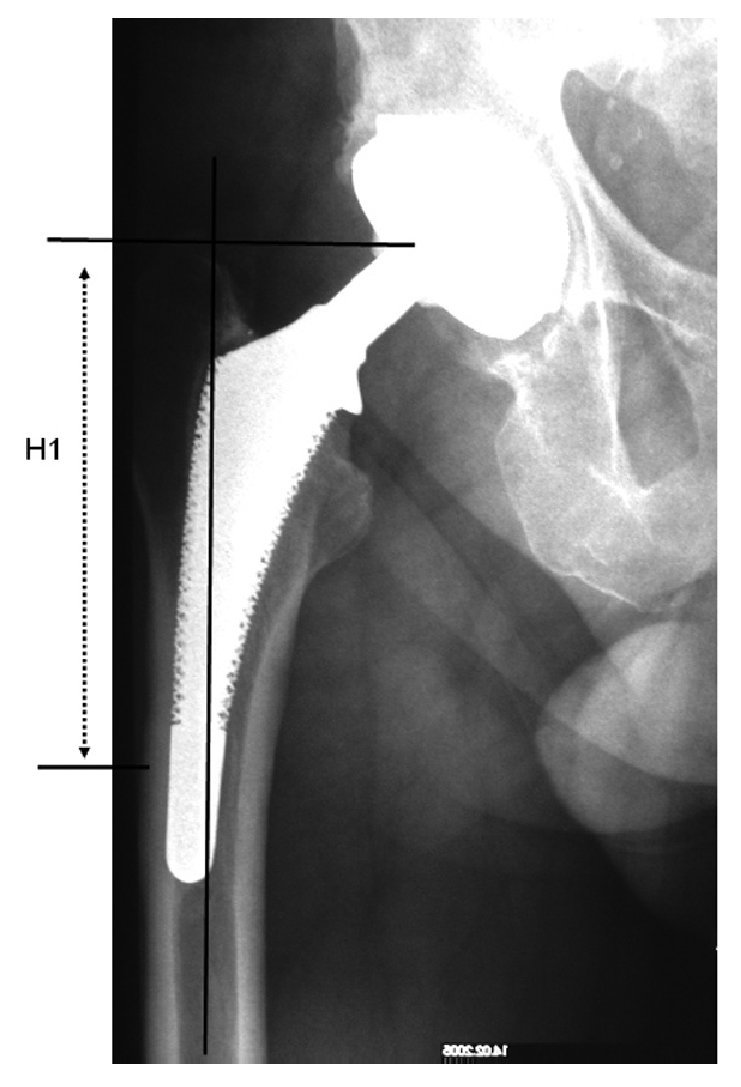
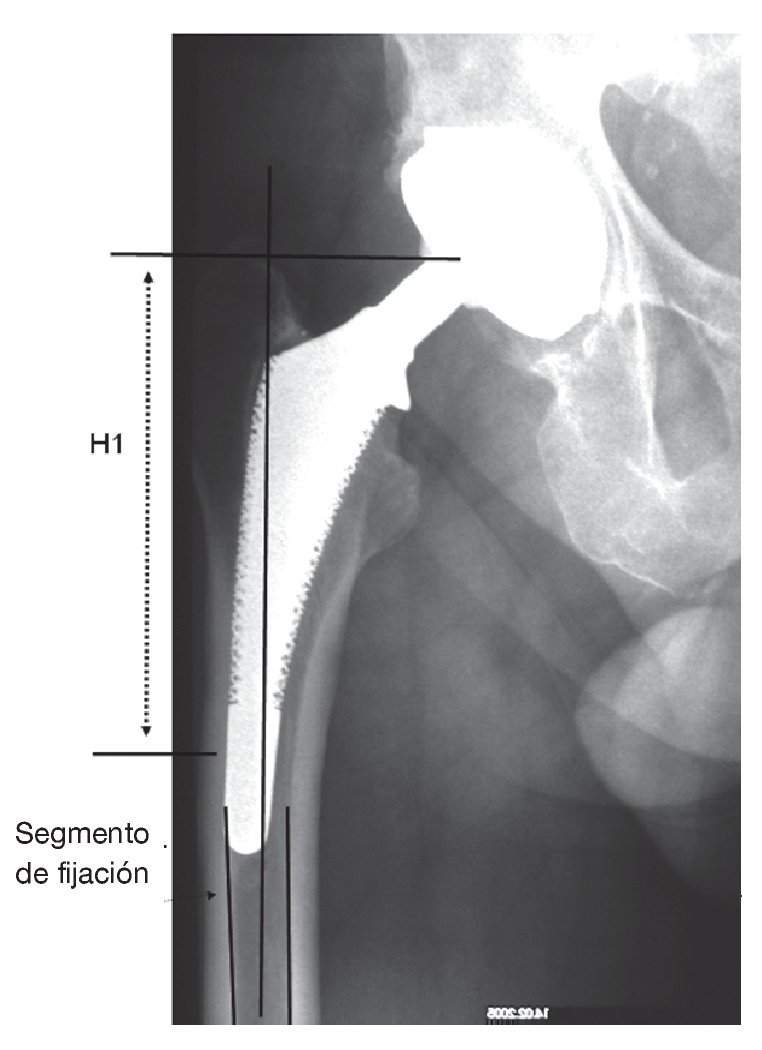
Se marcarán los límites distales del abordaje transfemoral y la altura de una posible osteotomía medial. La altura "H1" de la tapeta ósea femoral lateral se determina además respecto al trocánter mayor hasta el final de la tapeta. El borde distal de la tapeta ósea debería hallarse a la altura o justo por encima de la punta de la prótesis así como en el vértice de una curva en varo. Se ha de asegurar al menos un segmento de istmo intacto de al menos 3 cm (¡!) para poder realizar la fijación distal del vástago de revisión.
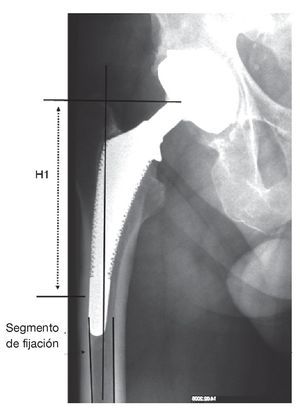
- Paso 2: esquema en la zona de fijación (fig. 4).
Figura 4 Esquema de la zona de anclaje.
Se dibuja la zona para la fijación de superficie circular en el istmo femoral. En caso de buena calidad cortical es suficiente por regla general un segmento de fijación de 30-50 mm; en caso de cortical delgada "es suficiente" para la prótesis un segmento de fijación de 50-60 mm de longitud.
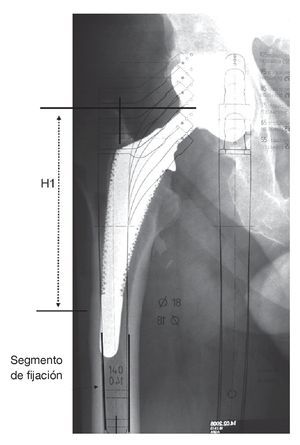
- Paso 3: elección de los componentes de la prótesis con ayuda de las plantillas radiológicas (fig. 5).
Figura 5 Elección de los componentes con ayuda de las plantillas radiológicas.
Elección del componente distal según longitud y grosor con ayuda de las plantillas radiológicas del vástago "Revitan Curvo"; el objetivo sería obtener un anclaje de superficie circular de al menos 3 cm. En principio se ha de preferir un vástago grueso con un segmento de fijación corto que no un vástago más delgado con un segmento de fijación más largo. El componente proximal dibujado sería aquel con el cual se obtendría la longitud adecuada de la extremidad. El centro de rotación de la cadera debería hallarse a nivel de la punta del trocánter mayor.
Instrumental e implantes
• Caja básica para el implante.
• Fresas flexibles medulares con guía larga.
• Caja de cerclaje, caja de cerclajes de banda (p. ej., Merete Medical GmbH, Alt-Lankwitz 102, 12247 Berlín, Alemania, o Stemcup Medical Products AG, Aargauerstrasse 180, 8048 Zúrich, Suiza) o sistema de cable (p. ej., Zimmer Germany GmbH, Maria-Merian-Strasse 7, 24145 Kiel, Alemania).
• Prótesis de revisión modular no cementada "Revitan Curvo" (Zimmer Germany GmbH, Merzhauser Strasse 112, 79100 Friburgo).
• Preparación de un recuperador de sangre (p. ej., Casa Haemogenetics GmbH Deutschland, Wolfrathauser Strasse 84, 81379 Múnich).
Anestesia y posición
• Anestesia regional o general.
• Decúbito lateral con estabilización a través de soportes ventrales y dorsales en la pelvis y el tronco. Entallado que permita el libre movimiento de la pierna.
Técnica quirúrgica
Figuras 6 a 17
Figura 6 Incisión de unos 30-40 cm de largo, se inicia como un abordaje posterolateral en la dirección de las fibras del músculo glúteo mayor, se prolonga hasta el trocánter mayor y se hace distal unos 20-30 cm en el sentido longitudinal del muslo.
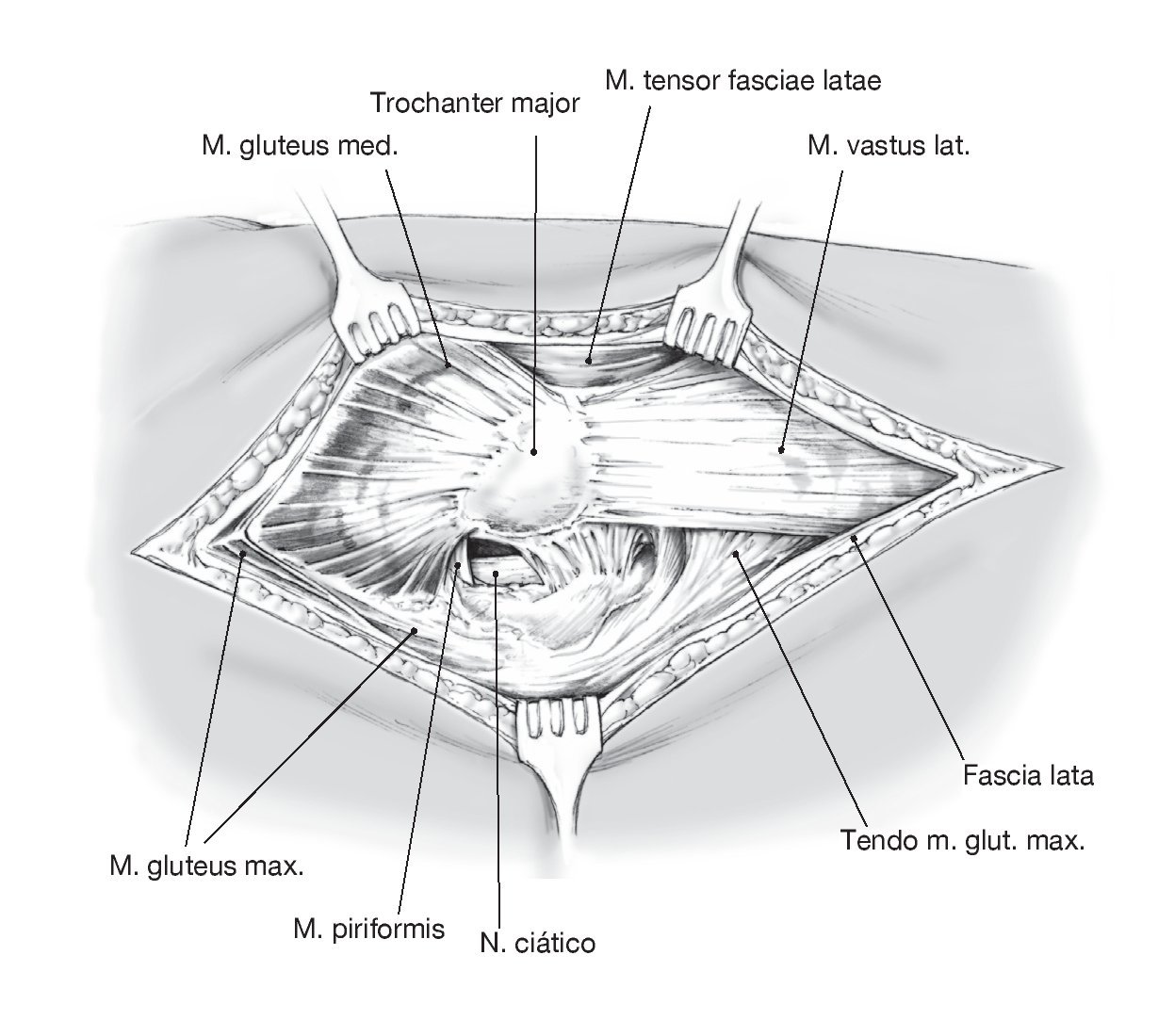
Figura 7 Separación del tejido subcutáneo y de la fascia lata en la misma dirección. Disección roma de las fibras del glúteo mayor en la dirección de sus fibras.
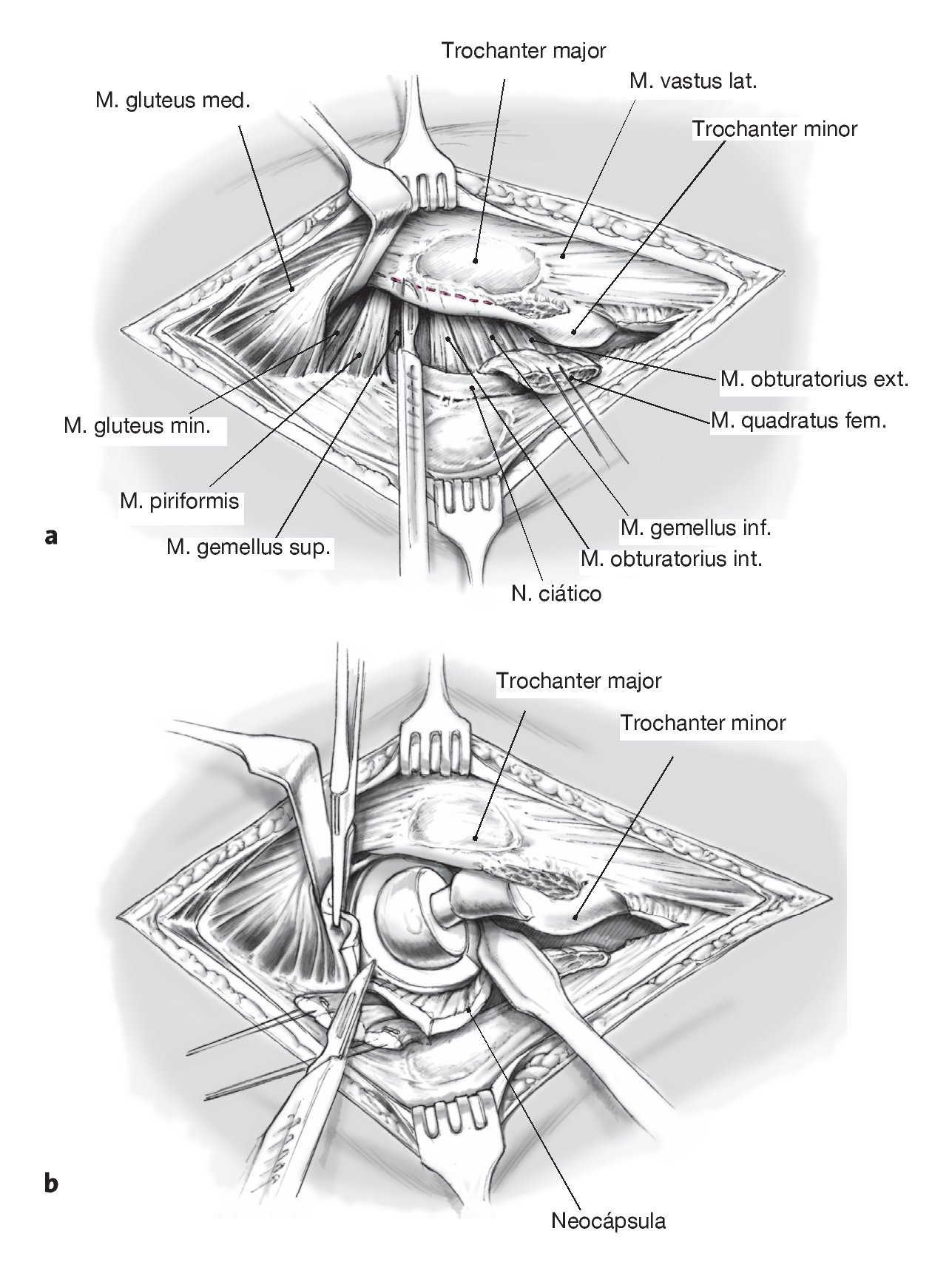
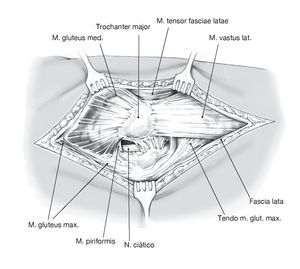
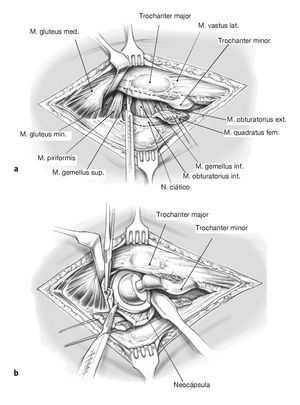
Figuras 8a y 8b Marcaje con puntos tractores y sección de los rotadores externos. Identificación y disección del nervio ciático (a). Exéresis de la así llamada neocápsula y del tejido cicatricial para exposición de la articulación (b).
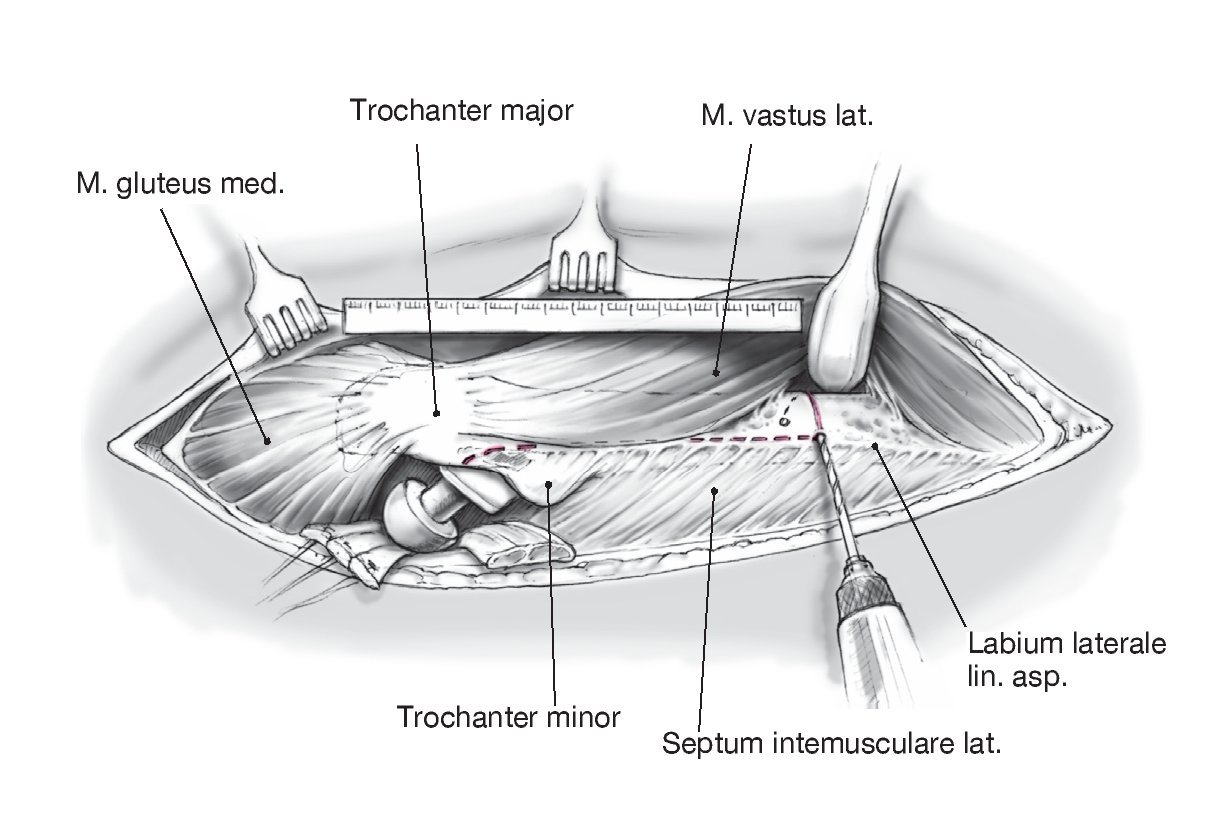
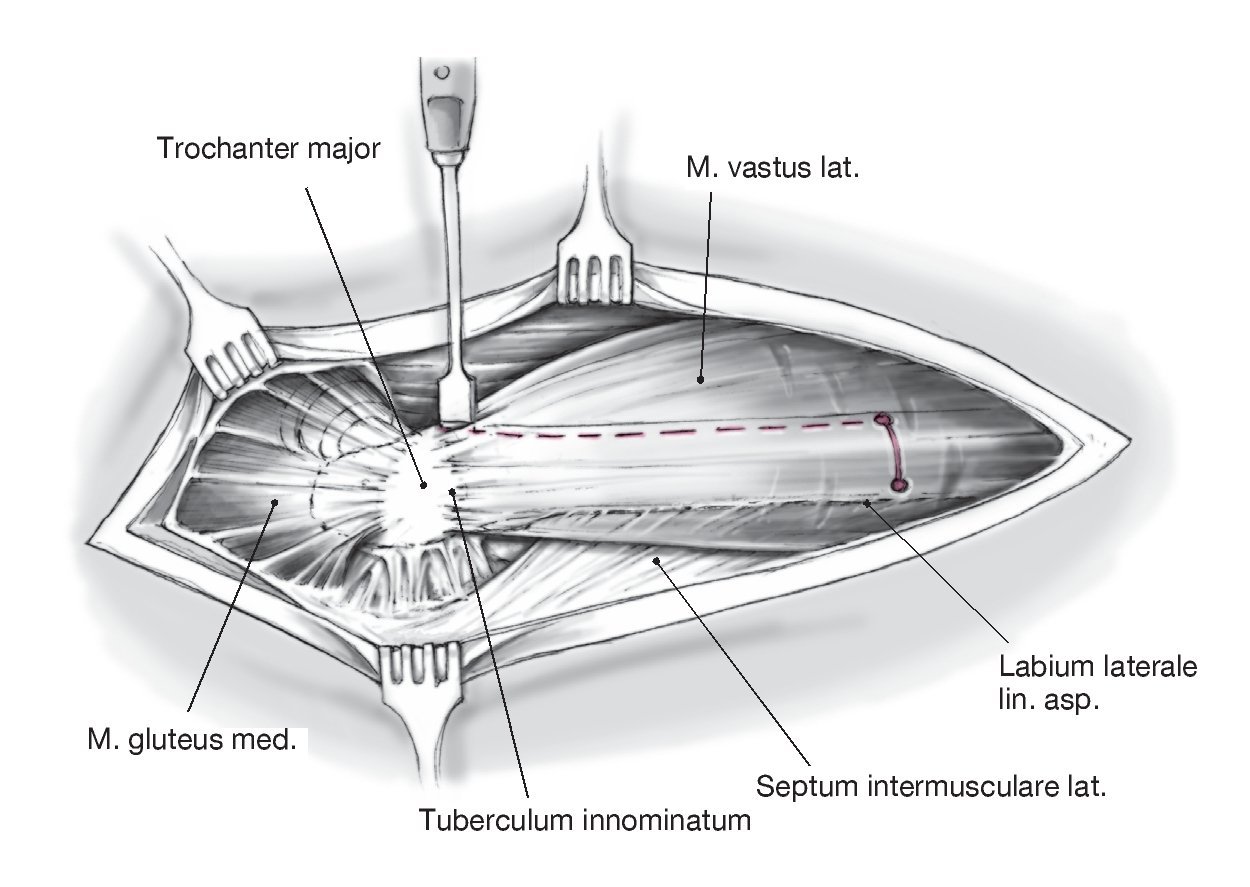
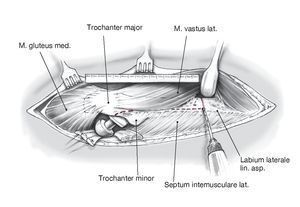
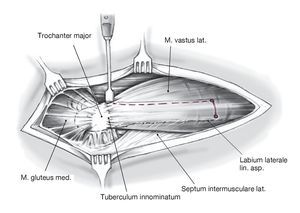
Figura 9 Exposición del fémur ventralmente al Labium laterale lineae asperae en el Septum intermusculare laterale; se ligan los vasos perforantes. Exposición de la circunferencia lateral del fémur y perforación de unos orificios de 3,2 mm en los extremos ventral y dorsal de la cubierta planificada.
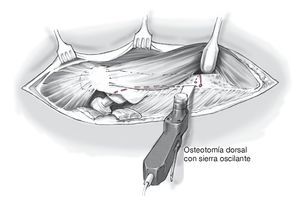
Figura 10 Osteotomía de fémur con un escoplo ventral proximal en la transición del músculo vasto lateral al glúteo medio con la pierna en rotación externa.
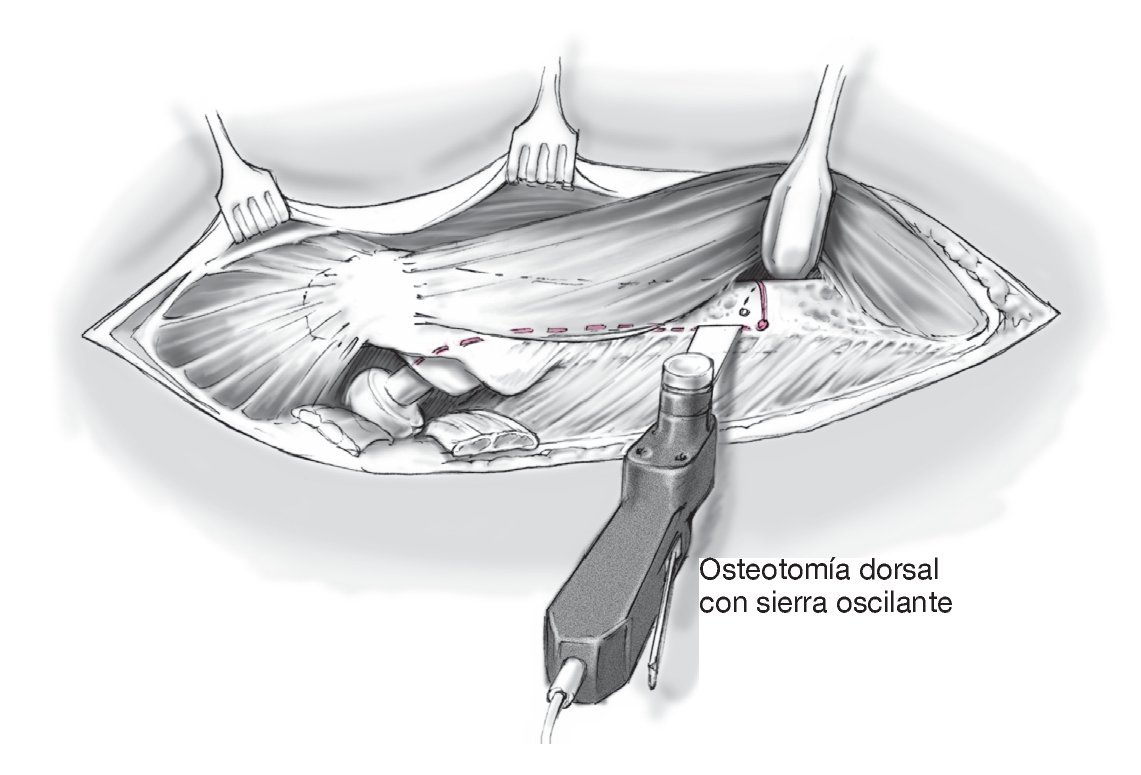
Figura 11 Osteotomía dorsal ventral al Labium laterale lineae asperae, osteotomía transversal entre ambos orificios perforados con la pierna en rotación interna; osteotomía ventral distal de unos 3 cm. Con ayuda de una sierra oscilante bajo la refrigeración de suero Ringer estéril con la pierna en rotación interna.
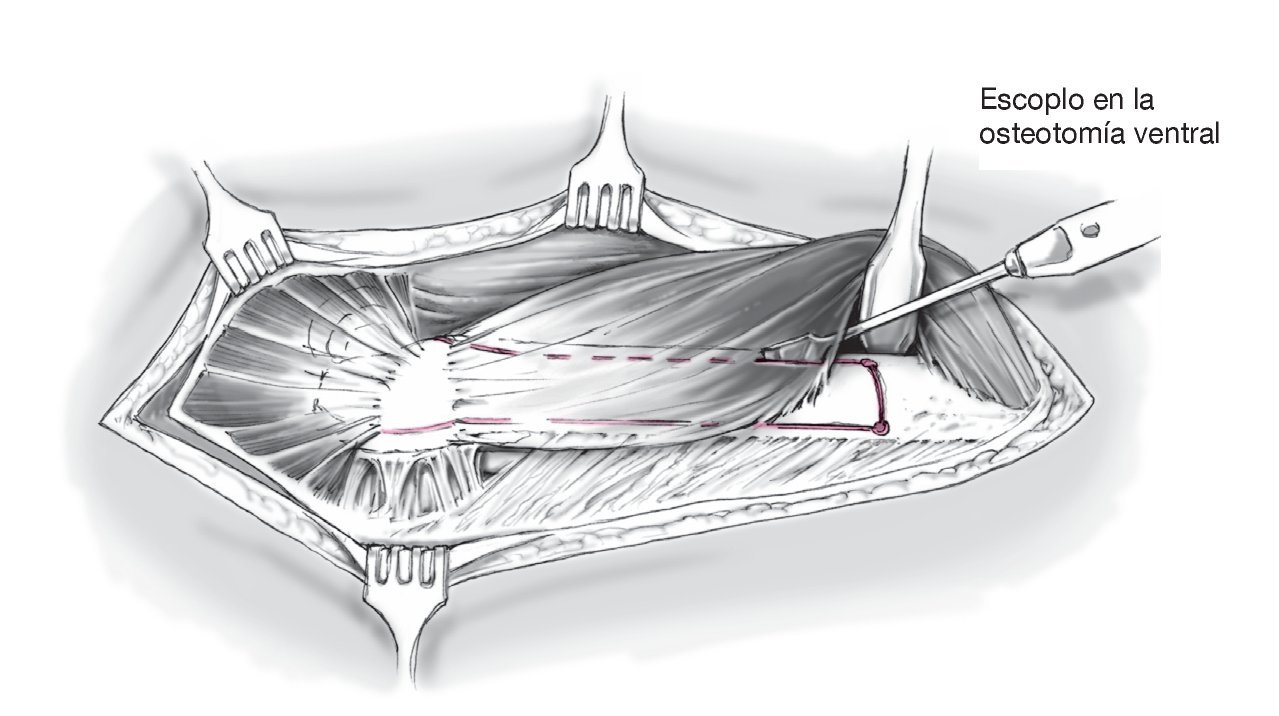
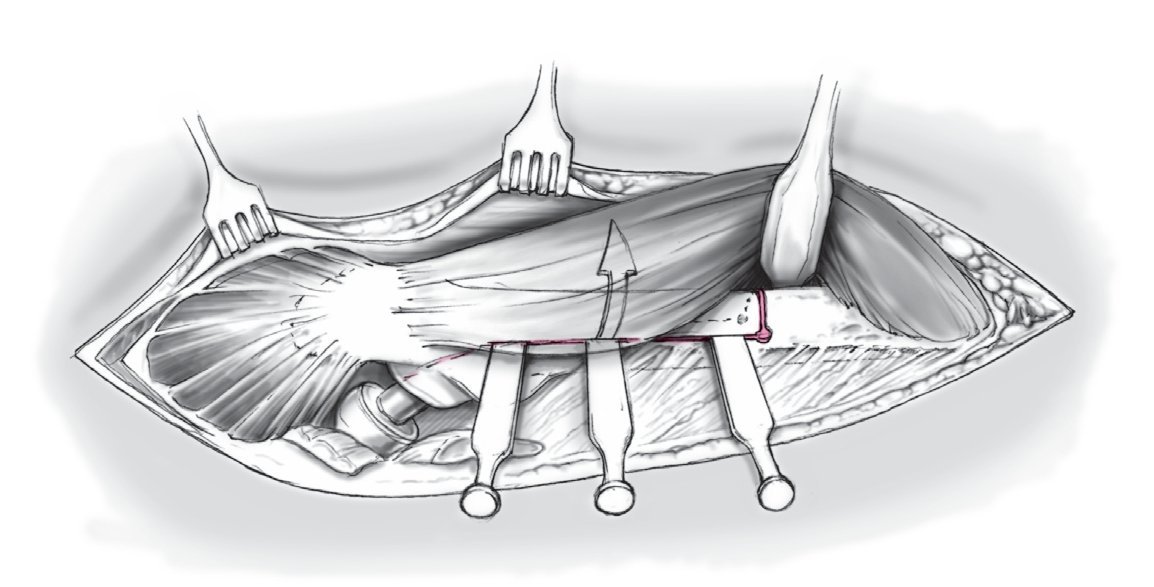
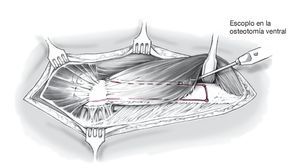
Figura 12 Se completa la osteotomía ventral con ayuda de un escoplo que desde distal se dirige a proximal por debajo del músculo vasto lateral con la pierna en rotación externa. Se conserva la inserción del vasto lateral a la tapeta ósea.
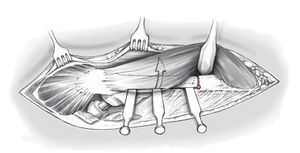
Figura 13 Se levanta la tapeta ósea con la inserción del vasto lateral hacia medial. Se retira por completo el cemento y la prótesis. Se comprueba ahora el asentamiento del componente acetabular.
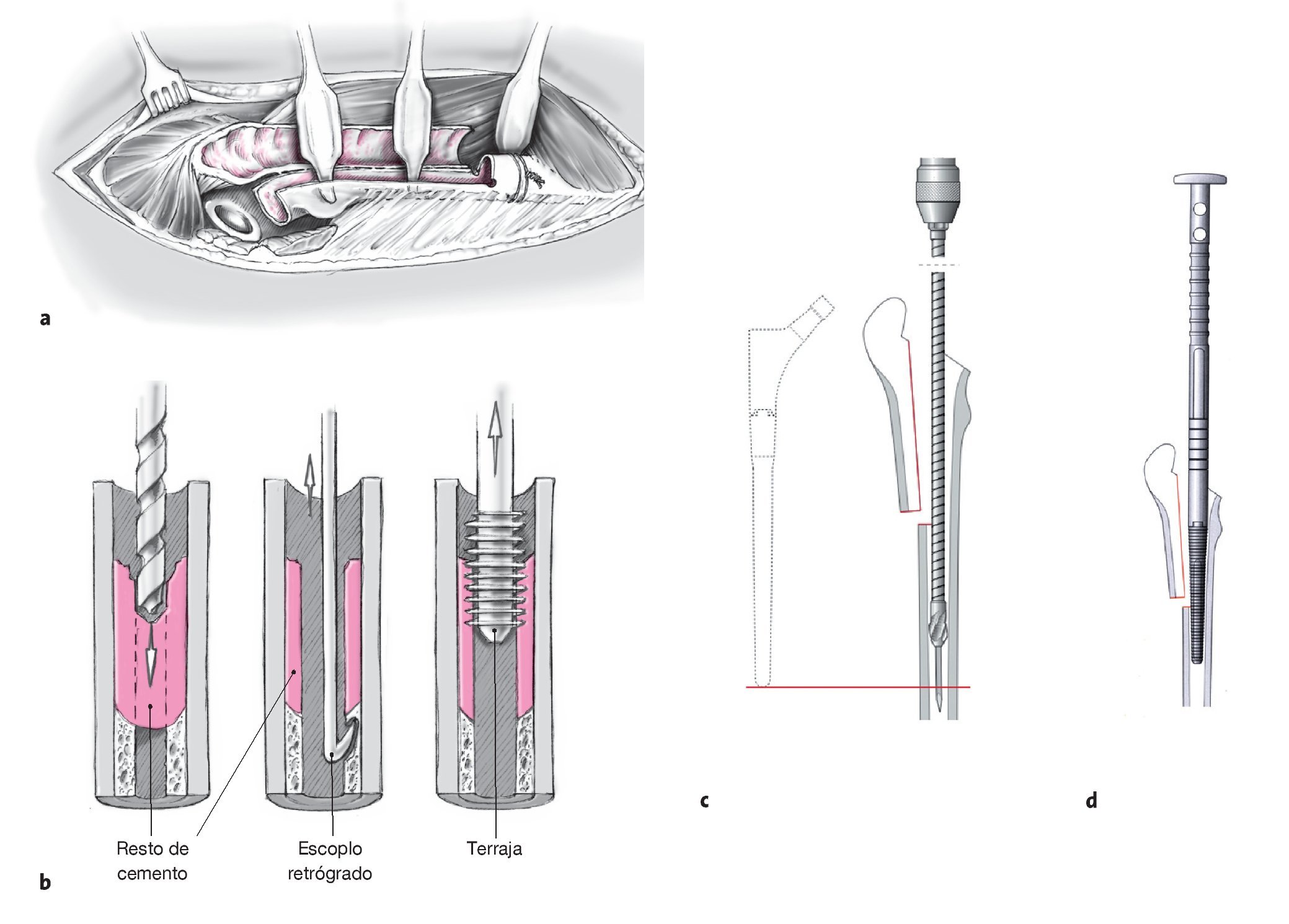
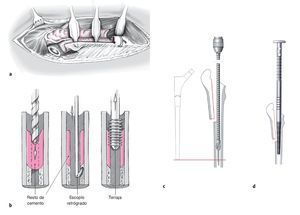
Figuras 14a a 14d Retirada de los restos de cemento, preparación del lecho del implante. Es importante la retirada completa del cemento o de una formación endofemoral de hueso esclerótico (generalmente un pedestal en la punta de la prótesis); la reacción ósea puede desviar brocas o raspas hacia la cortical contraria y llevar a una perforación. a) Colocación de un cerclaje doble con alambre de 1,5 mm inmediatamente distal a la tapeta para evitar la formación de fisuras al fresar, raspar, o al impactar el implante original.b) Perforación de un obstáculo de cemento u óseo, primero con una broca larga de 4,5 mm, luego con una de 6 mm y al final una de 8 mm. En caso de trayectoria no central de la broca se debe perforar bajo control escópico. Después los restos de cemento se pueden retirar ahora con escoplos retrógrados y/o terrajas de mango largo. c) Se continúa la preparación del lecho de la prótesis mediante fresas montadas sobre una aguja guía endomedular. La colocación segura de la misma dentro del canal medular se puede comprobar mediante escopia. De forma alternativa se puede empujar la guía sin escopia intramedular hasta la región de los cóndilos femorales. En caso de una perforación avanzaría la guía sin freno a través de las partes blandas. A través de la aguja guía colocada de forma segura se avanzaría progresivamente cabezas de fresa montadas en un árbol flexible; éstas aumentan el diámetro del canal medular en pasos de 0,5 a 1 mm. Se ha de estar atentos a la zona del istmo femoral y a los sonidos: si se percibe un ruido importante durante un segmento largo de 3-6 cm de contacto cortical se debe interrumpir el aumento del canal medular y del lecho distal de la prótesis. Para la elección de la cabeza de fresa es de ayuda el esquema preoperatorio: según sea la calidad ósea el diámetro de la cabeza debería ser unos 2-4 mm (es decir, hasta dos tallas de raspa) más pequeño que el implante planeado. d) Se continúa la preparación del lecho distal de la prótesis con las raspas especiales: respetando el esquema preoperatorio se eligen las raspas en función del defecto óseo a puentear. Se utilizarán raspas de tamaños progresivos a usar con el impactador de raspa. Se iniciará con la raspa inmediatamente inferior al último diámetro de fresa utilizado. Es importante que la antecurvatura de la raspa corresponda a la del fémur. Si se halla una raspa que garantice una buena fijación circular en el istmo, se podrá leer en la escala del impactador de raspa a la altura del trocánter mayor la longitud del componente proximal. El componente más pequeño (P55) y el más grande (P105) se han de evitar de cara a facilitar el manejo en quirófano para posibilitar variaciones.
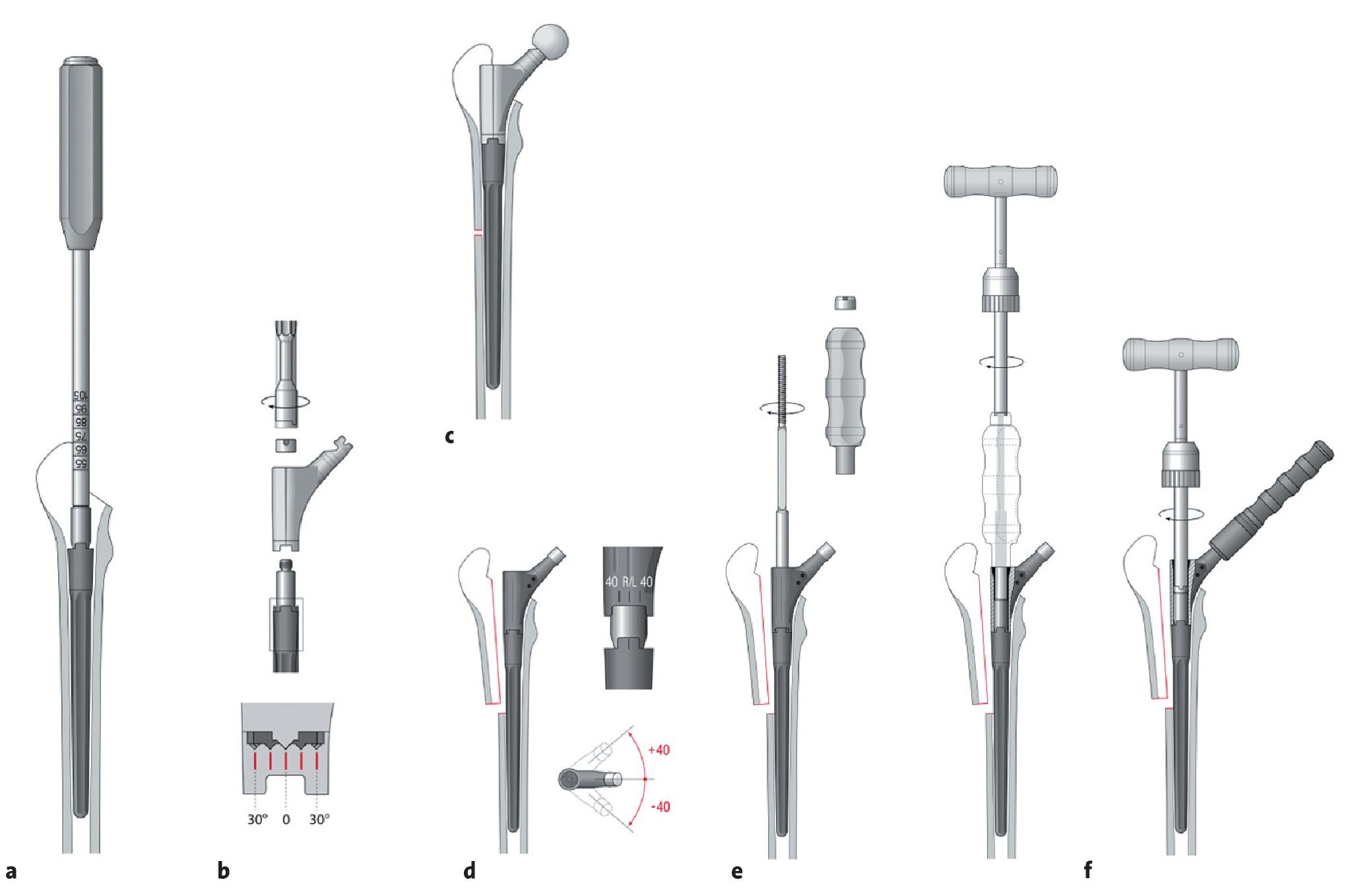
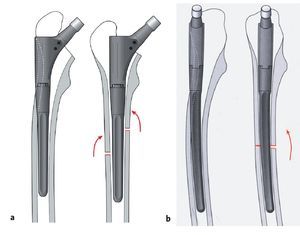
Figuras 15a a 15f Colocación del vástago de revisión modular. a) El componente original distal (mismo tamaño que la última raspa elegida) se inserta con el impactador de rosca con leves golpes de martillo hasta obtener el anclaje a presión distal definitivo. La intensidad de los golpes de martillo se ha de adaptar a la calidad ósea. Se ha de tener en cuenta que ningún obstáculo en el fémur proximal debe impedir el deslizamiento del componente en el fémur distal. La profundidad de inserción se puede comprobar en la escala en el introductor que se lee a la altura del trocánter mayor. En este momento se puede montar una guía para el encerrojado distal y efectuar el mismo. b) La pieza de manipulación proximal se coloca sobre el componente distal definitivo y se atornilla con la tuerca que hay enroscada al perno de conexión del implante. La pieza de manipulación proximal se apoya sobre el hombro del componente distal de tal modo que no haya contacto con el cono de conexión. La antetorsión se puede marcar a ± 30º (marcado sobre la prótesis). Se ha de tener en cuenta las marcas derecha/izquierda. c) Un intento de reducción nos da en este momento información sobre la necesidad de modificar tanto la antetorsión o la longitud del componente protésico proximal. Si es necesario, se puede cambiar la pieza de prueba proximal aflojando la tuerca. Si es necesario, también se puede variar la antetorsión. Se puede comprobar la tensión de partes blandas y la longitud de la extremidad con las diferentes tallas de cabeza. Como guía podemos utilizar el hecho de que el centro de la cabeza debe hallarse a la altura del trocánter mayor. Tras un cambio del componente se deben probar de nuevo. d) Montaje in situ con los componentes proximales elegidos con la antetorsión previamente definida. Retirada de la pieza de manipulación proximal; se limpia el cono de conexión con suero Ringer estéril. Los componentes proximales definitivos que corresponden a la última pieza de manipulación utilizada se colocan; al mismo tiempo se regula la antetorsión deseada. e) La barra roscada del tensador se rosca al cono roscado de conexión; a continuación, se conduce el mango del tensador sobre la barra roscada y se atornilla con la tuerca. Se conectan ambos componentes con ayuda de la llave de momento de rotación. Entonces se sujeta bien el mango del tensador actuando así como una contrafuerza que absorba todo el momento de rotación sobre el fémur. Se ha de tener cuidado de no alterar la antetorsión. Tras apretar los componentes con la llave de momento de rotación se libera la tuerca del tensador girando la llave de momento de rotación en sentido antihorario, retirando a continuación el tensador. f) Se coloca la tuerca de seguridad con ayuda del instrumental de implantación sobre el cono de conexión; se aprieta con la llave de momento de torsión. La fuerza empleada al apretar se compensa con ayuda del mango de contratracción.
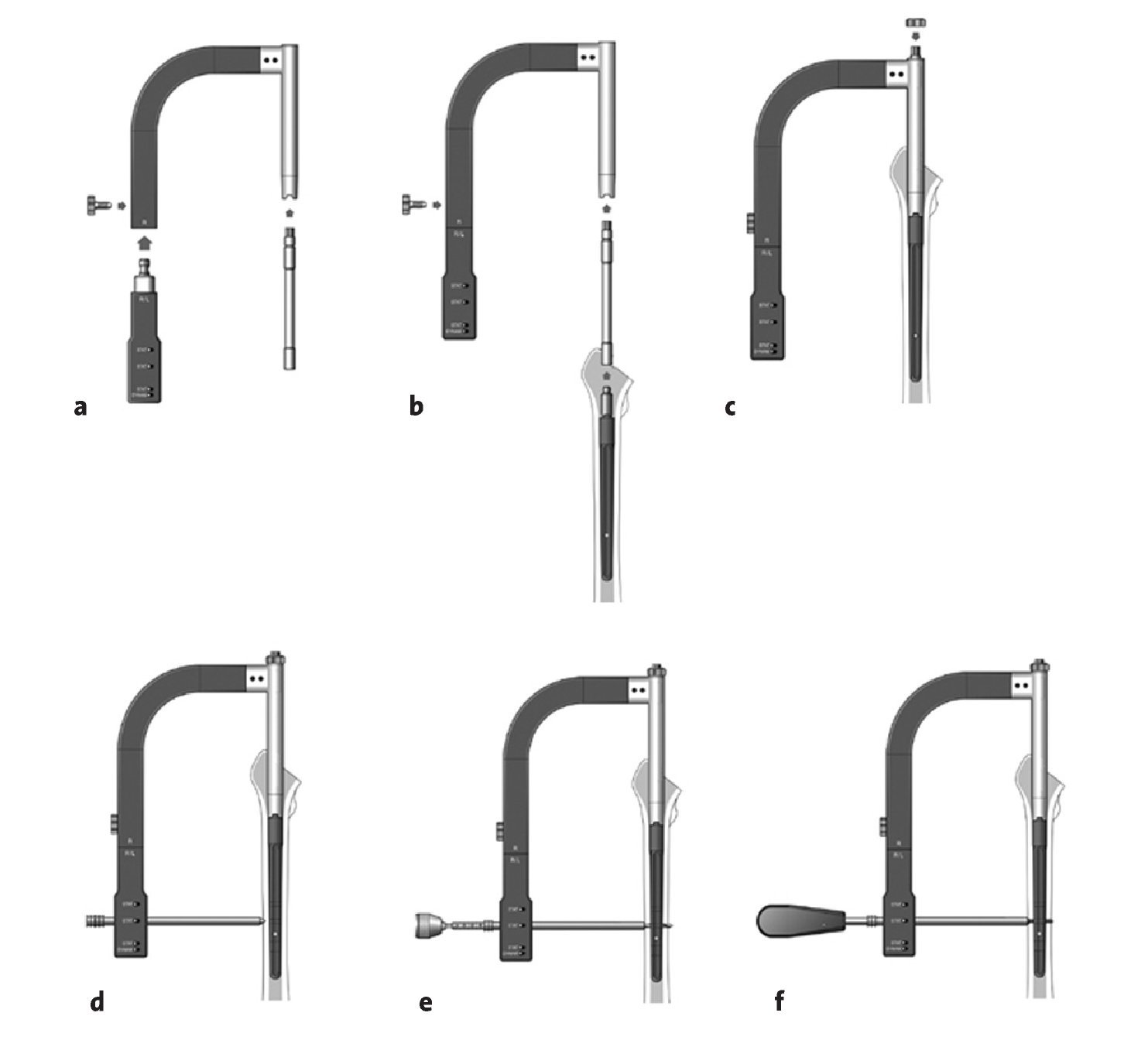
Figuras 16a a 16f Encerrojado distal asociado. En fémures osteoporóticos con canal medular amplio y con defectos óseos amplios no existe realmente una zona de "istmo" disponible para la fijación, de tal manera que no se puede obtener un anclaje seguro en la diáfisis a nivel del istmo. En estos casos, en el "Revitan Curvo" a partir de un diámetro de 18 mm y una longitud de 200 mm, existe la posibilidad de mejorar la fijación mediante el añadido de cerrojos distales. Además, existe la posibilidad en fracturas periprotésicas con trazo espiral largo en o por encima de la zona del istmo de que esté indicado un encerrojado distal. El encerrojado distal se ha de considerar una medida de seguridad añadida. Se debe utilizar por tanto sólo en casos excepcionales y no permite renunciar a un posible anclaje circular a presión distal. El "arco guía" debe conectarse al componente distal ya colocado en el fémur previamente a colocar el componente proximal. a) El módulo guía, que corresponde a la longitud del componente distal (L. 200 mm, O 260 mm), se conecta al arco y se fija con un tornillo de conexión. Este constructo constituye el denominado arco guía. b) El tornillo de conexión se atornilla al cono de conexión del implante; el arco guía se coloca sobre el componente distal a través del tornillo de conexión. Sus extensiones deben encajar perfectamente sobre las hendiduras del implante. c) La construcción se fija con una tuerca sobre el tornillo de conexión. d) La cánula de protección de partes blandas con el correspondiente trocar se coloca en el correspondiente orificio de la guía. Se hace una incisión de la piel en el punto de contacto; las partes blandas se disecan hasta hueso con unas tijeras o con unas pinzas romas. Se introduce la cánula protectora de partes blandas con el trócar hasta contactar hueso. A continuación se retira el trócar. Se perfora ambas corticales con una broca (diámetro de 4,0 mm) rodeada con la cánula. e) Comprobación de la longitud del tornillo con el aparato medidor. De forma alternativa se puede leer la longitud sobre la broca. En este caso la broca apenas asoma por encima de la segunda cortical. f) El tornillo de encerrojado previamente elegido (diámetro 4,9 mm) se coloca con el destornillador a través de la cánula de protección de partes blandas. La correcta posición del tornillo se comprueba bajo escopia.
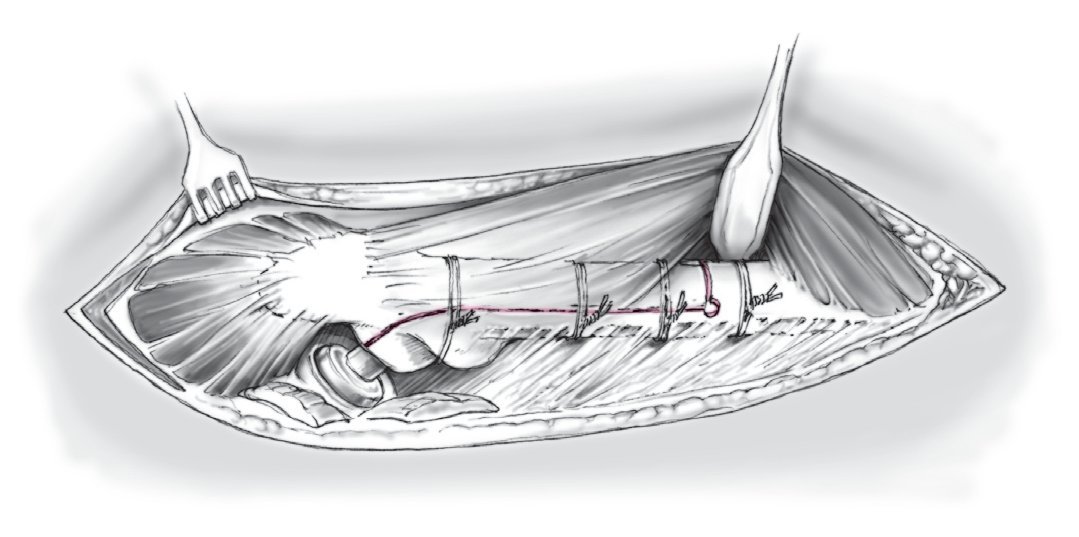
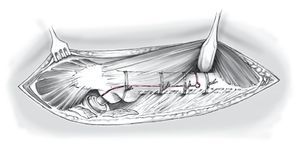
Figura 17 Reanclaje de la tapeta ósea. Tras la colocación del vástago de revisión modular no cementado, reanclaje y fijación de la tapeta ósea usualmente con tres cerclajes dobles (alambre de 1,5 mm de grosor). De forma alternativa se pueden colocar sistemas de cable o de bandas. A continuación colocación de drenajes de redon y sutura del vasto lateral y cierre de la herida por planos. Conexión del drenaje de redon con el recuperador de sangre y como regla aspiración durante seis horas postoperatorias.
Consideraciones especialesOsteotomía doble (fig. 2)
• Si existe una marcada curvatura del eje femoral en el plano frontal o sagital, se recomienda añadir una osteotomía medial para mejorar el contacto entre hueso e implante. La osteotomía transversa medial debería realizarse por encima del extremo distal de la tapeta ósea para obtener una mayor estabilidad de los fragmentos óseos; se establece un tipo de doble osteotomía en "zig zag". La utilización de sistemas de cable o de banda en el reanclaje de la tapeta aumenta la estabilidad y el contacto de los fragmentos óseos con el implante.
Tratamiento postoperatorio
• Documentación radiológica. Los drenajes de redon se retiran a las 48 h como máximo o a las 72 h a partir del primer día postoperatorio. Ejercicios de marcha con carga parcial de 10 kg. El aumento de carga se rige por la calidad ósea dependiendo de la edad del paciente y la calidad ósea apreciada intraoperatoriamente y de la calidad del anclaje a presión. Por regla general carga parcial de 10 kg durante seis semanas. La carga parcial se puede ensayar en básculas de baño. Se restringe la flexión de cadera a 70º durante seis semanas. Tras ello y tras valorar radiológicamente el fémur en dos planos, aumento gradual de la carga a razón de 10 kg por semana. Hasta la carga total profilaxis de la trombosis con heparina de bajo peso molecular.
Errores, riesgos y complicaciones
• Hematoma de la herida por hemorragia por la lesión de los vasos perforantes y/o del hueso: la ligadura segura de los vasos perforantes y la aspiración de la zona de la herida con ayuda de un recuperador de sangre durante al menos 6 h disminuyen el riesgo de un hematoma. Los redones se han de retirar no antes de tres días. El drenaje linfático postoperatorio favorece la resorción del hematoma.
• Alteraciones de la cicatrización de la herida: ¡revisión precoz! En caso de sospecha clínica de infección, además del desbridamiento y de la toma de al menos cinco muestras de tejido para valoración microbiológica, se realizará una abundante irrigación con solución antiséptica (p. ej., Octenisept®, Schülke & Mayr GmbH, 22480, Nordenstedt) y antibioterapia endovenosa (p. ej., Levofloxacino [Tavanic] y rifampicina).
• Las lesiones del ciático son en la mayoría por tracción con separadores o por hiperpresión o por un aumento de tensión de partes blandas en una elongación de la extremidad, aunque por regla general son reversibles. En caso de una lesión progresiva se recomienda una neurolisis.
• Fisura del fémur en el istmo en el fresado, en la entrada de raspas o al introducir el componente distal elegido: el cerclaje doble por debajo de la tapeta ósea evita una fractura. ¡No seguir impactando el componente! En caso de fisuras extensas se recomienda un cerclaje doble. Según los hallazgos intraoperatorios el paciente deberá reposar en cama durante al menos 2-4 semanas antes de que pueda movilizar con carga parcial de 10 kg.
• Fijación insuficiente del vástago de revisión modular debido a un componente distal elegido demasiado delgado o por un resto de cemento no apreciado inicialmente: hundimiento de la prótesis o molestias a la carga a nivel del muslo superior. Un hundimiento de escasos milímetros es tolerable. En caso de hundimiento continuado y "dolores de vástago" como signo de aflojamiento: recambio de vástago y colocación de un vástago más grueso.
• Tendencia intraoperatoria a la luxación sobre todo en caso de un cótilo no revisado con escasa anteversión: ajustar el componente proximal del vástago con un mayor grado de rotación externa. La luxación única tras la reducción no requiere un tratamiento especial. La luxación recurrente precisa revisión quirúrgica. Se liberan ambos componentes del vástago con el mecanismo de desconexión y se vuelven a montar con el ángulo de antetorsión adecuado. La correcta tensión de partes blandas se obtiene, bien mediante una cabeza femoral más larga, bien mediante un cambio por la prótesis siguiente en longitud en el componente proximal del vástago. A través de un cambio del componente de polietileno por un componente con una ceja antiluxación o también mediante un cambio del cótilo por un cótilo con mejor orientación, se puede mejorar aún más la estabilidad articular.
• Fractura intraoperatoria de la tapeta ósea con una debilidad ósea: ello ocurre principalmente al levantar la tapeta en una zona especialmente frágil del hueso. Los fragmentos se estabilizan mediante cerclajes de alambre.
• Las avulsiones de trocánter mayor son raras y se dan entonces por debajo del tuberculum innominatum debido a la tensión de partes blandas por la musculatura glútea: por regla general no se da un auténtico desplazamiento, por lo cual es posible una consolidación ósea (fig. 20). En este caso, se debería alargar el período de carga parcial de 10 kg.
• Para el reimplante y osteosíntesis de la tapeta ósea se deben utilizar sistemas de doble cerclaje o sistemas de cable. No se recomienda la fijación sólo con sutura como se describe para el vástago SL8,10,11. Con los vástagos de revisión modulares no se da ninguna disminución del offset como en el vástago SL; debido a esto y al voluminoso diseño lateral se da una mayor tensión de partes blandas; ello aumenta la posibilidad de una reducción espontánea de la tapeta ósea y retrasa la consolidación ósea.
Resultados
De noviembre de 2002 a junio de 2005 se implantó en 74 pacientes un vástago "Revitan Curvo" transfemoral; se trataba de 38 recambios de vástago y de 36 recambios de prótesis completos de 48 vástagos cementados y 26 no cementados en 42 mujeres y 32 hombres a la edad de 67,9 ± 10,3 años (39-89 años).
En 37 casos se trataba de un primer recambio de vástago, en 16 casos de un segundo, en 15 casos de un tercero, en cinco casos de un cuarto, y en un caso de una quinta revisión de vástago. Los diagnósticos primarios fueron coxartrosis en 65 pacientes, artritis reumatoide en cinco, fracturas de cuello femoral en dos, y necrosis de cabeza femoral idiopática en dos. Se dieron 66 casos de aflojamiento aséptico de la prótesis y ocho casos de aflojamiento séptico. Se decidió un procedimiento de recambio en dos tiempos en caso de una infección periprotésica. Tras la retirada de la prótesis y colocación de un espaciador a través de un abordaje transfemoral, se reimplanta el vástago no cementado de revisión Revitan a través del mismo abordaje seis semanas después.
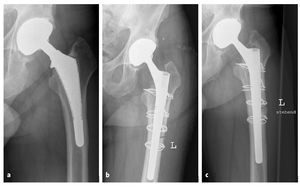
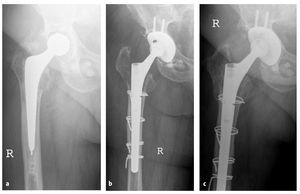
Las indicaciones del abordaje transfemoral se hallan en la lista de la tabla 1. A menudo se hallan simultáneamente varias razones (tabla 1, fig. 18). Todas las intervenciones fueron realizadas por el primer autor (B. F.).
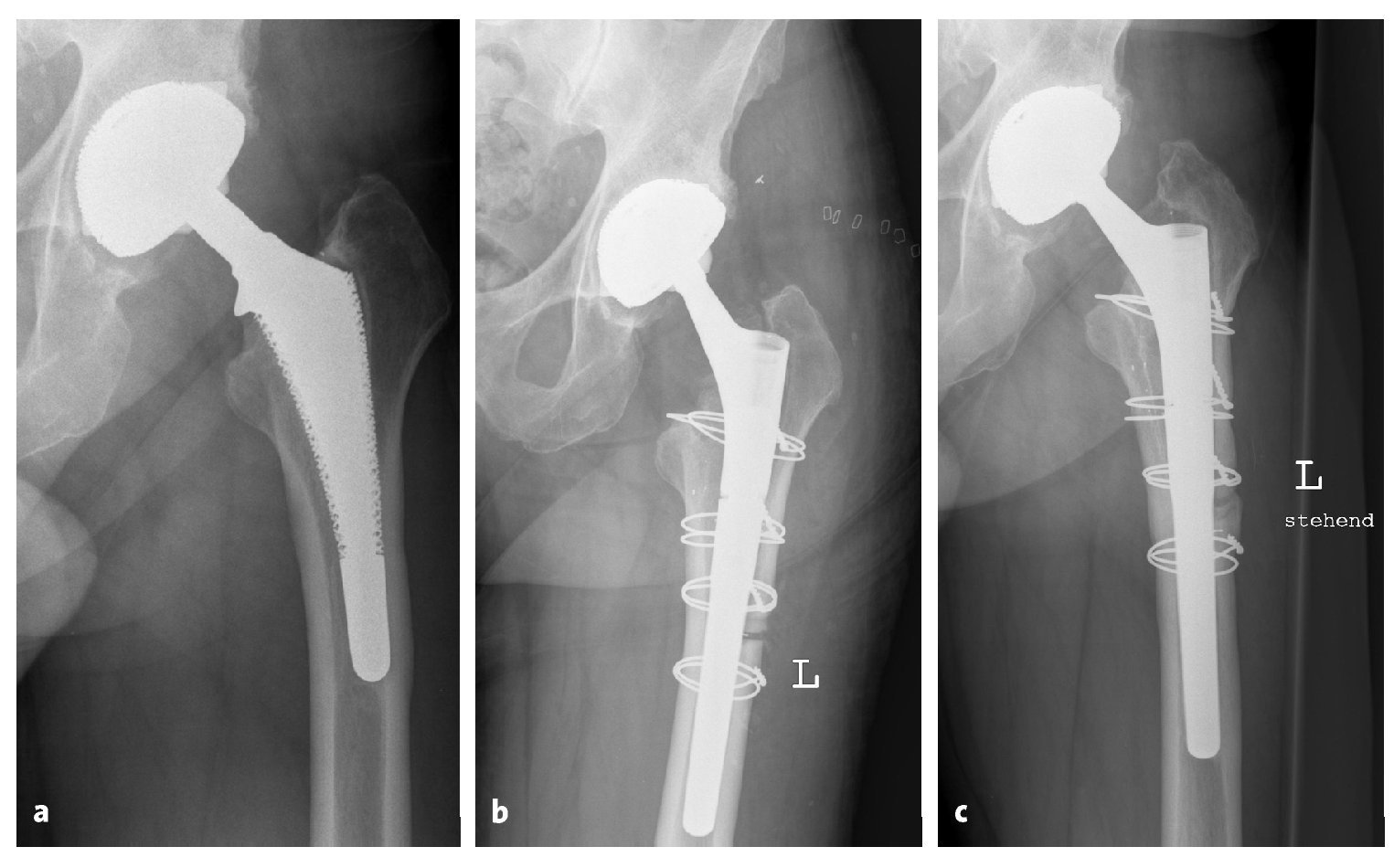
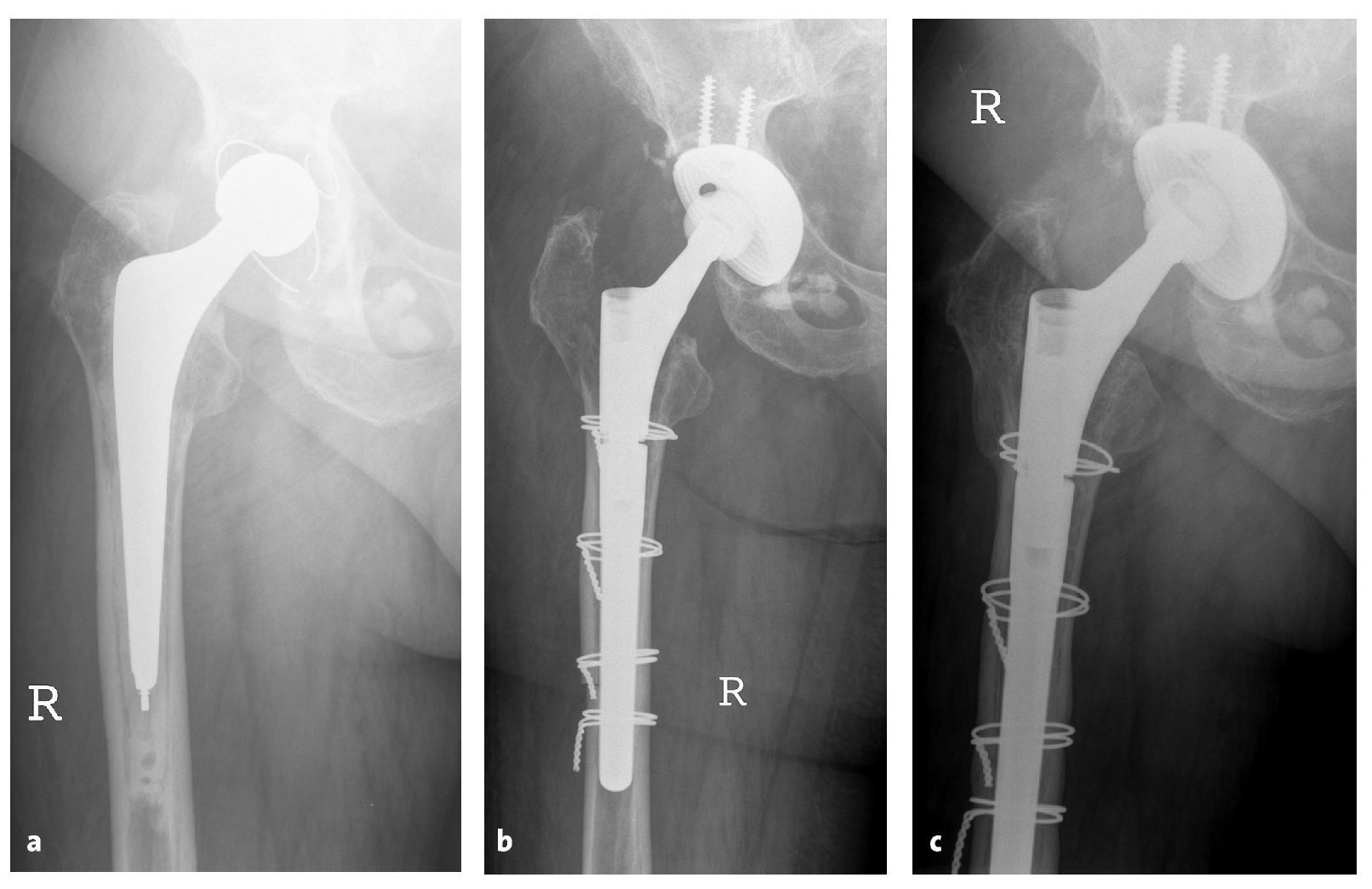
Figuras 18a a 18ca) Radiología preoperatoria con varización del fémur. b) Radiología a los seis días postoperatorios tras un recambio de vástago por un "Revitan curvo" a través de un abordaje transfemoral. c) Radiología a los 38 meses postoperatorios con pontaje óseo de la imagen de osteotomía como signo de la consolidación ósea de la tapeta.
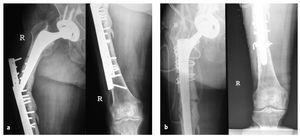
La fijación del vástago fue inadecuada en ocho pacientes debido a la destrucción o el aumento del tamaño del istmo. Tras el reimplante del componente distal Revitan, el vástago requeriría un encerrojado distal estático con tres cerrojos en todos los casos (fig. 19).
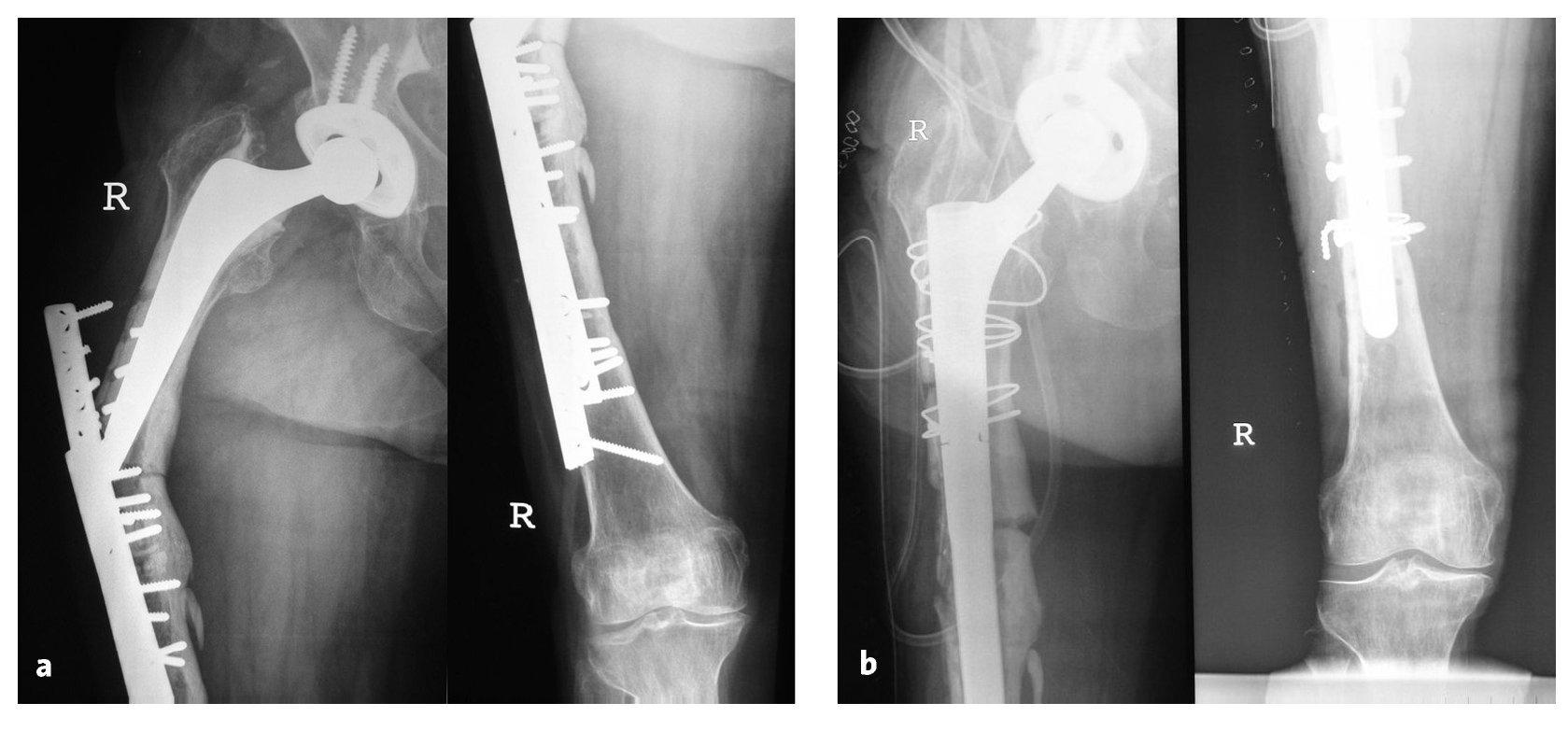
Figuras 19a y 19ba) Radiología preoperatoria de una fractura periprotésica Vancouver tipo B3 tratada de forma fallida con una placa doble. b) Radiología postoperatoria tras implantación de un vástago de revisión "Revitan Curvo" a través de un abordaje transfemoral con un encerrojado distal añadido.
Todos los pacientes se valoraron de forma prospectiva y se valoraron clínica y radiológicamente cada tres meses en el primer año postoperatorio, y tras ello cada seis meses. El seguimiento medio fue de 20,2 ± 12,1 meses (10-43 meses).
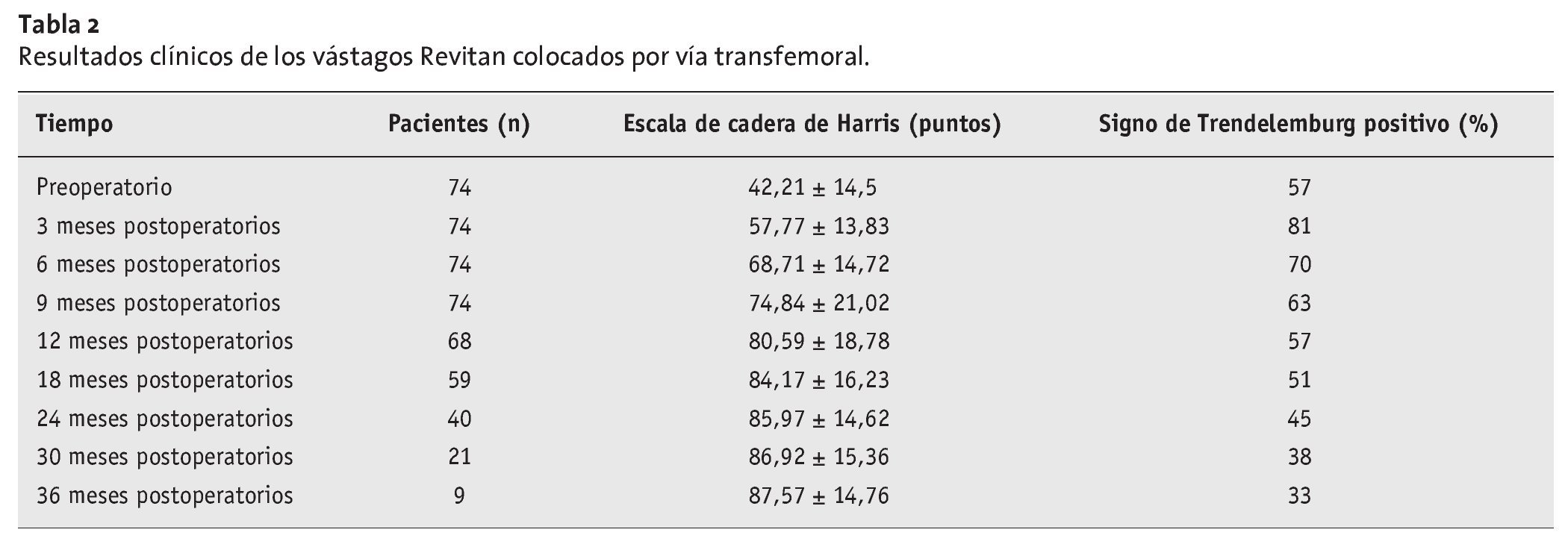
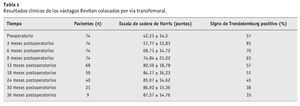
La valoración en la escala de cadera de Harris6 se incrementó de forma continua en el período postoperatorio (tabla 2). Una explicación parcial de este fenómeno sería que el signo de Trendelemburg inicialmente evidente se haría gradualmente menos aparente al mismo tiempo que progresaría la incorporación ósea y la consolidación de la tapeta ósea (tabla 2). Desde el punto de vista radiológico se observó en 73 pacientes dentro del primer año postoperatorio la aparición de puentes óseos por encima de la tapeta ósea, que se valoró como consolidación de la tapeta.
Complicaciones
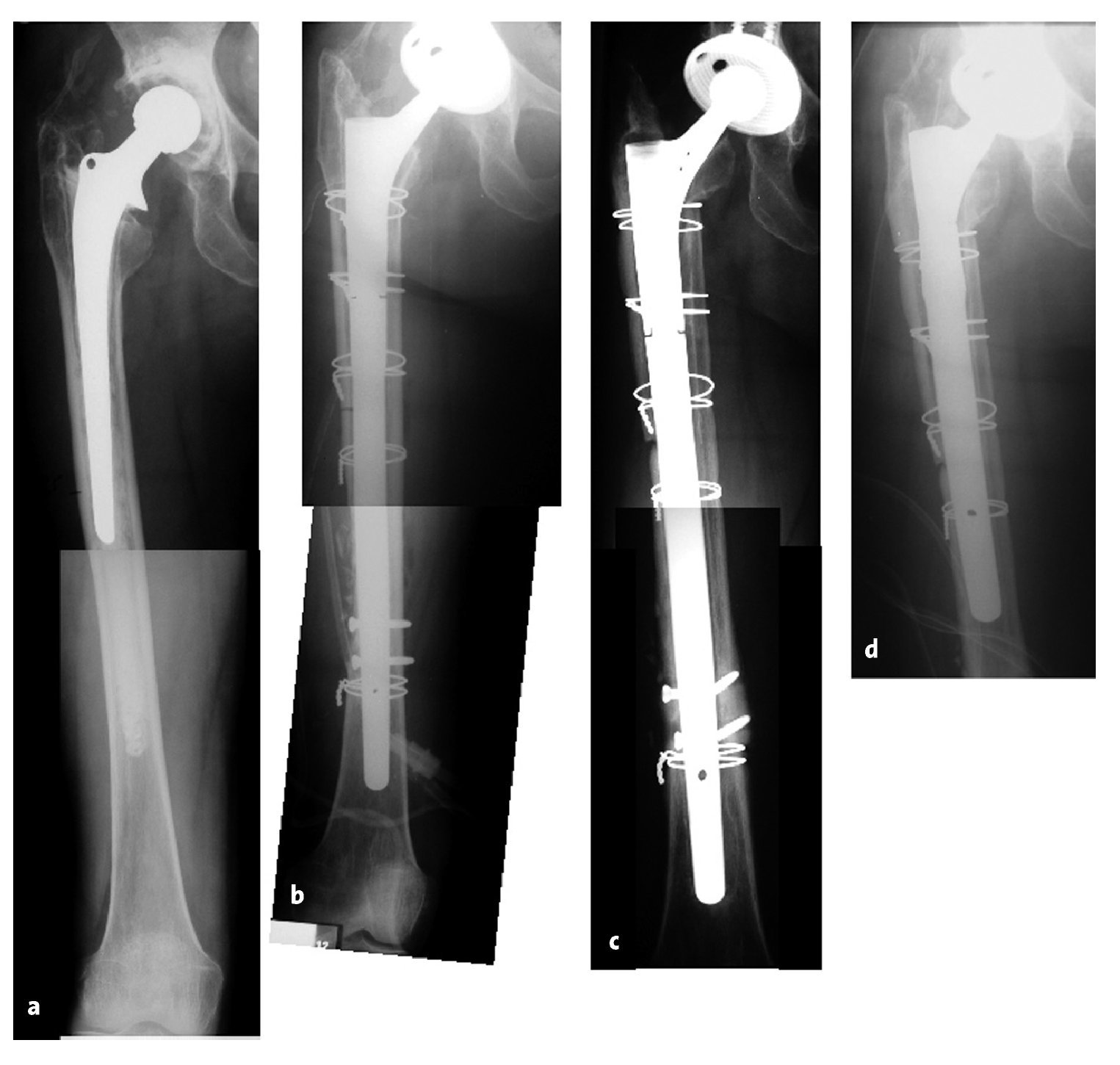
De forma intraoperatoria se dio en seis casos una fractura de la tapeta ósea al levantarla en casos de hueso adelgazado. Los fragmentos simples en el reimplante se pueden fijar con un doble cerclaje. En dos casos se dio postoperatoriamente una avulsión de trocánter mayor. La causa pudo ser la gran tensión de partes blandas combinada con la formación de adherencias extensas y el acortamiento de la extremidad. Debido al escaso desplazamiento del fragmento de trocánter se optó por un tratamiento conservador con consolidación tras prolongación de la carga de 10 kg durante 8 semanas y a continuación un aumento progresivo de la carga de 10 kg por semana (fig. 20).
Figuras 20a a 20ca) Radiología preoperatoria de una prótesis total de cadera cementada aflojada. b) Tras realizar un recambio no cementado de prótesis con un vástago "Revitan Curvo" y un cótilo en S Allofit se dio una avulsión de trocánter mayor a las cuatro semanas postoperatorias. c) Se obtuvo una consolidación ósea tras una carga parcial de 10 kg durante 8 semanas.
Dentro de las complicaciones también informamos de una paresia temporal del nervio CPE y cuatro luxaciones. En estos pacientes, el cótilo firmemente fijado con una leve anteversión se había dejado. Dos casos de luxación se trataron de forma conservadora y dos requirieron un recambio de cabeza protésica.
En cuatro pacientes en la radiografía se apreciaba en bipedestación un hundimiento del vástago de > 3 mm, en dos pacientes se apreció un aflojamiento del vástago con un hundimiento de > 10 mm. Se apreció hundimiento en los seis vástagos entre los seis-ocho meses postoperatorios; la distancia de fijación del vástago fue de < 3 cm debido a la destrucción del fémur. No se dio mayor hundimiento de los cuatro vástagos hundidos durante el seguimiento; por tanto, en ausencia de signos clínicos, se puede aseverar que el vástago cónico ha ganado nuevo anclaje.
La primera paciente con aflojamiento del "Revitan Curvo" fue una mujer de 67 años, 180 cm de altura, a quien se había colocado una prótesis total de cadera cementada en 1993 tras una fractura de cuello de fémur. El aflojamiento aséptico de vástago se dio en cuatro ocasiones, es decir, en 1994, 1995, 1997 y 2003. En la quinta revisión de vástago combinada con la necesaria revisión de cótilo, el vástago se retiró por un abordaje transfemoral. Se tuvo que perforar un tapón muy largo y distal. La diáfisis femoral se fisuró durante el fresado. Esta área fue puenteada con el vástago "Revitan Curvo" no cementado que tuvo éxito sólo tras la aplicación de un vástago de tamaño 18 que hubiese sido demasiado fino para fijarse en un istmo intacto.
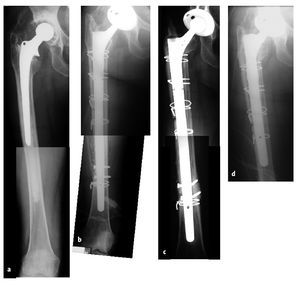
La inserción de unos tornillos de encerrojado distal no previno el hundimiento ni el fallo de los tornillos que se dio a los 8 meses postoperatorios (fig. 21). Sin embargo, desde el momento que el hueso se ha regenerado, el vástago demasiado fino se recambió por uno más corto, más grueso con la combinación de componentes 22/200 + P55 (fig. 21).
Figuras 21a a 21da) Radiología preoperatoria con signos de aflojamiento protésico. b) Radiología postoperatoria con un vástago demasiado delgado que puentea el defecto óseo iatrógeno. Intento de aumentar la estabilidad mediante encerrojado distal. c) A los ocho meses postoperatorios aflojamiento de vástago con ruptura de tornillos. El hueso a nivel del defecto óseo se ha regenerado. d) Radiología postoperatoria tras un nuevo recambio por un vástago más corto y más grueso sin encerrojado.
El segundo paciente con aflojamiento fue de una paciente de 64 años con enfermedad de Parkinson, que inicialmente sufrió una fractura de fémur pertrocanterea. Tratamiento en otra clínica: implante de un clavo gamma. Tres meses después colocación de una prótesis total de cadera cementada con una técnica incorrecta. Revisión y colocación de un nuevo vástago. Se dio una fractura multi-fragmentaria periprotésica durante el procedimiento. En nuestra cirugía de revisión, sólo fuimos capaces de colocar un vástago "Revitan Curvo" que no tenía orificios de encerrojado. Se obtuvo una superficie circular de fijación de sólo 1,5 cm debido a la deficiencia del istmo. A los 8 meses postoperatorios, el vástago se había aflojado y el vástago se había hundido 12 mm. El hueso en la zona del istmo mostraba buena regeneración. Por tanto, el vástago se sustituyó por un "Revitan Curvo" de tamaño 18 con encerrojado distal adicional. Tras 32 meses se puede asegurar un asentamiento seguro radiológico del vástago.
Los resultados hasta la fecha del recambio de vástago a través de un abordaje transfemoral con un vástago modular no cementado "Revitan Curvo" son muy prometedores, si se consigue una mínima distancia de fijación de 3 cm en el istmo femoral.
Correspondencia
Prof. Dr. Bernd Fink
Klinik für Endoprothetik, Allgemeine und Rheumorthopädie Orthopädische Klinik Markgröningen Kurt-Lindemann-Weg 10
D-71706 Markgröningen (Alemania)
Tel.: (+49/7145) 912-201/Fax: -292
Correo electrónico: b.fink@okm.de