Las terapias biológicas basadas en antagonistas del factor de necrosis tumoral alfa (TNF-α) han aparecido como una opción terapéutica eficaz en las enfermedades inflamatorias crónicas. Sin embargo, dado que existe una asociación entre tratamiento con anti-TNF-α y reactivación de la infección tuberculosa, se requiere una evaluación previa del paciente para evitar progresión a enfermedad tuberculosa en caso de estar infectado. La tuberculina se utiliza para el diagnóstico de la infección tuberculosa, pero presenta una baja especificidad en pacientes vacunados con el bacilo de Calmette-Guérin (BCG) y una baja sensibilidad en pacientes con alteraciones de la inmunidad celular. En los últimos años se han desarrollado diferentes metodologías in vitro que utilizan antígenos específicos de Mycobacterium tuberculosis para estimular las célulasT sensibilizadas y detectar posteriormente el interferón-γ liberado para el diagnóstico in vitro de la infección tuberculosa. Los resultados obtenidos hasta ahora muestran a estas como una alternativa real a la tuberculina, ya que presentan una mayor especificidad y sensibilidad. A pesar de que existen algunos resultados preliminares que apuntan a que podamos plantear la utilización única de las técnicas in vitro, lo más prudente sería utilizarlas en combinación con la tuberculina, considerando infección cuando cualquiera de las 2técnicas sea positiva.
The biological therapies based in the anti-tumor necrosis factor-α (TNF) are an effective alternative for the treatment of chronic inflammatory diseases. However, given that anti-TNF-α therapy has been associated with reactivation of latent tuberculosis infection, a previous evaluation of the patients is required in order to avoid their progression to active TB in case of being infected. Tuberculin skin testing (TST) is used to diagnose tuberculosis infection but it has low specificity in patients who have received the BCG vaccine and low sensitivity in patients with altered cell-mediated immunity. In vitro assays based on the detection of interferon-γ (IFN) released by Tcells stimulated by specific Mycobacterium tuberculosis antigens have emerged as an option for the diagnosis of tuberculosis infection. The results to date show, that they are a viable alternative to TST thanks to their higher specificity and sensitivity. Although there are some preliminary results indicating that the IFN-γ tests could be used alone, at the moment it seems more prudent to use them in combination with the TST, considering infection when either of them is positive.
Las enfermedades inflamatorias crónicas, como la artritis reumatoide o la espondilitis anquilosante, son enfermedades autoinmunes con una incidencia creciente en la población. Aunque los tratamientos convencionales basadas en glucocorticoides y fármacos inmunosupresores juegan un papel vital en su tratamiento, la falta de respuesta en algunos casos y el desarrollo de efectos adversos hacen que esta estrategia terapéutica se muestre insuficiente.
Los tratamientos biológicos, especialmente los basados en antagonistas del factor de necrosis tumoral alfa (TNF-α), han aparecido como una opción terapéutica eficaz para estas enfermedades en los casos en que los tratamientos sistémicos clásicos son ineficaces o están contraindicados1–3. Sin embargo, la utilización de los tratamientos biológicos requiere una evaluación previa y una vigilancia del paciente, ya que se han descrito infecciones bacterianas graves en pacientes tratados con fármacos anti-TNF-α. Concretamente, requiere una consideración especial el riesgo de desarrollar tuberculosis (TB), ya que existe una asociación clara entre el tratamiento con anti-TNF-α y la reactivación de la infección tuberculosa4,5. La principal vía de infección de Mycobacterium tuberculosis es la llegada a los alvéolos pulmonares, donde es fagocitado por los macrófagos alveolares. Dado que M.tuberculosis es un patógeno intracelular, el bacilo consigue evitar su destrucción impidiendo la unión del fagosoma y el lisosoma, y multiplicarse en el interior del macrófago hasta posteriormente destruirlo. El macrófago infectado libera citocinas que atraen neutrófilos, linfocitos y más macrófagos para que generen un foco inflamatorio. La respuesta Th1 es la responsable del desarrollo de la inmunidad protectora, ya que segrega TNF-α, que permite la llegada de más macrófagos, y de interferón (IFN)-γ, que activa a los que están infectados. El TNF-α es una de las citocinas clave en el desarrollo y mantenimiento del granuloma tuberculoso y en la contención de la infección. Por lo tanto, antes de iniciar el tratamiento con antagonistas del TNF-α es obligado descartar la infección tuberculosa, y por supuesto una eventual TB activa6.
TuberculinaLa prueba de la tuberculina (PT) se ha utilizado durante los últimos 100años como herramienta para el diagnóstico de la infección tuberculosa. La tuberculina se obtiene del filtrado del cultivo de M.tuberculosis esterilizado y concentrado. Actualmente está constituida por derivado proteico purificado (PPD) que consiste en una mezcla de más de 200proteínas de M.tuberculosis. En España se recomienda emplear la tuberculina PPD RT23 con Tween 80, preparada por el Statens Serum Institute de Copenhague, a dosis de 2UT por 0,1ml, que es la bioequivalente a la dosis recomendada (5UT) de la tuberculina patrón internacional, la PPD-S7.
La PT se realiza según la técnica de Mantoux, mediante la inyección intradérmica en la cara anterior del antebrazo de una cantidad constante de líquido diluyente (0,1ml) con la dosis correspondiente de tuberculina. La sensibilización del individuo se manifiesta por una reacción de hipersensibilidad retardada, que produce una induración en el sitio de la inyección, que ha de comprobarse a las 48-72h. Esta respuesta está mediada por células Th1 que migran al punto de inyección del antígeno y producen la liberación de diversas citoquinas al reconocer los antígenos presentados por las moléculas del complejo mayor de histocompatibilidad de clase ii. Posteriormente, activan a los macrófagos provocando una reacción caracterizada por la aparición de eritema e induración.
Las normativas actuales exigen recoger en la historia clínica de los pacientes los posibles antecedentes de TB y los contactos recientes con pacientes con TB para reducir el riesgo de desarrollar una TB durante el tratamiento con agentes biológicos; realizar una radiografía de tórax para descartar una TB activa o signos radiográficos sugestivos de una antigua TB, así como realizar una PT. Si la PT es positiva, considerando una induración ≥5mm a las 72h, se considerará que el individuo está infectado. Si la induración es <5mm, se debe realizar una nueva PT 2semanas después (booster), considerando que el paciente está infectado si la induración de la segunda tuberculina es ≥5mm7.
El principal inconveniente de la PT radica en que la mayoría de proteínas presentes en el PPD no son específicas de M.tuberculosis sino que las comparte con otras especies de micobacterias. Esto provoca una disminución en la especificidad de la prueba, ya que individuos sensibilizados por exposición previa a micobacterias no tuberculosas (MNT) o que han recibido la vacuna antituberculosa (Mycobacterium bovis bacilo Calmette-Guérin [BCG]) también responden inmunológicamente al PPD. Además, la PT presenta una baja sensibilidad en pacientes con alteraciones en la inmunidad celular, siendo en esta clase de pacientes en los que la PT es más necesaria, ya que presentan un mayor riesgo de desarrollar TB si están infectados. Esta menor sensibilidad de la PT es de especial interés en los pacientes con enfermedades inflamatorias crónicas candidatos a iniciar tratamientos biológicos, ya que previamente han recibido fármacos inmunosupresores que pueden tener alterada su respuesta inmune.
Interferon-gamma release assaysUn método de inmunodiagnóstico basado en la cuantificación in vitro de la respuesta inmune celular puede ser una alternativa a la PT para identificar la infección tuberculosa. En este sentido, en los últimos años, se han desarrollado diferentes métodos de cuantificación de esta respuesta inmune celular utilizando diferentes antígenos micobacterianos para la estimulación de las célulasT sensibilizadas y para la detección in vitro de la liberación de IFN-γ. De esta forma, las células T sensibilizadas en los individuos infectados liberarán cantidades fácilmente detectables de IFN-γ tras ser estimuladas con los antígenos específicos de M.tuberculosis. Esta tecnología se ha basado en técnicas de ELISA y ELISPOT, que respectivamente han dado lugar a 2técnicas disponibles comercialmente: Quantiferon-TB Gold In tube (QFN-G-IT; Cellestis Limited, Carnegie, Victoria, Australia) y T-SPOT.TB (Oxford Immunotec, Abingdon, Reino Unido). Ambas técnicas, aprobadas por la Food and Drug Administration (FDA), consisten en una estimulación in vitro de los linfocitos con antígenos específicos de M.tuberculosis, seguida de una detección del IFN-γ liberado mediante técnica inmunológica. De ahí el nombre genérico que reciben estas técnicas: IGRA (del inglés Interferon-gamma release assays). El éxito de esta tecnología depende entre otros factores de los antígenos que se emplean durante la estimulación. La utilización de antígenos codificados en la región de diferencia (RD)1, como por ejemplo ESAT-6 y CFP-10, que son antígenos secretados por el complejo M.tuberculosis y que están ausentes en la vacuna BCG y en otras MNT, parece tener una gran capacidad en la detección de individuos infectados por M.tuberculosis.
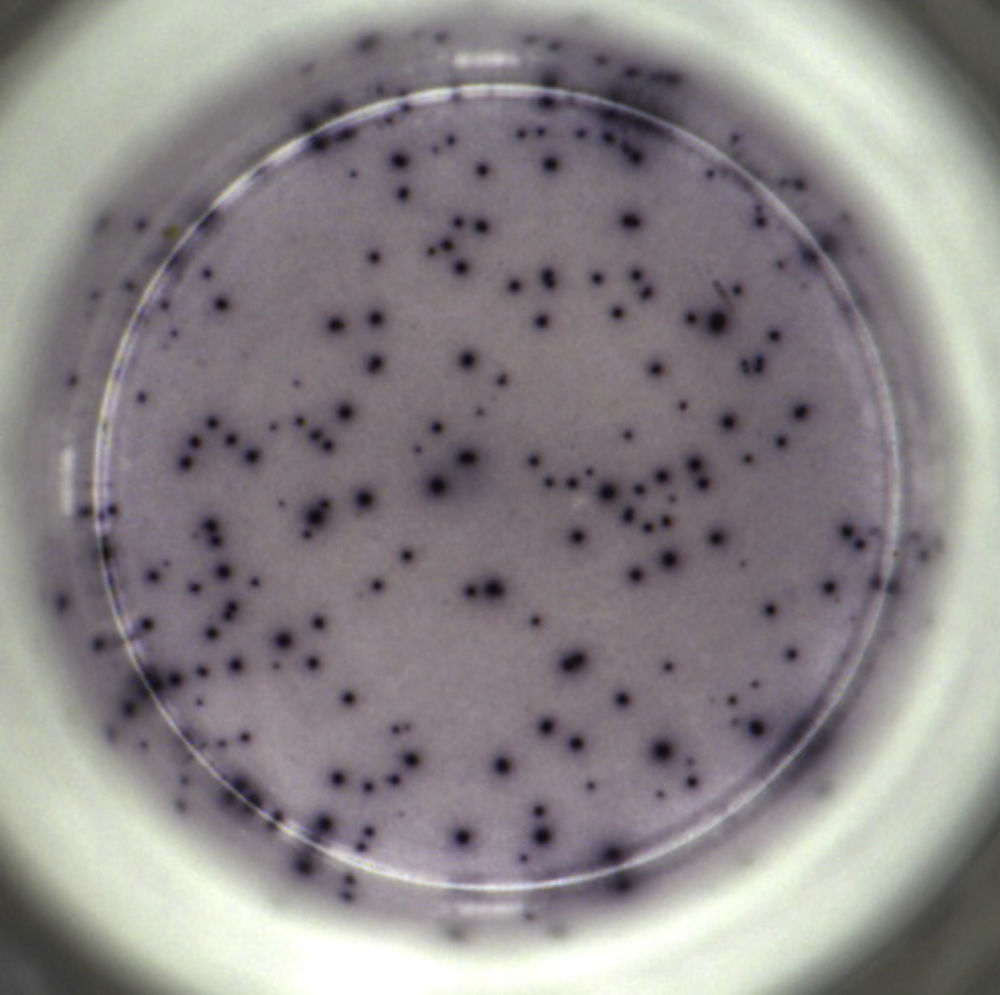
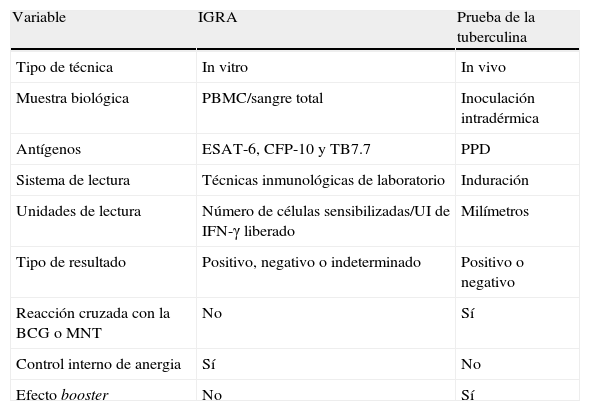
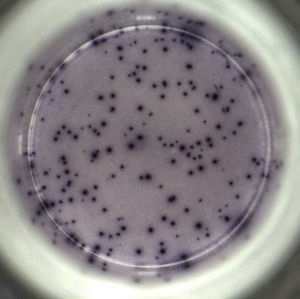
QFN-G-IT estimula los linfocitos presentes en muestras de sangre total y determina la producción de IFN-γ mediante técnica de ELISA, mientras que T-SPOT.TB requiere una separación previa de células mononucleares de sangre periférica (PBMC) para su estimulación y determina la presencia de IFN-γ mediante ELISPOT (fig. 1). Una de las principales diferencias entre ambas técnicas in vitro es que en el QFN-G-IT los antígenos específicos de M.tuberculosis se utilizan de forma conjunta para la estimulación de la sangre total, mientras que en el T-SPOT.TB se emplean por separado para estimular las PBMC. Además, en el QFN-G-IT se incluye un tercer antígeno: TB7.7 (Rv2654). Este antígeno está codificado en la RD11 y también está ausente en la vacuna de la BCG y en otras MNT. En la tabla 1 se comparan las principales características de las técnicas in vitro y de la PT.
En la técnica T-SPOT.TB la presencia de células T reactivas se observa mediante la aparición de spots en el fondo del pocillo de la placa de ELISPOT, que se cuentan de forma manual y/o con un lector automático de placas. Se considera que un resultado es positivo si la muestra presenta más de 6 spots. En la imagen puede observarse un pocillo de T-SPOT.TB con un número de spots muy superior al punto de corte, por lo tanto deber considerarse el resultado como positivo.
Comparación de las características de los IGRA y la prueba de la tuberculina
| Variable | IGRA | Prueba de la tuberculina |
| Tipo de técnica | In vitro | In vivo |
| Muestra biológica | PBMC/sangre total | Inoculación intradérmica |
| Antígenos | ESAT-6, CFP-10 y TB7.7 | PPD |
| Sistema de lectura | Técnicas inmunológicas de laboratorio | Induración |
| Unidades de lectura | Número de células sensibilizadas/UI de IFN-γ liberado | Milímetros |
| Tipo de resultado | Positivo, negativo o indeterminado | Positivo o negativo |
| Reacción cruzada con la BCG o MNT | No | Sí |
| Control interno de anergia | Sí | No |
| Efecto booster | No | Sí |
BCG: bacilo de Calmette-Guérin; IFN: interferón; IGRA: interferon-gamma released assays; MNT: micobacterias no tuberculosas; PBMC: células mononucleares de sangre periférica; PPD: derivado proteico purificado; UI: unidades internacionales.
Se ha descrito que las técnicas de inmunodiagnóstico in vitro son más específicas que la PT en pacientes vacunados con la BCG y que se correlacionan mejor con la exposición a M.tuberculosis8–11. Asimismo, estudios publicados recientemente demuestran el elevado valor predictivo negativo de estas técnicas en el desarrollo de TB activa12–15. Por otro lado, existe además una evidencia cada vez mayor de que las técnicas basadas en la detección de IFN-γ son también robustas cuando se emplean para el diagnóstico de infección tuberculosa en pacientes con déficit en la respuesta inmune celular16,17, como podrían ser niños10,18, pacientes coinfectados con el VIH19–21 y pacientes en tratamiento con fármacos inmunosupresores22–24.
En este sentido, las técnicas basadas en la detección de IFN-γ pueden detectar ausencia de respuesta inmune ya que presentan controles internos que permiten identificar falta de respuesta en pacientes anérgicos. Por lo tanto, un resultado negativo en el mitógeno (control positivo) y negativo frente a los antígenos específicos se ha de considerar un resultado indeterminado. Este resultado implica una falta de respuesta de las célulasT del paciente. Un paciente con un resultado de la tuberculina negativo y un resultado indeterminado por las técnicas in vitro podría significar que se trata de un falso negativo de la tuberculina. Por lo que respecta a los resultados indeterminados, se ha descrito que están asociados a niños menores de 5años, inmunosupresión y una PT negativa10,25,26.
Utilidad clínica en pacientes reumatológicosVarios estudios han permitido evaluar la utilidad de las técnicas basadas en la detección de IFN-γ para el diagnóstico de la infección por M.tuberculosis en pacientes con enfermedades inflamatorias crónicas que van a iniciar tratamientos biológicos24,27–33. Sin embargo, algunos de estos estudios se han llevado a cabo con versiones previas del QFN-G-IT, y además se ha evaluado su utilidad en el diagnóstico de la infección tuberculosa en poblaciones bastante heterogéneas (mezclando pacientes con enfermedades reumáticas, digestivas y dermatológicas), con diferentes grados de inmunosupresión farmacológica, o pacientes que ya estaban realizando tratamiento con anti-TNF-α. Todos estos factores dificultan conocer el papel de estas técnicas en el diagnóstico de la infección tuberculosa en pacientes con enfermedades reumatológicas candidatos a tratamiento con antagonistas del TNF-α.
En este sentido, se han publicado recientemente estudios que exploran la utilidad de las técnicas basadas en la detección de IFN-γ en pacientes reumatológicos con enfermedades inflamatorias crónicas27,32,34,35. Pocos estudios han realizado comparaciones directas entre las 2técnicas IGRA disponibles y la PT. Martin et al.36 evaluaron a 150pacientes con artritis inflamatoria, estando más del 80% de ellos vacunados con BCG. La PT fue positiva en el 18% (27/150), y T-SPOT.TB y QFN-G en el 9,8% (14/150) y el 7,1% (5/72), respectivamente. Estos autores obtuvieron una concordancia entre las 2técnicas del 98,4%. Recientemente, Kleinert et al.37 estudiaron 90pacientes reumáticos y obtuvieron el 11,1% de resultados positivos por la PT, el 7,8% por T-SPOT.TB y el 8,9% por QFN, con una concordancia entre las 3técnicas del 83,1%. En nuestra experiencia24 el porcentaje de resultados positivos por la PT fue inferior (13,2%) al obtenido por las técnicas in vitro: T-SPOT.TB y QFN-G-IT, que fueron del 20,8 y del 17%, respectivamente. En nuestro estudio la concordancia de las técnicas in vitro fue muy elevada (83,01%).
Por otro lado, la presencia de factores de riesgo de estar infectado está asociada con resultados positivos por los IGRA y no con la PT30,34. En nuestra experiencia24 los IGRA son positivos con mayor probabilidad que la PT en pacientes con factores de riesgo asociados a infección y en pacientes con antecedentes de enfermedad tuberculosa.
En general, se ha descrito una baja concordancia entre la PT y los IGRA. En la mayoría de las ocasiones estas discordancias han sido atribuidas al efecto de la vacunación con BCG sobre la tuberculina22,27,36,38. En las áreas geográficas donde la vacunación BCG sea habitual, los IGRA pueden ser útiles para intentar disminuir los resultados falsos positivos de la PT y reducir el número de profilaxis con isoniazida innecesarias. Esto puede ser especialmente interesante en los pacientes con medicación antiinflamatoria con efecto hepatotóxico.
Uno de los aspectos críticos para la incorporación de las técnicas in vitro en la práctica clínica radica en establecer si es seguro o no administrar profilaxis tuberculosa a pacientes que van a recibir fármacos inmunosupresores y que tienen una PT positiva y unas técnicas in vitro negativas (independientemente de la vacuna de la BCG). En población inmunocompetente los IGRA están mostrando unos valores predictivos negativos muy elevados, similares a los de la PT, para el desarrollo de enfermedad tuberculosa. Es decir, que en esta población un resultado negativo prácticamente excluye que el paciente está infectado, y por la tanto se puede evitar la profilaxis. Sin embargo, se conoce muy poco acerca de la monitorización de la infección tuberculosa en pacientes inmunodeprimidos en general, ni del valor pronóstico de estas técnicas en la progresión a enfermedad en pacientes con enfermedades inflamatorias crónicas que han de iniciar tratamientos con anti-TNF-α en particular. Por lo tanto, a pesar de que existen resultados preliminares (especialmente en pacientes con psoriasis) que apuntan a que a corto-medio plazo podamos plantear la utilización única de los IGRA39–41, esta cuestión no está totalmente resuelta, y por lo tanto lo más prudente es utilizar la PT y las técnicas del IFN-γ de forma conjunta, considerando infección cuando cualquiera de las 2técnicas sea positiva.
Resultados indeterminados y discordantesPor otro lado, el análisis del efecto de los fármacos inmunosupresores en los resultados de las técnicas inmunológicas todavía es desconocido. En este sentido, los resultados del estudio de Soborg et al.28 muestran que el tratamiento con corticoides podía afectar al resultado del QFN-G-IT, dando lugar a un mayor porcentaje de resultados indeterminados y a una disminución de resultados positivos por la PT. En nuestra experiencia42, los pacientes con artritis reumatoide presentan, tanto por T-SPOT.TB como mediante QFN-G-IT, un mayor número de resultados positivos y un menor número de resultados indeterminados que los pacientes con enfermedad de Crohn. Estos resultados son atribuibles a los diferentes tratamientos inmunosupresores que ya reciben los pacientes antes de iniciar los tratamientos anti-TNF-α.
Por lo que respecta a los resultados discordantes entre las técnicas de detección de IFN-γ y la PT, la mayoría de estudios los atribuyen a la vacuna de la BCG. Sin embargo, también se han observado resultados positivos por la PT y negativos por las técnicas in vitro en pacientes no vacunados con la BCG. Una posible explicación de estos resultados discordantes sería la sensibilización por MNT. De hecho, nuestro grupo ha descrito el papel que juegan las MNT en población pediátrica como posible factor de discordancia entre las técnicas in vitro y la PT18,24,43.
ConclusionesUno de los posibles retos en el campo de las técnicas basadas en la detección de IFN-γ sería una mejora en su sensibilidad sin que se observase una disminución en la especificidad, y al mismo tiempo una reducción de resultados indeterminados. En este sentido, recientemente se han estudiado nuevos biomarcadores en el diagnóstico de la infección tuberculosa y la TB activa, que podrían incluir la utilización de nuevos antígenos44,45 y la detección de múltiples citoquinas46,47 en nuevas generaciones de estas técnicas in vitro.
En resumen, las técnicas in vitro de diagnóstico de la infección tuberculosa se muestran como una alternativa a la tuberculina, ya que presentan una mayor especificidad y sensibilidad, al no verse afectadas, por un lado, por la vacuna BCG ni por la sensibilización previa por MNT, y por otro lado, por estar menos afectadas por los tratamientos inmunosupresores. Pero por el momento, priorizando la seguridad, en los pacientes candidatos a iniciar tratamientos anti-TNF-α resulta adecuado recomendar la determinación conjunta de ambas técnicas. Sin duda son necesarios más estudios que nos permitan tener un mejor conocimiento de estas técnicas y nos permitan diseñar estrategias personalizadas en el seguimiento de cada paciente.
FinanciaciónEstudios relacionados con el contenido de este artículo han sido financiados en parte por la Sociedad Española de Neumología y Cirugía Torácica, y por el Fondo de Investigaciones Sanitarias. J. Domínguez es investigador financiado por el programa Miguel Servet del Instituto de Salud Carlos III, y M. Serra-Vidal es una investigadora predoctoral financiada por el programa PFIS del Instituto de Salud Carlos III.
Conflicto de interesesLos autores declaran que no tienen ningún tipo de conflicto de intereses. Ninguna de las empresas relacionadas con las técnicas de diagnóstico in vitro de la infección tuberculosa (Cellestis [Carnegie, Australia], Alere Healthcare [Barcelona, España] y Oxford Immunotec [Abingdon, Reino Unido]) ha participado en la redacción, preparación, revisión o aprobación de este trabajo.