INTRODUCCIÓN
La escoliosis idiopática (EI) es una deformidad tridimensional de la columna vertebral caracterizada por la lateralización de las curvas fisiológicas y por la rotación vertebral. Puede aparecer en 3 períodos bien diferenciados: la escoliosis infantil, que comienza antes de los 3 años y tiene una prevalencia del 1% entre todas las escoliosis; la escoliosis juvenil, que abarca desde los 4 años hasta la pubertad y tiene una prevalencia del 12-21%, y por último, la escoliosis del adolescente, la más frecuente (80% de la totalidad de las escoliosis), que abarca desde los 10 años hasta el final del crecimiento1. Actualmente, a pesar de los importantes avances diagnósticos y terapéuticos, sigue sin conocerse la causa de la mayoría de las escoliosis. El diagnóstico de la EI se hace por exclusión, en ausencia de malformaciones vertebrales, neurológicas y musculares2.
Un aspecto de gran interés en la EI es la posibilidad de progresión de la curva; de hecho, muchas decisiones terapéuticas se llevan a cabo sobre la base de un posible aumento de la curva escoliótica (CE). Sabemos que la historia natural de la EI y su progresión está determinada por múltiples factores3,4, unos relacionados con el potencial de crecimiento y otros dependientes de la propia CE. Son estos factores los que condicionan el éxito o el fracaso del tratamiento ortésico en relación directa de una correcta indicación y uso del corsé, así como de una retirada del corsé en el momento oportuno.
CUÁNDO CONSIDERAR QUE EXISTE PROGRESIÓN DE UNA CURVA ESCOLIÓTICA
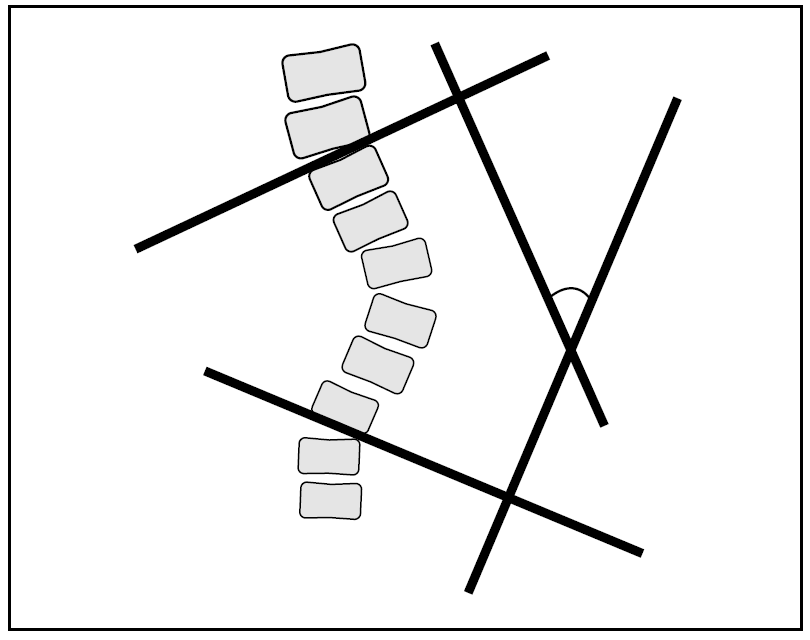
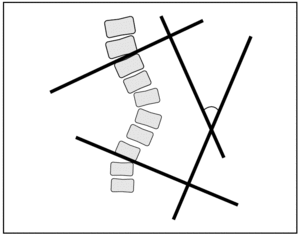
En un estudio diseñado por Lonstein y Carlson en 19844 se realizó un seguimiento prospectivo de 727 pacientes con escoliosis iniciales entre 5 y 29° que no habían completado su desarrollo óseo y a los que no se les trató ortopédicamente. El porcentaje de escoliosis progresivas fue del 23,3%, considerando como criterios de progresión aumentos de más de 5° en curvas que iniciaron el proceso con ángulos de Cobb (fig. 1) superiores o iguales a 20°, y aumentos de 10° en curvas inferiores a 20°.
Figura 1> Ángulo de Cobb para apreciar la magnitud de la curva. La medición se determina por la intersección de 2 líneas terminales vertebrales. Desde la vértebra más caudal se traza una línea que pase por su borde inferior y desde la vértebra más craneal se traza otra línea por su borde superior.
En 1995, la Sociedad Investigadora de la Escoliosis presentó los resultados de un estudio prospectivo de gran impacto y difusión5, en el que se evaluaba la efectividad del uso del corsé en la EI y se definía un modelo pronóstico de "progresión de la curva" a partir de 5°5. Se considera progresión a partir de este valor (5°), para poder así eliminar el error interobservador e intraobservador en la medición de los ángulos de Cobb6.
FACTORES DE PROGRESIÓN RELACIONADOS CON EL POTENCIAL DE CRECIMIENTO
Edad cronológica
La EI se produce durante los años de desarrollo esquelético y puede aparecer, como ya se ha dicho, en 3 períodos bien diferenciados (infantil, juvenil y adolescencia). Esta clasificación no está exenta de críticas7, ya que no tiene en cuenta la edad real a la cual aparece la deformidad lo que sería difícil de establecer, sino la edad a la que se detecta la enfermedad por primera vez. Por otra parte, la edad cronológica en sí no parece tener un valor pronóstico, ya que no tiene por qué corresponderse con la edad ósea. Cabría pensar que las curvas infantiles y juveniles deberían ser menos estructuradas, por su menor madurez ósea, y por tanto más fáciles de reducir que las escoliosis del adolescente. Sin embargo esto no es así, ya que se piensa que estas curvas pueden ser de más larga evolución. A menor edad, más tiempo de evolución para la progresión de la curva, y es el tiempo de evolución y no la edad del paciente lo que determina una mayor estructuración y, por tanto, un peor pronóstico. Por otra parte, durante la adolescencia existe una aceleración de la actividad de los cartílagos de crecimiento, y es de esperar que curvas preexistentes, al entrar en este período, experimenten un incremento de su grado. Por otra parte, se ha pensado durante mucho tiempo que cuando el paciente alcanzaba la madurez esquelética no se producía una posterior progresión de la curva. Sin embargo, algunos estudios, entre los que destaca el realizado por Duriez8, han demostrado que las curvas pueden continuar progresando durante toda la vida. En general, las curvas menores de 30° tienen pocas probabilidades de aumentar, independientemente del tipo de curva. Algunas curvas de más de 30°, y especialmente las torácicas de más de 50°, continúan progresando después de la madurez esquelética.
Sexo
La prevalencia por sexo en curvas menores de 10° es equivalente, pero en curvas mayores de 30° incrementa su prevalencia a 10/1 a favor de las niñas9. Estos datos han hecho considerar clásicamente al sexo femenino como un factor de riesgo, aunque el sexo es uno de los factores pronóstico más controvertido.
Estadio de madurez sexual
En el caso de las mujeres, la aparición de la menstruación indica un menor riesgo de progresión de la curva10. Por tanto, el retraso de la pubertad y de la menarquia, frecuente en mujeres atletas, es otro factor de riesgo de progresión. Se estima que el hipoestrogenismo causa un retraso en la menarquia y un retraso en la maduración de los centros de osificación de la columna, predisponiendo a la inestabilidad vertebral11.
Crecimiento en altura y talla
Otro factor pronóstico controvertido es la relación existente entre el crecimiento en altura y la progresión de la curva. Los estudios de crecimiento son siempre difíciles de interpretar, debido a que variables como la talla y la edad tienen un valor relativo y están condicionadas por otras variables como el sexo, la madurez ósea, la velocidad de crecimiento y la menarquia. Recientemente, un estudio con un modelo matemático realizado por Escalada et al12 encontró una buena correlación entre el valor angular (VA) y el aumento de la talla, demostrando que la progresión angular ocurre al mismo tiempo que el crecimiento de la talla, al igual que el VA cesa cuando concluye el crecimiento. Estas observaciones eran especialmente válidas en niñas controladas sin el uso del corsé, donde se apreciaba un aumento de ambos valores hasta los 2,5 años después de la menarquia, incremento que era clínicamente irrelevante un año después de la misma. Sin embargo, en los pacientes tratados con corsé la talla se estabilizaba después de un año de la menarquia, mientras que los VA se estabilizaban en el tiempo de la menarquia. Este resultado probablemente se debía al efecto estabilizador del corsé.
La relación entre el aumento de la talla y la progresión de la curva depende mucho de los grados de la curva de los que parte el paciente en el momento del pico de crecimiento. En la práctica clínica no se sabe cuándo se produce el pico de velocidad de crecimiento (PVC), por lo que se suele considerar la menarquia como el período aproximado de este pico para poder comparar pacientes. Algunos autores, como Donald et al6, describen este potencial de crecimiento de una manera cuantitativa, considerando como tal un crecimiento mayor o igual a 9 cm producido durante un año. Little et al13 observaron que la identificación del PVC parece importante como valor pronóstico de la progresión de la CE, ya que curvas mayores de 30° no tratadas que coinciden con el PVC tienen riesgo de progresar a 45° o más. Dichos autores también comprobaron que los patrones de crecimiento de la talla eran muy similares en niñas con y sin EI cuando se agrupaban a partir de la aparición del PVC.
Maduración ósea
La progresión rápida de las CE detectadas en edades tempranas (mayor tiempo de evolución), junto con la progresión lenta de las curvas detectadas en edades próximas a la maduración esquelética (más benignas y con poca tendencia a la progresión con corsé), hace pensar que la maduración ósea se correlaciona con la posibilidad de progresión.
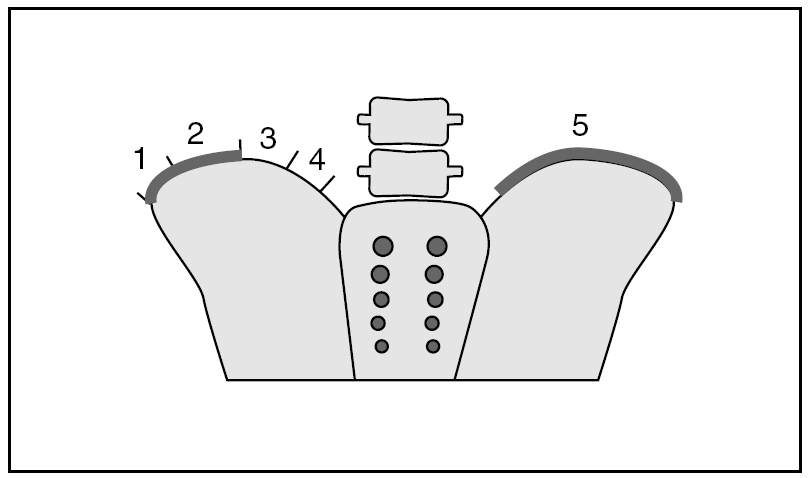
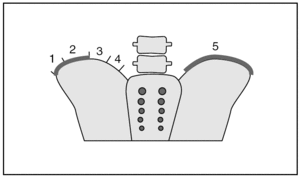
El índice de Risser es una graduación de la maduración ósea de la epífisis de la cresta ilíaca14. Se basa en la osificación progresiva de la epífisis de la cresta ilíaca, que comienza lateralmente en la espina ilíaca anterosuperior y se desarrolla en dirección posteromedial hacia la espina ilíaca posterosuperior (niveles 0-5) (fig. 2).
Figura 2> La cresta ilíaca se divide en 4 partes. Se denomina Risser 1 al 25% de osificación de la cresta ilíaca, Risser 2 al 50%, Risser 3 al 75% y Risser 4 al 100%, es decir, cuando la osificación ha llegado a la espina posterosuperior. La curva se considera adulta cuando la epífisis se fusiona con el resto del ilion (Risser 5).
Muchos autores3,4 están de acuerdo con que la maduración ósea (medida en grados del índice Risser) es otro factor pronóstico de progresión para curvas tratadas con y sin el efecto del corsé, y el peor pronóstico evolutivo se da cuantos menos grados Risser hay en el momento del diagnóstico (menor madurez ósea).
Con respecto a la correlación existente entre la magnitud de la curva y la madurez ósea, Lonstein et al4 observaron que pacientes sin tratar con curvas mayores de 20° tenían 3 veces más riesgo de progresión con un índice Risser 0-1 que con un índice Risser 2-5. También pudieron comprobar que los pacientes con un índice Risser 0-1 tenían 3 veces más riesgo de experimentar progresión con curvas mayores de 20° que con curvas menores de 20°.
Cartílago trirradiado de la cadera
Este hallazgo radiográfico es otro factor relacionado con el potencial de crecimiento, aunque hay poca literatura al respecto. La fusión del cartílago trirradiado (ilion, isquion y pubis) indica un menor riesgo de progresión de la CE15.
FACTORES DE PROGRESIÓN DEPENDIENTES DE LA CURVA
Existe un acuerdo común por el cual se consideran factores pronóstico de progresión de las EI tanto la magnitud inicial de la curva como los grados de rotación vertebral. Considerar el tipo de patrón de la curva como pronóstico de progresión es más controvertido. Estos factores se correlacionan a su vez con los factores relacionados con el potencial de crecimiento mencionados anteriormente.
Magnitud de la curva
El valor pronóstico más importante de progresión en la EI es la magnitud inicial de la curva. El método más utilizado para medir el valor angular de una EI es el método Cobb (fig. 1). En general, se habla de un "límite crítico" de 30°, a partir del cual la progresión de la curva está casi garantizada sin un tratamiento ortopédico.
En un estudio prospectivo realizado por Nachemson y Peterson16 con pacientes tratados con y sin corsé, y limitado a curvas simples entre 25 y 35° con inmadurez ósea y vértebra ápex entre T10-L2, se observó progresión en el 66% de los pacientes que no recibían tratamiento ortopédico. En pacientes tratados con medidas ortopédicas (corsé de Boston) sólo se encontró progresión en el 26% de ellos. De este modo sugirieron que el uso de corsés es más eficaz en la prevención de la progresión de la EI, que otras medidas conservadoras no ortopédicas. Sus resultados fueron satisfactorios en el 74% de los pacientes tratados con corsé, con tan sólo el 34% de buenos resultados en pacientes sin tratamiento ortopédico.
Montgomery17 observó un escaso número de fracasos con curvas menores de 35° y un fracaso en las curvas de más de 35° tratadas con corsé. Se podría por tanto pronosticar un mayor riesgo de fracaso en curvas mayores de 35° y el alto número de éxito en curvas menores de 35°. Dicho autor también pudo comprobar que curvas mayores de 45° excedían el límite donde el corsé era efectivo, y existía al menos 300 veces más riesgo de fracaso si el tratamiento con corsé se iniciaba con curvas mayores de 45° que si se iniciaba con curvas entre 25 y 35°, independientemente del patrón de la curva, de la madurez ósea, del estado de menarquia y del tipo de corsé utilizado.
Con respecto a curvas grandes (36-45°), existen pocos trabajos que estudien su evolución natural. Bunnell3 estudió la historia natural de 123 pacientes sin tratar (por negativa del paciente) y observó una progresión mayor de 5° en el 67% de las curvas entre 30 y 40° y en el 78% de las curvas entre 40 y 50°.
Mantener la curva por debajo de los 35° significa que el paciente tiene un buen pronóstico para evitar una progresión grave en la edad adulta. Winter18 aporta un trabajo donde refiere que curvas menores de 40-50° tienen poco riesgo de progresión en la vida adulta, y es por ello por lo que no se necesitan correcciones quirúrgicas. Otros investigadores, como Miller9, refieren que curvas entre 30 y 50° progresan una media de 10 a 15° durante la vida adulta. También señala que curvas mayores de 50° tras la maduración ósea progresan una media de 1° al año.
A pesar de que el ángulo de Cobb es el método más utilizado para caracterizar las curvas escolióticas, no está exento de inconvenientes. Como ya se ha mencionado, se considera indicativo de progresión de la curva un ángulo de Cobb mayor de 5° para poder eliminar el error intrínseco y extrínseco. Una de las limitaciones del ángulo de Cobb viene dada por la proyección radiográfica. En las grandes curvas cifoescolióticas la radiografía anteroposterior estándar no muestra la verdadera magnitud de la curva, ya que la rotación vertebral que la acompaña impone un error de medida. Para evitar este efecto, se podría recurrir a una proyección en desrotación de la columna vertebral (o plano de elección de Stagnara)19. Otro factor que debe tenerse en cuenta es la variación en la postura durante la realización de las radiografías, ya que esto puede influir en los resultados de las curvas. Por otra parte, el ángulo de Cobb no proporciona de forma aislada una información completa de la deformidad, por lo que es necesario registrar otros datos, como el número de vértebras implicadas, la localización y la rotación de la vértebra apical.
Tipo de curva
El tipo de curva también influye en el pronóstico y, por tanto, en la evolución de la EI. En general, las escoliosis torácicas son las más deformantes. Muchos autores16,17 refieren que las curvas torácicas tratadas con corsé tienen peores resultados que el resto de las curvas simples. Cualquiera que sea la edad de comienzo, estas curvas tienen una notable tendencia a la progresión rápida y conllevan mayores complicaciones, en particular cardiorrespiratorias. La progresión también ocurre frecuentemente en las dobles curvas mayores, toracolumbares y lumbares, especialmente con índice de Risser 0-120. Únicamente en pacientes con curvas torácicas existe una relación directa entre el descenso de la función pulmonar y el incremento de la gravedad de la curva. La capacidad vital y el volumen de espiración forzada por minuto decrecen con el incremento de la gravedad de la curva. En otros tipos de curvas no se ha observado una relación entre la función pulmonar y la gravedad de la curva21.
Nachemson et al22 comprobaron que en pacientes con escoliosis torácicas el riesgo de progresión aumentaba en relación directa con la magnitud de la curva y decrecía a medida que aumentaba la edad del diagnóstico. En niñas no tratadas, con curvas torácicas mayores de 30° y edades comprendidas entre los 10 y los 12 años, se detectó progresión en el 90% de ellas.
Sin embargo, otros autores, como Emans et al23, refieren que el patrón de la curva tiene poco valor pronóstico en pacientes tratados con el corsé de Boston, excepto en las curvas toracolumbares simples, que tienen mejores resultados que las curvas dobles mayores. Estas diferencias entre Emans y el resto de estudios podrían deberse a que las curvas estudiadas por este autor oscilaban entre 25 y 59° antes del tratamiento (rangos muy amplios), a que el mayor número de pacientes tenían curvas menores de 30° (curvas menores de 30° implican menor progresión) y a que incluyó pacientes con grados Risser 3 y 4 (a mayor gradación Risser menor progresión). Estos hechos mencionados limitan los resultados en cuanto al valor pronóstico de dicho corsé.
Con respecto a la orientación de la curva, se obtienen mejores resultados en las de convexidad izquierda que en las de convexidad derecha24. Esto se podría explicar porque en la EI la localización de las curvas izquierdas son preferentemente lumbares y dorsolumbares, y en éstas se obtiene un mayor porcentaje de reducción durante el uso del corsé que en las de localización torácica de predominio derecho y de peor pronóstico.
Rotación
La rotación de los cuerpos vertebrales demuestra el grado de desviación patológica y la posible evolución de la escoliosis. Muchos autores25-27 demuestran una fuerte relación entre el VA y la rotación vertebral, y este componente rotacional es más aparente en curvas mayores de 30°. Puede decirse que a mayor rotación, mayor deformidad y peor pronóstico. La rotación es un factor que debe tenerse en cuenta para que el tratamiento con corsé sea efectivo. Curvas estructuradas con poca flexibilidad y alta prominencia rotacional se han asociado a un mal pronóstico con tratamiento ortopédico. Upadhyay et al27 refieren que la reducción del VA, junto a la del componente rotacional, durante el tratamiento ortopédico es un indicador de buen pronóstico en el 97% de los casos, sin ningún requerimiento de cirugía. En los casos donde no se obtenían cambios en ninguno de estos componentes durante el tratamiento, hubo un número alto de fracasos (69%), y el 15% de ellos precisó cirugía. Los pacientes en los que aumentó tanto el valor rotacional como el VA tenían un fracaso del 93%, y el 79% de los casos precisó cirugía. Por lo tanto, el deterioro del VA y de la rotación durante el tratamiento con corsé indica un mal pronóstico.
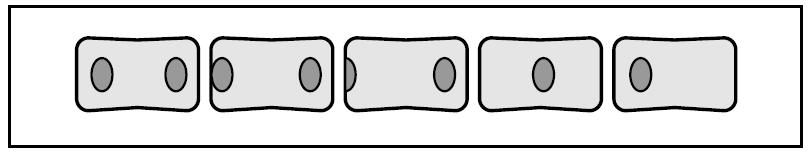
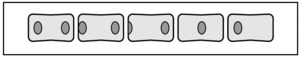
Existen muchos métodos de medición de la rotación vertebral: métodos cualitativos (Nash y Moe) y cuantitativos (Fait y Janovec, Koreska, Coetsier et al y Perdriolle)28. Se considera que una curva permanece estable en su componente rotacional si éste se mantiene entre ± 2° (empeora si aumenta más de 2° y mejora si disminuye más de 2°)29. La medición de la rotación vertebral a partir de la radiografía estándar supone todavía un problema en la actualidad. El método más utilizado para valorar la rotación es el método cualitativo de Nash y Moe (fig. 3); la estimación de la rotación vertebral es muy sensible a errores en la localización de los pedículos respecto al centro del cuerpo vertebral y da lugar a mayores errores inter e intraobservador29.
Figura 3> Clasificación de Nash y Moe de la rotación vertebral.
Flexibilidad de la curva
A la hora de indicar un corsé es importante tener en cuenta la flexibilidad de la curva. Se sabe que a mayor flexibilidad (menor estructuración de la curva), mayor grado de corrección y mejores resultados ortopédicos30,31.
Ángulo de Metha
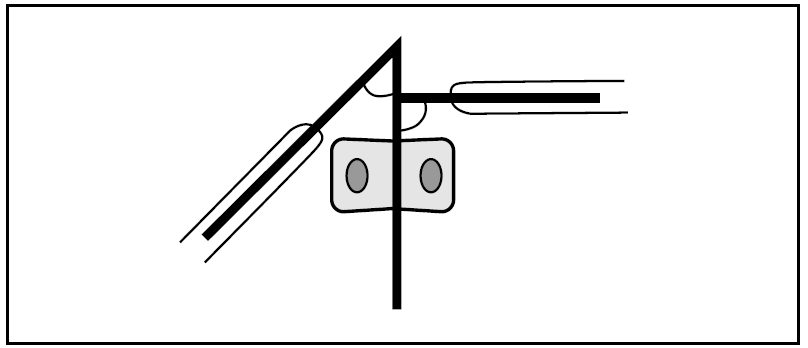
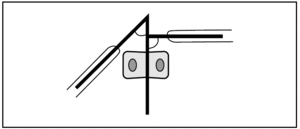
Metha observó que la diferencia del ángulo costovertebral (fig. 4) era constantemente mayor en las EI infantiles progresivas, y estableció que un ángulo de Metha inicial de 20° o más es indicativo de progresión mientras no se demuestre lo contrario32.
Figura 4> Medición del ángulo costovertebral o ángulo de Metha.
Cifosis torácica
Otro posible factor relacionado con la progresión de la CE es la pérdida de la cifosis torácica (dorso plano). Este hecho también es la causa de una disminución de la función pulmonar, y puede influir en la decisión terapéutica33. La reducción de la cifosis torácica fisiológica es el resultado indirecto de la rotación vertebral en las curvas torácicas. Esto se debe a que al producirse una deformación en la parte posterior y lateral de los cuerpos vertebrales en el lado cóncavo de la curva, se origina una extensión de 2 vértebras contiguas una respecto a la otra, reduciéndose de esta manera la cifosis torácica fisiológica.
OTROS FACTORES DE PROGRESIÓN DE LA CURVA
Factor postural
Algunos autores refieren que los pacientes escolióticos presentan un componente estructural fijo y un componente postural. El componente estructural impide el completo enderezamiento de la desviación escoliótica, debido a deformaciones óseas y a la contractura de partes blandas. El componente postural permite a los afectados enderezar la desviación hasta el límite trazado por el componente estructural. La relación de componente estructural y postural depende de la edad del paciente, del tipo y de la gravedad de la curva. Esto es la base teórica del tratamiento fisioterápico con la toma de concienciación a través del movimiento para generar posturas correctas, así como los ejercicios de flexibilización, potenciación de la musculatura del raquis y de miembros inferiores, y reprogramación sensitivomotora34,35.
Tiempo terapéutico y repercusión psicosocial
En pacientes con uso limitado del corsé se observa mayor progresión de la curva34. En un metaanálisis realizado por Rowe et al29 se comprueba de forma muy significativa que el tiempo recomendado de uso del corsé debe ser de 23 h al día para controlar mejor la curva (la hora restante se reserva para ejercicios fisioterapéuticos y aseo). Al comparar el uso del corsé durante menos de 16 h con los no tratados, parecen no existir diferencias significativas23,36,37. Estas recomendaciones específicas del uso del corsé son muy difíciles de objetivar, ya que existen trabajos que demuestran que el uso del corsé es mucho menor del que refiere el paciente38,39. Hay que tener en cuenta que los corsés son muy incómodos, restringen el movimiento y pueden producir irritaciones y zonas de presión, provocando dolor. Por otro lado, el corsé supone un impacto psicosocial considerable en edades juveniles, ya que su uso altera la imagen corporal y diversos aspectos funcionales del adolescente. El efecto estresante del corsé está relacionado con alteraciones sexuales y con diferentes reacciones psicológicas, como pánico, desánimo, depresión, agresividad, sensación de estar enfermo, etc.40. Todo esto influye negativamente en el tiempo de uso del corsé y, por tanto, en el fracaso del tratamiento.
Parece que hay un número determinado de curvas donde cualquier tipo de corsé puede ser prescrito con efectividad similar. Climent y Sánchez41, al analizar diferentes áreas de la vida del paciente (aspectos psicosociales, alteraciones del sueño, alteración de la imagen corporal y dolor de espalda) llegaron a la conclusión de que se debía usar el corsé con menor impacto psicosocial, y observaron mayor impacto sobre la calidad de vida con el uso del corsé de Milwaukee (corsé largo y voluminoso) que con los corsés de Boston y Charleston (fig. 5).
Figura 5> Corsé de Milwaukee, de Boston y de Charleston.
Antecedentes familiares
Muchos autores han investigado la fisiopatología de la escoliosis y han encontrado múltiples anormalidades, sin definir una clara conexión entre ellas. Algunas teorías actuales opinan que la escoliosis tiene una condición multigenética dominante con una expresión fenotípica variable. Es por ello que a pesar de que la escoliosis se presenta típicamente en la misma familia, su gravedad puede variar mucho entre padres e hijos y de hermano a hermano. Un paciente con EI y antecedentes familiares de dicha deformidad tiene un 50% más de posibilidades de requerir tratamiento ortopédico en comparación con un paciente con EI sin antecedentes familiares42. Se han estudiado patrones familiares43,44, y la forma hereditaria es todavía incierta. Estudios en gemelos señalan que el factor genético es importante. En un metaanálisis realizado por Kesling y Reinker44 se obtuvo un mayor riesgo de progresión en gemelos monocigóticos, con una progresión de la curva idéntica para ambos.
ACTITUD TERAPÉUTICA QUE DEBE SEGUIRSE
La detección precoz de la escoliosis sigue siendo la clave indispensable para un adecuado tratamiento de la EI. La prevención escolar es muy importante, por lo que a partir de la década de 1980 se implantó la detección precoz de la escoliosis en los colegios.
Si se sospecha la escoliosis, hay que abordarla buscando sus causas y orientando lo mejor posible todos los esfuerzos terapéuticos. Hasta ahora sólo 2 tipos de tratamientos han demostrado ser eficaces: la utilización de corsés rígidos y la cirugía45. El tratamiento ortésico tiene como objetivo fundamental detener la progresión de la curva y mantener los resultados una vez retirado el corsé; rara vez se llega a la curación. El corsé debe mantenerse hasta que se haya alcanzado la madurez esquelética. A partir de este momento se puede ir retirando progresivamente en los siguientes 6 meses.
El tratamiento se basa en el tipo y la gravedad de la curva, el estado de maduración ósea, la edad del paciente y en muchos otros factores previamente mencionados. Puede decirse que en el grupo de población con escoliosis menores de 20° el porcentaje de progresión no parece justificar actitudes terapéuticas, y lo más indicado parece la vigilancia regular, junto con fisioterapia. En general, pacientes que presentan curvas hasta de 25° pueden ser observados con controles radiológicos repetidos cada 4-6 meses32,45. Cuando se alcanzan curvas mayores de 25° y el paciente continúa con inmadurez ósea, estaría indicado el uso de corsés para frenar la progresión de la curva. Los pacientes con curvas entre 20 y 29° pueden precisar el uso de corsé cuando presentan grados Risser de 0-1 y antes de la menarquia. En los pacientes con Risser de 2-4 y una curva de 20-29° se debería indicar el uso del corsé cuando se haya comprobado una progresión de la curva de 5° o más5,16,36. En pacientes con curvas entre 30 y 39° y que aún presentan potencial de crecimiento se debe indicar el corsé desde la primera visita. Si el paciente tiene un índice Risser de 4 o 5, puede no estar indicado el uso del corsé5,16.
Stagnara46 y otros autores36 han denominado el límite de 30° como "límite crítico" de la EI, ya que por encima de este punto la evolución de la enfermedad está garantizada durante los períodos de alta velocidad de crecimiento.
El tratamiento quirúrgico es una alternativa al fracaso del tratamiento conservador. Las indicaciones quirúrgicas se han modificado durante las 2 últimas décadas, y hay muchos factores coexistentes para decidir si se realiza o no la intervención. La artrodesis es el tratamiento de elección en curvas mayores de 45° de niños que aún están en período de crecimiento y curvas mayores de 60° que ya han llegado a la madurez ósea29,47. Hay muchos tipos de implantes que producen una excelente estabilización y corrección de la curva. La cirugía moderna se acompaña del uso de potenciales evocados y somatosensoriales, lo que disminuye los riesgos de la intervención47. La corrección quirúrgica en curvas pequeñas reduce la longitud de fusión, la pérdida de sangre y el peso del material instrumental, en comparación con curvas largas20. Pero hasta ahora no se dispone de ningún estudio comparativo entre tratamiento con corsé o cirugía en curvas de pequeño tamaño.
PRESCRIPCIÓN DE CORSÉS
El corsé de Milwaukee, el de Boston y el de Charleston (fig. 5) son los más utilizados en nuestra práctica médica.
El corsé de Milwaukee es un corsé activo que permite al paciente un cierto grado de movilidad dentro, ya que la idea de sus autores es que el paciente pueda moverse y ejercer una autocorrección para escapar de los puntos de apoyo (corrección postural). Consta de 2 partes principales: la cesta pélvica o base del corsé, y las superestructuras o parte dinámica (barras, anillo cervical, placas correctoras/desrotadoras, placas axilares, etc.). Debe adaptarse perfectamente al paciente, y es por ello que su conformación parte de un molde de escayola. Biomecánicamente ejerce una aplicación de presión en 3 puntos y un efecto de autoelongación activa, gracias al anillo cervical. Su eficacia se ha demostrado en la mayor parte de las EI, y es el corsé indicado en curvas de localización alta con vértebra ápex por encima de T8 (cervicotorácicas y torácicas altas).
El corsé de Boston es un "corsé bajo" para curvas bajas (torácicas con vértebra ápex por debajo de T8, toracolumbares, lumbares y lumbosacras). Parte de un módulo prefabricado, y biomecánicamente, al igual que el Milwaukee, ejerce una aplicación de presión en 3 puntos, gracias a las almohadillas correctoras y desrotadoras de su interior.
El corsé de Charleston produce una hipercorrección de la curva y está indicado sólo para uso nocturno en escoliosis flexibles lumbares o dorsolumbares, de pocos grados (20-30°) y sin un componente rotacional importante.
Se habla de un "coeficiente de reducción" mínimo necesario para aumentar la probabilidad de éxito del tratamiento ortopédico. Este coeficiente se calcula comparando las radiografías con y sin corsé, y hallando los grados de corrección gracias al efecto del corsé. Tanto el corsé de Milwaukee como el de Boston deben tener un coeficiente de reducción mínimo del 30%, con una probabilidad mayor de éxito si se llega al 50% de reducción. Cifras menores del 30% se consideran un fracaso ortopédico y debe indicarse de nuevo otro corsé30,31. El corsé de Charleston alcanza correcciones mayores con coeficiente de reducción entre el 70 y el 80%, lo que sugiere inicialmente que este corsé puede ser muy efectivo, aunque estudios a largo plazo no han demostrado este hecho48.
La eficacia de los diferentes tipos de corsés (con sus características de localización, dirección y magnitud de las fuerzas correctoras) debe ser conocida por el médico que prescribe el corsé. Su eficacia no sólo depende de su buena indicación, sino de los factores pronóstico citados anteriormente: VA, rotación vertebral, localización de la vértebra ápex, maduración ósea y flexibilidad, entre otros.
Aunque la terapia con corsé en la EI está muy aceptada hoy en día16, algunos autores han cuestionado si el uso del corsé es efectivo para frenar la progresión natural de la curva49. El corsé de Milwaukee es el corsé con mayor número de casos recogidos. Lonstein y Winter36 observaron que de los 1.020 pacientes tratados durante 25 años con un corsé de Milwaukee, el 22% precisaron cirugía. El índice de fallos dependía mucho de índice de Risser y de la magnitud de la curva: el 15% de curvas entre 20 y 29° con índice de Risser 2-4, en comparación con el 53% de progresión en curvas entre 30 y 35° y Risser 0-1. Con respecto al corsé de Boston, muchos autores concluyen que es efectivo en la reducción de la progresión de la curva bajas. Nachemson y Peterson16 hallaron una mejoría significativa del 74% en los pacientes tratados ortopédicamente en comparación con el 34% de satisfacción obtenido en el grupo control (sin tratamiento ortopédico). El corsé de Charleston también ha sido estudiado y su efectividad se ha comparado con otros tipos de corsés; dicha comparación es válida en pacientes con curvas simples y ápex menores de T847-49. Resulta difícil comparar los corsés de Boston y Charleston con el de Milwaukee, ya que normalmente la prescripción del Milwaukee suele ser para curvas mucho más complicadas, con vértebra ápex por encima de la T8. Estudios comparativos han demostrado que el corsé de Boston es más efectivo que el corsé de Charleston para frenar la progresión de la curva con índice de Risser 0, 1 y 2. Estos hallazgos son más notables en pacientes con curvas mayores de 35°, dobles curvas mayores y curvas torácicas simples. También los pacientes tratados con el corsé de Boston precisaron menor número de intervenciones quirúrgicas en comparación con el grupo tratado con corsé de Charleston. En el estudio realizado por Katz et al30 no se encontraron diferencias significativas entre la efectividad de ambos corsés en curvas únicas toracolumbares y lumbares49.
En los estudios que valoran la efectividad del corsé de Milwaukee para evitar la intervención quirúrgica se observa un mayor número de fracasos, con un alto porcentaje de pacientes que precisan cirugía50. Probablemente esto se deba a que las curvas que se someten a este tipo de corsé son de mayor magnitud, más altas y de peor pronóstico, y por tanto con mayor riesgo de progresión.
CONCLUSIÓN
Es importante conocer y saber interpretar las múltiples variables de la EI, sobre todo para los médicos que se enfrentan a estas patologías del aparato locomotor. El médico reumatólogo no debe tener miedo a la hora de enfrentarse a esta patología, sino que debe conocer los factores pronóstico que influyen en la evolución de las curvas, realizar un mejor diagnóstico, conocer las diferentes actitudes terapéuticas que hay que seguir y derivar correctamente al paciente. Debe tener presente que existe un tratamiento postural y fisioterapéutico de fondo, que puede ser suficiente por sí mismo o complementario a un tratamiento ortopédico, tratamiento que requiere un control y un chequeo adecuado por personal experimentado.