La mastopatía diabética (MD) es una afectación benigna de la mama que aparece en pacientes diabéticas con mal control glucémico de larga evolución. La enfermedad se caracteriza por la aparición de nódulos fibrosos que pueden simular tanto clínica como radiológicamente un cáncer de mama. Su diagnóstico debe realizarse con biopsia con aguja gruesa (BAG) y el tratamiento debe evitar resecciones quirúrgicas. El objetivo de este trabajo es caracterizar con más exactitud esta enfermedad y sus características aportando claridad en su diagnóstico diferencial.
Material y métodosSe ha realizado una revisión sistemática de los artículos publicados en los últimos 5 años en las principales bases de datos médicas usando para ello los términos «Mastopatía diabética» y «Diabetic mastopathy». Se incluyeron todo tipo de artículos científicos que aportasen datos sobre la MD, excluyendo aquellos que incluyeran otras enfermedades inflamatorias de la mama. Se seleccionaron finalmente 28 artículos. Para el análisis estadístico se dividió a las pacientes en 2 grupos, diabetes mellitus (DM) tipo 1 (DM1) y DM tipo 2 (DM2), y se compararon la media y la proporción de las diferentes variables analizadas utilizando para ello la prueba t de Student. Se utilizó el programa STATA para realizar el análisis estadístico.
ResultadosSe analizaron 28 artículos, con un total de 93 pacientes incluidas. En los artículos analizados todos los pacientes eran mujeres. La mayoría de las pacientes presentaron DM1 y el tiempo medio de evolución de la diabetes fue de 20 años. La lesión asociada a la DM que se observó con mayor frecuencia fue la retinopatía diabética (34%). La lesión palpable fue la forma de manifestación más frecuente (53%). Respecto al diagnóstico el hallazgo mamográfico más habitual, fue la hiperdensidad asimétrica y en la ecografía la lesión hipoecoica de bordes irregulares y sombra acústica posterior. El tratamiento más habitual fue conservador.
ConclusiónLa MS es una de las complicaciones menos frecuentes de la DM. Se produce por la acumulación de tejido fibroso mamario de origen autoinmune combinado con un exceso de glicosilación y con una exposición de larga evolución a la insulina. El tiempo medio de aparición de la enfermedad es de 20 años. La presentación y la tasa de complicaciones asociadas no presenta diferencias significativas entre DM1 y DM2. La comorbilidad asociada más frecuente es la retinopatía diabética seguida de la nefropatía diabética. Para el diagnóstico es necesaria una BAG y el tratamiento debe realizarse de manera conservadora, ya que no se ha observado malignización de estas lesiones.
Diabetic mastopathy is a benign disease of the breast that develops in patients with long-standing diabetes and poor glycemic control. The disease is characterised by fibrous nodules that can be confused with breast cancer both clinically and radiologically. Diagnosis should be made with core needle biopsy (CNB) and treatment should avoid surgical resections. The main objective of this study was to characterise this rare disease in order to improve its differential diagnosis and treatment.
Material and methodsA systematic review was conducted, including articles published in the last 5 years in the main medical databases using the terms “Mastopatía diabética” and “Diabetic mastopathy”. We included all types of scientific articles providing data on diabetic mastopathy. We excluded articles including other inflammatory breast diseases. Finally 28 articles were selected. For the statistical analysis, patients were divided in 2groups: DM1 patients and DM2 patients. The mean and proportion of the different variables were analysed with the Student t-test. The statistical analysis was performed with the STATA programme.
ResultsWe analysed 28 articles, with 93 patients. None of the included articles reported male patients. Most patients had type 1 diabetes and diabetic mastopathy developed at a mean of 20 years after diabetes onset. The most frequent complication of diabetes was diabetic retinopathy (34%). The most common manifestation was a palpable nodule (53%). Regarding diagnosis, the most common mammographic finding was asymmetric hyperdensity and the most common ultrasound finding was a hypoechoic lesion with irregular edges and posterior acoustic shadow. The most frequent treatment was conservative.
ConclusionDiabetic mastopathy is one of the least frequent complications of diabetes mellitus. It is produced by an accumulation of fibrous tissue of autoimmune origin combined with long-term insulin exposure. The disease develops at a mean of 20 years after diabetes onset. No differences in presentation or complications were found between type 1 and type 2 diabetes. The most common diabetic complication associated with diabetic mastopathy is diabetic retinopathy. Biopsy is needed for diagnosis and treatment should avoid surgical interventions as there have been no reports of malignant transformation.
La mastopatía diabética (MD) es una afectación infrecuente y benigna de la mama que aparece típicamente en pacientes diabéticas de larga evolución. Se presenta en mujeres de mediana edad o premenopáusicas con diabetes mellitus (DM) tipo 1 (DM1). Sin embargo, también se han descrito casos en pacientes con diabetes mellitus tipo 2 (DM2) y en varones1. Suele aparecer cuando la enfermedad está mal controlada y ya existe afectación orgánica por la diabetes, asociándose con más frecuencia a la retinopatía diabética2,3.
La enfermedad fue descrita por primera vez en 1984 por Soler y Khadori2, que comunicaron la aparición de nódulos fibrosos mamarios en un grupo de 12 pacientes con DM1.
Su etiología es desconocida pero algunos autores sugieren que la hiperglucemia mantenida provoca la glucosilación y el depósito anormal de colágeno en la mama, desencadenando una respuesta autoinmune con proliferación de linfocitos B. La administración de insulina exógena también parece ser un factor que podría producir lesiones inflamatorias e inmunitarias que conducirían a su desarrollo4.
Clínicamente, suele presentarse como nódulos mamarios de consistencia pétrea únicos o múltiples, lo cual puede simular tanto clínica como radiológicamente una neoplasia de mama. No existen unas manifestaciones específicas de esta enfermedad en las pruebas de imagen, pudiendo incluso no apreciarse en la mamografía5. Histológicamente, se caracteriza por fibrosis queloidea del estroma asociada a infiltrado lifoplasmocitario perivascular y perilobulillar.
Dado que se trata de una enfermedad benigna, en la que no se ha demostrado aumento del riesgo de cáncer de mama, el tratamiento debería ser conservador, sin requerirse exéresis. Por ello, su diagnóstico adecuado es esencial para evitar intervenciones no necesarias y mutilantes.
En los últimos años, estamos asistiendo a un repunte de los casos comunicados en la literatura científica, por lo que el objetivo de este trabajo fue recopilar y analizar la última evidencia disponible en el proceso diagnóstico y terapéutico de esta entidad que permita su identificación y tratamiento adecuado por los profesionales sanitarios.
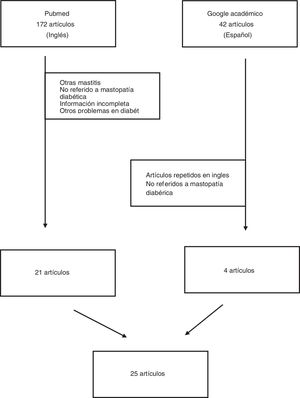
Material y métodosSe realizó una revisión sistemática de los últimos 5 años utilizando la base de datos Medline con el buscador PubMed con los términos en inglés «diabetic mastopathy». Asimismo, se hizo una búsqueda en Google Académico en español, con los términos «mastopatía diabética». El periodo de estudio finalizó el día 25 de abril del 2020. Se utilizaron solamente aquellos artículos cuyo objeto de estudio era la MD. Se incluyeron todos aquellos artículos (casos clínicos, series de casos, estudios de cohortes, estudios de casos-control, ensayos clínicos o metaanálisis) que aportasen información clínica de cada uno de los casos analizados.
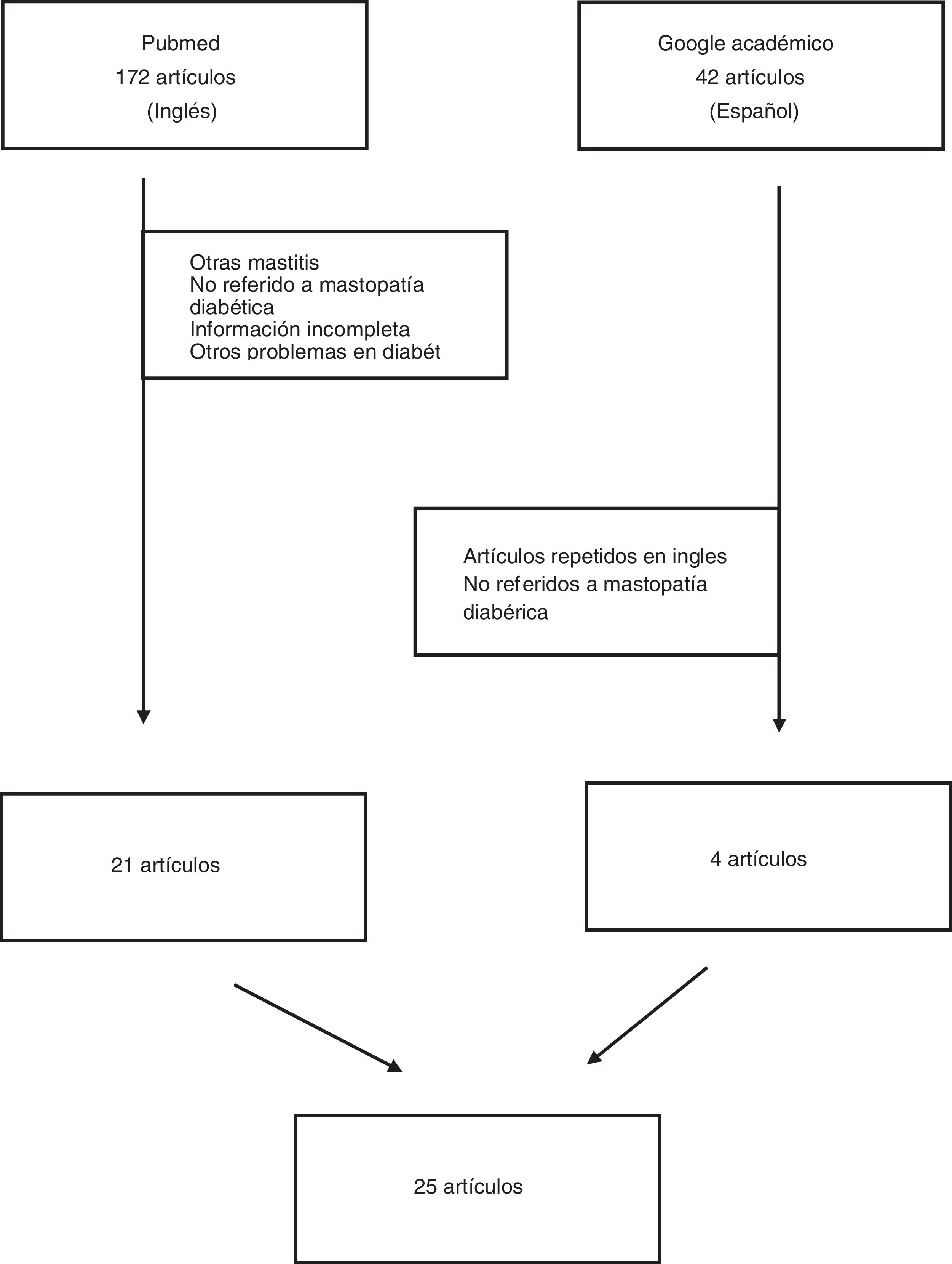
Se excluyeron los trabajos cuyo objeto de estudio eran las enfermedades inflamatorias u otras alteraciones genéricas de la mama (mastitis granulomatosa, mastopatía lúpica, mastitis infecciosas, etc.). Asimismo, se excluyeron artículos repetidos y artículos que no aportaban información clínica de los casos analizados. Se excluyeron las revisiones literarias que tampoco aportaban casos concretos. Los flujos de los artículos seleccionados se resumen en la figura 1.
De los artículos finalmente incluidos en el estudio se recogieron las siguientes variables: tipo de artículo, autor y año de publicación, país, número de casos, edad, la presentación en varones, mama afectada (izquierda, derecha o bilateral), tipo de DM (DM1 y DM2), tiempo de evolución de la diabetes, presencia de complicaciones de la diabetes (retinopatía, nefropatía, vasculopatía/neuropatía u otras), sintomatología (asintomática, tumoración palpable, dolor u otros síntomas), tamaño de la lesión, localización de la misma (por cuadrantes mamarios), aspecto en la mamografía (aumento de densidad, lesión estrellada u otros hallazgos), aspecto en la ecografía (lesión hipoecoica irregular con sombra acústica u otros hallazgos), realización de resonancia magnética, método diagnóstico (por biopsia con aguja gruesa [BAG], biopsia con aspiración al vacío [BAV] o mediante tumorectomía quirúrgica), tipo de tratamiento realizado (tumorectomía, mastectomía o tratamiento conservador mediante seguimiento), evolución de la enfermedad (con o sin recurrencia, necesidad de otros tratamientos). No todos los artículos seleccionados aportaban información para todas las variables.
Se resumen las medias y los porcentajes globales acompañados de su intervalo de confianza poblacional (IC del 95%). Las medias aportadas por cada estudio se ponderaron por el número de casos. A continuación, se compararon las características de 2grupos: pacientes con DM1 y pacientes con DM2. Se utilizó la prueba de la t de Student para comparar medias y proporciones. Se consideraron estadísticamente significativas las diferencias en el valor de p < 0,05.
El estudio estadístico se realizó con el programa STATA 16 (StataCorp. 2019, Stata Statistical Software: Release 16. College Station, TX: StataCorp LLC).
Al no tratarse de un estudio sobre humanos, sino una revisión de la literatura, no fue necesaria la aprobación por el comité de investigaciones clínicas de nuestro centro.
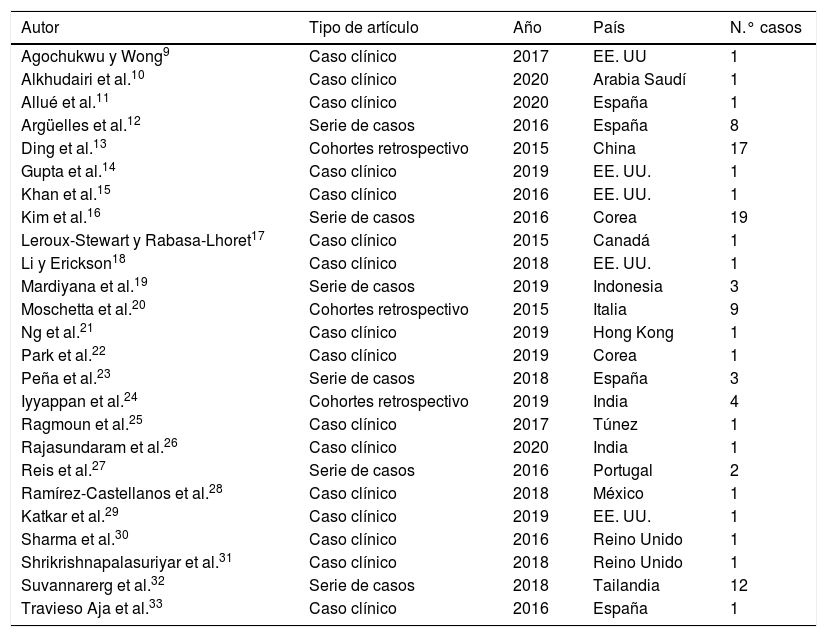
ResultadosEl número total de artículos analizados fue de 25 artículos, con un total de 93 pacientes incluidas. Ninguno de los casos presentados correspondió a un varón. La media de edad de las pacientes fue de casi 48 años (tabla 1). Las principales características de los estudios se resumen en la tabla 1. Como se aprecia en esta tabla, ningún artículo tenía más de 20 pacientes, siendo la mayoría de ellos casos clínicos aislados o series de varios casos. No puede inferirse ninguna predilección geográfica de la enfermedad con los resultados mostrados, pues la distribución es dispersa a nivel mundial.
Principales características de los trabajos analizados
| Autor | Tipo de artículo | Año | País | N.° casos |
|---|---|---|---|---|
| Agochukwu y Wong9 | Caso clínico | 2017 | EE. UU | 1 |
| Alkhudairi et al.10 | Caso clínico | 2020 | Arabia Saudí | 1 |
| Allué et al.11 | Caso clínico | 2020 | España | 1 |
| Argüelles et al.12 | Serie de casos | 2016 | España | 8 |
| Ding et al.13 | Cohortes retrospectivo | 2015 | China | 17 |
| Gupta et al.14 | Caso clínico | 2019 | EE. UU. | 1 |
| Khan et al.15 | Caso clínico | 2016 | EE. UU. | 1 |
| Kim et al.16 | Serie de casos | 2016 | Corea | 19 |
| Leroux-Stewart y Rabasa-Lhoret17 | Caso clínico | 2015 | Canadá | 1 |
| Li y Erickson18 | Caso clínico | 2018 | EE. UU. | 1 |
| Mardiyana et al.19 | Serie de casos | 2019 | Indonesia | 3 |
| Moschetta et al.20 | Cohortes retrospectivo | 2015 | Italia | 9 |
| Ng et al.21 | Caso clínico | 2019 | Hong Kong | 1 |
| Park et al.22 | Caso clínico | 2019 | Corea | 1 |
| Peña et al.23 | Serie de casos | 2018 | España | 3 |
| Iyyappan et al.24 | Cohortes retrospectivo | 2019 | India | 4 |
| Ragmoun et al.25 | Caso clínico | 2017 | Túnez | 1 |
| Rajasundaram et al.26 | Caso clínico | 2020 | India | 1 |
| Reis et al.27 | Serie de casos | 2016 | Portugal | 2 |
| Ramírez-Castellanos et al.28 | Caso clínico | 2018 | México | 1 |
| Katkar et al.29 | Caso clínico | 2019 | EE. UU. | 1 |
| Sharma et al.30 | Caso clínico | 2016 | Reino Unido | 1 |
| Shrikrishnapalasuriyar et al.31 | Caso clínico | 2018 | Reino Unido | 1 |
| Suvannarerg et al.32 | Serie de casos | 2018 | Tailandia | 12 |
| Travieso Aja et al.33 | Caso clínico | 2016 | España | 1 |
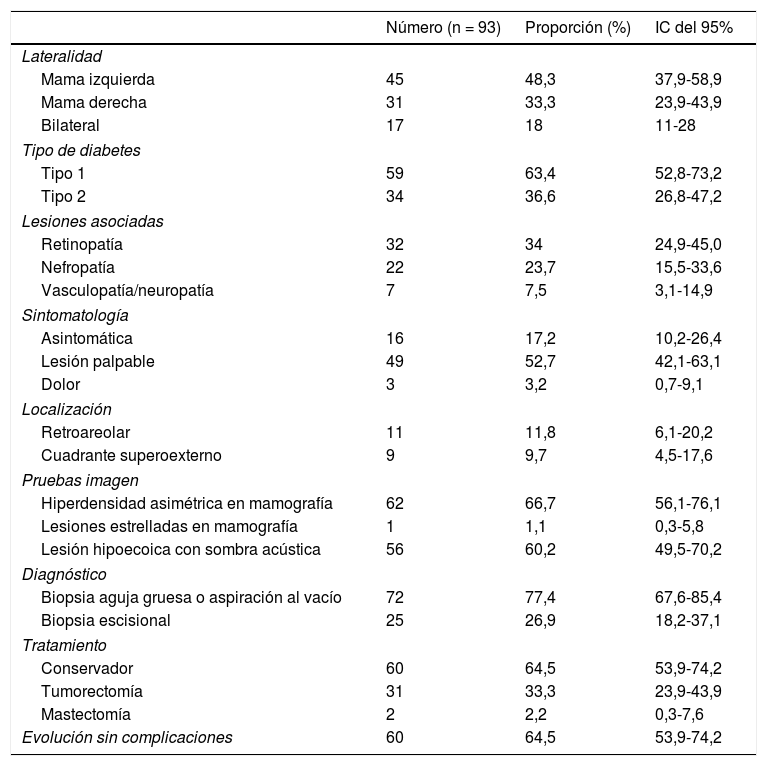
Como se puede apreciar en la tabla 2, un mayor porcentaje de pacientes presentaron lesiones en la mama izquierda con respecto a la mama derecha. No obstante, también se apreciaron 17 (18%) casos con lesiones bilaterales. Con respecto al tipo de diabetes, la mayoría de las pacientes presentaron DM1, aunque también se observaron 34 (37%) pacientes con DM2. El tiempo medio de evolución de la diabetes fue de algo más de 20 años. La lesión asociada a la DM que se observó con mayor frecuencia fue la retinopatía diabética en 32 pacientes (34%), seguida por la nefropatía en 22 casos (24%) y la vasculopatía en 7 casos (8%). La forma de presentación más frecuente de la MD fue en forma de lesión palpable, apareciendo esta en más de la mitad de las pacientes (53%), destacando que el 17% se presentó de manera asintomática como hallazgo en pruebas de imagen, y 3 casos (3%) se manifestaron como dolor u otras molestias. El tamaño medio de las lesiones fue de casi 3cm y la localización más frecuente fue la retroareolar en 11 (12%) casos, seguida por el cuadrante superoexterno en 9 (10%) ocasiones. El hallazgo mamográfico más habitual fue la hiperdensidad asimétrica, que se observó en aproximadamente 2tercios de las pacientes (67%), mientras que la lesión estrellada o las microcalcificaciones patológicas solamente se observaron en una ocasión. En la ecografía, fue característica la aparición de una lesión o masa hipoecoica de bordes irregulares y sombra acústica posterior, que se vio en 56 (60%) ocasiones. El método diagnóstico más utilizado, en 77% casos, fue la BAG o BAV, siendo necesaria la biopsia escisional o tumorectomía en 25 (27%) pacientes. El tratamiento más habitual, en 2tercios de los casos (65%), fue conservador, que consistió en seguimiento clínico y radiológico anual junto con un adecuado control glucémico de la diabetes evitando intervenciones quirúrgicas. Se realizó tumorectomía en un tercio (33%) de las ocasiones y mastectomía con reconstrucción en 2 casos. En el cómputo total de complicaciones, teniendo en cuenta tanto a las pacientes que fueron tratadas mediante tratamiento conservador como con tratamiento quirúrgico, la evolución fue favorable en 60 (65%) ocasiones, sin presentar complicaciones ni recidivas. Es de suponer que se presentaron complicaciones o recurrencias en el resto de pacientes.
Características de las lesiones
| Número (n = 93) | Proporción (%) | IC del 95% | |
|---|---|---|---|
| Lateralidad | |||
| Mama izquierda | 45 | 48,3 | 37,9-58,9 |
| Mama derecha | 31 | 33,3 | 23,9-43,9 |
| Bilateral | 17 | 18 | 11-28 |
| Tipo de diabetes | |||
| Tipo 1 | 59 | 63,4 | 52,8-73,2 |
| Tipo 2 | 34 | 36,6 | 26,8-47,2 |
| Lesiones asociadas | |||
| Retinopatía | 32 | 34 | 24,9-45,0 |
| Nefropatía | 22 | 23,7 | 15,5-33,6 |
| Vasculopatía/neuropatía | 7 | 7,5 | 3,1-14,9 |
| Sintomatología | |||
| Asintomática | 16 | 17,2 | 10,2-26,4 |
| Lesión palpable | 49 | 52,7 | 42,1-63,1 |
| Dolor | 3 | 3,2 | 0,7-9,1 |
| Localización | |||
| Retroareolar | 11 | 11,8 | 6,1-20,2 |
| Cuadrante superoexterno | 9 | 9,7 | 4,5-17,6 |
| Pruebas imagen | |||
| Hiperdensidad asimétrica en mamografía | 62 | 66,7 | 56,1-76,1 |
| Lesiones estrelladas en mamografía | 1 | 1,1 | 0,3-5,8 |
| Lesión hipoecoica con sombra acústica | 56 | 60,2 | 49,5-70,2 |
| Diagnóstico | |||
| Biopsia aguja gruesa o aspiración al vacío | 72 | 77,4 | 67,6-85,4 |
| Biopsia escisional | 25 | 26,9 | 18,2-37,1 |
| Tratamiento | |||
| Conservador | 60 | 64,5 | 53,9-74,2 |
| Tumorectomía | 31 | 33,3 | 23,9-43,9 |
| Mastectomía | 2 | 2,2 | 0,3-7,6 |
| Evolución sin complicaciones | 60 | 64,5 | 53,9-74,2 |
IC del 95%: intervalo de confianza del 95%.
(tabla 3)
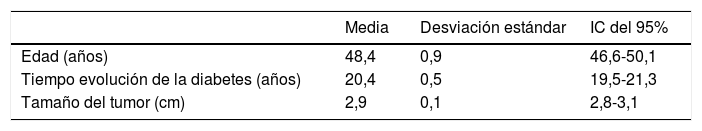
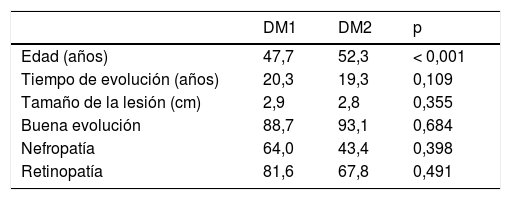
Al comparar los diferentes tipos de DM, se apreciaron diferencias significativas en la edad de inicio de los síntomas, de modo que las pacientes con DM1 se diagnosticaron casi 5 años antes que las mujeres con DM2. Cabe destacar que las pacientes con DM1 presentaban con mayor frecuencia nefropatía y retinopatía. Aunque sin significación estadística por la escasa muestra, estas diferencias en complicaciones de la diabetes sí que parecen tener significación o trascendencia clínica (nefropatía el 64% frente al 43% y retinopatía el 82% frente al 68%). Tampoco se apreciaron diferencias significativas en cuanto al tiempo de evolución de la DM, al tamaño tumoral o a la posibilidad de complicaciones cuando se compararon las pacientes con DM1 frente a las DM2.
(tabla 4)
Comparativa de pacientes con diabetes mellitus tipo 1 (DM1) y diabetes mellitus tipo 2 (DM2)
| DM1 | DM2 | p | |
|---|---|---|---|
| Edad (años) | 47,7 | 52,3 | < 0,001 |
| Tiempo de evolución (años) | 20,3 | 19,3 | 0,109 |
| Tamaño de la lesión (cm) | 2,9 | 2,8 | 0,355 |
| Buena evolución | 88,7 | 93,1 | 0,684 |
| Nefropatía | 64,0 | 43,4 | 0,398 |
| Retinopatía | 81,6 | 67,8 | 0,491 |
La DMs es una enfermedad crónica que comprende un grupo de procesos heterogéneos que comparten la hiperglucemia como nexo patogénico común, consecuencia de defectos en la secreción de insulina. En el caso de la DM1 estos efectos se producen por una destrucción autoinmunitaria de las células beta del páncreas, mientras que en el caso de la DM2 se producen por una resistencia progresiva a la acción periférica de la insulina, con o sin déficit asociado en la secreción6.
La DM presenta múltiples complicaciones bien conocidas, especialmente microvasculares, macrovasculares y neuropáticas. Una de estas complicaciones, mucho menos frecuente y, por tanto, menos conocida, es la MD.
En el año 2007, publicamos una serie de casos diagnosticados y tratados en nuestro centro de MD7. En aquella fecha había publicados entre 250 y 300 casos en la literatura científica internacional. En el presente trabajo, con tan solo 5 años después de estudio, hemos recogido 93 nuevos pacientes. A pesar de que, obviamente, estos resultados no son epidemiológicamente representativos son una muestra del creciente interés por esta entidad y parecen indicar un aumento de la incidencia de la misma. De hecho, este aumento en la presentación de casos de MD podría relacionarse con el hecho de que la prevalencia de la diabetes se ha visto incrementada en casi todas las regiones del mundo en los últimos años. Así, se estima que en la actualidad 415 millones de personas presentan esta patología8. Además, se ha visto que este aumento creciente de la prevalencia de DM es mayoritariamente secundario al aumento de pacientes con DM2, debido a un envejecimiento de la población, mayor frecuencia de obesidad y falta de ejercicio físico. Este dato podría justificar, al menos en parte, el importante número de pacientes con MD y DM2 que hemos encontrado en nuestra revisión, frente a la idea previa de que la MD era característica de pacientes con DM1.
Por otra parte, el tiempo de evolución de la diabetes ha demostrado ser un factor clave en la aparición de la MD, siendo el tiempo medio de evolución de la diabetes hasta aparición de sintomatología de MD de 20 años. Esta circunstancia podría explicar también que esta entidad fuera más frecuente en pacientes con DM1. Al haberse aumentado la expectativa de vida de la población, podría haber aumentado el tiempo de evolución de las pacientes con DM2, equiparándose así los tiempos de evolución de DM1 y DM2, y también aumentándose la aparición de MD en pacientes con DM2. En nuestro estudio, continúa siendo más frecuente la MD en pacientes con DM1 que en DM2 (el 63% frente al 37%), con un tiempo medio de evolución similar entre ambas (20 años en la DM1 y 19 años en la DM2, sin diferencias significativas).
Estas observaciones nos llevaron a plantear en esta revisión si realmente existían diferencias en cuanto a las manifestaciones clínicas de la MD en pacientes con DM1 y DM2 o si, por el contrario, la presentación era similar entre ambas entidades. Finalmente, no se encontraron diferencias respecto a la presentación clínica, radiológica y la tasa de complicaciones entre las pacientes con DM1 y DM2 y MD, siempre que se cumpliera un tiempo de evolución similar.
La forma más frecuente de aparición es como lesión palpable, lo que en muchas ocasiones puede simular un cáncer de mama. Por ello, aunque ante una mujer diabética con una lesión palpable hay que tener en cuenta esta entidad, siempre se debe descartar enfermedad maligna mediante muestra anatomopatológica.
En la literatura se describe el mal control glucémico como una de las posibles etiologías de la MD. En nuestra revisión no se pudo analizar el control glucémico de manera específica por falta de datos en los trabajos analizados. Sin embargo, esta afirmación concuerda con nuestros resultados ya que un alto porcentaje de pacientes presentaban complicaciones asociadas a la hiperglucemia mantenida y mal controlada, tales como retinopatía diabética y nefropatía diabética. Sin embargo, no se ha encontrado en esta revisión una relación directa entre la aparición de complicaciones micro o macrovasculares y la MD, no siendo útiles para predecir la aparición de la mastopatía.
Con respecto al diagnóstico de la MD, la punción aspiración con aguja fina parece ser insuficiente, pues el tejido fibroso impide la obtención de material suficiente para establecer el diagnóstico de certeza. De hecho, la mayoría de las pacientes de nuestro estudio requirieron una BAG o BAV. Incluso, en algunos casos, se requirió de una biopsia escisional por existir mucha discrepancia clínico radiológica. Esto se debe a que el principal diagnóstico diferencial debe establecerse con el cáncer de mama. En el presente trabajo, más del 50% de los casos se presentaron como lesiones palpables de un tamaño medio de 3cm, sospechosas de malignidad.
Con respecto al tratamiento, aunque este no debería ser quirúrgico, hemos encontrado un alto porcentaje de pacientes que todavía son tratadas mediante tumorectomías o, incluso, mastectomías (2 pacientes). No se han apreciado malignizaciones de estas lesiones en las pacientes revisadas, lo que refuerza la idea de que se debe evitar el tratamiento quirúrgico en esta entidad y evitar así tratamientos innecesarios.
En conclusión, la MD es una entidad poco frecuente pero que ha visto aumentada su presencia en la literatura científica en los últimos 5 años, lo que podría indicar un aumento en su incidencia. Es una enfermedad que requiere de su conocimiento por parte del profesional sanitario, lo que permitirá mantener un alto índice de sospecha y un adecuado diagnóstico. Solamente así se podrán evitar cirugías e intervenciones mutilantes e innecesarias.
FinanciaciónLos autores declaran que no han recibido financiación para la realización de este trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.