Valorar la eficacia diagnóstica de la biopsia de microcalcificaciones bajo guía estereotáxica con dispositivo de vacío, relacionándose con la presencia o no de microcalcificaciones en los cilindros, el tamaño de la lesión y el número de cilindros extraídos.
Material y métodosSe revisaron retrospectivamente 173 biopsias en mesa prona guiadas por estereotaxia con aguja de vacío 9G, de enero de 2008 a julio de 2012, con correlación histológica de las cirugías o seguimiento con mamografía. Se calcularon los falsos negativos, las infravaloraciones y la sensibilidad. Los resultados se relacionaron con el número de cilindros obtenidos, la presencia de microcalcificaciones y el tamaño de la lesión.
ResultadosSe realizaron 173 biopsias en 169 pacientes, excluyéndose 7 biopsias por carecer de seguimiento o de diagnóstico histológico definitivo; finalmente se evaluaron 166 biopsias. Se intervinieron 104 casos (40 benignas, una de alto riesgo, 63 malignas) y se hizo seguimiento mamográfico en 62. En 140 casos (84,3%) se obtuvieron microcalcificaciones, en 14 (8,4%) estaban ausentes y en 12 (7,2%) se hallaron en escaso número (<3). Hubo 7 falsos negativos (8,6%), en 5 de los cuales no se obtuvieron microcalcificaciones, con un diámetro de las lesiones de 5-13mm, extrayéndose entre 7-24 cilindros, y 13 infravaloraciones (7,8%), con un diámetro de 5-25mm, obteniéndose 7-20 cilindros. La sensibilidad del método fue de un 91,4%. La presencia o ausencia de microcalcificaciones y el número de cilindros fueron estadísticamente significativos en relación con los falsos negativos.
ConclusiónEn la biopsia de microcalcificaciones bajo guía estereotáxica con aguja de vacío es esencial obtener microcalcificaciones en los cilindros. Su ausencia aumenta la tasa de falsos negativos de forma significativa.
To assess the diagnostic accuracy of vacuum-assisted stereotactically-guided biopsy of breast microcalcifications related to the presence and number of microcalcifications in the specimens, lesion size, and the number of specimens obtained.
Material and methodsWe retrospectively reviewed the results of 173 biopsies of microcalcifications obtained from January 2008 to July 2012 under stereotactic guidance with a vacuum-assisted biopsy system with a 9-gauge probe. We correlated the results with surgery or long-term mammographic follow-up. The false negative rate, underestimation rate and sensitivity were calculated. We correlated these findings with the number of specimens obtained, the presence of microcalcifications and lesion size.
ResultsThere were 173 biopsies of microcalcifications in 169 patients. Seven biopsies were excluded due to the lack of long-term follow-up or final histologic diagnosis. A total of 104 patients underwent surgery (the results showed benign lesions in 40 patients, a high-risk lesion in one patient and malignancy in 63 patients). Microcalcifications were obtained in 140 specimens (84.3%), were absent in 14 (8.4%) and were scarce (<3) in 12 specimens (7.2%). There were 7 false negative results (8.6%), of which 5 biopsy specimens showed no microcalcifications. The average lesion diameter was 5-13mm and 7-24 specimens were obtained. In 13 there was underestimation (7.8%), lesion diameter was 5-25mm and 7-20 specimens were retrieved. Sensitivity was 91.4%. The presence of microcalcifications in the specimens and their number were statistically significant factors influencing the results.
ConclusionAn adequate number of microcalcifications in the specimens from stereotactic vacumm-assisted biopsy is paramount. The absence of microcalcifications will significantly increase the rate of false negatives.
La generalización del uso de la mamografía como resultado de los programas de cribado poblacionales ha llevado a la detección de lesiones subclínicas, incluyendo las microcalcificaciones. Las técnicas de biopsia percutáneas constituyen una alternativa fiable a la biopsia quirúrgica y su difusión ha cambiado el manejo de la enfermedad mamaria. Las ventajas de la biopsia asistida por vacío (BAV) respecto a la biopsia quirúrgica incluyen una recuperación rápida de la paciente, la ausencia de cicatriz y menores costes1. La BAV de microcalcificaciones bajo guía estereotáxica en mesa prona es una alternativa a la biopsia quirúrgica; del 50 al 70% de los casos corresponden a lesiones benignas, evitando así la cirugía2–5. En las lesiones malignas, permite la planificación del tratamiento quirúrgico en una sola intervención, en comparación a cuando el diagnóstico se hace en la cirugía.
El éxito del programa de biopsias percutáneas dependerá tanto de la realización de la técnica como de un adecuado manejo posterior. Es indispensable radiografiar los cilindros a fin de identificar la presencia de microcalcificaciones y asegurar la eficacia de la biopsia5–8.
El propósito de este estudio es evaluar la eficacia diagnóstica de la biopsia estereotáxica de microcalcificaciones en función de la presencia o ausencia de microcalcificaciones en los cilindros obtenidos, el tamaño de la lesión y el número de cilindros extraídos.
Material y métodosSe han seguido los protocolos establecidos en nuestro centro para acceder a las historias clínicas a fin de obtener datos para su publicación.
PacientesSe revisaron retrospectivamente los resultados de 173 biopsias de microcalcificaciones de 169 pacientes consecutivas en nuestra institución entre enero de 2008 y julio de 2012, guiadas por estereotaxia, con dispositivo de vacío y aguja calibre 9G. Se excluyeron 7 casos de lesiones benignas sin controles posteriores a la biopsia y cuyas cirugías fueron realizadas fuera de nuestro centro y de las que carecemos de la Anatomía Patológica; el estudio se basa en la revisión de 166 biopsias de 162 pacientes consecutivas.
Técnica de biopsiaLas pacientes firmaron previamente el consentimiento informado y se les practicaron pruebas de coagulación. Se biopsiaron microcalcificaciones observadas en la mamografía no asociadas a nódulos o distorsiones de categoría Breast Imaging Reporting and Data System9 (BI-RADS) 4-5 y BI-RADS 3 en caso de pacientes de alto riesgo (AR) por dificultades en el control o por preferencia de la paciente y/o del cirujano. Se realizaron en mesa prona MultiCare Platinum (Lorad, Hologic, Danbury, CT, EE. UU.). Se utilizó un dispositivo de BAV con aguja de calibre 9G, cámara de aspiración y desplazamiento de 20mm (Suros-ATEC, Hologic Inc., Indianápolis, IN, EE. UU.).
Se realizó radiografía de los especímenes para comprobar la presencia de microcalcificaciones. En caso de extracción completa de la lesión se colocó clip de titanio en el lecho de la biopsia.
Análisis histológicoLas muestras fueron fijadas en solución de formol al 10%, fueron deshidratadas e incluidas en parafina. Las secciones obtenidas de los bloques de parafina se tiñeron con hematoxilina-eosina, siguiendo las técnicas estandarizadas. En los casos donde en los cilindros radiografiados se encontraban microcalcificaciones y no se observaban en el microscopio de luz se utilizó un microscopio con luz polarizada.
Los resultados de Anatomía Patológica (AP) se clasificaron como malignos, de AR y benignos. Las lesiones malignas incluyeron carcinoma ductal infiltrante (CDI) y carcinoma ductal in situ (CDIS). Se consideraron lesiones de AR la hiperplasia ductal atípica.
Manejo posbiopsiaTodas las lesiones con resultado de malignidad y AR fueron intervenidas, así como los casos en que no se obtuvieron microcalcificaciones en los cilindros.
Se correlacionaron los hallazgos radiológicos con la AP; en los casos discordantes se realizó cirugía. Las lesiones benignas concordantes con presencia de microcalcificaciones en los cilindros se controlaron con mamografía a los 6, 12 y 24 meses.
Análisis estadísticoA partir de los informes médicos de las pacientes sometidas a BAV por microcalcificaciones con guía esterotáxica, se realizó una recopilación retrospectiva de los siguientes datos: BI-RADS, tamaño de la lesión, número de cilindros extraídos y presencia o no de microcalcificaciones en los cilindros. Se calculó la tasa de falsos negativos (FN), las infravaloraciones (IV) y la sensibilidad en relación con las características evaluadas. Se compararon los diagnósticos de la BAV con los diagnósticos quirúrgicos para establecer los FN y las IV. Se consideraron FN los casos con resultado benigno de la BAV y cuya AP definitiva demostró malignidad o lesión de AR, e IV aquellos casos de AR en la BAV y malignidad en la biopsia quirúrgica o CDIS en la BAV y CDI en la AP definitiva. Las lesiones de AR con resultado maligno se consideraron verdaderos positivos, clasificándose como IV. La eficacia de la biopsia está calculada por el número de estas y no por el número de pacientes.
La asociación entre la distribución de los FN y las IV con los distintos factores fue evaluada mediante la prueba de Ji-cuadrado de Pearson.
Para comparar las medias se utilizó la prueba no paramétrica de Wilcoxon Mann-Whitney para muestras independientes.
ResultadosSe realizaron 166 BAV en 162 pacientes con una edad promedio de 51 años (rango 38-82). Ciento cuarenta y un casos (85%) se clasificaron como BI-RADS 4, 6 (3,6%) lo hicieron como BI-RADS 5 y 19 (11,4%) como BI-RADS 3. El tamaño medio de la lesión estimado por mamografía fue de 14,5mm (rango 6-45). Se extrajeron un promedio de 11 cilindros (rango de 4-32).
La radiografía de los especímenes mostró microcalcificaciones en 140 casos (84,3%), ausencia de ellas en 14 (8,4%), y escaso número (≤3) en 12 casos (7,2%).
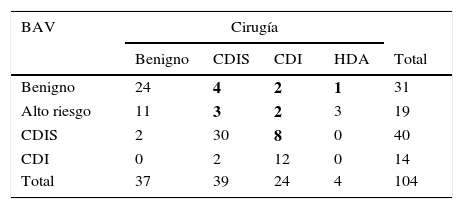
El resultado de la BAV fue benigno en 93 (56%) casos, de AR en 19 (11,5%) y malignas en 54 (32,5%). Se intervinieron 104 (62.65%) lesiones en 101 pacientes; los resultados se muestran en la tabla 1. En los 62 (37,4%) casos concordantes restantes se realizó seguimiento con mamografía (media 30 meses, rango 6-72 meses), sin detectarse lesiones malignas (FN).
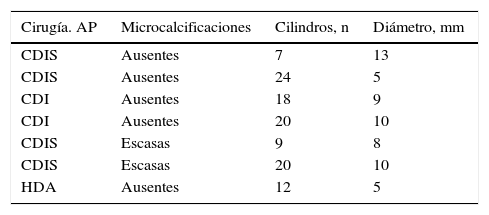
En la tabla 2 se observa la correlación de los resultados de la BAV y la cirugía, mostrando los FN e IV. Se encontraron 7 FN (8,6%), 7/166 (4,2%), y 13 IV, 13/166 (7,8%). La sensibilidad fue del 91,4%. Todos los FN fueron intervenidos, 5 de ellos por no observarse microcalcificaciones y 2 por ser estas escasas. En la tabla 3 se muestra en los casos FN el resultado de la cirugía, así como la relación con la presencia de microcalcificaciones, el número de cilindros y el diámetro de las lesiones.
Correlación de los resultados de la biopsia asistida por vacío y la cirugía
| BAV | Cirugía | ||||
|---|---|---|---|---|---|
| Benigno | CDIS | CDI | HDA | Total | |
| Benigno | 24 | 4 | 2 | 1 | 31 |
| Alto riesgo | 11 | 3 | 2 | 3 | 19 |
| CDIS | 2 | 30 | 8 | 0 | 40 |
| CDI | 0 | 2 | 12 | 0 | 14 |
| Total | 37 | 39 | 24 | 4 | 104 |
BAV: biopsia asistida por vacío; CDI: carcinoma ductal infiltrante; CDIS: carcinoma ductal in situ; HDA: hiperplasia ductal atípica.
Los falsos negativos y las infravaloraciones se destacan en negrita.
Falsos negativos. Resultados de Anatomía Patológica, relación con la presencia de microcalcificaciones, número de cilindros y diámetro de la lesión
| Cirugía. AP | Microcalcificaciones | Cilindros, n | Diámetro, mm |
|---|---|---|---|
| CDIS | Ausentes | 7 | 13 |
| CDIS | Ausentes | 24 | 5 |
| CDI | Ausentes | 18 | 9 |
| CDI | Ausentes | 20 | 10 |
| CDIS | Escasas | 9 | 8 |
| CDIS | Escasas | 20 | 10 |
| HDA | Ausentes | 12 | 5 |
AP: Anatomía Patológica; CDI: carcinoma ductal infiltrante; CDIS: carcinoma ductal in situ; HDA: hiperplasia ductal atípica.
HDA
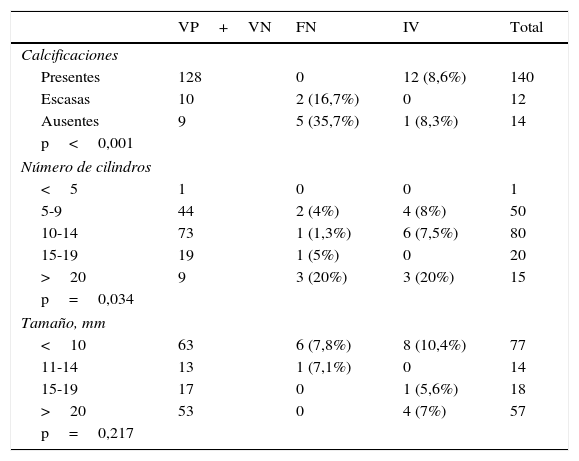
La tabla 4 muestra los verdaderos positivos, los verdaderos negativos, los FN y las IV, su relación con la presencia de microcalcificaciones en los cilindros, el número de cilindros y el tamaño de la lesión. El promedio de cilindros extraídos fue de 11 en los casos concordantes (rango 4-32), de 16 en los casos de FN (rango 7-24) y de 12 en las IV (rango 5-24). Se demostró una diferencia estadísticamente significativa (p=0,034) entre el número de cilindros y el resultado de la BAV; en 5 de los 7 casos de FN se extrajeron 20 o más cilindros, un mayor número de lo habitual, sin observarse microcalcificaciones. Las microcalcificaciones biopsiadas no se asociaron con nódulos ni distorsiones. La extensión que ocupaban fue de 5 a 45mm (promedio 14,5mm). Las microcalcificaciones estuvieron presentes en 140 casos, ausentes en 14 y fueron escasas en 12. En nuestra casuística se determinó estadísticamente que el tamaño de las lesiones no influyó en el resultado de la BAV con respecto a la presencia o no de microcalcificaciones en los cilindros.
Verdaderos positivos, verdaderos negativos, falsos negativos e infravaloraciones en relación con microcalcificaciones en los cilindros, número de estos y tamaño de la lesión
| VP+VN | FN | IV | Total | |
|---|---|---|---|---|
| Calcificaciones | ||||
| Presentes | 128 | 0 | 12 (8,6%) | 140 |
| Escasas | 10 | 2 (16,7%) | 0 | 12 |
| Ausentes | 9 | 5 (35,7%) | 1 (8,3%) | 14 |
| p<0,001 | ||||
| Número de cilindros | ||||
| <5 | 1 | 0 | 0 | 1 |
| 5-9 | 44 | 2 (4%) | 4 (8%) | 50 |
| 10-14 | 73 | 1 (1,3%) | 6 (7,5%) | 80 |
| 15-19 | 19 | 1 (5%) | 0 | 20 |
| >20 | 9 | 3 (20%) | 3 (20%) | 15 |
| p=0,034 | ||||
| Tamaño, mm | ||||
| <10 | 63 | 6 (7,8%) | 8 (10,4%) | 77 |
| 11-14 | 13 | 1 (7,1%) | 0 | 14 |
| 15-19 | 17 | 0 | 1 (5,6%) | 18 |
| >20 | 53 | 0 | 4 (7%) | 57 |
| p=0,217 | ||||
IV: infravaloraciones; FN: falsos negativos; VN: verdaderos negativos; VP: verdaderos positivos.
La ausencia de microcalcificaciones o su escaso número se encontró estadísticamente significativo (p<0,001), observándose un mayor porcentaje de FN en estos 2 grupos (16,7% si las microcalcificaciones son escasas y 35,7% si están ausentes).
DiscusiónLa biopsia estereotáxica ha sido aceptada ampliamente como alternativa a la biopsia quirúrgica en caso de microcalcificaciones y otras lesiones no palpables no observadas en ecografía, por tratarse de un procedimiento menos invasivo y de menor coste6,10,11. En un metaanálisis realizado en 2002 se describe una sensibilidad del 97%; otros estudios indican sensibilidades entre el 90 y el 99%10,12–14. En nuestro caso la sensibilidad fue del 91,4%; se ha descrito una exactitud diagnóstica inferior en el caso de microcalcificaciones que en masas o distorsiones10,15–17. En cuanto a la biopsia de microcalcificaciones, el sistema de biopsia ha demostrado ser el factor más determinante en la calidad de la muestra, más que el número de cilindros extraídos. La BAV es superior a la biopsia con aguja gruesa, permitiendo la obtención de una mayor cantidad de muestra y una mayor tasa de extracción de microcalcificaciones, disminuyendo las IV y los FN.
Se considera que 12 cilindros es un número estándar de muestras para agujas de calibre 9-11G; comprobar la posición de la aguja de biopsia en relación con la lesión en el par de proyecciones de estereotaxia antes de la extracción de los cilindros es más importante que extraer de un gran número de ellos. En las biopsias percutáneas con resultado de CDIS se han encontrado IV de CDI de entre 7-11%6–18 y hasta un 19% de las diagnosticadas como hiperplasia ductal atípica19; cuando se extraen menos de 10 cilindros aumenta el porcentaje de IV6. En el CDI es más frecuente encontrar microcalcificaciones en el componente de CDIS del tumor, y en las lesiones pequeñas (<10mm) el porcentaje de IV será menor que si la lesión es de mayor tamaño, porque solo se biopsia la zona de microcalcificaciones6.
Cuando se obtienen más de 24 cilindros generalmente se debe a un fallo en la obtención de microcalcificaciones; a pesar de extraer un gran número de cilindros con frecuencia no se obtienen microcalcificaciones. En nuestro caso extrajimos entre 5 y 25 cilindros, con una media de 15,9 cilindros, demostrándose una diferencia estadísticamente significativa (p=0,034) entre el número de cilindros y el resultado de la BAV; en 3 de los 7 FN se extrajeron 20 cilindros o más debido a no haberse observado microcalcificaciones.
En nuestra casuística se determinó que el tamaño de las lesiones no influyó de forma estadísticamente significativa en el resultado de la BAV con respecto a la presencia o no de microcalcificaciones en los cilindros. Reynolds et al.20 no mencionan restricciones en cuanto al tamaño de las lesiones si se realiza la biopsia con dispositivo de aspiración con aguja 11G.
Los cilindros obtenidos deben ser radiografiados a fin de determinar la presencia de microcalcificaciones2,5,6. Esta técnica fue introducida por Meyer et al.21 y Liberman et al.5. La presencia de calcio en los cilindros no garantiza que se observe en la histología, debido a la pérdida durante la preparación del tejido o por sección incompleta del bloque de parafina5. No obstante, la identificación histológica y no radiológica de microcalcificaciones en los cilindros no es un indicador fiable de la biopsia de la lesión observada en la mamografía. Stomper et al.22 encontraron microcalcificaciones en un 41% de los casos (11 de 27) en nódulos malignos en los que no se observaron estas en la mamografía o en la radiología de la pieza quirúrgica. Dahlstrom et al.23 encontraron microcalcificaciones histológicas en un 13% de las biopsias (11 de 33) con aguja 14G, mientras que no se observaron en la radiología de los especímenes. Ellos encontraron que microcalcificaciones inferiores a 100mμ se identifican solamente en la histología. Se debe radiografiar la lesión tras la obtención de las microcalcificaciones; si se han extraído en su totalidad, se colocará un clip de titanio para su posterior localización en caso de requerir cirugía o para facilitar su seguimiento.
En una revisión de la literatura de 11 trabajos entre 1997 y 2004 se describe el fallo en la obtención de microcalcificaciones con aguja de vacío 11G del 0 al 5% (54 de 4.781 biopsias)2,24. Nosotros no obtuvimos microcalcificaciones en 14 casos (8,4%) y consideramos que estas eran escasas (3 o menos) en 12 casos (7,2%).
Si la muestra no es adecuada (ausencia o número escaso de microcalcificaciones) o existe discordancia radiopatológica, el procedimiento debe ser repetido o realizarse una biopsia quirúrgica. Meyer et al.21 consideran que la observación de una única microcalcificación no debe admitirse como adecuada para el diagnóstico.
El objetivo de realizar una biopsia percutánea es establecer un diagnóstico histológico preciso al extraer una muestra representativa de la lesión para evitar un resultado FN12,18–28, tratando de disminuir las IV12,18–31. Nosotros encontramos 13/166 (7,8%) IV; se encontraban presentes microcalcificaciones en 12 de ellas en número adecuado, las lesiones tenían un diámetro de 5 a 25mm y se extrajeron de 6 a 24 cilindros. En nuestro estudio la tasa de IV no varió significativamente entre los 3 grupos.
La tasa de FN=8,6% ocurrió en 7/166 (4,2%) casos, en 5 de ellos (una hiperplasia ductal atípica, 2 CDIS y 2 CDI) no se observaron microcalcificaciones en los cilindros. El diámetro de las lesiones era de 5 a 13mm y se extrajeron de 7 a 24 cilindros; en 2 casos (CDIS) las microcalcificaciones eran escasas, el diámetro de las lesiones era de 8-10mm y se extrajeron 9 y 20 cilindros.
El tamaño de la lesión no se correlacionó de forma estadísticamente significativa en relación con la tasa de FN o IV, no así el número de cilindros, donde sí hubo correlación, observándose que de los 7 FN en 3 se extrajeron más de 20 cilindros; debido a no observarse microcalcificaciones al radiografiarlos, se extrajeron más muestras. La presencia o ausencia de calcificaciones en los cilindros constituyó un factor determinante en los resultados, correlacionándose de forma significativa con la tasa de FN, siendo de 35,7% cuando las microcalcificaciones estaban ausentes y de 16,7% cuando eran escasas.
A fin de disminuir los FN, los resultados deben ser evaluados por un comité multidisciplinario, relacionando los hallazgos de la mamografía y el resultado de AP, valorando su concordancia. Un resultado histológico benigno, cuando no hay microcalcificaciones en los cilindros, es discordante. En caso de un resultado benigno concordante, no es necesaria la cirugía y se realizarán controles a los 6, 12 y 24 meses; en caso de malignidad, AR o lesiones no concordantes, se indicará cirugía o rebiopsia1,11,32.
Las complicaciones más frecuentes fueron la imposibilidad de realizar la biopsia por problemas técnicos; posteriores a la biopsia encontramos el dolor moderado, el hematoma o la infección. La biopsia por estereotaxia puede plantear dificultades técnicas. Lee et al.33 recomiendan realizar biopsia quirúrgica en vez de biopsia por estereotaxia si la lesión está cerca de la piel, la pared torácica o el pezón, si las microcalcificaciones son poco densas y/o de difícil observación, si la imagen puede corresponder a cicatriz radial o en caso de mamas muy pequeñas.
En conclusión, en la biopsia de microcalcificaciones bajo guía estereotáxica con aguja de vacío es esencial obtener microcalcificaciones en los cilindros. Su ausencia aumenta la tasa de FN de forma significativa, no así el tamaño de la lesión. Un resultado histológico benigno, cuando no hay microcalcificaciones en los cilindros, se considera discordante y debe repetirse la biopsia estereotáxica o realizar una biopsia quirúrgica. Siempre se debe realizar una correlación radiopatológica estricta a fin de disminuir el número de FN.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
El trabajo ha sido realizado bajo los auspicios de la Càtedra d’Investigació en Obstetrícia i Ginecologia de la Universitat Autònoma de Barcelona.