El trastorno bipolar (TBP) es una de las causas más importantes de discapacidad en el mundo. Estudios epidemiológicos sugieren que este trastorno podría estar infradiagnosticado debido a la dificultad de detección de episodios de hipomanía. La detección de episodios de hipomanía, tanto actuales como pasados, permitiría el diagnóstico y tratamiento adecuados de este trastorno. La Lista de Valoración de Hipomanía (HCL-32) es un cuestionario validado al español diseñado para la detección de episodios de hipomanía, pasados y presentes. Con este estudio se pretende comprobar la utilidad de la HCL-32 para detectar los episodios de hipomanía en la población psiquiátrica.
Material y métodosSe seleccionan 128 sujetos mayores de 18 años diagnosticados de trastorno bipolar tipo i (TBP-I) (n=30), trastorno bipolar tipo ii (TBP-II) (n=1), depresión unipolar (DM)(n=57), trastornos de ansiedad (TA) (n=15) y un grupo control (C)(n=25) de acuerdo con los criterios diagnósticos del Manual Diagnóstico y Estadístico de los Trastornos Mentales, cuarta edición, texto revisado, (DSM-IVTR). El cribado de episodios de hipomanía se realiza mediante la aplicación de la escala HCL-32.
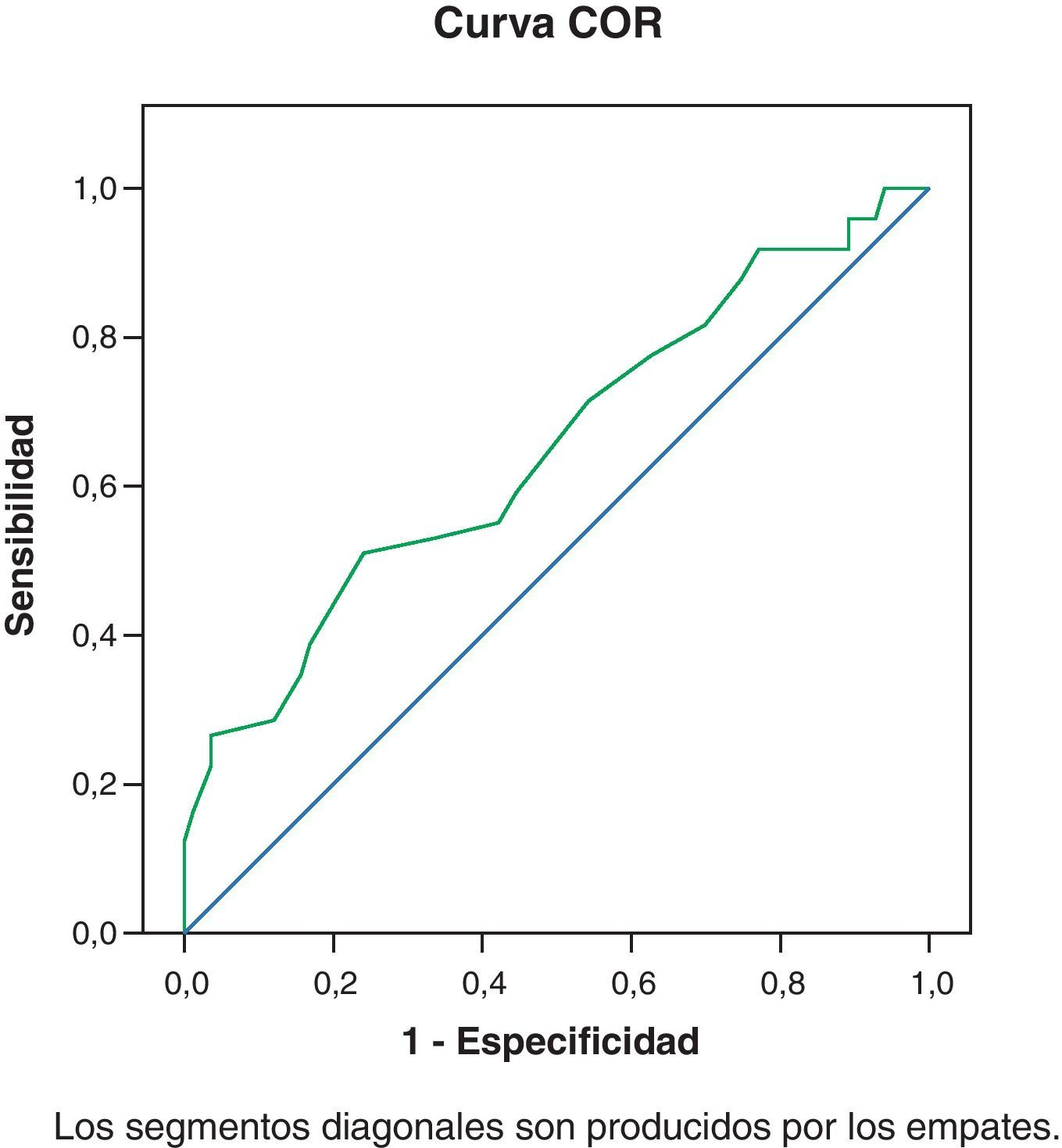
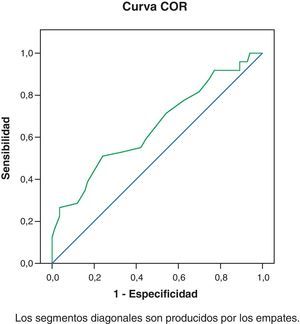
ResultadosEl área bajo la curva ROC=0,65 IC95% (0,55-0,75). El punto de corte de la HCL-32 elegido es el 15. Los valores de sensibilidad (S), especificidad (E), valores predictivos positivo (VPP) y negativo (VPN) y prevalencia de episodios de hipomanía en los pacientes del grupo de depresión (P) para el punto de corte 15 son: S=71,4%, IC95%(57,8, 85,1), E=45,8%, IC95%(34,5-57,1), VPP= 43,75%, IC95%(32,25-55,25), VPN:73,08%, IC95%(60,06-86,09) y P=67,2%.
ConclusionesLa HCL-32 constituye un instrumento de cribado muy sensible, aunque poco específico. Esto explicaría, en parte, la elevada proporción de episodios de hipomanía que detectamos en nuestra muestra. A diferencia de estudios previos, nuestra muestra es heterogénea (procede de diferentes ámbitos) y a nivel clínico es más grave e inestable. Futuras investigaciones deberían desarrollar instrumentos de medición de episodios de hipomanía más específicos y con mayor validez externa.
Bipolar disorder (BP) is one of the major causes of disability in the world. Epidemiological studies suggest that this disorder could be under-diagnosed owing to the difficulty in detecting hypomania episodes. The detection of present and past episodes of hypomania could help in the diagnosis and appropriate treatment of this disorder. The Hypomania Check List (HCL-32) is a questionnaire validated into Spanish and designed to detect past and present hypomania episodes in the psychiatric patient population.
Material and methodsA total of 128 patients over 18 years old and diagnosed with type I bipolar (BP-I) disorder (n=1), type II bipolar (BP-II) disorder (n=30), major depression (MD) (n=57), anxiety disorders (AD) (n=15) were selected, along with a control group (C) (n=25). The patients were diagnosed according to the diagnostic criteria of the Diagnostic and Statistical Manual of Mental Disorders, Fourth Edition, Text Revision (DSM-IVTR). Screening for hypomania episodes was carried out by applying the HCL-32 scale.
ResultsThe area under the ROC curve was 0.65 with a 95% confidence interval (CI) of 0.55-0.75. The chosen cut-off point of the HCL-32 was 15. The values for the sensitivity (Se), specificity (Sp), positive predictive values (PPV) and negative predictive values (NPV), and the prevalence (P) of hypomania episodes in the patients of the UP depression, for a cut-off point of 15 were: Se =71.4%, 95% CI; 57.8, 85.1, Sp =45.8%, 95% CI; 34.5-57.1, PPV=43.75%, 95% CI; 32.25-55.25), NPV:73.08%, 95% CI; 60.06-86.09) and P=67.2%.
ConclusionsThe HCL-32 is a very sensitive, but not very specific, screening tool. This could partly explain the high proportion of hypomania episodes detected in our sample. Unlike previous studies, our sample is heterogeneous (from different environments) and at a more severe and unstable clinical level. Future research should develop more specific measuring tools, and with greater external validation, for hypomania episodes.
El trastorno bipolar (TBP) es una fuente de morbilidad y mortalidad, con un grave perjuicio para la calidad de vida de quienes lo padecen. Además, por su gravedad y cronicidad comporta un gran gasto económico y social1–3.
En el pasado, los estudios poblacionales demostraron que, según criterios de la DSM-IV-TR, el TBP tiene una prevalencia de aproximadamente entre el 0,5 y el 1,5%4,5.
Los estudios epidemiológicos en el mundo occidental sugieren que el TBP puede estar infradiagnosticado, lo que se atribuye al sobrediagnóstico de depresión unipolar y al infradiagnóstico de episodios de hipomanía6. Las evidencias más recientes sugieren que las tasas de prevalencia real están entre el 5 y el 5,5% de la población7–17 debido en parte a los episodios maníacos e hipomaníacos infradiagnosticados.
Se estima que la prevalencia de depresión mayor (DM) que finalmente se diagnostica de trastorno bipolar tipo i (TBP-I) raramente excede del 5-10%18.
Respecto al trastorno bipolar tipo ii (TBP-II), las cifras de conversión oscilan entre el 30 y el 61%7,19–25.
La presencia de episodios de hipomanía es clave para el diagnóstico de TBP-II, y permite establecer el diagnóstico diferencial con la DM. El TBP-I también puede presentar episodios de hipomanía, si bien los episodios de manía lo diferencian del TBP-II.
Los pacientes diagnosticados de TBP-II son más parecidos a los bipolares que a los unipolares en el curso, los antecedentes familiares y la respuesta al tratamiento. Además, el TBP-II responde mejor al tratamiento con estabilizadores del estado de ánimo. El uso de antidepresivos en estos pacientes, conlleva un elevado riesgo de desencadenar un episodio maniaco inducido o una ciclación rápida26. Por lo tanto, el diagnóstico incorrecto puede retrasar el inicio de un tratamiento adecuado, con el consiguiente empeoramiento del pronóstico17. De ahí la importancia de un diagnóstico precoz.
En el intento de mejorar el reconocimiento del TBP se han desarrollado instrumentos como el Mood Disorders Questionnaire (MDQ)27 y la Lista de Valoración de Hipomanía (HCL-32)28.
La HCL-32 es un autoinforme que sirve como herramienta diseñada para detectar componentes hipomaníacos en pacientes con trastorno depresivo mayor28. Recientemente la escala HCL-32ha sido validada en español. En el estudio realizado para su validación, se destaca su utilidad para el diagnóstico retrospectivo de episodios de hipomanía por encima de la escala MDQ14.
El objetivo de este estudio es valorar la validez de la escala HCL-32 para la detección de síntomas de hipomanía en una población psiquiátrica distribuida en 4 grupos (DM, TBP, TA y controles), establecer el mejor punto de corte de la misma y todo ello compararlo con los resultados obtenidos de los estudios previamente publicados.
Material y métodosLos pacientes y los controles son reclutados en el estudio de forma consecutiva entre los años 2006 y 2010 en diferentes ámbitos: dos Centros de Salud Mental del Área 6 de la Comunidad de Madrid (Majadahonda y Villalba), y las Unidades de Urgencias, Hospitalización Breve y Trastorno Bipolar del Servicio de Psiquiatría del Hospital Universitario Puerta de Hierro de Majadahonda.
El estudio ha sido aprobado por el Comité Ético del Hospital Universitario Puerta de Hierro de Majadahonda. Se obtuvo el consentimiento informado por escrito de todos los pacientes antes de su inclusión en el estudio.
SujetosParticipan en el estudio aquellos sujetos mayores de 18 años diagnosticados de TBP-I, TBP-II y DM, de acuerdo con los criterios DSM-IV-TR. Se añade un grupo de TA, puesto que algunos autores afirman que entre el 20 y el 30% de los pacientes que presentan sintomatología ansiosa pueden tener TBP33. De esta manera, podemos valorar si existen diferencias significativas con el resto de grupos. Se incluyen en el grupo de ansiedad aquellos pacientes que cumplen criterios de trastorno de ansiedad generalizada según criterios DSM-IV. La asignación de pacientes a cada grupo se realiza utilizando la MINI-Entrevista Neuropsiquiátrica Internacional (MINI).
El grupo control se selecciona entre pacientes que acuden a las consultas de Psiquiatría de los CSM de Majadahonda y Villalba y al servicio de Urgencias de Psiquiatría del Hospital Universitario Puerta de Hierro. Se incluyen en este grupo pacientes diagnosticados de trastorno adaptativo y rasgos anómalos de personalidad que no comprometen el funcionamiento global del paciente. Se excluyen del grupo control pacientes que cumplen criterios de trastorno afectivo, trastorno psicótico y trastorno de ansiedad generalizada según criterios DSM-IV, así como aquellos con una puntuación en la Escala Hamilton de Depresión (HDRS-17) superior a 7.
Inicialmente se incluyen en el estudio 131 pacientes; todos ellos aportan el consentimiento informado por escrito. Del total de la muestra, se excluyen tres pacientes por no cumplir criterios de inclusión en ninguno de los grupos.
Un tamaño de muestra de 133 sujetos con depresión unipolar permite detectar una prevalencia esperada de 2/3 (66,7%) de pacientes con síntomas de hipomanía, para un error de±8% y un intervalo de confianza del 95% (58,3 a 75,2%).
Entre los 128 pacientes seleccionados, 31 son diagnosticados de TBP (tan solo uno de ellos de TBP-II), 57 de DM, 15 de TA y 25 controles.
Se excluyen del estudio aquellos pacientes diagnosticados previamente de deterioro cognitivo o retraso mental, así como aquellos con diagnóstico principal de trastorno por uso de sustancias y alcohol.
ProcedimientoDespués de informar a los pacientes acerca del estudio y obtener el consentimiento informado por escrito para el mismo, el entrevistador recoge una serie de datos sociodemográficos y clínicos. El entrevistador aplica a cada paciente la MINI, la HDRS-17, la Escala Young para la Manía (YMRS) y la Escala de Impresión Clínica Global para el Trastorno Bipolar Modificada (CGI-BP-M). El entrevistador le hace entrega a cada paciente del cuestionario HCL-32. Los pacientes completan el Examen Internacional de Trastornos de la Personalidad versión DSM-IV (IPDE) para estudiar la relación entre trastornos de la personalidad y síntomas de hipomanía.
El cribado de hipomanía entre los pacientes diagnosticados de depresión unipolar se realiza mediante la aplicación de la escala HCL-32. En este estudio se pretende además corroborar la validación de la escala en español, realizada por Vieta et al. en el año 200714. Con este propósito, se aplica la escala HCL-32 al grupo control y al grupo de pacientes ya diagnosticados de TBP.
MedidasLa Escala HCL-32 es un cuestionario autoaplicado desarrollado por J. Angst et al. en 200528 y validado posteriormente en diferentes países e idiomas (alemán, inglés, sueco, italiano, chino, polaco y español). Esta escala consiste en un listado de posibles síntomas hipomaníacos (32 ítems) a los que el paciente responde «SÍ/NO». También tiene otras 8 secciones que evalúan la severidad e impacto de los síntomas en diferentes aspectos de la vida del paciente: 1) el estado actual comparado con el habitual; 2) el estado habitual comparado con el resto de las personas; 3) la frecuencia de los periodos de hipomanía; 4) las consecuencias socio-familiares y laborales de dichos estados; 5) las reacciones de los otros ante los estados; 6) su duración en general; 7) la existencia de algún estado de ánimo elevado en el último año, y 8) el número de días con estado elevado en el último año. La puntuación total de la HCL-32 se obtiene sumando las respuestas afirmativas al listado de los 32 síntomas de hipomanía. La escala está aceptada y validada al español por E. Vieta et al. (2007)14, quienes proponen un punto de corte de 14, para la detección de síntomas hipomaníacos y para la discriminación entre trastorno bipolar y otros grupos (DM y sujetos sanos), y al cual corresponde una sensibilidad 0,85 IC95% (0,78-0,91) y una especificidad 0,79 IC95% (0,72-0,87).
Análisis estadístico«Las variables iniciales se describen en tablas con porcentajes y medias, según el tipo de variable. Las variables cuantitativas se resumen con su media y su desviación estándar (DE). En todos los casos se comprobó la distribución de la variable frente a los modelos teóricos. Se realizó un análisis de normalidad mediante el test de Kolmogorov. Para los test diagnósticos, la sensibilidad, la especificidad, y los valores predictivos, se calcularon los intervalos de confianza del 95% (IC95%). Los puntos de corte de la escala HCL-32 se calcularon mediante la curva ROC teniendo como referencia la escala MINI. Con este análisis se establecen diferentes niveles de decisión para diversos puntos de corte. El punto de corte establece el valor de la puntuación total a partir de la cual se considera positiva la presencia de hipomanía. También se utilizó la prueba t de Student para comparar dos muestras independientes y el test χ2 y χ2 corregido por continuidad para contrastar proporciones. Los resultados de las variables principales se describen con sus intervalos de confianza del 95%. Las comparaciones se realizaron con contrastes bilaterales, con un nivel de significación establecido en valores iguales o inferiores a 0,05».
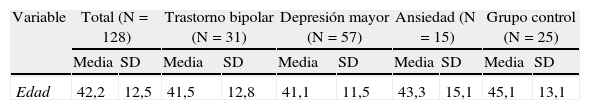
ResultadosLa distribución de participantes en cada categoría diagnóstica es la siguiente: 31 participantes diagnosticados de TBP (30 TBP-I y 1 TBP-II), 57 de DM y 15 de TA. El grupo control está constituido por 25 participantes. La tabla 1 recoge las características sociodemográficas de la muestra y las puntuaciones en la escala de cada uno de los subgrupos. Se analiza la posible relación entre las puntuaciones en la escala HCL-32 y las características sociodemográficas de la muestra. Solo se encuentran diferencias estadísticamente significativas en la relación inversa entre las puntuaciones HCL-32 y tres aspectos: la edad, los pacientes nacidos en ámbito rural, y el bajo nivel socioeconómico y cultural.
Datos sociodemográficos
| Variable | Total (N=128) | Trastorno bipolar (N=31) | Depresión mayor (N=57) | Ansiedad (N=15) | Grupo control (N=25) | |||||
| Media | SD | Media | SD | Media | SD | Media | SD | Media | SD | |
| Edad | 42,2 | 12,5 | 41,5 | 12,8 | 41,1 | 11,5 | 43,3 | 15,1 | 45,1 | 13,1 |
| N | % | N | % | N | % | N | % | N | % | |
| Ámbito | ||||||||||
| Urgencias | 49 | 38,0 | 1 | 3,2 | 33 | 56,9 | 8 | 53,3 | 7 | 28,0 |
| CSM | 54 | 41,9 | 4 | 12,9 | 25 | 43,1 | 7 | 46,7 | 18 | 72,0 |
| UHB | 15 | 11,6 | 15 | 48,4 | 0 | 0 | 0 | 0 | 0 | 0 |
| UTB | 11 | 8,5 | 11 | 35,5 | 0 | 0 | 0 | 0 | 0 | 0 |
| Genero | ||||||||||
| Varón | 50 | 38,8 | 14 | 45,2 | 20 | 34,5 | 4 | 26,7 | 12 | 48,0 |
| Mujer | 79 | 61,2 | 17 | 54,8 | 38 | 65,5 | 11 | 73,3 | 13 | 52,0 |
| Lugar de nacimiento | ||||||||||
| Rural | 16 | 13,8 | 3 | 9,7 | 7 | 15,2 | 2 | 14,3 | 4 | 16,0 |
| urbano | 100 | 86,2 | 28 | 90,3 | 39 | 84,8 | 12 | 85,7 | 21 | 84,0 |
| Nivel de estudios | ||||||||||
| Primario | 16 | 12,5 | 4 | 12,9 | 6 | 10,5 | 5 | 33,3 | 1 | 4,0 |
| Secundario | 67 | 52,3 | 14 | 45,2 | 28 | 49,1 | 6 | 40,0 | 19 | 76,0 |
| Universitario | 45 | 35,2 | 13 | 41,9 | 23 | 40,4 | 4 | 26,7 | 5 | 20,0 |
| Nivel socioeconómico | ||||||||||
| Bajo/Medio-bajo | 17 | 15,0 | 3 | 10,0 | 7 | 15,6 | 4 | 30,8 | 3 | 12,0 |
| Medio | 80 | 70,8 | 21 | 70,0 | 30 | 66,7 | 7 | 53,8 | 22 | 88,0 |
| Medio-alto/Alto | 16 | 14,2 | 6 | 20,0 | 8 | 17,8 | 2 | 15,4 | 0 | 0 |
CSM: Centro de Salud Mental; UHB: Unidad de Hospitalización Breve; UTB: Unidad de Trastorno Bipolar.
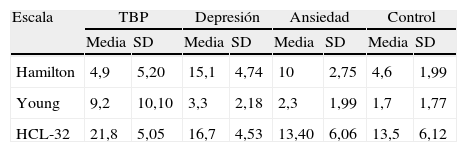
Los resultados acerca de la estabilidad clínica de la muestra mediante la puntuación en las escalas HDRS y YMRS se muestran en la tabla 2. Los pacientes del grupo de depresión mayor obtienen mayores puntuaciones en la escala HDRS, mientras que las puntuaciones más elevadas en la YMRS corresponden al grupo de TBP. Se aplica la escala CGI-BP-M para valorar la estabilidad clínica de los pacientes durante los 6 meses previos al estudio, indicando los resultados una condición general en la mayoría de los sujetos entre normal y levemente enfermo en cada una de las subescalas.
Se analiza la capacidad discriminativa de la escala para el trastorno bipolar por medio de los resultados de la curva ROC (fig. 1). Se evaluó la capacidad discriminativa de la escala HCL-32 mediante la curva ROC teniendo como prueba de oro (Gold standard) o de referencia el diagnóstico positivo de episodios de manía e hipomanía según la escala MINI. La curva ROC hallada nos permite identificar los valores de sensibilidad y especificidad para cada punto de corte de la escala HCL-32 o nivel de decisión. El punto de corte establece un nivel de referencia en la escala HCL-32 para el cribado de hipomanía. El área bajo la curva es 0,65 IC95%(0,55-0,75), lo que indica una capacidad discriminativa baja-moderada29.
La tabla 3 muestra los resultados de sensibilidad y la especificidad para cada punto de corte y los resultados de prevalencia de hipomanía en los pacientes del grupo de depresión.
Prevalencia de hipomanía en el grupo de depresión
| Punto de corte HCL-32 | Sensibilidad | Especificidad | Prevalencia de hipomanía en grupo de depresión |
| 14 | 77,6 (64,9, 90,3) | 37,35 (26,3, 48,4) | 74,1% |
| 15 | 71,4 (57,8, 85,1) | 45,78 (34,5, 57,1) | 67,2% |
| 16 | 59,2 (44,4, 73,9) | 55,4 (44,1, 66,72) | 51,7% |
| 17 | 55,1 (40,2, 70,1) | 57,8 (46,6, 69,1) | 48,3% |
El mejor punto de corte es 15, con unos valores de sensibilidad y especificidad de 71,43 y 45,78% respectivamente, y unos valores predictivos positivo y negativo de 43,75 y 73,08% respectivamente. Con este punto de corte, se obtiene una prevalencia de hipomanía entre los pacientes con diagnóstico de DM del 67,2%.
Se analiza la posible relación entre las puntuaciones en la escala HCL-32 y la IPDE por medio del coeficiente de Spearman. No se encuentran diferencias estadísticamente significativas entre los resultados en la escala IPDE entre los distintos grupos. Los resultados obtenidos no muestran correlación entre los valores de HCL-32 y los rasgos anómalos de personalidad.
DiscusiónEn nuestra muestra, el área bajo la curva ROC es baja-moderada, teniendo en cuenta los intervalos de confianza previamente citados29. Esto implica que la escala HCL-32 no parece tener unas propiedades psicométricas adecuadas para el diagnóstico de episodios de hipomanía en pacientes con un diagnóstico previo de depresión. Sin embargo, la HCL-32 es un instrumento de cribado de hipomanía en pacientes con un diagnóstico previo de depresión unipolar, por lo que requiere unos valores de sensibilidad elevados. Los datos obtenidos para cada punto de corte, según se muestra en la tabla 3, corresponden a un rango del AUC de 0,58 a 0,82, lo que significa una capacidad de discriminación baja-moderada29. Si comparamos con estudios previos (tabla 3), encontramos valores de AUC próximos a los obtenidos en este trabajo en los estudios de Angst et al. (2005) y Rybakowski et al. (2009) con un AUC de 0,75. En cambio, el estudio de Vieta et al. (2006) y el de Forty et al. (2007) obtienen rangos de AUC superiores (AUC 0,82). Teniendo en cuenta estos datos, así como la baja especificidad y el valor predictivo positivo, consideramos que la HCL-32 constituye un instrumento aplicable para el cribado de hipomanía, pero para disminuir el porcentaje de falsos positivos y obtener un diagnóstico adecuado sería preciso complementar la evaluación con un instrumento más específico. El punto de corte 15 posee las mejores propiedades psicométricas para este objetivo, con una sensibilidad de 71,48% y una especificidad de 45,78%. El valor VPP correspondiente al punto de corte 15 es de 43,75% con un IC95% (32,25-55,25) y el VPN de 73,08% con un IC95% (60,06-86,09).
Si utilizamos dicho punto de corte, del total de la muestra, el 67,2% puntúan igual o más de 16 puntos, lo que supone que más de la mitad de los pacientes del estudio han tenido o tienen un episodio de hipomanía. Esto concuerda con los resultados de los estudios previos que afirman que la prevalencia del TBP aumenta hasta el 40% en los pacientes psiquiátricos31.
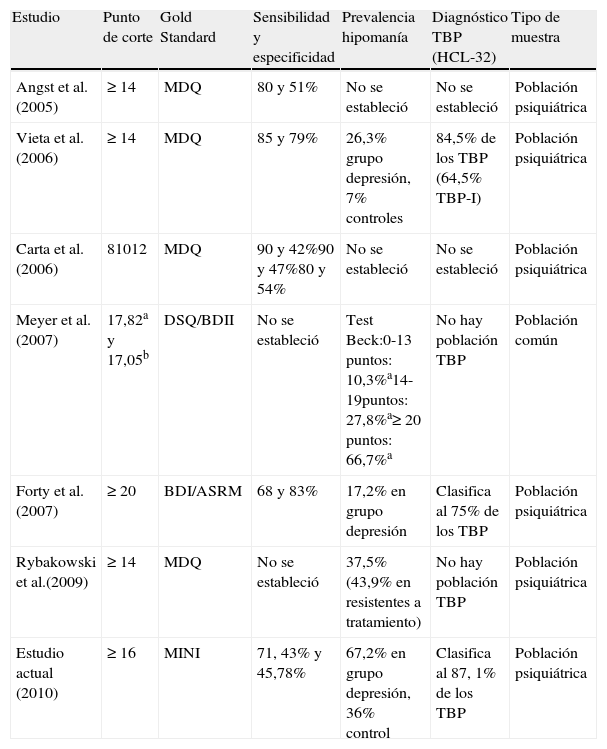
En la tabla 4 se compara entre los resultados de nuestro estudio y los principales artículos publicados con la aplicación de la HCL-32.
Resultados de los principales estudios publicados realizados con la HCL-32
| Estudio | Punto de corte | Gold Standard | Sensibilidad y especificidad | Prevalencia hipomanía | Diagnóstico TBP (HCL-32) | Tipo de muestra |
| Angst et al. (2005) | ≥14 | MDQ | 80 y 51% | No se estableció | No se estableció | Población psiquiátrica |
| Vieta et al. (2006) | ≥14 | MDQ | 85 y 79% | 26,3% grupo depresión, 7% controles | 84,5% de los TBP (64,5% TBP-I) | Población psiquiátrica |
| Carta et al. (2006) | 81012 | MDQ | 90 y 42%90 y 47%80 y 54% | No se estableció | No se estableció | Población psiquiátrica |
| Meyer et al. (2007) | 17,82a y 17,05b | DSQ/BDII | No se estableció | Test Beck:0-13 puntos: 10,3%a14-19puntos: 27,8%a≥20 puntos: 66,7%a | No hay población TBP | Población común |
| Forty et al. (2007) | ≥20 | BDI/ASRM | 68 y 83% | 17,2% en grupo depresión | Clasifica al 75% de los TBP | Población psiquiátrica |
| Rybakowski et al.(2009) | ≥14 | MDQ | No se estableció | 37,5% (43,9% en resistentes a tratamiento) | No hay población TBP | Población psiquiátrica |
| Estudio actual (2010) | ≥16 | MINI | 71, 43% y 45,78% | 67,2% en grupo depresión, 36% control | Clasifica al 87, 1% de los TBP | Población psiquiátrica |
aPoblación alemana.
bPoblación sueca.
ASRM:Altman Self-Rating Mania Scale; BDI: Beck Depression Inventory; DSQ: Depression Screening Questionnaire; MDQ: Mood Disorders Questionnaire; MINI: Mini Entrevista Neuropsiquiátrica Internacional.
La mayoría de los estudios establecen el punto de corte en 14 14,24,28, aunque el estudio de L. Forty et al. (2007) lo sitúa más alto (20 puntos)30.
En el estudio de T.D. Meyer et al., (2007)32 se examina la posible historia de hipomanía en dos poblaciones (alemana y sueca) y reflejan que el 11,4% de la muestra alemana y el 4,7% de la sueca, cumplen criterios de «bipolaridad». La media de puntuación en la HCL-32 de los sujetos que probablemente tuvieron episodios de hipomanía en el pasado es de 17,82 en la población alemana y 17,05 en la población sueca.
Al analizar los resultados de todos los estudios, el valor de la sensibilidad para el punto de corte elegido (71,43%), es más bajo que los estudios de J. Angst et al. (2005)28, E. Vieta et al. (2007)14, y M.G. Carta et al. (2006)31, pero ligeramente más alto que el estudio de L. Forty et al. (2007)30. Respecto a la especificidad, nuestro resultado (45,78%) es similar a los estudios de J. Angst et al. (2005)28 y M.G. Carta et al. (2006)31, pero no alcanza las altas cifras reflejadas en los estudios de Vieta et al. (2007)14 y Forty et al. (2006)30.
No obstante, el punto de corte elegido (15) tiene una buena capacidad para el cribado de pacientes previamente diagnosticados de ambos tipos de TBP, ya que el porcentaje de sujetos con el mayor número de diagnósticos positivos de hipomanía según la HCL-32, es el grupo de TBP-I (87,1%).
En referencia a esto, cabe puntualizar que nuestro estudio tiene inclusive una mejor capacidad para confirmar el diagnóstico de TBP que los estudios previos14,30
El siguiente grupo con mayor prevalencia de hipomanía es el de DM donde encontramos que el 67,2% puntuaban igual o por encima de 16 puntos, cifra considerablemente más alta que las de estudios previos14,24,30. No obstante, se han descrito cifras altas de prevalencia de TBP (entre el 30 y el 61%) en aquellos diagnosticados inicialmente de DM7,16,19–25.
Asimismo, la prevalencia más aproximada a la hallada en nuestro estudio está en el estudio y T.D. Meyer et al. (2007)32. Los autores dividen la muestra alemana en 3 grupos según los niveles de intensidad mediante el test de Beck para la depresión: nivel bajo (0-13 puntos), nivel medio (14-19 puntos) y nivel moderado (>=20 puntos). Según los resultados obtenidos, la prevalencia de hipomanía se sitúa en el 66,7% de los sujetos del grupo más grave32.
Otro dato importante en nuestro estudio es la prevalencia encontrada de los episodios de hipomanía en los grupos de TA (26,7%) y control (36%), porcentajes superiores a los de un estudio de metodología similar14. No obstante, la literatura recoge que en población de atención primaria, entre el 20 y el 30% de los pacientes que presentan síntomas de ansiedad o depresión pueden tener TBP33.
La disparidad de los resultados obtenidos respecto a algunos de los estudios anteriormente mencionados se puede explicar por las diferencias metodológicas.
En primer lugar, en los estudios previos, la población es homogénea y estable a nivel psicopatológico. A excepción del estudio de T.D. Meyer et al. (2007) que se realiza en población general32, el resto de los estudios están hechos sobre población psiquiátrica ambulatoria14,24,28,30,32. Concretamente, en el estudio de E. Vieta et al. (2007), toda la población procede de Centros de Salud Mental, no hay cambios de tratamiento en los meses previos a la inclusión en el estudio y las puntuaciones en las escalas YMRS y HDRS son más bajas que en nuestro estudio14. Nuestra población procede de diferentes ámbitos y es grave e inestable a nivel psicopatológico. En los grupos procedentes de la Unidad de Urgencias y de Hospitalización, las puntuaciones de la HCL-32 resultan globalmente más altas, y por lo tanto, las cifras de prevalencia aumentan respecto a otros estudios, siendo más semejantes a los estudios donde la HCL-32 se utiliza con población psiquiátrica de mayor gravedad32. Pese a que J. Angst et al. (2005) concluyen que la escala puede utilizarse como instrumento de cribado incluso en pacientes con sintomatología afectiva activa28, parece que esta circunstancia limita la generalización de los resultados.
En segundo lugar, varios de los estudios utilizan como entrevista diagnóstica la Entrevista Clínica Estructurada para Trastornos del Eje I del DSM-IV (SCID-IV)14,28,32. En cambio, nosotros aplicamos la MINI. Pese a que se ha demostrado una moderada validez en comparación con la SCID en múltiples idiomas34–36, la MINI es un instrumento diagnóstico diseñado para su aplicación en atención primaria y otros ámbitos no psiquiátricos y por lo tanto, el empleo de diferentes entrevistas diagnósticas puede implicar diferencias entre los resultados obtenidos y aquellos descritos en estudios previos.
En tercer lugar, la mayoría de los estudios previos utilizan como prueba de referencia la escala MDQ14,24,28,32, un cuestionario específico para trastornos afectivos. En cambio, en nuestro estudio empleamos una entrevista diagnóstica general, la MINI. Este hecho puede condicionar que los valores de especificidad obtenidos sean inferiores a estudios previos.
Cabe destacar que nuestro estudio está realizado por médicos residentes y médicos especialistas de Psiquiatría, con entrenamiento en la aplicación de las diferentes escalas. Asimismo, la población empleada se divide no solo por diagnóstico sino también por diferentes ámbitos lo que contribuye a una mejor interpretación de los datos obtenidos. Dado que la escala HCL-32 es instrumento autoaplicado y consta de preguntas de carácter retrospectivo, consideramos que el estado clínico del paciente puede condicionar la percepción de su propio estado de salud.
Nuestro estudio también cuenta con limitaciones. La más relevante es el uso de criterios DSM-IV para el diagnóstico clínico. Como es sabido, estudios recientes sugieren que los criterios diagnósticos de la DSM-IV para el TBP-II son altamente específicos pero poco sensibles22; este problema se extiende a los instrumentos diagnósticos desarrollados a partir del DSM-IV. Por otro lado, los síntomas de hipomanía y de ciclotimia tienden a ser más difíciles de diagnosticar que los de manía, y por lo tanto, muchos pacientes del espectro bipolar reciben el diagnóstico de depresión 37,39. De esta forma, en el grupo de TBP solo se pudo reclutar a un paciente diagnosticado de tipo II según los criterios DSM-IV, cuando en realidad utilizando la HCL-32 el resultado fue que el 67,2% de los pacientes diagnosticados de DM podrían ser en realidad diagnosticados de TBP-II. Por tanto el número real de pacientes TBP-II es muy superior al diagnosticado por clínicos, y justifica tanto este estudio como el uso de la HCL-32 en la práctica clínica.
El problema del diagnóstico correcto del TBP-II es importante porque varios estudios muestran que el tratamiento para el trastorno bipolar II no se inicia hasta 10 años después del inicio de la enfermedad17. En gran medida, este retraso es debido al inicio de la enfermedad con episodios depresivos, que son diagnosticados habitualmente como depresión unipolar, y al hecho de que los pacientes con trastorno bipolar no suelen solicitar tratamiento durante los episodios hipomaniacos, dado que este estado rara vez es percibido como patológico y típicamente se asocia con una mejoría del funcionamiento8,16,38. Los resultados de la encuesta del año 2000 realizada en EE. UU. sobre la Asociación Nacional de los Depresivos y Maniaco-Depresivos reveló que el 69% de los bipolares eran inicialmente mal diagnosticados (el 60% como trastorno depresivo mayor)40.
Como hemos comentado anteriormente, los datos obtenidos según el AUC, reflejan una capacidad de discriminación baja-moderada29 y aunque los estudios han demostrado que la HCL-32 es una herramienta elaborada para detectar síntomas hipomaníacos en pacientes diagnosticados de DM, no constituye una escala apropiada para distinguir entre bipolares tipo i y ii14,28. La mayoría de los pacientes diagnosticados de TBP-I van a obtener puntuaciones altas en la escala debido a que evalúa la sintomatología hipomaníaca y la repercusión de la misma en distintos ámbitos de la vida del paciente. Por otro lado, el TBP-I es más fácil de detectar que el tipo ii dado que tiene mayor gravedad clínica y a que también ha podido presentar episodios hipomaníacos. En conclusión, el objetivo de la escala es la utilidad para poder discriminar entre TBP y depresión unipolar, limitando el infradiagnóstico de TBP-II.
Así pues, dados los resultados obtenidos, finalmente como conclusiones destacamos dos aspectos:
La HCL-32 se trata de un instrumento de detección muy sensible pero poco específico.
La HCL-32 es preferiblemente aplicable a pacientes con trastornos afectivos psicopatológicamente estables y no graves en el momento de cumplimentar la escala.
Por ello, es necesario que la investigación futura desarrolle instrumentos de medición más específicos de síntomas de hipomanía con el objetivo de detectar con mayor validez a aquellos sujetos que hayan experimentado episodios hipomaníacos a lo largo de su vida.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesEste estudio ha sido realizado gracias a la becas concedidas a uno de sus autores, el Dr. Santiago Ovejero: la primera entre febrero de 2005 y enero de 2006 por la Fundación General de la Universidad Autónoma de Madrid y la segunda entre febrero de 2006 y enero de 2007 por la Fundación para la Investigación Biomédica del Hospital Universitario Puerta de Hierro con vinculación al proyecto titulado «Implementación de la Unidad de investigación y clínica del Trastorno Bipolar».
Los autores de este documento quieren agredecer la colaboración desinteresada de Isabel Millán y Fernando García respectivamente, de los Servicios de Bioestadística y de Epidemiología del Hospital Universitario Puerta de Hierro de Majadahonda) a los participantes del Servicio de Psiquiatría del Hospital Universitario Puerta de Hierro de Majadahonda y de los evaluadores y coordinadores.