Conocer las opiniones, creencias y preocupaciones de la población general sobre dos enfermedades mentales graves: esquizofrenia y trastorno bipolar.
Material y métodosSe construyó un cuestionario ad-hoc para encuesta. Un panel de siete expertos extrajo los contenidos. También participaron: ASAENES, ABBA, FEAFES-ANDALUCIA, AMAFE, FEMASAM y AFAEM-5. El cuestionario contenía 12 preguntas sobre: conocimiento de las patologías, dificultades diagnósticas, síntomas, desencadenantes, interferencia, tratamientos y efectividad, creencias y preocupaciones. Administrado: IV Campaña de Concienciación Social sobre la Enfermedad Mental Grave (Madrid y Sevilla, septiembre - octubre 2009).
ResultadosSe recogieron 5.473 encuestas, 55,8% en Sevilla. El 66,2% de la muestra eran mujeres y la edad media 35 años (DE=14,5). El 82% conocía ambas enfermedades, pero el 51% no conocía ningún síntoma de la esquizofrenia. Otras opiniones destacables: son difíciles de diagnosticar (59%), no se diagnostican por rechazo social (27%), interfieren bastante en la vida cotidiana (49%) o impiden la vida normal (42%), los tratamientos eficaces son psicológicos (82%) y farmacológicos (72%). Las creencias refieren: rechazo social, sobrecarga familiar y sufrimiento del paciente. Las preocupaciones refieren: peligrosidad, rechazo social, falta de información y escasez de recursos.
ConclusionesExiste desconocimiento sobre la sintomatología. La mayoría desconoce síntomas específicos y resalta los negativos. Se atribuye mayor eficacia al tratamiento conjunto psicológico-farmacológico. Preocupan la estigmatización y la sobrecarga familiar y personal.
To find out the opinions, beliefs and concerns of the Spanish population on serious mental diseases: schizophrenia and bipolar disorder.
Material and methodsAn ad-hoc questionnaire was constructed for the survey. A panel of seven experts extracted the contents. The Societies that involved were: ASAENES, ABBA, FEAFES-ANDALUCÍA, AMAFE, and AFAEM-5 advocacy societies were also involved. The questionnaire contained 12 questions about: knowledge of the diseases, diagnostic difficulties, symptoms, triggering factors, interference, treatments and effectiveness, beliefs and concerns. The questionnaire was administered during the IV Campaign of Social Awareness about Serious Mental Illness (Madrid and Seville, September-October 2009).
ResultsA total of 5,473 questionnaires were collected, 55.8% in Seville. The majority (66.2%) of the sample were women, and the mean age was 35 years (SD=14.5). Both illnesses were known by 82% of the population, but 51% did not known any symptom of schizophrenia. Other notable opinions were; they are difficult to diagnose (59%), they were not diagnosed due to social rejection (27%), interfered quite a lot with daily life (49%) or prevented a normal life (42%), the effective treatments are psychological (72%). Beliefs were: social rejection, family burden, and patient suffering. Concerns included: dangerousness, social rejection, lack of information, and scarcity of resources.
ConclusionsThere is a lack of knowledge of the symptoms. The majority do not know about specific symptoms and highlight the negative ones. Combined pharmacological-psychological treatment is believed to be most effective. Social stigma and family and personal burden are concerns.
Se estima que un 38,2% de la población de la Unión Europea padece alguna forma de enfermedad mental cada año1. De acuerdo con los datos del proyecto epidemiológico ESEMeD, coordinado por la Organización Mundial de la Salud, un 19,5% de las personas encuestadas en España presentaron un trastorno mental en algún momento de su vida y un 8,4% en los últimos 12 meses. El trastorno mental más frecuente fue el episodio depresivo mayor con una prevalencia anual del 3,9%2.
Las enfermedades mentales graves engloban diversos diagnósticos psiquiátricos (incluyendo entre otros a la esquizofrenia y el trastorno bipolar) con cierta persistencia en el tiempo y que presentan graves dificultades en el funcionamiento personal y social, reduciendo la calidad de vida de la persona afectada3. La asistencia a las personas con enfermedades mentales graves requiere la integración de distintos niveles de atención y diferentes tipos de intervención con el objetivo de alcanzar autonomía, calidad de vida, bienestar personal y participación social en torno al concepto de recuperación personal. De esta manera, la atención a la enfermedad mental no se reduce solo al control de los síntomas, sino que debe hacer frente a las diversas necesidades consecuentes. La atención a estas personas exige integrar intervenciones psicofarmacológicas y psicosociales en una red de salud mental formada por equipos interdisciplinares4.
Una de las barreras en la recuperación integral de los pacientes es el estigma asociado a la enfermedad mental que existe en la sociedad5–7. Las enfermedades mentales graves y las personas que las padecen son percibidas por el público en general con un cierto prejuicio y realmente son grandes desconocidas, tanto en su sintomatología como en su evolución y las diversas opciones de tratamiento. Según un estudio del Eurobarómetro, en los 15 países miembros de la Unión Europea en 2003, las personas con problemas de salud mental eran percibidas más frecuentemente como que no tienen «las mismas oportunidades de encontrar trabajo, mejorar su formación o su puesto de trabajo» que el resto de la población. El 87% creía que las personas con enfermedad mental tenían menos posibilidades que cualquier otra persona. Un índice mucho más alto que para las personas con una discapacidad física (un 77%), para las personas mayores de 50 años (71%) y para las personas de una etnia minoritaria (62%)8. La estigmatización de las personas con problemas de salud mental, como concepto, implica tres problemas principales: la ignorancia (por el poco o incorrecto conocimiento sobre la enfermedad mental), el prejuicio (miedo, ansiedad y rechazo ante estas personas) y la discriminación (en muchos aspectos de la vida familiar, personal y laboral)9–11. El papel de los medios de comunicación en este sentido cobra singular relevancia. La Confederación Española de Agrupaciones de Familiares y Enfermos Mentales ha editado una Guía de Estilo sobre Salud Mental y Medios de Comunicación con el objetivo de promover una serie de principios básicos, incluyendo: aumento del conocimiento social, fomentar una visión positiva, facilitar información normalizadora, desmontar falsas creencias, alejar la enfermedad mental de la crónica periodística de sucesos, etc.12.
El objetivo de este trabajo fue realizar una encuesta para conocer las opiniones y creencias sobre las enfermedades mentales graves y en especial sobre la esquizofrenia y el trastorno bipolar en la sociedad española. También se valoraron las diferencias en las respuestas dependiendo del motivo por el que se conocían las enfermedades.
Material y métodosEl primer paso para elaborar el cuestionario fue seleccionar un panel de expertos que propusiera los contenidos pertinentes y supervisara el proceso de redacción y depuración de las preguntas. El panel de expertos quedó formado por siete miembros: tres médicos psiquiatras, una representante de las asociaciones de pacientes, un experto en metodología de investigación y análisis de datos, un experto en psicología social y un experto en medicina clínica.
La primera fase de selección de contenidos se llevó a cabo constituyendo un grupo focal formado por el panel de expertos que discutió sobre los aspectos fundamentales que debe conocer la población general respecto a las enfermedades mentales graves. En concreto se determinaron: la etiología, la sintomatología, los tratamientos disponibles y las creencias asociadas a las enfermedades. La sesión fue grabada en video para su registro y análisis posterior.Además de los contenidos propuestos por el panel de expertos, también se discutieron las aportaciones de Asociación de Familiares, Allegados y Personas con Trastorno Mental Grave de Sevilla (ASAENES), Asociación de Bipolares de Andalucía (ABBA), Federación Andaluza de Familiares de Personas con Enfermedad Mental (FEAFES-ANDALUCÍA), Asociación Madrileña de Amigos y Familiares de personas con Esquizofrenia (AMAFE), Federación Madrileña de Asociaciones Pro Salud Mental (FEMASAM) y Asociación de Familiares de Enfermos Mentales «Área 5» (AFAEM-5).
El cuestionario propuesto debería ser breve, debería poder ser contestado por los asistentes a unas jornadas de sensibilización, debería ser autoadministrado y ser fácil de responder por persona de cualquier nivel educativo.
El cuestionario final contenía 12 preguntas que versaban sobre el motivo de conocimiento de las patologías (1), las dificultades en el diagnóstico de la esquizofrenia y el trastorno bipolar (1), los síntomas característicos (2), los desencadenantes de las enfermedades (1), la interferencia de las enfermedades en la vida cotidiana (1), los tratamientos actuales y su efectividad (1), creencias asociadas a los tratamientos (2) y a las patologías (2) y preocupaciones asociadas a estas patologías (1). Además, se recogió el sexo y la edad. El formato de respuesta de las preguntas era de elección múltiple y se incluían 3 preguntas en formato abierto, más dos opciones de respuesta abierta.
Antes de administrar el cuestionario a la muestra global, el cuestionario fue pilotado en una muestra de ocho pacientes para comprobar la comprensión del lenguaje utilizado y de los conceptos incluidos en el mismo, y que no resultaban ofensivos. Las modificaciones sugeridas fueron sancionadas por el panel de expertos participante en el grupo de discusión (Anexo).
Las variables categóricas se describieron mediante frecuencias absolutas y relativas y las variables continuas mediante la media y la desviación típica. La comparación entre frecuencias de respuestas se realizó mediante el estadístico chi-cuadrado y la relación entre respuestas y categorías de clasificación mediante la prueba de independencia chi-cuadrado Pearson. Las respuestas a las preguntas abiertas fueron valoradas mediante un proceso de reducción semántica13,14, comparando posteriormente las categorías de respuesta mediante estadísticos para variables nominales. Se compararon las respuestas respecto a la ubicación geográfica de los encuestados y respecto al motivo de conocimiento de la enfermedad, por si existieran sesgos. Todos los análisis fueron llevados a cabo utilizando el software SPSS para Windows versión 18.
PoblaciónLa población objetivo fue la población general sin restricciones. Se establecieron dos puntos de muestreo durante la IV Campaña de Concienciación Social sobre la Enfermedad Mental Grave celebradas en Madrid del 21 al 25 de septiembre de 2009 y en Sevilla del 5 al 10 de octubre de 2009. La muestra utilizada fue incidental de conveniencia, invitando a participar en la encuesta a todos los asistentes y los transeúntes de los centros comerciales en los que se celebró. No se estableció una restricción inicial al número de participantes. La recogida de información se realizó en dos ciudades de distinto tamaño y ámbito geográfico para valorar si podrían existir sesgos en la recogida de información que impidieren la generalización de los resultados.
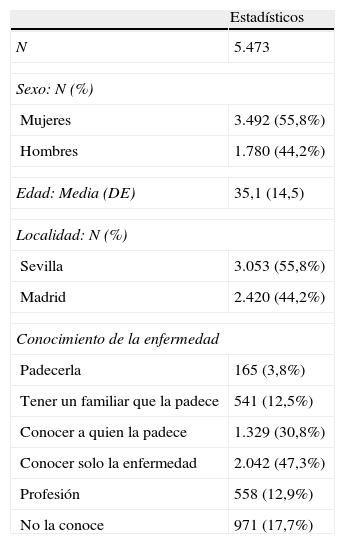
ResultadosEn total se recibieron 5.473 encuestas, el 55,8% procedente de Sevilla y el 44,2% de Madrid. Participó un 66,2% de mujeres. La edad media de los entrevistados fue de 35 años (DE=14,5), siendo la menor edad registrada la de 12 años y la mayor de 99. tabla 1
Descripción de la muestra
| Estadísticos | |
| N | 5.473 |
| Sexo: N (%) | |
| Mujeres | 3.492 (55,8%) |
| Hombres | 1.780 (44,2%) |
| Edad: Media (DE) | 35,1 (14,5) |
| Localidad: N (%) | |
| Sevilla | 3.053 (55,8%) |
| Madrid | 2.420 (44,2%) |
| Conocimiento de la enfermedad | |
| Padecerla | 165 (3,8%) |
| Tener un familiar que la padece | 541 (12,5%) |
| Conocer a quien la padece | 1.329 (30,8%) |
| Conocer solo la enfermedad | 2.042 (47,3%) |
| Profesión | 558 (12,9%) |
| No la conoce | 971 (17,7%) |
La participación en la muestra de Sevilla (55,8%) resultó ser significativamente mayor que en Madrid (χ2=73,2; gl=1; p<0,001). Además, en la muestra de Madrid participó un número mayor de mujeres (69%) frente al 64% que lo hizo en Sevilla (χ2=17,8; gl=1; p<0,001). La muestra de Sevilla resultó ser más joven que la de Madrid (t=23,9; gl=3872; p<0,001), siendo la edad promedio en Sevilla de 30,8 años (DE=11,6) frente a una edad media de 40,5 años (DE =16,1) en Madrid.
Descripción de la muestra globalEl 82% (N=4.487) de los encuestados dijo conocer la esquizofrenia y el trastorno bipolar. De entre ellos, prácticamente la mitad (47%) manifestó no conocer a nadie con esquizofrenia o trastorno bipolar, el 31% conocía la enfermedad por alguna persona próxima con esquizofrenia o trastorno bipolar, el 13% por su profesión, el 13% por tener un familiar que padecía alguna de las enfermedades y solo un 4% porque padecía él mismo esquizofrenia o trastorno bipolar.
El 58% (N=3.174) de los encuestados consideraba que estas patologías no son fáciles de diagnosticar por el médico. De la lista de dificultades, la mayoría de los encuestados (69%) opinó que el motivo es que existe un desconocimiento de la esquizofrenia y el trastorno bipolar por parte del propio paciente y de sus familiares. Adicionalmente, el 46% de los encuestados opinó que el motivo es que existe un rechazo social que hace que el paciente no acuda al médico. Una cuarta parte (26%) pensaba que los síntomas son poco claros, un 16% que no existen herramientas para que el médico identifique correctamente estas enfermedades y un 15% que la dificultad diagnóstica estriba en la propia dificultad para acceder al sistema sanitario.
Un 45,5% (N=2.463) de los encuestados no fue capaz de enunciar algún síntoma de la esquizofrenia y adicionalmente, el 5,5% manifestó no conocer ninguno, en total un 51%. El síntoma más mencionado fue la presencia de alucinaciones (12,5% de encuestados) con especial mención a las auditivas. El segundo síntoma más mencionado fue la agresividad y violencia de las conductas (9,7%), seguido de los cambios de personalidad (6,2%), los cambios de humor (4%), los ataques o crisis (2%), la paranoia o manía persecutoria (4,6%), los delirios (3%) y el nerviosismo o estrés (3,3%). También se mencionaron en menor medida las manías y obsesiones (1,2%), la pérdida de control (0,9%), la irritabilidad (0,8%), las alteraciones del pensamiento o cognitivas (0,7%), la amnesia de las situaciones experimentadas (0,5%), la apatía (0,4%) y la depresión (0,8%).
En el caso del trastorno bipolar, el porcentaje de encuestados que no fue capaz de enunciar ningún síntoma ascendió al 60,5% (N=3.311). Los síntomas mencionados con más frecuencia fueron la alternancia frecuente del estado de ánimo en forma de altos y bajos (12,8% de los encuestados), junto con los cambios bruscos de personalidad (7,2%), los cambios de humor (8,7%), la doble personalidad (4,5%) o alguna de las fases individuales de los cambios en el estado de ánimo: euforia (0,6%), depresión (1,3%) o apatía (0,3%).
Más de las dos terceras partes de los encuestados (68%, N=3.271) pensaba que una de las causas desencadenantes de la esquizofrenia o el trastorno bipolar es una alteración en la biología del cerebro. Prácticamente la mitad (45%) pensaba además que la herencia familiar es otro motivo desencadenante y también casi la mitad (45%) pensaba que el motivo puede ser el consumo de drogas. En menor medida, el estrés (28%), un trauma infantil (27%), un problema en el parto o en el embarazo (10%), o por una infección (4%). El 33% de los encuestados eligió una sola opción de respuesta, frente a un 49% que eligió 2 o 3 respuestas.
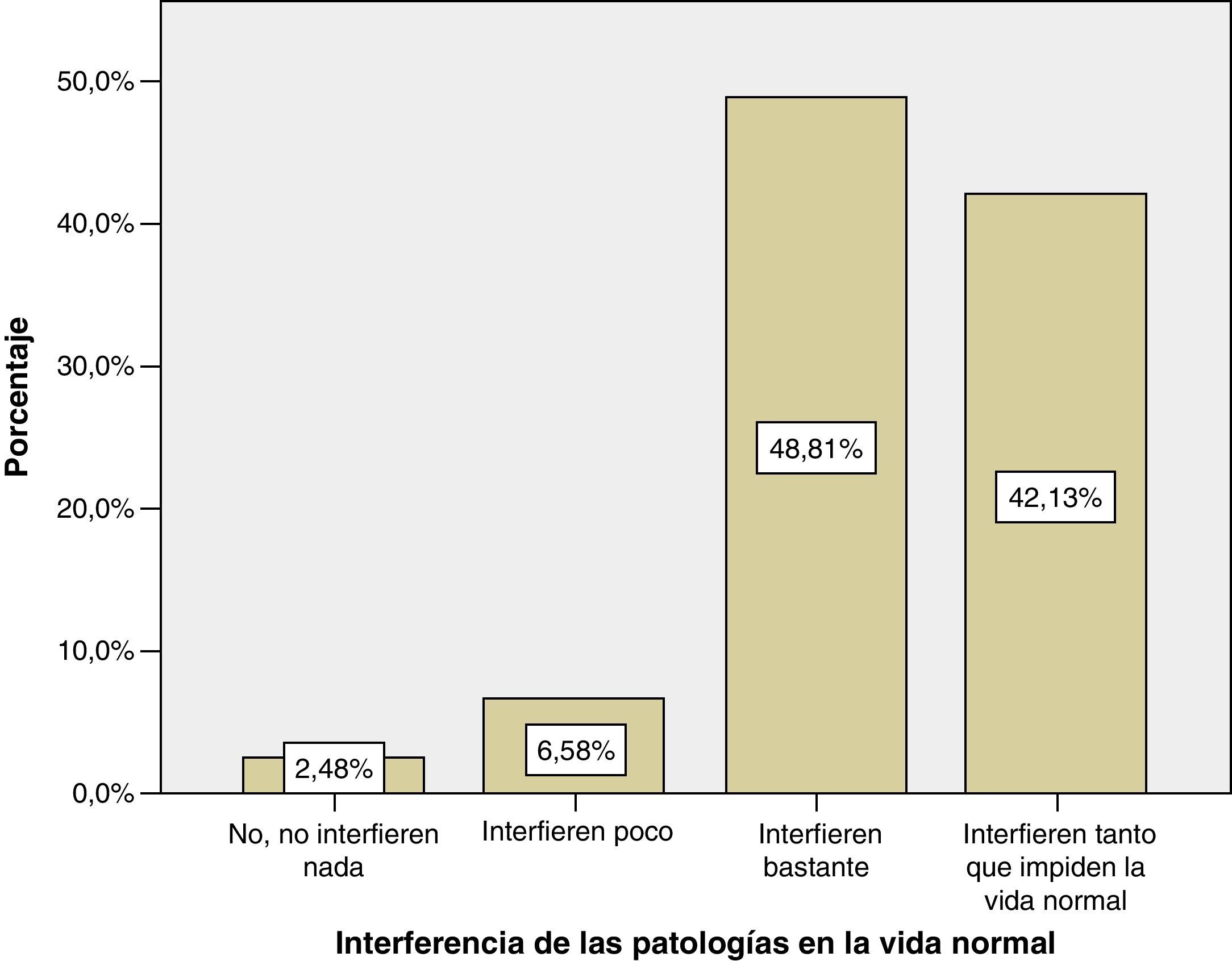
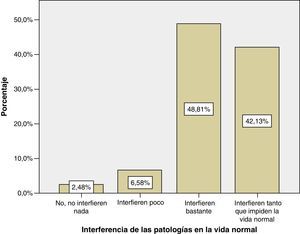
La gran mayoría de los encuestados (91%) opinó que las enfermedades mentales graves interfieren bastante (42%) o que interfieren tanto que impiden la vida normal (49%). Tan solo un 9% pensaba que interfieren poco y el 3% que no interfieren nada. figura 1
A la pregunta de las actividades de la vida cotidiana que se pueden realizar con normalidad a pesar de la enfermedad (presentando un listado de actividades), el 64% de los encuestados opinó que no se ven afectadas las relaciones con la familia, el 55% opinó que no se ven afectadas las tareas cotidianas y el 40% que son las relaciones con los amigos las que se pueden desempeñar con normalidad. Por contra, solo el 28% de los encuestados opinaba que se puedan desempeñar con normalidad las relaciones de pareja, la planificación del tiempo libre (33%), la posibilidad de que el enfermo sea independiente (34%) y que no haya interferencia en la actividad laboral (36%).
Respecto a los tratamientos útiles para abordar estas enfermedades, el 81% de los encuestados eligió los tratamientos psicológicos frente al 72% que eligió los tratamientos con medicamentos. Casi la mitad eligió la combinación de estrategias (45%).
Del listado ofrecido de creencias asociadas habitualmente a estas enfermedades, más de las dos terceras partes de los encuestados (68%) pensaba que la esquizofrenia y el trastorno bipolar son enfermedades que generan más rechazo social que otras enfermedades y el 66% manifestó que son enfermedades que producen mucha carga a la familia, además, más de la mitad de los encuestados (55%) opinaba que son enfermedades que generan mucho sufrimiento a la persona que las padece. Solo un 10% pensaba que se trata de enfermedades como otra cualquiera. Adicionalmente, un 3% expresó opiniones adicionales por escrito. Los aspectos más mencionados fueron la peligrosidad (0,2%) y la agresividad (0,1), la sobrecarga familiar (0,3%), el miedo a la enfermedad (0,2%), el desconocimiento de las mismas (0,2%).
En lo que respecta a las creencias asociadas a los tratamientos, más de las tres cuartas partes (78%) pensaba que el tratamiento de estas enfermedades es para toda la vida, un 61% opinó que abandonar el tratamiento puede ser perjudicial para el paciente y solo un 15% pensaba que solo se debe tratar estas enfermedades cuando hay síntomas, redundando en la percepción de la necesidad de un tratamiento continuado. Apenas el 7% de los encuestados pensaba que el tratamiento sea sencillo y cómodo, y un 10% pensaba que el tratamiento muy prolongado puede ser perjudicial.
En lo que respecta a las preocupaciones de los encuestados sobre estas enfermedades, el 45,4% contestó a la pregunta. Extrayendo los contenidos de las respuestas libres lo más frecuente fue la peligrosidad de los enfermos (5%), ya sea por la violencia de sus comportamientos, por su agresividad o por el daño que puede suponer para otras personas. También se mencionó el desconocimiento de estas enfermedades (tanto por parte de la sociedad como de los propios familiares) y la falta de información (4%), cuestión que suele venir asociada a no saber cómo ayudar al enfermo y también al rechazo social de los enfermos (4,2%). Un nivel más grave de rechazo que se mencionó con frecuencia es la estigmatización de la enfermedad (0,5%) y la marginación socio-laboral de los enfermos (1,9%). Bajo el concepto de disponibilidad de recursos se mencionaron especialmente la escasez de centros, la falta de atención especializada, la dificultad de acceso a los tratamientos o la necesidad de una mayor atención sanitaria. Muy vinculada a esta idea se encuentra la demanda de un mayor apoyo institucional (1%), la denuncia de un tratamiento inadecuado de los pacientes (3,3%), incluyendo el seguimiento inadecuado, la demanda de tratamiento especializado, de tratamiento psicológico y de terapias no farmacológicas, la necesidad de más investigación (1%) y la provisión de ayuda a la familia (1,1%).
Desde el punto de vista del paciente se mencionaron como preocupantes algunos de los síntomas característicos de estas enfermedades (1,1%), el sufrimiento del enfermo (2,2%), la pérdida de control que sufren los enfermos al padecerlas (0,7%) y el aislamiento (0,4%). Además, se expresa la demanda de apoyo al enfermo (0,4%), de apoyo social (0,2%), una mayor aceptación de la enfermedad por parte de la sociedad (0,2%) y la aceptación del enfermo (0,4%). También se mencionó la negación de la enfermedad por parte del enfermo y de sus familiares (0,8%), el rechazo familiar de los enfermos (0,1%) y los problemas de la familia con el cuidador (2 respuestas). También se mencionaron la sobrecarga familiar que supone hacerse cargo de los enfermos o la convivencia con estas personas (2,6%), la preocupación por poder padecer la enfermedad (1,4%), la preocupación por el futuro de los enfermos cuando falten sus familiares (0,5%), la dependencia, discapacidad o falta de autonomía de los enfermos para llevar una vida normal (0,5%), la percepción de que existe un aumento de la prevalencia (0,5%), la mera existencia de la propia enfermedad (0,5%), la necesidad de una mayor cobertura legal (0,1%) o incluso del internamiento en algunos casos (0,2%).
Comparación por motivo de conocimiento de las enfermedadesEl grado de interferencia de la esquizofrenia y del trastorno bipolar en la vida normal del paciente difiere significativamente en función del motivo de conocimiento de la enfermedad (χ2=123,2; gl=18; p<0,001). Tomando las categorías de respuesta de la interferencia percibida como una escala ordinal (1=No, no interfiere nada, 4= Interfieren tanto que impiden la vida normal mucho), el mayor nivel de interferencia lo perciben los profesionales (Media=3,35) y los familiares (3,32), frente a los que la padecen (3,01).
Respecto a las actividades de la vida cotidiana que los encuestados piensan que un enfermo puede desempeñar con normalidad, las elecciones difieren significativamente en función del motivo de conocimiento de las patologías (χ2=803,4; gl=42; p<0,001). El grupo que más difiere de los restantes es el de los que conocen profesionalmente la enfermedad. En este grupo la frecuencia de elección de las actividades que se pueden desempeñar con normalidad es más alta que el perfil global y que las elecciones de los otros grupos y en especial (respecto a los otros grupos) las tareas cotidianas (76,4%). El grupo de personas que conoce las patologías por padecerla destaca en la elección de las relaciones con la familia (70%), las relaciones con los amigos (50%) y la planificación del ocio (41,3%) pero elige con menor frecuencia que el global las tareas cotidianas (50,7%). Aquellos que tienen algún familiar que las padece también eligen por encima del global todas las actividades reflejando que opinan que existe poca limitación, perfil similar al de aquellos que conocen a alguien que padece alguna de las enfermedades.
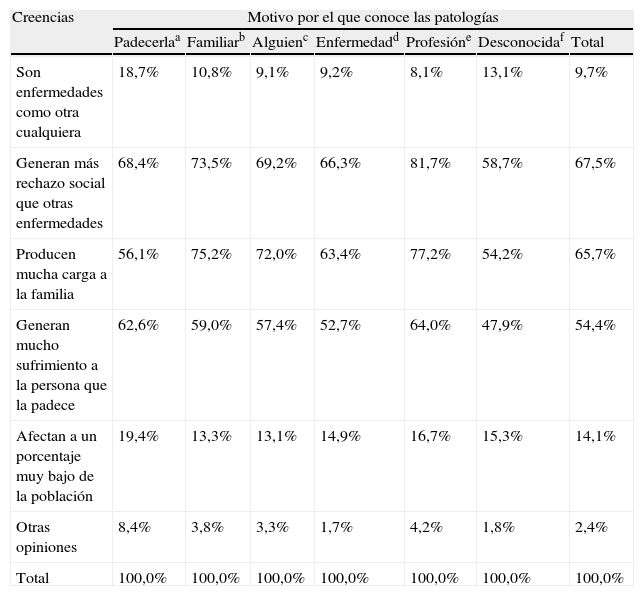
La distintas creencias asociadas a las enfermedades se encuentran instauradas de manera significativamente distintas entre los grupos de conocimiento de las patologías (χ2=435,6; gl=36; p<0,001) tabla 2. En el grupo de personas que la padecen se eligen por encima del porcentaje global el hecho de que son enfermedades como otra cualquiera (18,7%, Marginal=9,7%) y eligen por debajo del global que sean enfermedades que producen mucha carga familiar (56,1%, Marginal=65,7%), como sucede entre los que desconocen las enfermedades (13,1% y 54,2% respectivamente). También en el grupo de pacientes se eligen por encima del global que son enfermedades que generan más rechazo social que otras enfermedades (68,4%, Marginal=67,5%), que generan mucho sufrimiento a las personas que las padecen (62,6%, Marginal=54,4%) y son los que más perciben relativamente que afectan a un porcentaje muy bajo de la población (19,4% Marginal=14,1%). Los profesionales son los que más eligen que son enfermedades que producen una gran sobrecarga familiar (77,2%), en lo que coinciden con lo que piensan los familiares (75,2%). Profesionales y familiares perciben por encima del global que son enfermedades que generan más rechazo social que otras (81,7 y 73,5%, respectivamente), que generan mucho sufrimiento a las personas que las padecen (64 y 59%). Profesionales y familiares difieren en su percepción de que sean enfermedades como cualquier otra, con menor elección que el global por parte de los profesionales (8,1%) y mayor elección por parte de los familiares (10,8%), patrón que se invierte respecto a la opinión de que son enfermedades poco prevalentes.
Creencias sobre las enfermedades mentales graves por motivo de conocimiento de las mismas (% columna)
| Creencias | Motivo por el que conoce las patologías | ||||||
| Padecerlaa | Familiarb | Alguienc | Enfermedadd | Profesióne | Desconocidaf | Total | |
| Son enfermedades como otra cualquiera | 18,7% | 10,8% | 9,1% | 9,2% | 8,1% | 13,1% | 9,7% |
| Generan más rechazo social que otras enfermedades | 68,4% | 73,5% | 69,2% | 66,3% | 81,7% | 58,7% | 67,5% |
| Producen mucha carga a la familia | 56,1% | 75,2% | 72,0% | 63,4% | 77,2% | 54,2% | 65,7% |
| Generan mucho sufrimiento a la persona que la padece | 62,6% | 59,0% | 57,4% | 52,7% | 64,0% | 47,9% | 54,4% |
| Afectan a un porcentaje muy bajo de la población | 19,4% | 13,3% | 13,1% | 14,9% | 16,7% | 15,3% | 14,1% |
| Otras opiniones | 8,4% | 3,8% | 3,3% | 1,7% | 4,2% | 1,8% | 2,4% |
| Total | 100,0% | 100,0% | 100,0% | 100,0% | 100,0% | 100,0% | 100,0% |
aPadece la enfermedad; bconoce a algún familiar que la padece; cconoce a alguien que la padece; dconoce solo la enfermedad; econoce la enfermedad por su profesión; fno conoce la enfermedad.
En general el cuestionario de la encuesta fue bien aceptado, se respondió con facilidad y dedicándole poco tiempo. La formulación de las preguntas en sentido positivo e intentando evitar una visión estigmatizadora de las enfermedades no pareció complicar las respuestas que, en su gran mayoría, fueron respuestas de calidad. El cuestionario resultó fácil de responder y apenas generó respuestas en blanco, que no fueran debidas al desconocimiento.
Como limitación del estudio debe mencionarse que no fue posible comprobar si aquellos que comunican padecer la enfermedad realmente la padecían, dado que el tipo de recogida de información incidental no permitió realizar un diagnóstico para la clasificación de casos. No debe olvidarse que el método de muestreo fue incidental lo que no permite asegurar la representatividad poblacional de la muestra. Además, debe tenerse en cuenta que al elegirse dos ciudades para realizar la encuesta, el mayor sesgo atribuible es el de una infrarrepresentación del ámbito rural.
Más de las tres cuartas partes de los encuestados dice conocer ambas enfermedades (esquizofrenia y trastorno bipolar) y, sin embargo, el 51% de los encuestados no conoce ningún síntoma de la esquizofrenia y el 61% no conoce ningún síntoma del trastorno bipolar. Lo que nos lleva a pensar que el conocimiento no es real y que en realidad se debe interpretar la respuesta a esta pregunta en el sentido coloquial de haber oído hablar de ellas.
Los síntomas asociados más frecuentemente con la esquizofrenia son las alucinaciones, la agresividad y las conductas violentas. Mientras que los síntomas del trastorno bipolar más mencionados son los cambios bruscos de personalidad, los cambios de humor, la doble personalidad o las fases individuales de cambio en el estado de ánimo: euforia, depresión o apatía. Hecho que nos lleva a pensar que ambas entidades son percibidas por la población general de manera diferenciada.
La violencia es uno de los principales estereotipos relacionados a la enfermedad mental en general y a la esquizofrenia en particular15. La asociación entre enfermedad mental y violencia está presente en estudios de percepción y estigma en poblaciones tanto de Europa, América Latina, Asia y África16–19. En muchos casos esta asociación es reforzada por la continua aparición en los medios de comunicación de hechos violentos cometidos por algún paciente con enfermedad mental12,15. Esta percepción lleva a perpetuar prácticas estigmatizantes y discriminatorias contra las personas con trastornos mentales graves y desafortunadamente, estos mismos medios no informan que el porcentaje de actos violentos atribuibles a patología mental es excepcional en relación a la violencia de la sociedad en general.
Más de la mitad de los encuestados piensan que no son enfermedades fáciles de diagnosticar, el 40% opina que los propios pacientes y los familiares las desconocen y una cuarta parte que no se acude al médico por miedo al rechazo social que producen, por lo que se oculta su padecimiento. Estas tres ideas fundamentales se dejan entrever en las respuestas a las restantes preguntas de manera constante, redundando en la visión peyorativa que reciben las enfermedades y aquellos que las padecen.
Se reconocen adecuadamente como desencadenantes de estas enfermedades: una alteración en la biología cerebral, la herencia familiar y el consumo de drogas.
Se valora que estas enfermedades interfieren bastante en la vida cotidiana o incluso impiden la vida normal. Pero también se opina que permiten desarrollar con normalidad las relaciones con la familia, las tareas cotidianas y las relaciones con los amigos. Los dominios funcionales mencionados por los encuestados coinciden con los utilizados habitualmente para la valoración de la funcionalidad en escalas como la WHO-DAS II20 para cualquier tipo de pacientes o la escala de Funcionamiento Personal y Social (PSP)21 para esquizofrenia: autocuidado, relaciones personales y sociales, actividades sociales habituales, comportamientos perturbadores y agresivo. También coinciden con los indicadores de sobrecarga encontrados en estudios anteriores22 y todos ellos han sido tenidos en cuenta al valorar el beneficio de las intervenciones psicoeducativas en la familia del enfermo23.
Se percibe la utilidad tanto de los tratamientos psicológicos como de los farmacológicos, y la mayoría opina que estos son eficaces o totalmente eficaces. La mayoría opina que el tratamiento es para toda la vida y que abandonar el tratamiento puede ser perjudicial. Sin embargo, un subgrupo de encuestados piensa que solo se debe tratar cuando hay síntomas, que un tratamiento muy prolongado puede ser perjudicial y que el tratamiento es sencillo y cómodo.
Las creencias más arraigadas se refieren a que son enfermedades que generan mucho rechazo social, una sobrecarga familiar y sufrimiento a quién lo padece. Las preocupaciones mencionadas con mayor frecuencia se refieren a la peligrosidad, el rechazo social, la falta de información, la escasez de recursos y la sobrecarga familiar.
Es interesante constatar que son los que padecen la enfermedad los que perciben mucha menor interferencia de esta en la vida cotidiana (aunque también este grupo puntúa por encima del punto medio de la escala). Los profesionales y familiares son los grupos que perciben un mayor nivel de interferencia. Este resultado podría ser explicado por la tendencia de los pacientes a minimizar su situación clínica, la habituación a su situación personal y posiblemente por cierta disminución de la capacidad introspectiva de los pacientes.
ConclusionesExiste desconocimiento sobre la sintomatología de la esquizofrenia y el trastorno bipolar. Prácticamente la mitad de los encuestados no conoce síntomas específicos, y los que conocen alguno resaltan los síntomas perjudiciales para los demás. La dificultad en su diagnóstico es debida al desconocimiento y al rechazo social. La limitación en la calidad de vida no se experimenta en todos los ámbitos de la vida cotidiana por igual. Preferentemente se percibe como más eficaz el tratamiento psicológico en conjunción con el farmacológico. El tratamiento debe ser continuado, crónico e incluso en ausencia de síntomas. Las preocupaciones más frecuentes se refieren a la estigmatización y la sobrecarga, tanto para la familia como para el paciente. También se mencionan la necesidad de mayor información, de considerarlas como enfermedades comunes y la posibilidad de autonomía de quienes las padecen.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEl estudio ha sido financiado por la Fundación AstraZeneca.
Conflicto de interesesMiguel Ángel Ruiz ha participado en proyectos de investigación subvencionados a través de la Fundación Universidad Autónoma de Madrid con los siguientes laboratorios: Abbott, AstraZeneca, Knoll, Medtronic, Pfizer, Roche y Eli Lilly. José Manuel Montes ha recibido becas para la investigación, participado en ensayos clínicos o ha percibido honorarios por impartir conferencias de los siguientes laboratorios: AstraZeneca, Boehringer Ingelheim, Bristol-Myers Squibb-Otsuka, Lundbeck, Pfizer, Rovi y Servier. Consuelo de Dios ha recibido becas para la investigación, participado en ensayos clínicos o ha percibido honorarios por impartir conferencias de los siguientes laboratorios: Almirall, AstraZeneca, Bristol-Myers Squibb-Otsuka, Eli Lilly, GlaxoSmithKline, Janssen-Cilag, Lundbeck, Pfizer, Sanofi-Aventis, Servier y Wyeth. Javier Correas Lauffer ha recibido becas para la investigación, participado en ensayos clínicos y ha percibido honorarios tanto por impartir conferencias como por labores de asesoría de los siguientes laboratorios: Almirall, AstraZeneca, Bristol-Myers Squibb-Otsuka, Boehringer Ingelheim, Eli Lilly, Janssen-Cilag, Lilly, Lundbeck y Servier. Cristina Álvarez y Jorge Mauriño son empleados a tiempo completo de AstraZeneca Farmacéutica Spain, S.A.